no alcohólica, y su existencia puede representar un factor patogénico relevante en la génesis de la fibrosis hepática en los enfermos con hepatitis C.
La obesidad constituye uno de los problemas más relevantes en el marco de la Atención Primaria. Múltiples son los peligros que su existencia conlleva para la salud, pudiendo citarse entre ellos a título de ejemplo las enfermedades cardiovasculares, la diabetes mellitus tipo II, trastornos endocrinos, etc.
Su influencia nociva no sólo se restringe a la génesis de patología, sino que un aspecto nada desdeñable para la salud es su influencia sobre la calidad de vida del ser humano, pudiendo llegar hasta la incapacidad para efectuar las tareas cotidianas.
La prevalencia de esta enfermedad metabólica, incluyendo la obesidad grave o maligna, ha ido aumentando en el curso de las últimas décadas y continúa en aumento. Según estimaciones recientes en España existe un 13,4% de la población general con obesidad (11,5% en varones y 15,2% en mujeres), considerando obesa a aquella persona con un índice de masa corporal (peso en kg/talla en m2) igual o mayor que 30.
El aparato digestivo no se salva de las repercusiones mórbidas que origina la obesidad y puede afectarse de dos formas. La primera, como una repercusión lesional causada por parte de los diversos fármacos (diarrea secundaria al orlistat, por ejemplo) o técnicas quirúrgicas empleadas en el tratamiento de la obesidad (by-pass yeyuno-ileal, por ejemplo). La segunda, por el hecho de la existencia de la obesidad per se.
En este trabajo estudiaremos sólo la patología digestiva generada por la propia obesidad.
Obesidad y esófago
La presencia de obesidad se ha relacionado con la existencia de reflujo gastroesofágico, y en los últimos años con el desarrollo del adenocarcinoma y de alteraciones de la motilidad esofágica.
En relación al reflujo, estudios recientes efectuados por un grupo de la Clínica Mayo han demostrado que la existencia de obesidad es el factor de riesgo independiente más importante para que se manifieste este síntoma esofágico, con un odds ratio (OR) de 2,8. Esta circunstancia puede depender de que los enfermos obesos tienen un riesgo mucho mayor de tener una hernia de hiato (OR: 4,2) y una esofagitis (OR: 2,1) con respecto a los sujetos sin obesidad. Aunque el aconsejar a los pacientes con reflujo y obesidad que pierdan peso forma parte habitual de las recomendaciones generales higienicodietéticas que transmitimos a estos pacientes, el efecto beneficioso de la restricción de peso sobre los síntomas del reflujo no estaba suficientemente demostrado, e incluso algunos autores opinaban que no había evidencias sobre su beneficio. No obstante, ese aserto, es decir, el efecto beneficioso independiente sobre los síntomas del reflujo en estos pacientes, se ha podido demostrar en estudios actuales.
Por otra parte, en el obeso el tratamiento quirúrgico del reflujo gastroesofágico evoluciona peor que en el no obeso, puesto que la tasa de recurrencias postoperatorias en los obesos es mayor con independencia del tipo de intervención.
Con respecto al adenocarcinoma esofágico el riesgo de desarrollar esta neoplasia es notoriamente superior en el obeso (OR de 16,2 frente a sujetos no obesos) y es independiente de la presencia de reflujo y de otros factores (tabaco, alcohol, ingesta, etc.). En su patogenia se ha postulado la posibilidad de que exista una sustancia desconocida y carcinogénica que se acumularía en el tejido graso esofágico, un mayor tiempo de tránsito esofágico y, por último, la acción de la insulina en el obeso, la cual pudiera influir sobre la mitogénesis y carcinogénesis esofágica.
Las alteraciones de la motilidad esofágica son más frecuentes en los pacientes con obesidad mórbida. Éstas suelen ser asintomáticas y se pueden ver hasta en el 61% de las manometrías hechas a estos enfermos. La más frecuente es el esfínter esofágico inferior hipotensivo (patente en el 25% de estos casos).
Obesidad y estómago
Con respecto a los no obesos, el estómago del obeso difiere tanto por su morfología como por su función. Efectivamente, mediante estudios con balón se ha determinado que el volumen y la distensibilidad gástrica de estos sujetos son aproximadamente un 75% mayores en comparación con personas normales, lo cual puede contribuir a una menor saciedad de estos pacientes.
Por otro lado, aunque los resultados de los estudios efectuados hasta el momento han sido conflictivos por las diferencias metodológicas, todo parece indicar que el vaciamiento, especiamente el de sólidos, es más rápido en los obesos. Probablemente a esta alteración contribuya una menor síntesis de un péptido de la familia del glucagón (el denominado GLP-1); éste normalmente se genera en las células distales del intestino delgado y colon y participa en la fisiología humana de forma que inhibe el vaciamiento gástrico en respuesta a la llegada de nutrientes a esos segmentos del intestino.
Un vaciamiento gástrico más rápido se relaciona con una disminución de la sensación de saciedad; también se correlaciona de forma significativa con una mayor absorción de glucosa y con una mayor secreción de insulina, circunstancias observadas frecuentemente en los sujetos obesos.
Otros aspectos, como la síntesis de pepsinógenos, gastrina y la secreción ácida, son similares en estos pacientes respecto a los no obesos.
Obesidad e intestino
Intestino delgado
Existen amplias controversias en lo que concierne al tiempo de tránsito en este tramo intestinal en los obesos, pues éste se ha objetivado como mayor, menor o igual que en los no obesos. En lo que sí parece haber unanimidad es en que en condiciones basales los obesos tienen una menor actividad de la fase I (en la cual existe una quiescencia del complejo motor migratorio), siendo notoriamente mayor la fase II (caracterizada por contracciones irregulares) y semejante la fase III (en la que ya hay contracciones regulares de alta frecuencia). Es como si el intestino de los obesos estuviera basalmente más preparado para asimilar mejor la ingesta subsiguiente.
En cuanto a la absorción intestinal de nutrientes, ésta es más eficiente en el obeso que en el sujeto normal. Aunque todavía se desconocen las causas de esta mayor eficiencia absortiva, podría depender de una mayor secreción de colecistocinina, la cual incrementaría el flujo biliar.
Intestino grueso
Sobre el colon la obesidad guarda relación con el cáncer, los pólipos, la constipación y la diverticulitis en algunos casos.
Los individuos obesos tienen mayor riesgo de presentar un adenocarcinoma de colon. Aunque este mayor riesgo es moderado (OR de 1,1-2), existe en ambos sexos. Se ha comprobado la asociación entre la magnitud del índice de masa corporal y el riesgo neoplásico. En su patogenia, además de la influencia de la propia obesidad, puede ser importante el escaso ejercicio hecho por estos enfermos, la ingesta elevada de nutrientes y al igual que se expuso en el adenocarcinoma de esófago, la potencial relación carcinogénica con el hiperinsulinismo de estos enfermos.
En relación a los pólipos, sólo se ha demostrado un riesgo mayor en el caso de los adenomatosos (OR: 2,5) en los pacientes con obesidad mórbida --índice de masa corporal (IMC) >40 kg/m2-- y sin significación estadística en sobrepeso y obesidad.
Los enfermos con obesidad tienen más frecuentemente estreñimiento que los no obesos. Esto puede deberse a múltiples factores (menor ejercicio físico, mayor consumo de fármacos, etc.).
La diverticulitis en los sujetos jóvenes se asocia muy frecuentemente con la existencia de obesidad (80% en algunos estudios), por lo que esta enfermedad metabólica puede constituir un factor etiológico de primer orden en estos enfermos.
Obesidad y páncreas
No debe extrañarnos que la pancreatitis aguda sea más frecuente en los pacientes obesos que en los no obesos, puesto que los primeros tienen una mayor incidencia de litiasis biliar y de hipertrigliceridemia (factores causales definidos de esta inflamación pancreática) que los delgados. Pero es que, además, estas pancreatitis son más severas en estos pacientes, siendo el índice de masa corporal un factor predictivo de mala evolución clínica.
Obesidad e hígado
Sobre el hígado la obesidad puede influir generando lesiones, influyendo sobre otras hepatopatías, y finalmente modificando aspectos diagnósticos y terapéuticos.
Lesiones hepáticas causadas por la obesidad
Las alteraciones estructurales causadas por la obesidad en el hígado abarcan desde la cirrosis (menos frecuen-te, 4%-8%) hasta la esteatosis hepática (más frecuente, 31%-56%). Entre ellas, por su frecuencia, están la fibrosis hepática y la esteatohepatitis no alcohólica (ENA).
Esteatosis hepática en el obeso
La prevalencia y severidad de la esteatosis en estos enfermos son proporcionales al grado de obesidad, de tal suerte que la tienen el 80%-90% de los pacientes con obesidad mórbida.
La distribución topográfica de la obesidad influye sobre la existencia de esteatosis. En efecto, ésta es más frecuente en los obesos que tienen una obesidad de tipo androide o central.
Desde el punto de vista anatomopatológico es la macroesteatosis la variedad histológica más común. La mayor parte de estos enfermos no tienen síntomas, y la sospecha diagnóstica inicial se basa en los hallazgos analíticos, exploratorios o radiológicos. De modo infrecuente puede haber molestias o dolor en el hipocondrio derecho que es sordo y de escasa intensidad. En la exploración es muy frecuente el palpar una hepatomegalia blanda y no dolorosa, lo cual lo podemos evidenciar en el 90% de estos enfermos. Entre los datos analíticos podemos observar aumentos de las transaminasas, fosfatasa alcalina, gammaglutamil transpeptidasa y bilirrubina. Estas alteraciones suelen ser poco llamativas y su incremento es escaso. No existe correlación entre la intensidad de estas anomalías con la extensión o severidad de la esteatosis.
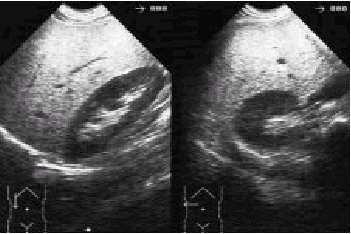
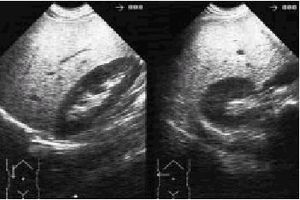
El diagnóstico suele hacerse mediante la ultrasonografía abdominal, técnica que por su gran accesibilidad y bajo coste es el método de imagen que más se suele usar en la medicina primaria. Es muy característico que la ecogenicidad del parénquima hepático en estos casos sea homogénea, y esté aumentada, habitualmente de forma difusa, por lo que se observa de esta manera un hígado «brillante» (fig. 1). En lo que respecta al tratamiento se debe aconsejar una disminución gradual del peso, sabiendo que una pérdida del 10% del peso suele restaurar los datos analíticos a valores normales y que por cada 1% de peso perdido la GPT puede disminuir cerca de un 10%.
Fig. 1. Ecografía abdominal (corte longitudinal y transversal) en la que se observa la imagen característica de una esteatosis hepática.
En cuanto a la patogenia, la acumulación de grasa (triglicéridos fundamentalmente) en el hígado se debe entre otros factores a una mayor movilización de los ácidos grasos libres periféricos, un incremento de la lipogénesis hepática y a una menor betaoxidación de los ácidos grasos libres en el hígado. En el obeso es frecuente la existencia de resistencia a la insulina y del síndrome de resistencia insulínica --el cual se define por la asociación de hiperlipidemia (aumento de triglicéridos, de LDL y una disminución de HDL), hipertensión arterial y diabetes mellitus--. Esta resistencia puede influir tanto sobre el aumento de la lipogénesis en el hígado (por activar la enzima acilCoA cocarboxilasa) como sobre la menor betaoxidación de los ácidos grasos libres intrahepáticos (por inhibir la enzima carnitina-acil-CoA-transferasa). Los niveles aumentados de leptina en el obeso podrían incrementar la resistencia insulínica y las alteraciones metabólicas intrahepáticas de los ácidos grasos libres.
La evolución de la esteatosis simple en el obeso suele ser benigna y no progresiva.
Esteatohepatitis no alcohólica en el obeso
La ENA es la segunda o tercera causa más frecuente de hepatopatía en Estados Unidos. A esta elevada frecuencia contribuye en gran parte la obesidad, que junto a la diabetes mellitus y las hiperlipidemias son las causas más destacadas de la ENA (tabla 1).
Las diferencias fundamentales entre la esteatosis simple y la ENA son de dos tipos: a) histológicas, pues en la ENA debe haber (además de esteatosis) necrosis, in flamación y grados variables de fibrosis, y b) evolutivas, puesto que la ENA puede conducir a una cirrosis hepática, circunstancia que acaece en el 30% de los pacientes que tienen una fibrosis intensa en el estudio microscópico. De hecho en recientes estudios se piensa que la ENA puede ser una de las causas frecuentes de una parte de las cirrosis que hasta este momento eran consideradas de etiología criptogenética.
En la génesis de la ENA influiría no sólo la existencia de obesidad, sino alguna característica más, como las pérdidas rápidas o con altibajos del peso de los obesos, el tipo de obesidad (más en el androide o central), etc.
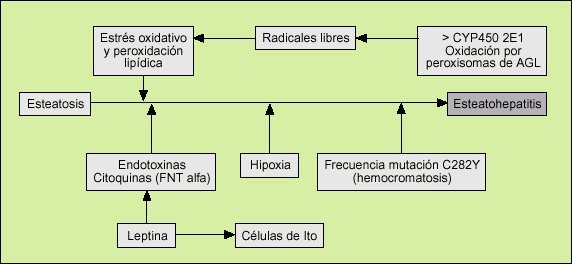
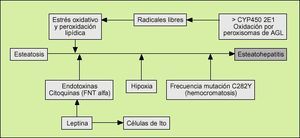
La patogenia de esta hepatopatía está determinada por dos procesos concomitantes o secuenciales. El primero, la esteatosis. En el segundo, la oxidación de los ácidos grasos libres en los peroxisomas (fenómeno que puede estar desencadenado por el citocromo P450 2E1, el cual está más inducido en la ENA) genera una gran cantidad de radicales libres, los cuales, a su vez, originan un estrés oxidativo y una peroxidación lipídica de las membranas celulares. Como además podemos observar en la figura 2, otros acontecimientos pueden ser colaboradores en la génesis de la ENA. Entre ellos, el último estudiado es la leptina, la cual puede potenciar la lesión hepática causada por el factor de necrosis tumoral alfa, y además se ha evidenciado como uno de los mayores activadores de las células estrelladas (de Ito), las cuales son responsables directos de la fibrogénesis hepática.
Fig. 2. Patogenia de la esteatohepatitis no alcohólica. FNT: factor de necrosis tumoral.
Las manifestaciones clínicas y de laboratorio de la ENA no difieren mucho de las que se han expuesto en el caso de la esteatosis. No obstante, en la esteatohepatitis la transaminasa ALT (GPT) suele ser mayor que la AST (GOT), suele haber con frecuencia incrementos del hierro y la ferritina (generalmente es normal la saturación de transferrina), y en algunos casos los anticuerpos antinucleares son positivos (a bajo título). Sólo en el caso de que exista una cirrosis nos podemos encontrar con los datos exploratorios que denotan la existencia de alguna de sus complicaciones (ascitis, etc.).
La realización de una biopsia hepática y el examen histológico son obligados para el diagnóstico de este proceso. En estos casos siempre deberemos excluir, mediante una meticulosa historia clínica, la posibilidad de una ingesta alcohólica excesiva, ya que es la hepatitis alcohólica la entidad que más confusión diagnóstica puede plantearnos. Además del consumo de alcohol, ciertas características analíticas (aumento mayor de la GOT, del volumen corpuscular medio de los hematíes, de la GGT), así como histológicas (tabla 2) nos pueden ayudar en dicho diagnóstico diferencial.
El tratamiento de la ENA pasa, obviamente, por el de la obesidad. Algunos pacientes con la reducción del peso pueden solucionar su hepatopatía. Sin embargo, esto no es lo común, y para estos enfermos se están ensayando diversos fármacos. El ácido ursodeoxicólico parece ser el más prometedor, pues, además de mejorar las alteraciones analíticas, es capaz de disminuir la esteatosis, debiéndose estos efectos a la protección que este ácido biliar ejerce sobre las membranas del hepatocito.
Influencia de la obesidad sobre otras hepatopatías
La obesidad es uno de los factores que puede influir sobre la mayor severidad de las lesiones en el caso de la hepatopatía alcohólica y en la hepatitis crónica causada por el virus C. En el caso del etanol esta circunstancia se ha relacionado con una mayor producción de IL-1 beta por los monocitos en los enfermos con gran acumulación de grasa abdominal, mientras que en la hepatitis C este efecto parece mediado por la existencia de esteatosis. En efecto, recientemente se ha podido demostrar por un grupo australiano que existe una correlación estadísticamente significativa entre la fibrosis, el índice de masa corporal y el grado de esteatosis en esta hepatopatía vírica, lo cual puede tener importantes implicaciones pronósticas y terapéuticas en estos enfermos.
La existencia de obesidad es también responsable de un mayor riesgo de lesiones hepáticas secundarias a algunos fármacos, como son el metotrexate y el halotano.
Modificación de algunos aspectos diagnósticos y terapéuticos en las hepatopatías
La resolución diagnóstica de una técnica ampliamente usada por el médico de familia, como es la ultrasonografía abdominal, se ve mermada en el caso de los enfermos obesos. En algunas circunstancias esto hace que se tenga que recurrir a la tomografía axial computarizada abdominal como método de imagen complementario al diagnóstico.
Con respecto al tratamiento de las hepatopatías en el obeso, otro hecho interesante es que la supervivencia en el primer año tras un trasplante hepático es algo menor en los enfermos con obesidad mórbida respecto a los no obesos.
Obesidad y vías biliares
En el obeso son más frecuentes la litiasis biliar y las neoplasias de la vesícula biliar. Comentaremos brevemente estos apartados.
Litiasis biliar
La existencia de obesidad es uno de los factores de riesgo más importantes en la formación de cálculos biliares de colesterol tanto para el hombre como para la mujer.
La distribución corporal del tejido adiposo parece más importante aún que la cantidad de grasa del cuerpo, ya que en concreto es la obesidad de tipo androide la que más favorece esta predisposición, pues se ha comprobado que existe una asociación positiva entre el índice de Quetelet y la razón cintura/cadera con la prevalencia
de la litiasis.
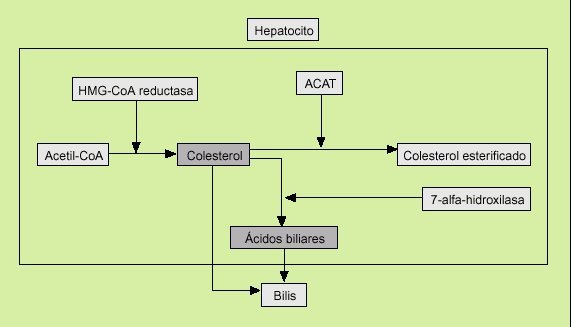
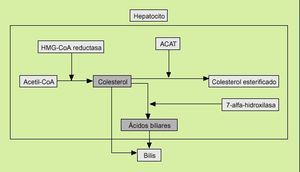
En el obeso la secreción de colesterol biliar está incrementada por una mayor actividad de la enzima 3-hidroxi-3-metilglutaril-coenzima-A-reductasa (limitante de la síntesis del colesterol) (fig. 3). La leptina parece influir de algún modo aún no bien conocido en este mecanismo.
Fig. 3. Biosíntesis del colesterol y de los ácidos biliares. ACAT: acil coenzima A colesterol transferasa.
Aunque es un punto en actual controversia, también pudiera influir una hipomotilidad vesicular, la cual conllevaría una estasis biliar, ya que en algunos estudios se ha apreciado que la vesícula de los sujetos obesos tiene un mayor volumen que la de las personas no obesas y que existe una relación positiva y estadísticamente significativa entre el volumen vesicular y el IMC.
La pérdida rápida de peso en los obesos es otro de los factores que incrementan el riesgo de la colelitiasis, el cual se correlaciona positivamente según el IMC antes de la pérdida de peso y con la rapidez de la pérdida. Durante la brusca disminución del peso la bilis se hace más litogénica por aumentar la secreción biliar de colesterol y disminuir el pool de ácidos biliares. Además en estos casos se ha demostrado un aumento de calcio y de mucina en la bilis vesicular, los cuales influyen favoreciendo la génesis de la colelitiasis.
Todo lo anterior ha hecho que de forma profiláctica se recomiende el uso de ácido ursodeoxicólico a dosis de 600 mg al día en los sujetos con obesidad mórbida que vayan a ser tratados con dietas muy bajas en calorías.
Cáncer de la vesícula biliar
El riesgo de esta neoplasia es mayor en el obeso. No se conoce muy bien todavía el porqué de esta asociación, aunque pudiera relacionarse con la presencia frecuente de litiasis biliar en estas personas, así como por la presencia durante un tiempo mayor de sustancias con potencial efecto carcinógeno debido a la hipomotilidad biliar que se describió en el epígrafe anterior.
Obesidad y fármacos
Es de sobra conocido que la población obesa consume más fármacos que la que no lo es, por consiguiente es fácil colegir que también son más frecuentes en estos enfermos las reacciones adversas a medicamentos, como las motivadas por los antiinflamatorios no esteroideos en el tracto digestivo.
En el obeso se debe tener en cuenta que la seroconversión a la vacuna del virus de la hepatitis B es menos frecuente que en los delgados, esto puede deberse bien a una menor movilización del HBsAg o bien a una menor respuesta inmune en estos casos.
Bibliografía recomendada
Aranceta J, Pérez Rodrigo C, Serra Ll, Ribas L, Quiles J, Vioque J, Foz M y Grupo Colaborativo Español para el Estudio de la Obesidad. Prevalencia de la obesidad en España: estudio SEEDO 97. Med Clín (Barc) 1998; 111:441-445.
Caldwell SH, Oelsner DH, Lezzoni JC, Hessenheide EE, Battle EH, Driscoll CJ. Cryptogenic cirrhosis: clinical characterization and risk factors for underlying disease. Hepatology 1999; 29:664-669.
Day CP, James OFW. Steatohepatitis: a tale of two «hits»? Gastroenterology 1998; 114:842-845.
Encinas Sotillos A, Bruguera Cortada M. La prevención primaria de la litiasis biliar de colesterol: presente y futuro. Gastroenterología y Hepatología 1999; 22:22-27.
Encinas Sotillos A, Fernández Azuela M, Ortega Anta RM. Factores asociados a la litiasis biliar de colesterol. Medicina Integral 1999; 33:218-222.
Fraser-Moodie CA, Norton B, Gornall C, Magnago S, Weale AR, Holmes GK. Weight loss has an independent beneficial effect on symptoms of gastro-oesophageal reflux in patients who are overweight. Scand J Gastroenterol 1999; 34:337-340.
Gutiérrez-Fisac JL. La obesidad: una epidemia en curso. Med Clín (Barc) 1998; 111:456-458.
Hourigan LF, MacDonald GA, Purie D, Whitehall VH, Shorthouse C, Clouston A, Powell EE. Fibrosis in chronic Hepatitis C correlates significantly with body mass index and steatosis. Hepatology 1999; 29:1.215-1.219.
Jaffin BW, Knoepflmacher P, Greenstein R. High prevalence of asymptomatic esophageal motility disorders among morbidly obese patients. Obes Surg 1999; 9:390-395.
Locke GR, Talley NJ, Fett SL, Zinsmeister AR, Melton LJ. Risk factors associated with symptoms of gastroesophageal reflux. Am J Med 1999; 106:642-649.
McCullough AJ, Falck-Ytter Y. Body composition and hepatic steatosis as precursors for fibrotic liver disease. Hepatology 1999; 29: 1.328-1.330.
Ueno T, Sugawara H, Sajaku K, Hashimoto O, Tsuji R, Tammaki S, Torimura T, et al. Therapeutic effects of restricted diet and exercise in obese patients with fatty liver. J Hepatol 1997; 27:103-107.
Weltman MD, Farrell GC, Hall P, Ingelman-Sundberg M, Liddle C. Hepatic cytochrome P450 2E1 is increased in patients with non-
alcoholic steatohepatitis. Hepatology 1998; 27:128-133.
Wilson LJ, Ma W, Hirschowitz BI. Association of obesity with hiatal hernia and esophagitis. Am J Gastroenterol 1999; 94:2.840-2.844.