El priapismo consiste en un estado de erección patológica y mantenida del pene, no relacionado con el estímulo sexual, secundario a una alteración de los mecanismos hemodinámicos que producen la detumescencia. La palabra proviene de Príapo, dios de la mitología griega, hijo de Dioniso y Afrodita, símbolo de la fecundidad que nació con un miembro viril enorme, desmesurado1.
Se trata de una emergencia medicoquirúrgica, ya que, si no se resuelve de forma rápida, se puede producir como secuela una disfunción eréctil permanente2.
Afortunadamente es un problema poco frecuente que aumentó con la utilización de fármacos intracavernosos, como la papaverina o la prostaglandina E1, para el tratamiento de la impotencia. Sin embargo, en los últimos años, la aparición del sildenafilo hizo que se redujera la prescripción de dichas sustancias y, en consecuencia, descendió su incidencia. Así, a modo de ejemplos, el servicio de Urología del Hospital Marqués de Valdecilla de Santander tuvo sólo nueve casos en los últimos ocho años3 y un estudio realizado en los Países Bajos estima una incidencia de 1,5 por 100.000 personas/año, mientras que en varones mayores de 40 años asciende a 2,9 por 100.000 personas/año4. Con toda seguridad, estas cifras serán mucho mayores en aquellos países donde es frecuente la anemia de células falciformes o drepanocitosis, ya que esta enfermedad es una de las causas más importantes del problema que nos atañe.
Fisiopatología y clasificación
La erección del pene depende básicamente de tres mecanismos5: la relajación del músculo liso cavernoso, la relajación arteriolar y la mayor resistencia del flujo venoso de salida. La detumescencia está mediada por el sistema nervioso simpático cuyo neurotransmisor, la noradrenalina, actúa sobre los receptores alfa-1. Este estímulo causa vasoconstricción de las arterias peneanas y contracción del músculo trabecular, lo que se traduce en una reducción del flujo arterial y en el colapso de los espacios lacunares. La contracción del músculo trabecular causa la descompresión de las vénulas de los cuerpos cavernosos permitiendo así su drenaje. Por lo tanto, el priapismo puede explicarse básicamente por dos mecanismos: exceso de flujo arterial en el pene o dificultad para el drenaje venoso de los cuerpos cavernosos, lo que condiciona la distinción de los dos tipos de priapismo: venooclusivo y arterial, clasificación que por otra parte no es arbibraria ya que, como se verá a continuación, además de tener etiologías distintas, también la clínica, el pronóstico y, lo que es más importante, las medidas terapéuticas son totalmente diferentes, así como el grado de urgencia en su aplicación6.
Priapismo venooclusivo (isquémico o de bajo flujo)
Es el mecanismo más frecuente. Se produce por una dificultad para el drenaje de los cuerpos cavernosos, ya sea por una obstrucción intraluminal o extraluminal, completa o incompleta. Al no ser posible la salida, se condiciona también una obstrucción en el flujo de entrada de sangre arterial y, en consecuencia, se produce una isquemia de los cuerpos cavernosos que, cuando se prolonga en el tiempo, origina fibrosis y alteración permanente de la función eréctil. Por lo tanto, es importante tener en cuenta que la sangre depositada en los cuerpos cavernosos es, en este tipo de priapismo, de características venosas y con el paso de las horas cada vez será menor la oxigenación y mayor la acidosis5, llegándose a alcanzar valores de PO2 de 0-10 mmHg con un pH de 6,6.
Priapismo arterial (no isquémico o de alto flujo)
Es muchísimo menos frecuente que el anterior. Se debe a un exceso de flujo arterial sobre los cuerpos cavernosos que condiciona una dificultad para su drenaje. De ahí que la sangre acumulada tenga unos valores gasométricos similares a los de la sangre arterial, por lo que no habrá isquemia y por ello no se producirán las complicaciones del venooclusivo.
Es importante recordar que la irrigación arterial de los senos cavernosos procede de la arteria cavernosa, rama de la pudenda interna, y ésta, a su vez, es rama de la hipogástrica.
Etiología
Origen venooclusivo
La inyección de sustancias vasoactivas (papaverina, fentolamina, prostaglandina E1) en el espacio intracavernoso para el tratamiento de la disfunción eréctil se ha convertido en la primera causa de priapismo5, hecho que también está documentado cuando su administración es por vía oral7. Existe, además, otro listado numeroso de fármacos que pueden producir un problema venooclusivo: antihipertensivos como la hidralazina, el prazosin o los antagonistas del calcio; psicofármacos, fundamentalmente los neurolépticos ya sean convencionales (clorpromazina, tioridazina) o atípicos (risperidona, olanzapina)8 por su efecto antagonista alfa-1; anticoagulantes (warfarina, heparina)9; andrógenos como la testosterona10; omeprazol, e incluso hay descritos casos en relación con dosis excesivas de sildenafilo11.
Además de los fármacos y, por supuesto, los idiopáticos existen otros grupos de causas:
Sustancias de abuso: alcohol, marihuana, cocaína. La cocaína, además, puede producir priapismos de alto flujo que son rebeldes al tratamiento12. Incluso hay algún caso descrito producido por la inyección intracavernosa de esta droga13.
Enfermedades hematológicas como el mieloma o algún tipo de leucemia. Dentro de este grupo, la más típica es la drepanocitosis o anemia de células falciformes, entidad afortunadamente poco frecuente en nuestro medio. Su mecanismo parece estar en relación con la obstrucción al drenaje producido por el apilamiento de hematíes falciformes en las venas del cuerpo cavernoso. Además, también puede producir priapismos de alto flujo14.
Neoplasias: vejiga, próstata, recto. La extensión local puede producir obstrucción venosa y dificultad para el drenaje de los cuerpos cavernosos.
Enfermedades neurológicas que causan una alteración del mecanismo neurológico de la erección: encefalopatías, esclerosis múltiple, compresión medular, traumatismos medulares, tabes dorsal y otras.
Otras menos frecuentes: infecciosas (tularemia, parotiditis, ricketsiosis, paludismo), inflamatorias (prostatitis, tromboflebitis), amiloidosis, enfermedad de Fabry, gota y otras causas (monóxido de carbono, nutrición parenteral).
En la tabla 1 se resumen las principales causas de priapismo.
Origen arterial
Casi siempre se debe a un traumatismo perineal o peneal que origina una fístula15 y desparrama sangre arterial en el cuerpo cavernoso. Muchos de estos traumatismos se producen al practicar ciclismo16.
Más raramente está en relación con la laceración de alguna arteria tras la inyección intracavernosa para el tratamiento de la impotencia5.
También con frecuencia es idiopático.
Clínica y diagnóstico
Los antecedentes ya ayudan a diferenciar un tipo del otro: mientras que el arterial está casi siempre en relación con un traumatismo en las horas o días previos, en el venooclusivo se indagará la posible administración de inyecciones intracavernosas, ingestión de fármacos o la existencia de las enfermedades que lo pueden ocasionar.
Por otra parte, suelen existir diferencias en la sintomatología. En el priapismo venooclusivo el estado isquémico provoca que el paciente se presente, en general, agitado y con una erección dolorosa de varias horas de evolución. Por el contrario, el tipo arterial, al no existir obstrucción ni isquemia, suele ser indoloro y, desde luego, no presenta el dolor agudo que caracteriza al priapismo venooclusivo. El pene suele hallarse en un estado de erección incompleta, de consistencia elástica y no es doloroso al tacto.
Los estudios complementarios que confirmarán el diagnóstico son básicamente tres: la gasometría cavernosa es muy útil en urgencias por su facilidad, accesibilidad y rapidez, ya que nos permite distinguir si este espacio está lleno de sangre arterial o venosa dependiendo de si existen o no hipoxia y acidosis (incluso, si hay dudas, se puede comparar con una gasometría arterial). La ecografía Doppler también permite valorar el flujo de los cuerpos cavernosos. Por último, la prueba que demostrará con certeza, en el caso de los priapismos arteriales, la existencia de una fístula arteriocavernosa es la arteriografía selectiva y además, como se verá posteriormente, permitirá la embolización terapéutica.
La tabla 2 muestra las claves principales para el diagnóstico diferencial de los dos tipos de priapismo.
Tratamiento
La identificación rápida del mecanismo fisiopatológico es prioritaria, ya que si bien el objetivo terapéutico es común y consiste en recuperar y mantener la flacidez peneana conservando a su vez la capacidad eréctil, en los priapismos venooclusivos (isquémicos) se requiere una actuación urgente, inmediata, mientras que los de origen arterial (no isquémicos) permiten una mayor demora y en consecuencia programar su tratamiento. Por otra parte, las medidas recomendadas serán distintas según se trate de uno u otro tipo.
Priapismo venooclusivo
Es necesaria una intervención con carácter urgente que irá encaminada a tratar de aumentar el flujo de salida de los cuerpos cavernosos para favorecer el flujo de entrada y su oxigenación. La mayor probabilidad de éxito, sin daño permanente, se obtiene cuando han transcurrido menos de 12 h2. Se requiere una analgesia potente. También son recomendables otras medidas generales, como una adecuada hidratación y la aplicación de frío local (enemas de agua helada), aunque lo cierto es que son poco efectivas. A veces es útil la administración de terbutalina subcutánea en el deltoides17 a dosis de 0,25-0,5 mg17. Puede repetirse al cabo de 15 min. Otra opción es la administración oral de 5 mg de terbutalina. En caso de que no se lograse la detumescencia, se procederá a la aspiración aislada o aspiración y administración de un agonista alfa-adrenérgico en los cuerpos cavernosos (la aspiración aislada será suficiente en los priapismos recientes, pero se suele mostrar inefectiva cuando la evolución es de más de 24 h). El procedimiento consiste en los pasos que se detallan a continuación5,6,18:
Posición del paciente en decúbito supino.
Medidas de asepsia y preparación del campo.
Anestesia local con lidocaína al 1% en la base del pene.
Punción con una palomita calibre 14-19 G en la porción distal de un cuerpo cavernoso (no es necesaria la punción bilateral ya que existen anastomosis entre los dos). No se debe usar como lugar de la punción el glande, y se evitarán punciones muy profundas para no lesionar la arteria cavernosa.
Se aspirarán inicialmente 30 ml ayudándose con un masaje («ordeñado») del seno cavernoso. Se continúa la aspiración hasta que cese la salida de sangre oscura y comience la aparición de sangre arterial de color rojo vivo.
Si la sangre es muy espesa y no sale con facilidad, se pueden realizar lavados con suero fisiológico heparinizado (20-30 ml). Aunque se consiga la detumescencia, se mantiene la palomita durante aproximadamente media hora, comprobando que durante todo este tiempo persista la flacidez.
Si reaparece la erección se realizará una nueva aspiración seguida de la inoculación intracavernosa de un fármaco agonista alfa-adrenérgico. La sustancia de elección es posiblemente la fenilefrina. La preparación se puede hacer de dos formas, dependiendo si es para inyección o irrigación. Para inyección se utiliza una solución de 1 mg de fenilefrina por cada ml de suero fisiológico, con dosis de 0,2-0,3 ml por inyección que se puede repetir varias veces sin que la dosis total sobrepase los 1-1,5 mg. Para la irrigación se diluyen 10 mg de fenilefrina en 1.000 ml de suero fisiológico y se administran con cada irrigación 20-30 ml de la dilución.
Durante la administración será necesaria la monitorización electrocardiográfica y de presión arterial, ya que son posibles efectos indeseables las crisis hipertensivas y arritmias.
A continuación, algunos autores aconsejan envolver el pene con una venda elástica para impedir que se ingurgite de nuevo y comprimir el lugar de la punción, pero otros no recomiendan el vendaje compresivo ya que puede provocar una mayor isquemia.
También es de gran eficacia en los priapismos de corta duración inducidos farmacológicamente la administración de azul de metileno19. Además carece de la toxicidad de los alfa-adrenérgicos, ya que sus efectos colaterales se reducen a una sensación transitoria de ardor y una coloración azulada del pene tras su inyección.
Cuando el tiempo de evolución es superior a las 24 h, la isquemia grave, el edema trabecular y otra serie de alteraciones provocan que las anteriores medidas no sean efectivas. En estos casos estará indicada la cirugía, que se basa en la creación de fístulas para permitir el drenaje de los cuerpos cavernosos5.
Priapismo arterial
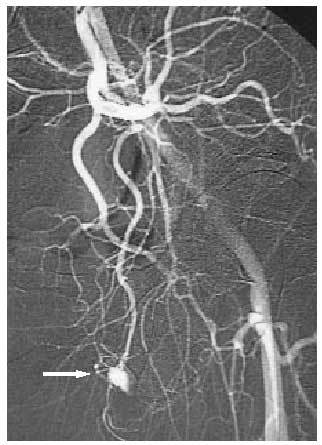
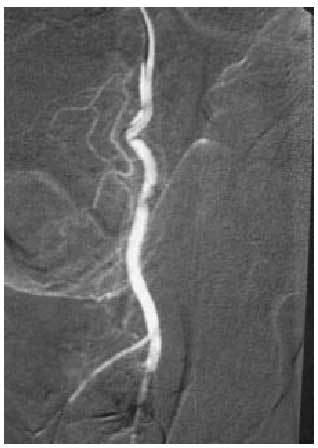
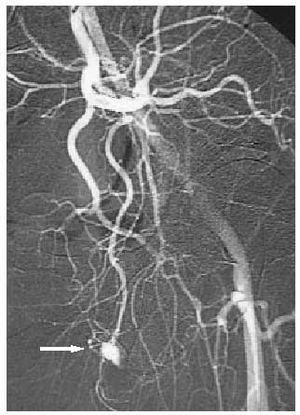
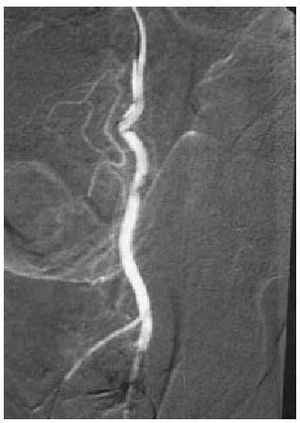
Al no existir un proceso isquémico, no suele dar lugar a complicaciones, por lo que el tratamiento no tiene tanta premura como en el de origen venooclusivo y, en consecuencia, se puede diferir (tal es así que incluso se ha planteado la no necesidad de tratar a estos pacientes). El objetivo terapéutico consistirá en disminuir el flujo de entrada mediante una embolización selectiva, con coágulo autólogo o de otro tipo, de la arteria lacerada, que logra de forma inmediata la detumescencia y en pocos meses recupera completamente la capacidad eréctil (figs. 1 y 2). Por otra parte, los procedimientos terapéuticos indicados en el priapismo de bajo flujo son, en este tipo, de escasa utilidad.
Fig. 1. Arteriografía que muestra una fístula de la porción distal de la arteria pudenda interna.
Fig. 2. Desaparición de la fístula tras la embolización.