El retraso mental es un estado de funcionamiento cognitivo significativamente inferior al normal para la edad del paciente, que se manifiesta durante el curso del desarrollo y que se expresa por el deterioro de las capacidades adaptativas del mismo.
Según esta definición, y ajustándonos a la clasificación internacional DSM-IV, en términos numéricos se definiría por un cociente intelectual (CI) menor de dos desviaciones estándares para la media, es decir, un CI menor o igual a 70 en un test realizado individualmente y adecuado para la edad del paciente. Esta discapacidad intelectual debe tener un inicio precoz (antes de los 18 años) y asociarse a un déficit o alteración de la actividad adaptativa en al menos dos de las siguientes áreas: comunicación, cuidado personal, vida doméstica, habilidades sociales/interpersonales, utilización de recursos comunitarios, autocontrol, habilidades académicas funcionales, trabajo, ocio, salud y seguridad.
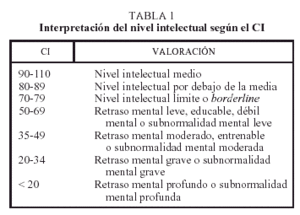
Clasificación
Como ya apuntábamos, el grado de afección intelectual tiene un gran interés administrativo, social, educativo y pronóstico, entre otros.
Los grados de retraso mental se definirán de la siguiente manera: leve (CI entre 50-55 y 70), moderado (CI entre 35-40 y 50-55), grave: (CI entre 20-25 y 35-40) y, por último, profundo (CI inferior a 20-25). Podremos aplicar a estos términos una interpretación del nivel de CI paralela (tabla 1).
Incidencia
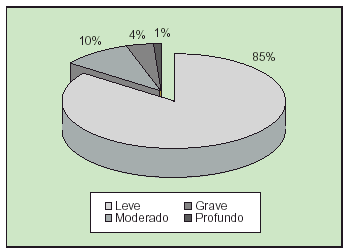
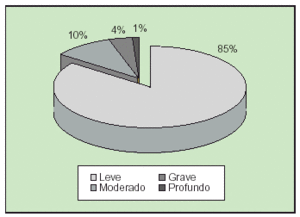
El retraso mental afecta a un 0,5-2,5% de la población menor de 14 años. La prevalencia de retraso mental grave es alrededor del 0,3% de la población general. Esta incidencia depende de los límites establecidos para el diagnóstico, la preocupación diagnóstica por los retrasos más leves y las características de la población en estudio (región, país, etc.). La distribución por índice de gravedad dentro de la población con retraso mental se refleja en la figura 1.
Fig. 1. Distribución según el índice de gravedad del retraso mental.
Inicialmente, se objetiva de manera más frecuente en países poco desarrollados o en los niveles socioeconómicos más bajos.
Del mismo modo, se observa una mayor frecuencia de retraso mental en varones que en mujeres (1,5/1). Esta circunstancia puede reflejar una realidad constatada, una mayor frecuencia de retraso del lenguaje en varones o unas expectativas superiores para los varones en ciertos ambientes.
Etiología
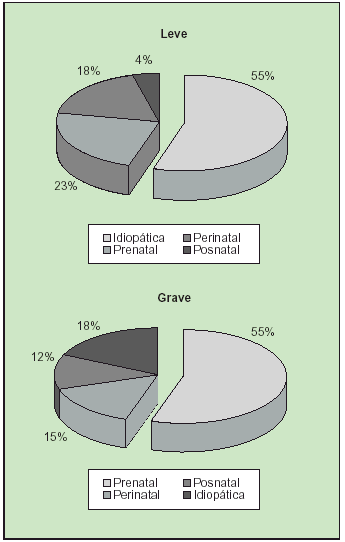
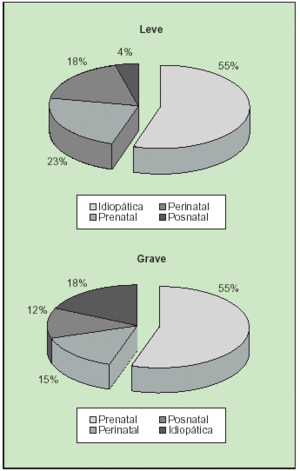
El retraso mental tiene un origen plurietiológico (tabla 2). Aunque las causas de esta situación son múltiples, en general no se llega a conocer la etiología del retraso en más del 50% de los casos. Si nos ajustamos a la gravedad del problema, la distribución es diferente según la etiología (fig. 2).
Fig. 2. Distribución etiológica según el grado de retraso.
En las formas leves no se llega a conocer la etiología en el 55-65% de los casos. Se presupone un origen poligénico, intensificado por factores ambientales, como el mayor responsable de este grupo idiopático; indudablemente, los avances neurorradiológicos y genéticos están reduciendo de forma notable estos porcentajes a favor de los retrasos mentales de causa conocida.
Clínica
El retraso mental no es un síndrome ni una enfermedad, por lo que es difícil o imposible predefinir las características clínicas de los pacientes afectados. Como reflejábamos al inicio, esta discapacidad intelectual se va a expresar mediante dificultades adaptativas en diferentes ámbitos cotidianos. La escolarización, y posteriormente la capacidad laboral estarán limitadas. La relación social, el grado de comunicación con los demás y la dependencia podrán estar igualmente comprometidas, dependiendo de la intensidad del retraso, el origen y los factores clínicos sobreañadidos.
Es frecuente que los pacientes con retraso mental presenten otros problemas neurológicos o tratamientos farmacológicos asociados que contribuyen de forma desfavorable sobre estos aspectos adaptativos. Algunos estudios refieren la asociación a encefalopatías motrices en el 7% de los pacientes, epilepsia en el 10%, alteraciones neurosensoriales en el 7%, autismo en el 2-3% y trastornos neuropsiquiátricos en más del 50% de los mismos. Estas asociaciones son más intensas cuanto menor es el CI.
La prevalencia de epilepsia es 2-3 veces más frecuente en la población con retraso mental. A esta circunstancia se añade la mayor frecuencia de resistencia a fármacos y el uso de politerapia más incidente. Ambos mecanismos pueden en sí mismos facilitar las dificultades del aprendizaje.
Igualmente, la presencia de autismo es 100 veces más frecuente en esta población según algunas series. A este hecho debemos sumar la presencia de hiperactividad y déficit de atención grave en un amplio grupo de niños con retraso mental, lo que abunda en las dificultades escolares, sociales y laborales de estos pacientes.
Diagnóstico
Anamnesis
La historia clínica debe ser completa. Se debe recoger de forma detallada el desarrollo psicomotor del paciente. Aunque existen numerosas causas de retraso psicomotor, la mayor parte de los pacientes reflejan un desarrollo lento desde los primeros meses. Para el seguimiento o el control de los hitos característicos de cada edad se puede hacer uso de diferentes herramientas o instrumentos, como el test de Denver o la escala de Bayley. En el caso de un estancamiento o involución, deben anotarse la edad de comienzo, las áreas afectadas, los síntomas acompañantes si existieron, las causas atribuidas por los padres u otros profesionales, etcétera.
Dentro de este apartado se reflejarán, igualmente, los antecedentes personales de forma minuciosa, haciendo referencia a la ingesta de fármacos u otras sustancias durante la gestación, el control del embarazo, las características del parto, la edad gestacional, la instrumentación, etcétera.
La recogida de datos relacionados con el período neonatal aporta de nuevo una información trascendental. Se añadirá la calidad de succión y llanto, la presencia de hipotonía o crisis en los primeros días de vida, los problemas respiratorios, etcétera.
Respecto a los antecedentes personales posteriores, no se obviarán aquellos trastornos o enfermedades que puedan tener relación con la situación estudiada: convulsiones febriles o afebriles, meningoencefalitis, traumatismos craneoencefálicos severos, cardiopatías, etc.
Finalmente, se añadirán los antecedentes familiares. Debemos intentar obtener un árbol genealógico lo más amplio posible en el que se haga constar los posibles antecedentes de retraso mental, autismo, trastornos psiquiátricos, epilepsia, etcétera.
Exploración física
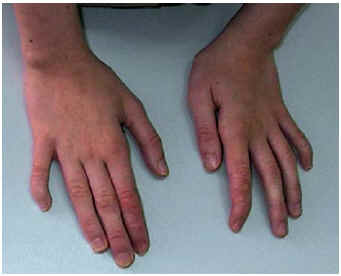
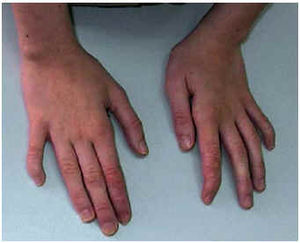
El examen completo es, probablemente, el arma diagnóstica más importante. Debe iniciarse por un examen general que incluya, entre otros, la exploración de rasgos dismórficos (fig. 3), el desarrollo ponderostatural, las características cutáneas, el desarrollo óseo, la presencia de visceromegalias, etcétera.
Fig. 3. Hipoplasia de falanges del quinto dedo en paciente con fenotipo peculiar y retraso mental moderado (síndrome de Coffin-Siris).
El pediatra y, especialmente, el neurólogo infantil no deben temer la descripción de rasgos que le resultan inicialmente anormales. En ocasiones una descripción fenotípica detallada es la que orienta el diagnóstico. Tampoco se debe evitar la realización de fotografías de los rasgos que el especialista percibe como anormales con el propósito de realizar un estudio más exhaustivo. En otras ocasiones el desarrollo ponderostatural apoya un diagnóstico de sospecha; la anotación de la talla-peso desde edades precoces es una medida útil ocasionalmente.
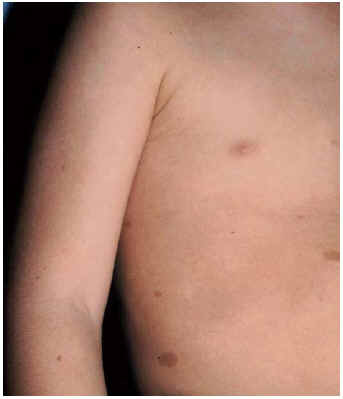
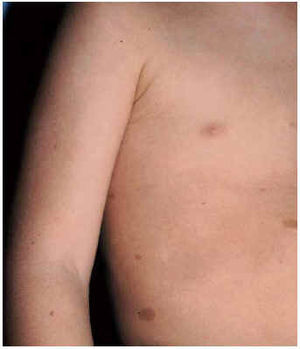
Dentro del examen por sistemas, algunas alteraciones podrán sugerir la etiología de base. La presencia de trastornos pigmentarios cutáneos puede apuntar hacia la neurofibromatosis (fig. 4), la hipomelanosis de Ito o la esclerosis tuberosa y la fotosensibilidad, hacia la enfermedad de Hartnup; el exantema malar, hacia la homocistinuria; las alteraciones de los anejos cutáneos puede ser también orientativa; las alteraciones del cabello serán objetivables en la enfermedad de Menkes, en el hipotiroidismo, etc. La presencia de hepatosplenomegalia apuntará hacia mucopolisacaridosis, esfingolipidosis, glucogenosis, etcétera.
Fig. 4. Manchas «café con leche» en varón con retraso mental leve, epilepsia y trastorno psiquiátrico asociado.
Tras abordar un examen físico completo, se debe proceder a la exploración neurológica igualmente completa, no obviando el examen craneal, la impresión subjetiva del nivel cognitivo, el examen del fondo de ojo y la valoración neurosensorial.
Las alteraciones intensas del volumen craneal se relacionan con dificultades de aprendizaje y retraso mental.
De igual modo, el fondo de ojo puede revelar trastornos pigmentarios (encefalopatías mitocondriales, síndrome de Cockayne, síndrome de Kearns-Sayre, etc.), cataratas (síndrome de Down, rubéola gestacional, hipotiroidismo, galactosemia, etc.) o manchas rojo cereza (mucolipidosis, gangliosidosis, etc.), entre otros.
El examen auditivo y visual se realizará en todos los casos; la audiometría convencional y la discriminación visual o auditiva, la campimetría por confrontación son medidas realizables en cualquier consulta pediátrica.
Exploraciones complementarias
Estudios psicométricos
Indudablemente ante la sospecha de retraso mental es obligado el estudio del nivel cognitivo. Para ello, podremos hacer uso de numerosas herramientas (tabla 3). Inicialmente, para el pediatra puede ser orientativa la realización de dibujos, escritura libre, informes escolares o la valoración de habilidades motrices (actividades repetidas, estabilidad sobre un pie, etc.). Estas tareas ponen de manifiesto con frecuencia las dificultades de pacientes con un retraso mental leve o con un nivel intelectual límite que han pasado inicialmente desapercibidos.
Estudios analíticos
Deben realizarse de forma sistemática las siguientes pruebas: hemograma, bioquímica sanguínea, ionograma, gasometría, función hepática, amonio y ácido úrico en sangre, así como bioquímica básica de orina que incluya la presencia de cuerpos cetónicos y reductores. Ante la presencia de signos no estrictamente neurológicos (dismorfias, alteración del crecimiento, vómitos frecuentes, alteraciones cutáneas, cardiopatía o hepatosplenomegalia) u otros neurológicos (sordera, alteración visual, trastorno del comportamiento, letargia o examen anormal) que apunten hacia un posible origen metabólico, el examen analítico será ampliado. Se determinarán aminoácidos y ácidos orgánicos en sangre y orina, láctico y pirúvico en sangre, bioquímica y láctico en líquido cefalorraquídeo (LCR), mucopolisacáridos y oligosacáridos en orina, etcétera.
Estudios neurorradiológicos
La utilidad de los estudios mediante tomografía computarizada (TC) o resonancia magnética (RM) dependerá de los hallazgos clínicos y la gravedad del retraso mental. En general, la rentabilidad diagnóstica de la RM cerebral en el retraso mental no supera el 20%. En general, nosotros recomendamos la realización sistemática de estudios neurorradiológicos ante un retraso mental moderado-grave, alteraciones craneales asociadas o exploración neurológica anormal.
Estudios genéticos
Los estudios genéticos básicos, como el propio cariotipo, generalmente revelan escasa información en las formas leves. Sin embargo, si la exploración física o la historia clínica no apuntan hacia una etiología clara, o bien el paciente asocia rasgos dismórficos, malformaciones viscerales, antecedentes familiares de retraso mental o trastornos genéticos establecidos, el cariotipo debe ser un examen básico más en el abordaje etiológico del paciente con retraso mental. Igualmente, no se debe obviar que el síndrome X frágil es la causa más frecuente de retraso mental de origen hereditario, y que un 2-4% de los pacientes afectados no presenta un fenotipo compatible, por lo que debe descartarse siempre esta enfermedad ante un varón con retraso mental de origen desconocido.
Otros exámenes
Se realizarán dependiendo del caso: serie radiológica completa, ecografía visceral, potenciales auditivos o visuales, etcétera.
Pronóstico
El pronóstico del retraso mental está relacionado con numerosos factores: la gravedad del propio retraso, el origen del mismo, la presencia de otros trastornos (epilepsia, autismo) y el empleo de fármacos (neurolépticos, antiepilépticos). Sin embargo, una de las preguntas inmediatas que muchos padres realizarán ante la confirmación diagnóstica será el pronóstico de su hijo.
Independientemente del origen del retraso, y con carácter aproximativo podemos aportar una información sobre ciertos aspectos adaptativos sociales, escolares y laborales (tabla 4). En la información a familiares no deben exponerse de forma exhaustiva los datos reflejados, ya que sólo aportan una orientación pronóstica. Del mismo modo, tampoco es recomendable mantener una actitud de seudoprotección familiar, ya que esta circunstancia retrasa con frecuencia la puesta en marcha de los mecanismos sociales y educativos adecuados para estos niños.
Tratamiento. Educación
La mejor acción por parte del pediatra o neurólogo infantil debe ser el diagnóstico precoz. Éste va a permitir la rehabilitación o reeducación de habilidades del paciente en los primeros años de vida, mejorando así las capacidades adaptativas a las que hacíamos mención.
Debemos conocer los medios que el sistema sanitario y educativo pone a disposición de estos pacientes, para ofrecer al niño con retraso mental todas aquellas ayudas que puedan beneficiarle escolar, social o laboralmente.
Asimismo, deberán ser tratados de forma específica y adecuada los trastornos neurológicos (epilepsia, trastornos motores) o comportamentales (autismo, hiperactividad) que interfieran en la evolución del mismo. El empleo de metilfenidato en el retraso mental ha mejorado la capacidad atencional en algunos pacientes; sin embargo, en otros ha originado la aparición de reacciones disfóricas no deseables, por lo que su uso debe ser controlado.
Desde el punto de vista farmacológico no existen tratamientos específicos para el retraso mental. Se han empleado diferentes fármacos con eficacia clínica muy cuestionable (citicolina, piracetam, vitamina B) con el objeto de regenerar o proteger la función cerebral.
Bibliografía general
Aicardi J. Mental retardation. In: Aicardi J, editor. Diseases of the nervous system in childhood. London: McKeithPress, 1998; p. 822-7.
Fernández-Jaén A. Aspectos neurológicos del síndrome X Frágil. En: Libro de comunicaciones de la I Jornada sobre el síndrome X frágil en la Comunidad de Madrid. Disponible en: http:// www. nova.es/xfragil.
Hagberg B, Hagberg G, Lewerth A, Lindberg U. Mild mental retardation in Swedish school children. I. Prevalence. Acta Paediatr Scand 1981;70:441-4.
Hagberg B, Kyllerman M. Epidemiology of mental retardation; a Swedish survey. Brain Dev 183;5:441-9.
Lao JI. Acercamiento diagnóstico y asesoramiento genético en el retraso mental. Rev Neurol 2001;33:1S-6S.
Lyon G, Adams RD, Kolodny EH. Neurology of hereditary metabolic diseases of children. New York: McGraw-Hill, 1996.
Mulas F, Morant A, Roselló B. Retraso mental; trastornos del aprendizaje; síndrome de déficit de atención con hiperactividad. En: Neurología pediátrica. Madrid: Ediciones Ergón, 2000; p. 347-72.
Narbona J, Schlumberger E. Retraso psicomotor. Protocolos diagnósticos y terapéuticos en pediatría. Tomo I. Genética-dismorfología; neurología. Asociación Española de Pediatría, 2000; p. 186-90.
Swaiman KF. Mental retardation. In: Swaiman KF, editor. Pediatric neurology. St Louis: Mosby, 1994; p. 133-46.