El síndrome de apneas e hipopneas durante el sueño (SAHS) constituye una entidad que se caracteriza por el colapso repetido de la vía aérea superior durante el sueño que genera desaturaciones cíclicas de la oxihemoglobina y despertares transitorios (arousals) no conscientes. Como entidad sindrómica, el SAHS se caracteriza por una constelación de síntomas y una serie de hallazgos objetivos que permiten establecer el diagnóstico con seguridad. En general, se trata de pacientes con obesidad o sobrepeso, y entre los síntomas más comunes se incluyen la presencia de ronquidos intensos interrumpidos por pausas intermitentes asociada con un sueño no reparador. Como síntoma y consecuencia cardinal de la enfermedad se encuentra la somnolencia diurna excesiva. En los casos más sintomáticos es frecuente encontrar además lentitud, déficit de atención y disminución de capacidades cognitivas. También se ha documentado de forma adecuada un mayor riesgo de sufrir accidentes de tráfico debido a la hipersomnolencia. Deben destacarse, asimismo, las consecuencias cardiorrespiratorias de la obstrucción repetida de la vía aérea superior durante el sueño. Así, se ha identificado claramente una relación del SAHS con la hipertensión arterial y es un factor de riesgo potencial de enfermedad cardiovascular. La presencia de esta afección se diagnostica, por lo general, tardíamente, incluso en los casos más graves. Ello es debido, en parte, a que los problemas respiratorios ocurren por la noche mientras que la sintomatológía clínica derivada se manifiesta durante el día. Además, el curso de la enfermedad es lentamente progresivo con lo que la instauración de los síntomas es muy lenta e insidiosa, lo que permite el desarrollo de mecanismos de adaptación a la somnolencia por parte de los pacientes.
La prevalencia del SAHS es elevada en la mayoría de países desarrollados. El riesgo de sufrir esta enfermedad se incrementa con la edad y se correlaciona estrechamente con la obesidad. Es más frecuente entre los varones y su incidencia es máxima entre los 50 y 60 años de edad. Los estudios de prevalencia más sistemáticos realizados en nuestro medio demuestran también una elevada prevalencia con cifras de población general que oscilan entre un 4 y un 6% de varones y un 2% de mujeres que padecen trastornos del sueño documentados con consecuencias clínicas relevantes1.
Bases del tratamiento
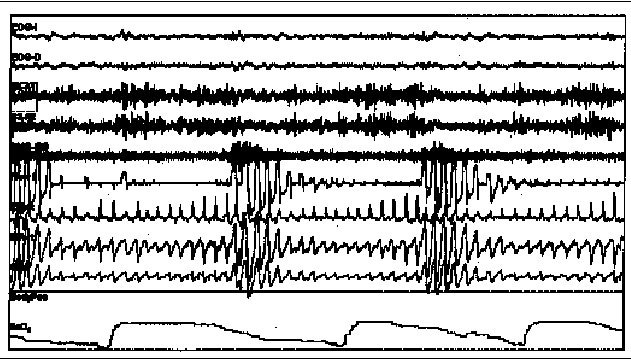
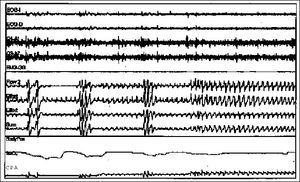
La identificación de la enfermedad es clave ya que permitirá establecer la estrategia terapéutica más adecuada en cada caso y determinar el tratamiento óptimo para evitar las consecuencias neuropsiquiátricas y cardiorrespiratorias derivadas. Ante la sospecha clínica de un trastorno respiratorio del sueño es necesario realizar un estudio de sueño para proceder al diagnóstico. Es posible, y se acepta en el momento actual, la realización de estudios diagnósticos con polisomnografías respiratorias simplificadas. Sin embargo, el patrón oro y exploración de referencia es la polisomnografía convencional (PSG). Durante una PSG diagnóstica se registran distintas variables respiratorias y neurológicas de interés clínico. Entre las variables de mayor relevancia se incluyen el registro de electroencefalograma, electrooculograma y electromiograma submentoniano. Las variables respiratorias incluyen: movimientos toracoabdominales mediante pletismografía, flujo aéreo naso-bucal y saturación arterial de la oxihemoglobina. Se registra, además, el electrocardiograma y la actividad motora de las extremidades. En la figura 1 se expone un ejemplo comprimido de un registro polisomnográfico en el que se observan episodios repetidos de apneas durante el sueño. Un estudio del sueño mediante PSG permite identificar los fenómenos obstructivos y su repercusión en la estructura y calidad del sueño. Cuando la obstrucción de la vía aérea superior es completa, el fenómeno se define como apnea. Cuando la oclusión de la vía aérea es parcial, se denomina hipo pnea. En los estudios mediante PSG una apnea obstructiva se define como el cese total del flujo aéreo en boca o nariz de una duración igual o superior a 10 s asociados con esfuerzos inspiratorios ineficaces. Las hipopneas se definen como períodos de una duración mínima de 10 s en los que se observa una clara disminución del flujo aéreo acompañados de un despertar neurológico o arousal y/o desaturación cíclica de la oxihemoglobina. Tanto las apneas como las hipopneas terminan con un intenso esfuerzo inspiratorio y un despertar neurológico transitorio, no consciente, de corta duración que fragmenta repetidamente la estructura normal del sueño a lo largo de la noche. Se considera que ambos tipos de sucesos obstructivos deben ser cuantificados ya que se ha podido comprobar que, en términos de fragmentación del sueño y consecuencias clínicas derivadas, son similares. Por ello, tras un estudio del sueño obtendremos, entre otros datos, como la información acerca de la estructura del sueño o la desaturación nocturna de la oxihemoglobina, un índice de apneas e hipopneas por hora (IAH). Este índice es la resultante del recuento conjunto de apneas e hipopneas dividido por el total de horas de sueño registradas en el estudio. Es decir, obtendremos el número de apneas e hipopneas registradas por hora de sueño. Este es un dato fundamental ya que, unido al resto de los datos clínicos del paciente, será uno de los principales determinantes de la estrategia terapéutica final. El número mínimo de apneas e hipopneas/h para considerar que un paciente padece un SAHS leve es todavía un motivo de debate. Para un IAH determinado la sintomatología clínica presenta una gran variabilidad entre individuos. En líneas generales, a mayor IAH mayor repercusión y gravedad de los síntomas. Sin embargo, no es infrecuente encontrar a pacientes con índices bajos muy sintomáticos con somnolencia en ocasiones intensa o invalidante, y a otros con índices elevados y un SAHS paucisintomático. Este segundo aspecto también es determinante a la hora de considerar el tratamiento del SAHS. En la actualidad, la indicación de tratamiento se basa en los síntomas clínicos, fundamentalmente la somnolencia diurna que suele ser el motivo de consulta y es la base de la indicación del tratamiento, la morbilidad asociada y los resultados del estudio del sueño diagnóstico2,3.
Fig. 1. Trazado comprimido correspondiente a una polisomnografía convencional de un paciente con síndrome de apneas e hipopneas durante el sueño (SAHS) intenso. En este ejemplo se puede observar cómo el paciente presenta obstrucciones repetidas de la vía aérea con disminución prácticamente completa del flujo aéreo. Estas apneas generan un arousal en el EEG con activación del EMGgg y se acompañan de desaturaciones intensas.
Opciones terapéuticas
Existen diversas opciones de tratamiento de esta afección que se resumen en la tabla 1. Se pueden dividir en cinco grandes grupos de tratamiento que no son excluyentes entre sí.
Medidas generales
Una primera aproximación terapéutica incluye la adopción de medidas de carácter general destinadas a mejorar aquellos factores que contribuyen a la gravedad de la enfermedad. Es bien conocido que una pérdida de peso significativa en aquellos pacientes que se presentan con obesidad o sobrepeso reduce el número de apneas e hipopneas y permite una mejoría sintomática muy acusada. No es infrecuente que pacientes con un número moderado de apneas e hipopneas mejoren hasta alcanzar un IAH mucho menor que el inicial y no requieran el inicio de otros tratamientos. Incluso aquellos pacientes con un IAH elevado y un SAHS intenso pueden beneficiarse de forma extraordinaria de una reducción ponderal significativa ya que, si bien no siempre permite la curación, sí permite reducir la presión de tratamiento con presión positiva continua en la vía aérea (CPAP). En la inmensa mayoría de pacientes las medidas encaminadas a conseguir bajar de peso deberían acompañar siempre a la aplicación de CPAP y cualquier otra estrategia de tratamiento. Estas medidas pueden incluir desde la simple prescripción de una dieta a programas de pérdida de peso supervisados más amplios que pueden incluir intervenciones farmacológicas. En general, el pronóstico de la obesidad en cuanto al mantenimiento de la disminución de peso alcanzada es pobre y en la práctica los pacientes que logran mantener una disminución de peso suficiente para disminuir el número de episodios obstructivos durante el sueño y mejorar la sintomatología es muy escaso4. En los pacientes con obesidad mórbida es posible plantear también técnicas de tratamiento quirúrgico de la obesidad. Entre las medidas generales de tratamiento es necesario incluir la necesidad de una buena higiene del sueño con un horario regular y un número de horas suficientes. También es conveniente suprimir el alcohol y los sedantes, ya que éstos incrementan la colapsabilidad de la vía aérea superior y agravan el SAHS. Es aconsejable, siempre que sea posible, suprimir benzodiazepinas y otra medicación sedante. Entre las medidas de tratamiento que podríamos denominar conservador se encuentra el tratamiento postural. En general, en la mayoría de pacientes se puede observar una tendencia a la aparición de un mayor número de apneas e hipopneas en decúbito supino que en decúbito lateral o prono. Este fenómeno es debido a una mayor colapsabilidad de la vía aérea en esta posición, que se debe fundamentalmente a la caída de partes blandas y la base de la lengua. En algunos pacientes puede ser muy acusado, de manera que prácticamente sólo se observan eventos obstructivos en esta posición y el sueño se normaliza en decúbito lateral. En estos casos está indicado ensayar el tratamiento postural recomendando que el paciente evite dormir en decúbito supino. El método más comúnmente aplicado consiste en coser una pelota de tenis o similar al pijama o la camiseta en el centro de la espalda. Con este método, un tanto casero pero eficaz, muchos pacientes se acostumbran a evitar el decúbito supino durante el sueño. Por último, la obstrucción nasal es frecuente en estos pacientes y favorece el colapso de la vía aérea superior. Por ello, es importante tratarla adecuadamente cuando se produce.
Dispositivos intraorales
Se han empleado distintos tipos de aparatos dentales en el tratamiento del SAHS. Estos sistemas adelantan ligeramente el maxilar inferior incrementando el área retrofaríngea y abriendo, por tanto, más paso en la vía aérea superior. Se usan tan sólo durante el sueño y tienen la ventaja de que por lo general son mejor tolerados que la CPAP. Este tipo de tratamiento podría ser de utilidad en casos de SAHS de carácter leve o leve-moderado. Sin embargo, no se dispone en el momento actual de estudios adecuados que evidencien resultados aceptables que presenten un seguimiento mínimo exigible de 1 año.
CPAP nasal
La descripción inicial en 1981 por Sullivan et al del tratamiento con presión continua positiva aplicada a la vía aérea (CPAP) supuso un enorme avance en este campo5. Estos equipos sencillos de utilización domiciliaria generan una presión positiva continua predeterminada que es aplicada a la vía aérea a través de una tubuladura y una máscara nasal suave de vinilo o silicona, mascarillas nasobucales o cojines nasales. La CPAP actúa como una válvula neumática que estabiliza la vía aérea superior y la mantiene abierta durante el sueño. Una vez se ha establecido la indicación de tratamiento con un equipo de CPAP la presión óptima debe ser individualizada para cada paciente, y en cada caso es la mínima necesaria que evita por completo las apneas obstructivas, las hipopneas y los ronquidos. Además debe ser identificada para cada paciente en un segundo estudio del sueño en el laboratorio bajo control con PSG. En éste la presión de tratamiento es incrementada de manera progresiva hasta evitar los episodios obstructivos y normalizar la estructura del sueño. Para asegurar que la presión es adecuada se exige que el paciente haya dormido en posición de decúbito supino y alcance la fase REM del sueño, momentos en los que la colapsabilidad de la vía aérea es mayor. En la figura 2 se presenta un ejemplo de un procedimiento de titulación de CPAP óptima. Aunque la PSG convencional es el método de referencia en este proceso, en el momento actual hay evidencia contrastada que sugiere que es posible determinar la CPAP óptima mediante técnicas simplificadas. Entre éstas se incluye la PSG respiratoria o abreviada que no incluye variables neurológicas y el empleo de equipos de CPAP automática. Estos equipos ajustan la presión de manera automatizada siguiendo unos algoritmos de corrección de las apneas y de la limitación al flujo aéreo durante las hipopneas, así como del ronquido y otros parámetros. Este tipo de métodos debe ser empleado por personal con experiencia y, en caso de falta de respuesta clínica o dudas, se debe contrastar con el método de referencia. La CPAP ofrece las ventajas de una alta seguridad y una gran eficacia. De hecho, constituye un tratamiento inmediato y completo del SAHS, y los pacientes sintomáticos experimentan una mejoría dramática ya desde las primeras noches de uso. Esta mejoría sintomática se ha documentado adecuadamente en el SAHS moderado e intenso en estudios aleatorizados y controlados, tanto en lo que respecta a la somnolencia como síntoma cardinal del síndrome como en aspectos como el amplio cortejo sintomático acompañante en los casos más graves y diversos índices de calidad de vida6-8. Sin embargo, es de gran importancia destacar que la CPAP es un tratamiento sintomático que evita el colapso de la vía aérea superior pero no es curativo, ya que no resuelve el proceso subyacente. Los pacientes se encuentran por lo general frescos, despejados, activos y excepcionalmente bien al inicio del tratamiento. No obstante, las apneas e hipopneas y la somnolencia diurna reaparecen nuevamente si se abandona la CPAP. Por ello, se trata de un tratamiento que debe aplicarse de manera continuada e indefinida. Los modernos equipos de CPAP son pequeños, portátiles y bastante más silenciosos que los de las primeras generaciones. A pesar de ello, este tratamiento no está exento de dificultades. Algunos pacientes presentan claustrofobia e intolerancia a las mascarillas. También pueden presentarse problemas como rinitis, sinusitis o epistaxis, por lo general de pequeña cuantía, sequedad nasal u oral, lesiones faciales e incluso reacciones alérgicas o dermatitis con el empleo cada noche del equipo. Otro tipo de problemas incluye la adaptación psicológica tanto del paciente como de su pareja a la nueva situación durante la noche. Estas dificultades de adaptación psicológica son más frecuentes en los pacientes más jóvenes que aceptan con mayor dificultad la necesidad de emplear un aparato durante el sueño. La mayoría de estos problemas menores mejoran tras los primeros meses de tratamiento. En ocasiones, requieren un tratamiento específico. Por todo ello, durante los períodos iniciales del tratamiento un seguimiento regular y el soporte y comprensión del equipo que trata al paciente son cruciales. La recomendación es siempre emplear la CPAP todas las horas de sueño. Aunque ésta es la situación óptima un cumplimiento mínimo de 4,5 h/ noche se considera aceptable, ya que con éste se ha
demostrado su eficacia. Todos los equipos de CPAP llevan incorporado un contador de horas de uso con presión efectiva. Con ello es posible monitorizar el cumplimiento y la adaptación del paciente en la consulta, ya que siempre se pide a los pacientes que acudan con su CPAP a las revisiones. En estas visitas de seguimiento se comprueba también el buen estado del equipo y la evolución de los diversos índices clínicos, entre los que se valora especialmente la somnolencia mediante cuestionarios específicos. De forma paralela, se incide, además, en incorporar las medidas generales de tratamiento e higiene del sueño descritas anteriormente. El control es al principio regular y, si la adaptación se realiza correctamente, el cumplimiento del tratamiento con CPAP puede considerarse satisfactorio ya que se sitúa entre el 60 y el 80% al cabo del primer año de inicio de la terapia9. Este cumplimiento es superior al de muchos tratamientos farmacológicos crónicos. En el momento actual la CPAP es el tratamiento de elección en el SAHS moderado-grave sintomático.
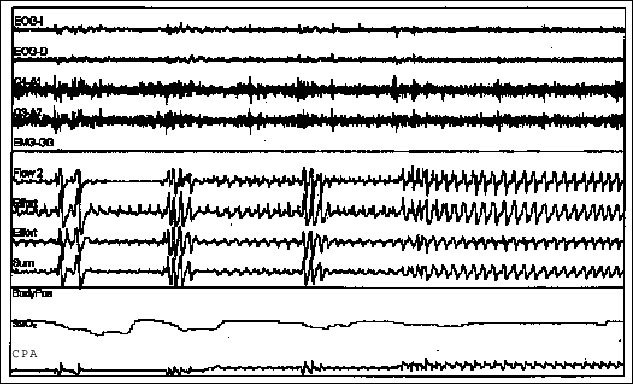
Fig. 2. Ejemplo del proceso de determinación de la presión óptima de tratamiento con presión positiva continua en la vía aérea (CPAP).
A medida que se incrementa la presión de tratamiento (CPAP) se corrigen apneas e hipopneas hasta normalizar el flujo aéreo y la estructura del sueño y corregir las desaturaciones de la oxihemoglobina.
Fig. 3. Paciente dispuesto a iniciar tratamiento con presión positiva continua en la vía aérea (CPAP) y algunos ejemplos de los diversos equipos disponibles.
Tratamiento quirúrgico
El primer tratamiento quirúrgico que se planteó en los pacientes con SAHS fue la realización de una traqueostomía en los casos más graves. De este modo, la ventilación está garantizada y desaparecen inmediatamente apneas e hipopneas. Este tratamiento puede ser considerado curativo del SAHS pero evidentemente se acompaña de una mayor morbilidad y tiene implicaciones sociales y psicológicas profundas. Desde que disponemos del tratamiento con presión positiva la indicación de la traqueostomía es absolutamente excepcional. En el momento actual, la indicación de las diversas técnicas quirúrgicas disponibles debe ir siempre precedida de un detallado estudio anatómico de cada caso individual. Como concepto general, la obstrucción y el colapso de la vía aérea superior no tiene una única localización anatómica. Así, es frecuente que el colapso se produzca en varias áreas desde el paladar blando a la base de la lengua. Por ello, cualquier actuación deberá ser secuencial actuando en las distintas zonas de obstrucción. La intervención más extendida, la uvulopalatofaringoplastia (UPPP) tan sólo actúa en los tejidos del paladar blando y, por ello, su eficacia es escasa. Esta intervención puede ser de utilidad en los roncadores simples o en los casos leves a moderados. Sin embargo, no ofrece buenos resultados en el SAHS moderado-grave y no está contrastada en absoluto a medio o largo plazo10. Este grupo de pacientes experimentan una mejoría del ronquido, pero persisten los fenómenos obstructivos de la vía aérea superior que se colapsa en la base de la lengua y el IAH disminuye muy discretamente. A la poca o nula eficacia de la UPPP en los casos moderados-graves hay que añadir que la técnica no se encuentra desprovista de efectos adversos, como el dolor postoperatorio, el reflujo nasal transitorio, la rinolalia y la incompetencia del paladar. Por todo ello, en el SAHS moderado-grave, la UPPP y sus variantes deben considerarse un tratamiento paliativo pero no una primera opción terapéutica. Su indicación debe ser individualizada en cada caso. La cirugía de la vía aérea superior está plenamente justificada en aquellos casos en los que se detectan anomalías específicas como pueden ser un tabique nasal desviado con obstrucción nasal marcada o amígdalas gigantes. Un subgrupo de pacientes con SAHS presentan anomalías craneofaciales evidentes que pueden ser corregidas. Entre éstas destaca la micrognatia o retrognatia, que suele asociarse a un paladar óseo elevado y una disminución del diámetro anteroposterior de la vía aérea superior. En casos seleccionados de pacientes con SAHS grave y anomalías craneofaciales puede considerarse la cirugía de adelantamiento mandibular con avance geniohioideo o la cirugía maxilofacial amplia con adelantamiento bimaxilar. Cualquiera que sea la opción quirúrgica seleccionada siempre es necesario un estudio de sueño posterior para evaluar su eficacia y comprobar la mejoría real del SAHS.
Tratamiento farmacológico
Se han ensayado diversos fármacos en el tratamiento de esta afección. Entre los fármacos evaluados destacan los antidepresivos tricíclicos como la protriptilina. Estos fármacos actúan disminuyendo la duración total de la fase REM de sueño. En ésta la vía aérea superior pierde tono muscular y las apneas e hipopneas se pueden producir en mayor número. Por ello, al reducir la fase REM se reduce el IAH y, desde un punto de vista numérico, exclusivamente mejoraría la enfermedad. Su eficacia es muy limitada y no se dispone de información de sus resultados ni los efectos secundarios asociados a largo plazo. También ha sido empleada la progesterona por sus conocidas propiedades de estimulación de la función ventilatoria. Este tratamiento no tiene ningún efecto sobre una vía aérea obstruida y no ha demostrado ningún efecto en el SAHS. Todos los tratamientos farmacológicos en esta enfermedad son de empleo excepcional y deben ser considerados de segunda línea.
Recomendaciones terapéuticas
El tratamiento más adecuado se establece en cada caso considerando los siguientes puntos: a) sintomatología clínica; b) resultados del estudio de sueño, y c) comorbilidad asociada (enfermedad cardiovascular, cerebrovascular o insuficiencia respiratoria).
Por regla general no se plantean excesivas dudas sobre el tratamiento que se debe seguir en los pacientes más graves. Así, en aquellos pacientes con IAH >= 30 que asocian somnolencia activa que limita su actividad junto con comorbilidad significativa se recomienda el inicio de tratamiento con CPAP y medidas generales. Si se produce una pérdida de peso significativa el tratamiento se puede revalorar. Si no es así, la CPAP se prescribe con carácter indefinido. Tampoco hay excesivas discrepancias respecto al tratamiento de los casos leves. Los pacientes asintomáticos con IAH < 30 requieren el inicio de medidas generales e higiene del sueño y control posterior.
Más complejo es el tratamiento del grupo de pacientes con IAH < 30, pero con síntomas valorables. En este caso, y una vez descartadas otras causas de somnolencia realizando un diagnóstico diferencial amplio, además de las medidas generales se puede considerar un tratamiento con CPAP de prueba y revalorar periódicamente su indicación según la respuesta clínica. Por último, también es posible encontrar pacientes con muchas apneas e hipopneas y escasa o nula sintomatología secundaria. La historia natural de la enfermedad no es bien conocida pero varios autores apuntan que el curso es progresivo con empeoramiento con el tiempo. Por ello, en este caso la CPAP no está indicada de entrada pero es aconsejable un seguimiento periódico del paciente y el inicio de tratamiento, de desarrollar clínica. Estas recomendaciones se recogen en la tabla 2.