Caso clínico
Paciente varón de 62 años con hábito enólico de 60-70 g/día hasta hace 2 años, ex fumador de medio paquete de cigarrillos diario hasta hace 4 años, y los antecedentes de hepatopatía crónica enólica y gastritis crónica con Helicobacter pilory positivo, del cual hizo tratamiento erradicador. En la actualidad tomaba un comprimido diario de famotidina.
Acudió a nuestro hospital por llevar 24 h con epigastralgia, como en otras ocasiones, y varios episodios de vómitos.
En la exploración destacaba presión arterial de 160/95 mmHg y una disminución generalizada de los reflejos osteotendinosos. En la analítica llamaba la atención una hipopotasemia de 1,8 mEq/l, muy desproporcionada a lo esperable por sus escasos vómitos, y un pH de 7,34 con elevación del bicarbonato (31,4 mEq/l).
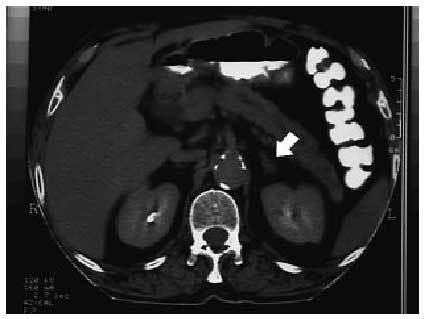
Ante la presencia de hipertensión arterial junto con una llamativa hipopotasemia se pidieron valores en decúbito de actividad de renina plasmática (ARP) y aldosterona que fueron: ARP 0,24 ng/ml/h (normal, 0,4-2,3), y aldosterona plasmática, 33 ng/dl (normal, 1,2-15 ng/dl), cociente aldosterona/ARP de 137,5. Se realizó una tomografía computarizada (TC) abdominal en la que se observaba engrosamiento nodular de ambas suprarrenales de unos 10 mm de diámetro (fig. 1). En el resto del abdomen se apreciaron hallazgos importantes.
Fig. 1
Comentarios
El hiperaldosteronismo primario (HP) es la causa más frecuente de hipertensión arterial de origen endocrino. Tradicionalmente se la señalaba como causante de entre el 0,05 y el 0,2% de toda la población hipertensa; sin embargo, en la actualidad se sabe que representa una causa de hipertensión más común que alcanza hasta el 10-14% de los casos de hipertensión arterial, y en muchas ocasiones el paciente presenta valores normales de potasio sérico. En el 70-80% de los casos el HP es debido a la existencia de un adenoma adrenal unilateral, que se conoce también como síndrome de Conn. En el 25% de los casos, como en nuestro paciente, aparece en relación con una hiperplasia micro o macronodular adrenal bilateral, en raras ocasiones unilateral: es el llamado hiperaldosteronismo idiopático, que en ocasiones es hereditario, con dos variantes familiares tipo 1 o sensible a glucocorticoides y tipo 2 o insensible a glucocorticoides; muy ocasionalmente se debe a carcinoma adrenal o a otros tumores secretores de aldosterona como algunos indiferenciados de ovario.
Las manifestaciones clínicas suelen ser hipertensión arterial, que puede ser grave aunque raras veces maligna, y en el 50-85% de los pacientes se encuentra hipopotasemia; la sintomatología derivada de ésta dependerá de su intensidad y de la alcalosis metabólica asociada, y pueden aparecer cefaleas, poliuria y polidipsia nocturnas por tubulopatía hipopotasémica, debilidad muscular e incluso parálisis fláccida. En el electrocardiograma es muy característico el aplanamiento de la onda T y la aparición de la onda U.
La relación aldosterona: renina (ng/dl:ng/ml/h) en la actualidad se usa como test de cribado del HP, y debe superar el valor de 25 para ser diagnóstico; su determinación está indicada fundamentalmente en pacientes con hipertensión arterial refractaria o grave o hipertensión asociada con hipopotasemia espontánea o provocada por diuréticos.
Posteriormente se puede confirmar con pruebas que demuestran la independencia funcional de la glándula, como la falta de estimulación de la ARP tras bipedestación, administración de furosemida o suero salino, y en casos dudosos de la medición de aldosterona tras 25 mg de captopril. El diagnóstico etiológico será por la TC, sin que exista una ventaja añadida por el uso de la resonancia magnética (RM), y en ocasiones se puede usar la gammagrafía con iodometilnorcolesterol, aunque es de escaso valor si la TC es negativa. El tratamiento del adenoma es quirúrgico, mediante adrenalectomía por vía posterior y, si es posible, laparoscopia, normalizándose la tensión tras la cirugía en el 70% de los pacientes, aunque a los 5 años sólo la mitad de ellos se mantiene normotensa. Por otro lado, en la hiperplasia adrenal el tratamiento de elección es farmacológico, usando diuréticos ahorradores de potasio como la espironolactona a dosis iniciales de 200-400 mg/día o amilorida a dosis de 20 a 40 mg, y añadiendo inhibidores de la enzima convertidora de la angiotensina (ECA) para un mejor control antihipertensivo si es necesario. En los casos familiares tipo 1 (sensibles a corticoides), se usa dexametasona a dosis de 0,75 mg diarios.
Bibliografía general
Lim PO, Young WF, MacDonald TM. A review of the medical treatment of primary aldosteronism. J Hypertens 2001;19:353-61.
Thakkar RB, Oparil S. Primary aldosteronism: a practical approach to diagnosis and treatment. J Clin Hypertens 2001;3:189-95.
Vilardell- Latorre E, Halperin Rabinovich I, Simó Canonge R, Ricart Engels W. Enfermedades de las glándulas suprarrenales. En: Farreras P, Rozman C, editores. Medicina interna. 14.ª ed. Barcelona: Harcourt, 2000; p. 2385-417.
Williams GH, Dluhy RG. Enfermedades de la corteza suprarrenal. En: Fauci AS, Braunwald E, Isselbacher KJ, Wilson JD, Martin JB,
Kasper DL, et al, editores. Principios de medicina interna. 14.ª ed. Madrid: McGraw-Hill-Interamericana, 1998; p. 2312-37.