Dado que la hipertensión arterial (HTA) es el principal factor de riesgo cardiovascular, especialmente para la cardiopatía isquémica y la enfermedad cerebrovascular1, el objetivo último del tratamiento antihipertensivo no consiste en reducir las cifras de presión arterial (PA) en sí mismas, sino la morbimortalidad cardiovascular asociada al exceso de presión2. Es decir, el beneficio potencial del tratamiento antihipertensivo se centra en la reducción de la probabilidad de aparición de un episodio cardiovascular en un individuo concreto, o en una población determinada, al promover un descenso de la PA.
Partiendo de esta hipótesis se han desarrollado, desde 1967 hasta la actualidad, numerosos estudios controlados cuyo objetivo primordial ha consistido en demostrar de forma contundente el beneficio que cabe esperar con el tratamiento de la HTA en la situación clínica diaria. Las conclusiones que se desprenden de un análisis conjunto de los mismos pueden resumirse en los siguientes puntos:
1. La terapia antihipertensiva, con un adecuado control de presión, impide la progresión de la hipertensión ligera-moderada a formas más graves.
2. El tratamiento antihipertensivo reduce de manera significativa el riesgo de accidente cerebrovascular y la mortalidad por ictus, incluso en aquellos individuos con HTA ligera (PA diastólica entre 90 y 104 mmHg), HTA sistólica aislada o en las personas de mayor edad.
3. El efecto beneficioso del tratamiento antihipertensivo, especialmente con diuréticos, sobre la morbimortalidad por enfermedad coronaria no ha sido significativo en estos estudios, o en todo caso inferior a lo esperado. Los bloqueadores beta e inhibidores de la enzima conversiva de la angiotensina II (IECA) ofrecen una ventaja considerable en la prevención de la cardiopatía isquémica con respecto a los diuréticos. Los datos más recientes disponibles sobre antagonistas del calcio apuntan algunas dudas en lo referente a su capacidad de prevención secundaria de la cardiopatía isquémica, pero desde los resultados del estudio INSIGHT no hay ninguna duda en su capacidad de prevención primaria de la hipertensión, y de la población hipertensa diabética.
4. El tratamiento antihipertensivo, especialmente los IECA, máxime si se asocian a antagonistas de los receptores de angiotensina II (ARA II), impiden el desarrollo de la insuficiencia cardíaca congestiva y mejoran la supervivencia y la morbilidad de los individuos que la padecen.
5. La terapia antihipertensiva previene la progresión de la enfermedad renal en un porcentaje importante de pacientes hipertensos.
6. Los beneficios del tratamiento son claramente mayores en los individuos de mayor riesgo, particularmente ancianos, individuos de raza negra, sexo masculino, en pacientes con presiones diastólicas (PAD) superiores a 100 mmHg, en los que coincidan otros factores de riesgo cardiovascular, tengan afección de órgano diana o procesos clínicos asociados.
7. En contra de lo que se creía anteriormente, el tratamiento antihipertensivo es capaz de prevenir o retardar la enfermedad cardiovascular en individuos de alto riesgo con PA normal y, además, la reducción de presión a valores inferiores a los clásicamente aceptados de 140/90 mmHg puede representar un beneficio adicional en términos de morbimortalidad cardiovascular3.
A partir de las conclusiones obtenidas en dichos estudios controlados parece evidente que muchos, si no la mayoría, de los pacientes hipertensos van a beneficiarse del tratamiento con fármacos. No obstante, las decisiones terapéuticas deben individualizarse con el objetivo de llevar a cabo un tratamiento integral del posible riesgo cardiovascular que pueda presentar cada paciente hipertenso, para lo que es conveniente, tal como recomiendan las guías clínicas más recientes, la estratificación del riesgo cardiovascular absoluto y la toma de decisiones en función de dicho riesgo (tabla 1). Las recomendaciones generales que pueden establecerse en el tratamiento de la HTA son las siguientes4,5 (tabla 2):
1. El tratamiento farmacológico en los pacientes con grados 2 y 3 de HTA es prácticamente obligado. Todos los estudios han demostrado un claro beneficio en la mortalidad y morbilidad cardiovascular de estos pacientes.
2. En pacientes con HTA de grado 1 es fundamental establecer un diagnóstico preciso. La PA debe ser medida cuantas veces sea necesario, especialmente si presenta una importante labilidad. En estos pacientes es recomendable instaurar inicialmente medidas no farmacológicas, como el abandono del tabaquismo, el control del sobrepeso, el ejercicio físico aeróbico, la reducción del consumo de alcohol y la restricción del excesivo consumo de sal en la dieta.
3. En aquellos pacientes con HTA de grado 1 que presenten otros factores de riesgo asociados, o una afección de los órganos diana por la HTA, es recomendable instaurar un tratamiento farmacológico. Asimismo, en algunos grupos de población de alto riesgo, como las personas de mayor edad, las del sexo masculino y las de raza negra, el beneficio del tratamiento farmacológico es mucho más evidente.
4. En el resto de pacientes debe observarse la evolución de las cifras tensionales. Cuando las medidas no farmacológicas no hayan conseguido reducir los valores de PA por debajo de 95 mmHg, es recomendable la instauración de un tratamiento con fármacos. En el resto, debe valorarse nuevamente la existencia de otros factores de riesgo.
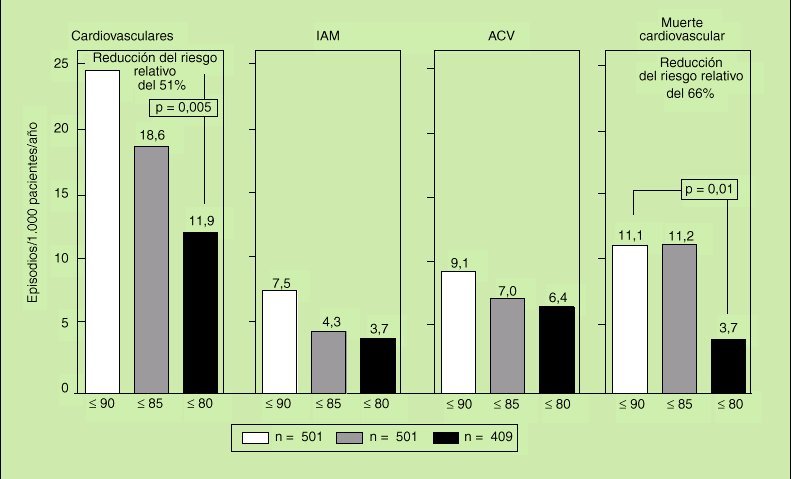
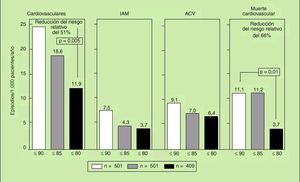
5. El objetivo del tratamiento es la reducción de las cifras de PAS/PAD por debajo de 140/90 mmHg. No obstante, está actualmente en debate si una reducción mayor de las cifras tensionales (por debajo de 80 mmHg) pueda resultar o no más beneficiosa a la población hipertensa en general. Sí parece evidente que algunos subgrupos de población, como los diabéticos (fig. 1) o los pacientes con insuficiencia renal, pueden obtener un beneficio adicional al reducir la PA hasta valores de 130/80 mmHg; incluso en los pacientes con una proteinuria superior a
1 g/24 h, el beneficio óptimo se obtiene con cifras por debajo de 125/75 mmHg.
Fig. 1. Episodios cardiovasculares mortales y no mortales en los 1.501 pacientes hipertensos diabéticos incluidos en el estudio HOT, que fueron aleatorizados a tres objetivos de control: conseguir cifras de PAD ¾ 90 mmHg, ¾ 85 mmHg y ¾ 80 mmHg por el tratamiento antihipertensivo durante 4 años. Puede observarse cómo los hipertensos diabéticos que fueron aleatorizados a cifras de PAD ¾ 80 mmHg (PAD media final de 81 mmHg) presentaron menor mortalidad y morbilidad cardiovascular que los que fueron aleatorizados a cifras de PAD ¾ 90 mmHg y cuya PAD media final fue de 85 mmHg3.
6. El tratamiento farmacológico de la HTA debe individualizarse para cada paciente en función de la efectividad, la facilidad de administración, la tolerabilidad, el coste y la seguridad a largo plazo, así como de la co existencia de otras patologías o de factores de riesgo asociados. En cualquier caso, es esencial el seguimiento del impacto del tratamiento sobre otros factores de riesgo cardiovascular y sobre la calidad de vida del paciente. En las situaciones en las que el beneficio potencial del tratamiento pueda ser mínimo (PAD entre 90 y 95 mmHg), debe asegurarse que la tolerancia del fármaco administrado sea buena.
Medidas no farmacológicas
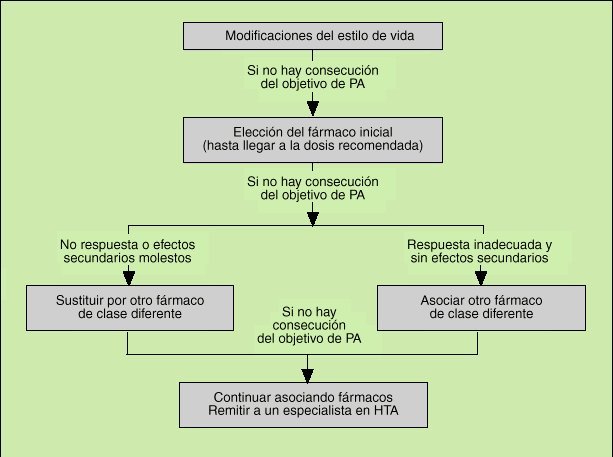
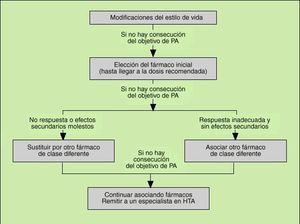
Suponen siempre la primera medida a adoptar en el tratamiento del paciente hipertenso (fig. 2). Aunque por sí mismos los cambios del estilo de vida no consiguen normalizar más que un pequeño número de pacientes con hipertensión ligera, en los pacientes con grados moderados o graves de HTA que requieren con toda seguridad un tratamiento medicamentoso, la corrección de algunos hábitos sanitario-dietéticos son de una inestimable utilidad como coadyuvante de la eficacia de los fármacos antihipertensivos.
Fig. 2. Directrices del tratamiento antihipertensivo del VI Informe del Comité Conjunto Norteamericano de 1997. Puede apreciarse que la prime ra recomendación general son las modificaciones del estilo de vida, que se deben aplicar a toda la población hipertensa. (JNC-VI. Arch Intern Med 1999; 157: 2413-2446.)
Restricción de la ingesta de sal
Aproximadamente la mitad de los pacientes con HTA son susceptibles al efecto presor de la ingesta de sal y se les conoce como hipertensos «sensibles a la sal»6. En ellos, la reducción de la ingesta por debajo de 5 g de cloruro sódico determina una disminución de las cifras tensionales del orden de unos 5 mmHg, lo que para un grupo no despreciable de individuos puede suponer el paso de la HTA a la normotensión. A pesar de que sería deseable identificar a este subgrupo de hipertensos «sensibles a la sal», la complejidad de las medidas diagnósticas necesarias para ello hace que, en la práctica, se obvien tales medidas y la recomendación de restringir la ingesta de sal se haga extensiva a toda la población hipertensa. De la misma manera, esta misma reducción aplicada a la población general podría suponer que el 20% de individuos normotensos «sensibles a la sal» de esta población pudiera probablemente evitar o retardar la aparición, a lo largo de su vida, de la HTA.
Finalmente, la reducción de la ingesta de sal no sólo produce un descenso directo de las cifras de PA, sino que aumenta claramente la eficacia de la mayoría de los fármacos antihipertensivos7.
Restricción de la ingesta alcohólica
El abuso en el consumo de alcohol es incuestionablemente un problema sanitario de gran magnitud. Diferentes estudios epidemiológicos han demostrado la existencia de una relación lineal entre los valores de PA y la ingesta de alcohol cuando ésta supera los 30 g/día. Curiosamente, la población de individuos que ingieren menos de 30 g/día de alcohol presentan cifras medias de PA inferiores a las de los abstemios8. Esta relación puesta de manifiesto por los diferentes estudios epidemiológicos ha sido tambien corroborada en la clínica. Diversos estudios realizados, tanto en normotensos como en hipertensos, en bebedores habituales o abstemios, han demostrado que el consumo de alcohol eleva las cifras de PA y que la abstinencia las reduce9. Todo ello hace que deba recomendarse la reducción del consumo de alcohol por debajo de 30 g/día en aquellos hipertensos con un consumo superior a dicha cifra.
Restricción del consumo de tabaco
El tabaquismo constituye uno de los principales factores de riesgo del padecimiento de enfermedades cardiovasculares y cerebrovasculares, particularmente de enfermedad coronaria. Diversas sustancias contenidas en el tabaco son capaces de lesionar el endotelio, promover el desarrollo de la placa de ateroma y potenciar los fenómenos de agregación plaquetaria y trombosis, determinantes finales del episodio cardiovascular. No se ha podido demostrar que el hábito tabáquico sea un factor etiopatogénico de la HTA esencial, aunque sí es determinante de un peor pronóstico de la enfermedad hipertensiva10. Los hipertensos fumadores son más propensos a desarrollar hipertensión renovascular y a evolucionar hacia una forma acelerada de la hipertensión. Por tanto, la abstención del hábito tabáquico es una recomendación fundamental para todos los pacientes hipertensos.
Reducción del sobrepeso
Los estudios epidemiológicos han demostrado una clara relación entre obesidad y HTA. Mientras que más de una tercera parte de la población hipertensa es obesa, la prevalencia de HTA supera el 50% entre la población obesa. El mecanismo determinante que une ambos estados patológicos parece ser la existencia de una resistencia de los tejidos periféricos a la acción de la insulina, con la consecuente hiperinsulinemia11. Así, la reducción del sobrepeso determina una disminución de la insulinemia y de las cifras de PA.
Otras modificaciones dietéticas
Se ha sugerido que un aumento en la ingesta de potasio12, calcio13 y magnesio14 puede producir descensos significativos de la PA, aunque ello no ha sido confirmado en todos los estudios. Recientemente, el seguimiento de una dieta rica en productos lácticos bajos en grasas saturadas y en fruta, vegetales y fibra ha demostrado ser capaz de reducir de forma significativa las cifras de PA15.
Ejercicio físico
El ejercicio físico isotónico moderado puede resultar beneficioso en la mayoría de pacientes hipertensos por diversos motivos. En primer lugar, ayuda a controlar el sobrepeso. Asimismo, reduce los valores de PA por un descenso global en las resistencias periféricas totales y una mejoría de la sensibilidad a la insulina y, finalmente, parece tener un efecto estabilizante sobre las placas de ateroma. Todo ello lo hace especialmente recomendable para el tratamiento de la población hipertensa en general16.