Objetivo primario. Determinar la supervivencia y los factores predictores de supervivencia en pacientes con insuficiencia renal crónica avanzada (IRCA) desestimados para tratamiento renal sustitutivo (TRS). Objetivos secundarios. Describir: a) las características sociodemográficas de los pacientes y del cuidador principal; b) la etiología de la nefropatía y la comorbilidad asociada; c) variables clínicas de los pacientes cuando son incluidos en el programa; d) la evolución clínica en términos de tensión arterial (TA), número de episodios de sobrecarga hídrica, tratamientos recibidos, frecuencia de hospitalizaciones, causas de las mismas, lugar y causa del fallecimiento; e) la evolución de los parámetros analíticos; f) el grado de información del diagnóstico y del pronóstico del paciente y de la familia, y g) la actividad asistencial realizada por los equipos de soporte de atención paliativa domiciliaria (ESAPD) durante el seguimiento.
Material y métodoDiseño. Estudio descriptivo longitudinal de cohorte histórica. Ámbito. ESAPD áreas 1, 5 y 7 de Madrid. Sujetos a estudio. Pacientes con IRCA que han sido considerados y desestimados para TRS. Criterios de selección. 1) Pacientes con IRCA que han sido considerados y desestimados para depuración extrarrenal, y 2) el paciente y/o cuidador y/o familia acepta el seguimiento de la enfermedad por el ESAPD y/o por su médico de Atención Primaria. Tamaño de la muestra. Se seleccionaron todas las historias clínicas de los archivos desde la creación de los respectivos ESAPD, desde 1997 hasta diciembre del 2009. Variables analizadas. 1) Respuesta principal: tiempo de supervivencia; 2) variables secundarias: 2.1) sociodemográficas paciente y cuidador principal; edad, sexo; cuidador principal: estado civil, parentesco; 2.2) variables relacionadas con la enfermedad renal; etiología de la nefropatía, motivo de exclusión de TRS, comorbilidad; 2.3) variables clínicas; grado de control TA a lo largo de la evolución de la enfermedad; se recoge la TA en sucesivas visitas; presencia o ausencia de alguno de los siguientes síntomas al inicio del programa: edemas, dolor, estreñimiento, prurito, disnea, insomnio, ansiedad, tristeza y deterioro cognitivo; número de episodios sobrecarga hídrica; causa de salida del programa; lugar del fallecimiento; causa del fallecimiento y síntomas presentes en situación de últimos días; 2.4) variables terapéuticas; número de fármacos al inicio del programa; número de fármacos a la salida del programa de los pacientes cuyo motivo de salida era el exitus; tipo de fármacos; número de transfusiones realizadas; 2.5) variables de ingresos hospitalarios; número de ingresos hospitalarios; causas de hospitalización; 2.6) variables analíticas; grado de control a lo largo de la enfermedad de parámetros analíticos hasta el fallecimiento; 2.7) variables del grado de información del diagnóstico y del pronóstico; 2.8) variables de actividad asistencial; número de visitas domiciliarias realizadas al paciente.
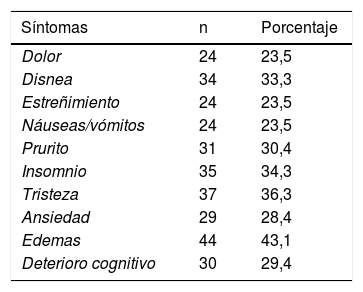
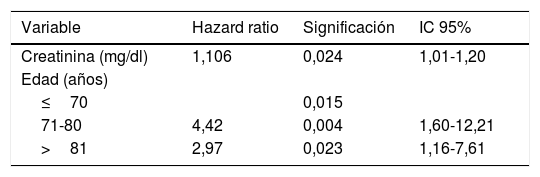
ResultadosN: 102 pacientes. Edad media: 79,62 (9,94) años. Etiología IRCA más frecuentes: vascular 37, no filiada 32, diabética 15. Comorbilidad: SCG riesgo bajo 17, SCG riesgo medio 35, SCG riesgo alto 50. Ponderación media del índice de Charlson: 6,88 (2,5).Causa desestimación TRS: comorbilidad 47,5%, edad 25,7%, decisión paciente 22,8%, otras 4%. Grado información diagnóstico paciente y cuidador 57,9 y 94,4%, respectivamente. Grado información pronóstica paciente y cuidador 11,8 y 90%, respectivamente. Síntomas más frecuentes en primera visita: disnea 33,3%, prurito 30,4%, insomnio 34,3%, tristeza 36,3 y edemas 43,1%. Mediana consumo fármacos al inicio: 10, al final de seguimiento: 11. Número de transfusiones: 5. Número de ingresos hospitalarios: 50, por sobrecarga hídrica: 35, comorbilidad: 12, oliguria: 3. Causa exitus: IRCA 72,9%, enfermedad intercurrente 27,1%. Localización exitus: domicilio 39, hospital agudos 31, unidad cuidados paliativos 13, urgencias 2. Media visitas por ESAPD: 11,32, mediana: 6,5. Mediana supervivencia: 4 meses, supervivencia al año: 25%. Factores predictores de supervivencia: creatinina primera visita HZ 1,106 (IC 95% 1,01-1,20), p=0,024; edad 71-80 años, HZ 4,42 (IC 95% 1,60-12,21), edad>81 años, HZ 2,97 (IC 95% 1,16-7,61). No se asoció a supervivencia niveles TA, volumen diuresis, niveles sodio, potasio, calcio, fósforo ni hemoglobina.
ConclusionesLos pacientes con IRCA en los que se desestimó TRS y que fueron seguidos en su domicilio por unidades de cuidados paliativos a domicilio tuvieron una mediana de supervivencia de 4 meses, siendo la edad y la función renal residual factores predictores de supervivencia, sin que la comorbilidad ni los niveles de electrólitos, TA ni el volumen de diuresis se asocien a supervivencia. Durante el seguimiento la causa más frecuente de ingreso hospitalario fue la sobrecarga hídrica. La mayoría de los pacientes fallecieron por la progresión de la IRCA, en su domicilio o en una unidad de cuidados paliativos de media-larga estancia.
Primary objective. To determine survival and survival predictive factors in advanced chronic renal failure (ACRF) patients not considered candidates for renal replacement therapy (RRT). Secondary objectives. To describe: a) the sociodemographic characteristics of the patients and the main caregiver; b) the aetiology and associated comorbidity of the nephropathy; c) the clinical variables of patients when they are included in the programme; d) the clinical outcome in terms of blood pressure (BP), episodes of fluid overload, treatments received, frequency of hospitalisation, causes of hospitalisation, place and cause of death; e) the evolution of analytical parameters; f) the degree of information about diagnosis and prognosis given to the patient and family, and g) care activity provided by the domiciliary palliative care support team (DPCST) during follow-up.
Material and methodDesign. Longitudinal descriptive study of a historical cohort. Scope. DPCST of Madrid areas 1, 5 and 7. Study subjects. Patients with ACRF not considered candidates for RRT. Selection criteria. 1) patients with ACRF considered and rejected for extra-renal depuration, and 2) the patient and/or caregiver and/or family had accepted follow-up by the DPCST and/or his or her Primary Care physician. Sample size. All clinical histories from the archives of the DPCSTs were selected, from 1997 up to December 2009. Variables analysed. 1) Main answer: time of survival; 2) secondary variables: 2.1) sociodemographic characteristics of patient and caregiver: age and gender; main caregiver: marital status, kinship; 2.2) variables related to the renal disease: the aetiology of the nephropathy, reason for exclusion from RRT, comorbidity; 2.3) clinical variables: degree of BP control during evolution of disease; measurements from several visits were collected; at initiation of programme, the presence or absence of the following was recorded: oedema, pain, constipation, pruritus, dyspnoea, insomnia, anxiety, sadness and cognitive deterioration; number of episodes of fluid overload; cause for exiting the programme; place of death; cause of death and symptoms observed in last days situation; 2.4) therapeutic variables: number of medications at beginning of programme, number of medications at time of exiting the programme, when cause of exit was death; type of medications; number of transfusions received; 2.5) variables of hospital admission: number of admissions; causes of admission; 2.6) analytical variables: degree of control of analytical parameters during illness until death; 2.7) variables on the degree of information about diagnosis and prognosis; 2.8) variables of care activity: number of domiciliary visits to the patient.
ResultsN: 102 patients. Mean age: 76.92 (9.94) years. Aetiology ACRF: vascular 37, unknown origin 32, diabetic 15. Comorbidity: low risk SCG 17; medium risk SCG 35; high risk SCG 50. Median Charlson comorbidity index: 6.88 (2.5). Cause for rejection for RRT: comorbidity 47.5%, age 25.7%, patient's decision 22.8%, others 4%. Degree of information about diagnosis to patient and caregiver: 57.9 and 94.4%, respectively. Degree of information about prognosis to patient and caregiver: 11.8 and 90%, respectively. Symptoms on first visit: dyspnoea 33.3%, pruritus 30.4%, insomnia 34.3%, sadness 36.3%, oedema 43.1%. Average medications at beginning of follow-up: 10. At the end: 11. Number of transfusions: 5. Number of hospital admissions: 50; caused by fluid overload: 35, comorbidity: 12, oliguria: 3. Cause of death: ACRF 72.9%, intercurrent illness 27.1%. Place of death: home 39, acute hospitalization ward 31, palliative care ward 13, emergency room 2. Average of visits by DPCST: 11.32, median 6.5. Average survival: 4 months, survival at one year: 25%. Predictive survival factors: creatinine on first visit HZ 1.106 (95% CI 1.01-1.20), p=.024; age 71-80 years, HZ 4.42 (95% CI 1.60-12.21), age>81 years, HZ 2.97 (95% CI 1.16-7.61). The following were not associated with survival rates: BP, volume of diuresis, levels of sodium, potassium, calcium, phosphorus and haemoglobin.
ConclusionsACRF patients rejected for RRT receiving domiciliary follow-up by palliative care teams had an average survival of 4 months; age and residual renal function were predictive factors for survival, whereas comorbidity, electrolyte levels, BP and diuresis were not. During follow-up, the most frequent cause of hospital admission was fluid overload. Most patients died because of disease progression, at home or in a palliative care medium-long term hospital ward.
En los últimos años ha habido un incremento espectacular en el número de pacientes que reciben tratamiento renal sustitutivo (TRS). En Gran Bretaña se ha pasado de 20 personas por millón de habitantes en 1982 a 108 personas por millón de habitantes en 20081. Este incremento ha ido asociado, por una parte, a un aumento en la prevalencia de la diabetes y de la hipertensión en población mayor, y por otra, al registro automático de la estimación del filtrado glomerular (EFG)2. El grupo que más rápidamente ha aumentado es el de los mayores de 75 años, que se ha doblado desde 19913, a pesar de que menos del 50% de los que inician la diálisis con más de 75 años estarán vivos un año después4. Además, la carga de síntomas que experimentan los pacientes en diálisis, tanto físicos –dolor, náuseas, disnea, insomnio, ansiedad y depresión–, como sociales, emocionales y espirituales, es equiparable a la que experimentan los pacientes con cáncer tanto en número de síntomas como en intensidad de los mismos5. Por lo tanto, no es sorprendente que cada vez sea mayor el número de pacientes que fallecen tras suspender la diálisis: de un 10-15% en 1990 se ha pasado a un 20-25% en 20056. Desafortunadamente, la mayoría de estos pacientes no participan de esta decisión de suspender la diálisis, ya que en el momento de tener que tomar la decisión no son competentes para ello7. Además, la mayoría de los pacientes fallecen en hospitales de agudos sin tener acceso a servicios de cuidados paliativos8, y sin que la atención recibida al final de la vida sea congruente con sus preferencias9.
Un 40% de los pacientes con enfermedad renal crónica avanzada reciben un trasplante renal, mientras que un 50% reciben TRS y aproximadamente un 15-20% reciben tratamiento conservador (TC)10; de ellos, un 10% son derivados a TC por el nefrólogo y un 5% rechazan cualquier tipo de TRS11. Solo un 42% de los pacientes en TC y los pacientes que suspenden el TRS recibe atención de servicios de cuidados paliativos8.
Con frecuencia, cuando la insuficiencia renal progresa, los pacientes creen que no hay otra opción que iniciar el tratamiento con diálisis12. Diversos estudios cualitativos sobre la percepción de los pacientes y de sus cuidadores en el momento de la toma de decisiones reportan que tienen unas expectativas irreales con respecto a lo que el tratamiento con diálisis podría hacer por ellos; además, informan que desconocían el futuro que les esperaba y que a una gran mayoría de los pacientes no se le ofertó el TC como una opción terapéutica13–16. En un estudio realizado en Australia en clínicas renales tanto en zonas urbanas como rurales se encontró que era menos probable que los pacientes eligieran TRS en vez de TC si ello suponía un incremento en el número de visitas al hospital y si suponía una importante restricción para poder seguir viajando. En concreto, los pacientes preferían perder 7 meses de supervivencia y disminuir el número de visitas al hospital, o incluso perder 15 meses de supervivencia y poder seguir viajando17. Los nefrólogos necesitan mejorar las habilidades necesarias que permitan al paciente una toma de decisiones ajustada a sus valores, preferencias y objetivos de tratamiento, informando de ambas opciones terapéuticas12. A pesar de que el TC es una opción terapéutica, muchos médicos no están familiarizados con este tipo de manejo y carecen de información para aconsejar a pacientes y familiares18.
A la hora de la toma de decisiones, los pacientes necesitan información en términos de supervivencia y de calidad de vida. En una revisión sistemática de 13 estudios con pacientes en TC, la mediana de supervivencia desde que el paciente alcanza una EFG menor de 15ml/min es de 6 meses, con un rango de 6,3 a 23,4 meses18. Aunque la supervivencia es mayor en pacientes en TRS, en mayores de 75 años y con comorbilidad asociada importante la diálisis no aporta ningún beneficio en términos de supervivencia19. En un estudio de cohortes prospectivo en pacientes con insuficiencia renal crónica avanzada (IRCA) que elegían TC o TRS con diálisis, en el que los pacientes que eligieron TC eran de mayor edad, tenían peor funcionalidad y una mayor frecuencia de diabetes mellitus, no se encontraron diferencias en la supervivencia entre ambos grupos de tratamiento, con 6,3 vs. 8,3 meses de supervivencia, respectivamente20.
En cuanto a la calidad de vida, sabemos que personas mayores con comorbilidades múltiples y/o severas que inician diálisis reciben un mayor número de intervenciones médicas y pasan un mayor número de días hospitalizados que los pacientes que reciben TC. En un estudio de cohortes de personas mayores, los pacientes en diálisis pasaron aproximadamente el 50% del tiempo de su supervivencia recibiendo diálisis o en el hospital, frente a menos del 5% en los pacientes con TC, 173 vs. 16 días/paciente-año21. La carga sintomática que experimentan los pacientes en diálisis con frecuencia está infradiagnosticada e infratratada, lo que supone un impacto negativo en términos de calidad de vida22. En un estudio prospectivo realizado en pacientes en diálisis y en TC, aunque las puntuaciones en los test de calidad de vida eran semejantes en ambos grupos, los pacientes en diálisis mostraban puntuaciones menores en ítems que valoraban la satisfacción con la vida. Casi la mitad de estos pacientes experimentaban una disminución de la satisfacción con la vida a raíz de haber iniciado el TRS, y las puntuaciones se mantenían estables sin que existiera ninguna mejoría con el paso del tiempo23. Estudios cualitativos en pacientes que inician tratamiento con diálisis afirman el gran impacto que supone este en la autonomía del paciente24 y en su calidad de vida y cómo afecta al cuidador y a sus familiares25. Es bien conocida la pérdida de autonomía en la población mayor, ya que el inicio de la diálisis se asocia con la aparición de deterioro funcional y/o cognitivo26.
La Sociedad Americana de Nefrología recomienda ofrecer TC a pacientes con IRCA en estadio 4 y 5, a los mayores de 75 años que tienen por lo menos 2 de los siguientes factores de mal pronóstico: pobre estado funcional, malnutrición severa (albúmina sérica<2g/dl), múltiples comorbilidades o respuesta positiva a la pregunta sorpresa: «No me sorprendería que este paciente falleciera en el próximo año»27.
El TC comprende: 1) el manejo de la enfermedad renal para preservar la función renal residual; este incluye un adecuado control de la tensión arterial (TA), de los electrólitos, del balance hídrico y de la anemia; 2) realizar un cribado sistemático de la sintomatología tanto física como emocional, social y espiritual para evitar el infradiagnóstico y el infratratamiento, sin olvidar la calidad de los cuidados al final de la vida; 3) prevención y detección precoz de complicaciones metabólicas y de sobrecarga hídrica asociadas, y 4) una adecuada planificación de decisiones anticipadas centradas en el paciente y su familia, que incluyan los deseos sobre la realización de intervenciones más intensivas y el lugar de preferencia para el cuidado y para el fallecimiento2,12.
Necesitamos generar evidencia que permita conocer la evolución de los pacientes con IRCA que reciben TC y uno de los grandes retos sería poder identificar en qué pacientes el TC sería la mejor opción terapéutica. Hasta el momento, hay una ausencia completa de estudios que reflejen las complicaciones metabólicas que experimentan estos pacientes y solo un estudio está centrado en la sintomatología que presentan dichos pacientes en el último mes de vida28. En una revisión sistemática publicada este mismo año, donde se comparaba la supervivencia de los pacientes en TRS vs. TC, se revisaron todas las publicaciones realizadas desde 1976 hasta 2014 y de un total de 294.921 pacientes analizados en 89 estudios, solo 724, es decir, el 0,2% del total de los pacientes estudiados distribuidos en tan solo 11 estudios, en estos casi 40 años, eran pacientes en TC. Además, la mayoría de los estudios en pacientes en TC procedían de Inglaterra. El paciente con IRCA es una de las áreas de conocimiento que más investigación necesita29.
Dado que varios equipos de soporte de atención paliativa domiciliaria (ESAPD) en la Comunidad de Madrid (CM) llevan atendiendo pacientes con IRCA en estadios 4 y 5 en TC con un protocolo común de atención desde 1999, se realizó un estudio cuyo objetivo principal era determinar la supervivencia y los factores que la afectaban de los pacientes con IRCA en los que se había desestimado TRS por el Servicio de Nefrología del hospital de referencia y otros centros satélites, y eran seguidos por los ESAPD de las áreas 1, 5 y 7 de la CM.
Los objetivos secundarios eran describir: a) las características sociodemográficas de los pacientes y del cuidador principal; b) la etiología de la nefropatía y la comorbilidad asociada; c) variables clínicas de los pacientes cuando son incluidos en el programa; d) la evolución clínica en términos de TA, número de episodios de sobrecarga hídrica, tratamientos recibidos, frecuencia y causas de las hospitalizaciones, lugar y causa del fallecimiento; e) la evolución de los parámetros analíticos (Hb, Cr, FG, Ca, P, Na, K y bicarbonato); f) el grado de información del diagnóstico y del pronóstico del paciente y de la familia, y g) la actividad asistencial realizada por los ESAPD durante el seguimiento.
Material y métodosDiseño: estudio descriptivo longitudinal de cohorte histórica. Ámbito: ESAPD Área 1 (actual zona sureste de la CM), que atiende una población de 500.000 habitantes, ESAPD Área 5 (actual zona norte de la CM), que atiende una población de 500.000 habitantes, y ESAPD Área 7 (actual zona centro de la CM) que atiende una población de 500.000 habitantes. Sujetos a estudio: pacientes con IRCA que han sido considerados y desestimados para TRS por el Servicio de Nefrología del hospital de referencia y centros satélites. Criterios de selección: 1) pacientes con IRCA que han sido considerados y desestimados para depuración extrarrenal por el Servicio de Nefrología de su hospital de referencia y centros satélites, y 2) el paciente y/o cuidador y/o familia acepta el seguimiento de la enfermedad por el ESAPD y/o por su médico de Atención Primaria. Tamaño de la muestra: se seleccionaron todas las historias clínicas de los archivos desde la creación de los respectivos ESAPD. Desde 1997 las historias del ESAPD del Área 1, y desde 1999 las de las Áreas 5 y 7 hasta diciembre del 2009. Variables analizadas: 1) respuesta principal: tiempo de supervivencia; 2) variables secundarias: 2.1) sociodemográficas paciente y cuidador principal: edad, sexo; cuidador principal: estado civil, parentesco; 2.2) variables relacionadas con la enfermedad renal: etiología de la nefropatía, motivo de exclusión de TRS, comorbilidad según la escala Stroke Comorbidity Grade (SCG)30 –riesgo bajo: no presenta ninguna comorbilidad; riesgo medio: 1-2 comorbilidades, y riesgo alto: 3 o más comorbilidades– e índice de Charlson31; 2.3) variables clínicas: grado de control de TA a lo largo de la evolución de la enfermedad; se recoge la TA en sucesivas visitas; presencia o ausencia de alguno de los siguientes síntomas al inicio de programa: edemas, dolor, estreñimiento, prurito, disnea, insomnio, ansiedad, tristeza y deterioro cognitivo; número de episodios de sobrecarga hídrica; causa de salida del programa; lugar del fallecimiento; causa fallecimiento y síntomas presentes en situación de últimos días;2.4)variables terapéuticas: número de fármacos al inicio del programa; número de fármacos a la salida del programa de los pacientes cuyo motivo de salida era el exitus; tipo de fármacos, presencia o ausencia: IECA, ARA II, antagonistas del calcio, betabloqueantes, alfabloqueantes, diuréticos (1) asa; 2) espironolactona; 3) hidroclorotiazida; 4) otros), quelantes del fósforo, quelantes del potasio, calcio, bicarbonato, eritropoyetina, hierro vo, hierro iv; número de transfusiones realizadas; 2.5) variables de ingresos hospitalarios: número de ingresos hospitalarios; causas de hospitalización; 2.6) variables analíticas: grado de control a lo largo de la enfermedad de parámetros analíticos: Hb (mg/dl), Cr (mg/dl), FG (ml/min), Na (mg/dl), K (mg/dl), Ca (mg/dl), P (mg/dl), bicarbonato (mmol/l); en sucesivas visitas y con intervalos aproximados de 4 a 6 semanas se midieron los siguientes parámetros: TA (mmHg), Hb (mg/dl), Cr (mg/dl), FG (ml/min), Na (mg/dl), K (mg/dl), Ca (mg/dl), P (mg/dl), bicarbonato (mmol/l) hasta el fallecimiento; 2.7) variables grado de información del diagnóstico y del pronóstico: grado de información del diagnóstico y del pronóstico de la enfermedad al paciente y al cuidador; 2.8) variables de actividad asistencial: tiempo de seguimiento en el programa; número de visitas domiciliarias realizadas al paciente.
Análisis de datosSe han descrito las variables cualitativas con frecuencias y porcentajes y las variables cuantitativas con media, mediana y desviación típica.
Se ha estudiado la supervivencia con las curvas de Kaplan-Meier y para conocer las variables que predicen la supervivencia se realizó una regresión de Cox con enfoque predictivo por pasos hacia atrás, tomándose las variables de p<0,2 en la prueba de Log Rank, y en el caso de las variables numéricas (creatinina en la primera visita) se analizó con regresión de Cox.
Limitaciones del estudioPuede haber un sesgo de información, al recoger datos de forma retrospectiva. No obstante, la calidad de la recogida de los datos en la mayoría de los pacientes ha sido alta, y al tratarse de un protocolo estandarizado, la recogida ha sido bastante homogénea.
El tamaño muestral, aunque limitado para alcanzar la significación en algunas variables, incluye a todos los pacientes posibles, lo que nos permite tener la mayor información disponible.
Comparando con otros estudios realizados en el mismo ámbito, la recogida es superior a lo encontrado en la mayoría de las series.
Aspectos éticos y legalesEl estudio ha respetado las normas de buena práctica y la Declaración de Helsinki de 2008. Cuenta con la aprobación de la Comisión Central de la Investigación de la Gerencia de Atención Primaria de Madrid y con el Comité de Ética.
ResultadosDe los 102 pacientes estudiados, 49 (48%) pertenecían al ESAPD 1, 23 (22,5%) pertenecían al ESAPD 5 y 30 (29,4%) pertenecían al ESAPD 7. El 59,8% eran varones, cuya edad media y mediana fueron de 79,62 años (9,94) y 81 años, respectivamente, con un rango de 34 a 96 años.
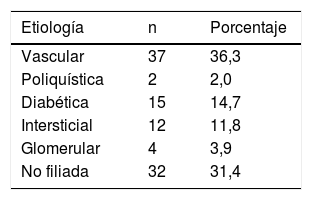
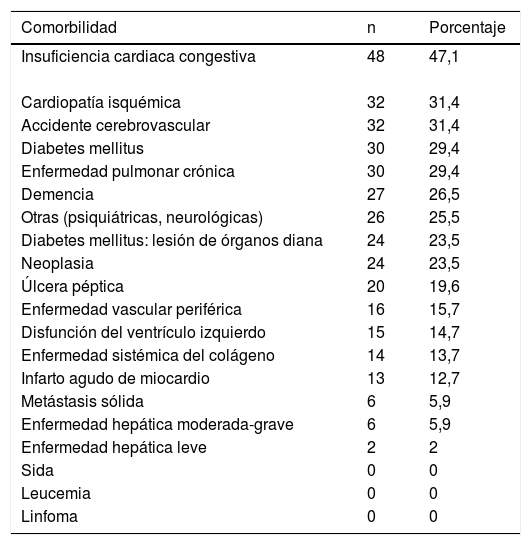
La etiología más frecuente de la IRCA y la comorbilidad asociada se muestran en las tablas 1 y 2, respectivamente. Analizando el grado de comorbilidad con la escala SCG se comprueba que 17 (16,7%) pacientes presentaban un SCG de riesgo bajo (ninguna comorbilidad), 35 (34,3%) presentaban un SCG de riesgo medio (1-2 comorbilidades) y 50 (49%) presentaban un SCG de riesgo alto (3 o más comorbilidades). En cuanto al índice de Charlson, la ponderación media obtenida fue de 6,88 (2,5), con una mediana de 6 puntos.
Comorbilidad en los pacientes con insuficiencia renal crónica avanzada según el índice de comorbilidad de Charlson
| Comorbilidad | n | Porcentaje |
|---|---|---|
| Insuficiencia cardiaca congestiva | 48 | 47,1 |
| Cardiopatía isquémica | 32 | 31,4 |
| Accidente cerebrovascular | 32 | 31,4 |
| Diabetes mellitus | 30 | 29,4 |
| Enfermedad pulmonar crónica | 30 | 29,4 |
| Demencia | 27 | 26,5 |
| Otras (psiquiátricas, neurológicas) | 26 | 25,5 |
| Diabetes mellitus: lesión de órganos diana | 24 | 23,5 |
| Neoplasia | 24 | 23,5 |
| Úlcera péptica | 20 | 19,6 |
| Enfermedad vascular periférica | 16 | 15,7 |
| Disfunción del ventrículo izquierdo | 15 | 14,7 |
| Enfermedad sistémica del colágeno | 14 | 13,7 |
| Infarto agudo de miocardio | 13 | 12,7 |
| Metástasis sólida | 6 | 5,9 |
| Enfermedad hepática moderada-grave | 6 | 5,9 |
| Enfermedad hepática leve | 2 | 2 |
| Sida | 0 | 0 |
| Leucemia | 0 | 0 |
| Linfoma | 0 | 0 |
Los pacientes fueron derivados al ESAPD en un 79,4% a través de los servicios de nefrología de los hospitales de referencia. El 10,8% fue derivado desde otros servicios médicos, principalmente medicina interna, y el 9,8% fueron derivados directamente a través de su médico de Atención Primaria.
La principal causa por la que se desestimó el TRS correspondía en un 47,5% a la comorbilidad asociada, el 25,7% a la edad del paciente, el 22,8% a una decisión personal del propio paciente y un 4% a otras causas no reflejadas detalladamente en la historia clínica.
En cuanto a la información recibida por el paciente y por el cuidador, el 57,9 y el 94,4% se consideraban informados del diagnóstico, respectivamente, y el 11,8% de los pacientes y el 90% de los cuidadores se consideraba informado del pronóstico.
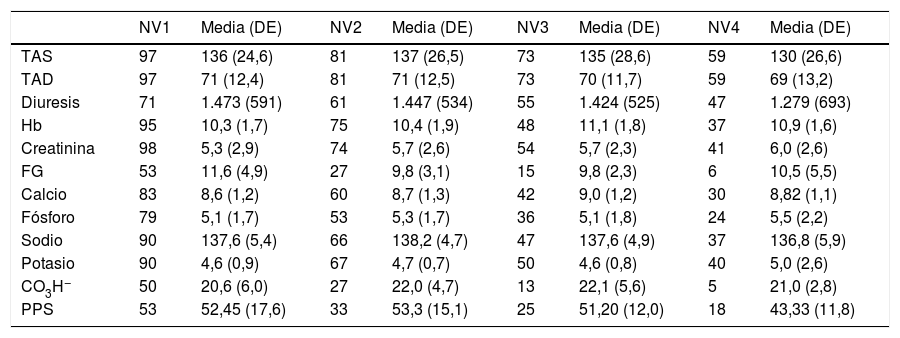
La situación clínica basal al ser derivados a los ESAPD y su evolución en términos de TA, diuresis, parámetros analíticos (Hb, Cr, FG, Ca, P, Na, K, CO3H−) y palliative performance status (PPS) se muestra en la tabla 3.
Evolución de parámetros clínicos y analíticos en las 4 primeras visitas
| NV1 | Media (DE) | NV2 | Media (DE) | NV3 | Media (DE) | NV4 | Media (DE) | |
|---|---|---|---|---|---|---|---|---|
| TAS | 97 | 136 (24,6) | 81 | 137 (26,5) | 73 | 135 (28,6) | 59 | 130 (26,6) |
| TAD | 97 | 71 (12,4) | 81 | 71 (12,5) | 73 | 70 (11,7) | 59 | 69 (13,2) |
| Diuresis | 71 | 1.473 (591) | 61 | 1.447 (534) | 55 | 1.424 (525) | 47 | 1.279 (693) |
| Hb | 95 | 10,3 (1,7) | 75 | 10,4 (1,9) | 48 | 11,1 (1,8) | 37 | 10,9 (1,6) |
| Creatinina | 98 | 5,3 (2,9) | 74 | 5,7 (2,6) | 54 | 5,7 (2,3) | 41 | 6,0 (2,6) |
| FG | 53 | 11,6 (4,9) | 27 | 9,8 (3,1) | 15 | 9,8 (2,3) | 6 | 10,5 (5,5) |
| Calcio | 83 | 8,6 (1,2) | 60 | 8,7 (1,3) | 42 | 9,0 (1,2) | 30 | 8,82 (1,1) |
| Fósforo | 79 | 5,1 (1,7) | 53 | 5,3 (1,7) | 36 | 5,1 (1,8) | 24 | 5,5 (2,2) |
| Sodio | 90 | 137,6 (5,4) | 66 | 138,2 (4,7) | 47 | 137,6 (4,9) | 37 | 136,8 (5,9) |
| Potasio | 90 | 4,6 (0,9) | 67 | 4,7 (0,7) | 50 | 4,6 (0,8) | 40 | 5,0 (2,6) |
| CO3H− | 50 | 20,6 (6,0) | 27 | 22,0 (4,7) | 13 | 22,1 (5,6) | 5 | 21,0 (2,8) |
| PPS | 53 | 52,45 (17,6) | 33 | 53,3 (15,1) | 25 | 51,20 (12,0) | 18 | 43,33 (11,8) |
DS: desviación estándar; FG: filtrado glomerular; Hb: hemoglobina; NV1: número de pacientes en la primera visita; NV2: número de pacientes en la segunda visita; NV3: número de pacientes en la tercera visita; NV4: número de pacientes en la cuarta visita; PPS: palliative performance status; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
La mediana del número de síntomas que presentaban los pacientes en la primera visita fue de 3, con un rango de 0 a 9; en la tabla 4 se describe la presencia de los mismos en la primera visita.
Síntomas y tratamientos recibidos por los pacientes con insuficiencia renal crónica avanzada en la primera visita
| Síntomas | n | Porcentaje |
|---|---|---|
| Dolor | 24 | 23,5 |
| Disnea | 34 | 33,3 |
| Estreñimiento | 24 | 23,5 |
| Náuseas/vómitos | 24 | 23,5 |
| Prurito | 31 | 30,4 |
| Insomnio | 35 | 34,3 |
| Tristeza | 37 | 36,3 |
| Ansiedad | 29 | 28,4 |
| Edemas | 44 | 43,1 |
| Deterioro cognitivo | 30 | 29,4 |
| Tipo de fármaco | n | Porcentaje |
|---|---|---|
| Diuréticos | 90 | 88,2 |
| Diuréticos del asa | 84 | 93,3 |
| Hidralazina | 6 | 6,7 |
| Antagonistas del calcio | 49 | 48,0 |
| Alfabloqueantes | 32 | 31,4 |
| ARA-II | 16 | 15,7 |
| IECA | 15 | 14,7 |
| Betabloqueantes | 14 | 13,7 |
| Eritropoyetina | 74 | 72,5 |
| Hierro vo | 51 | 50,0 |
| Hierro iv | 14 | 13,7 |
| Quelantes del fósforo | 31 | 30,4 |
| Quelantes del potasio | 28 | 27,5 |
| Calcio | 52 | 51,0 |
| Bicarbonato | 43 | 42,2 |
ARA-II: antagonistas del receptor de la angiotensina ii; IECA: inhibidor de la enzima convertidora de angiotensina; iv: intravenoso; vo: vía oral.
La mediana de consumo de fármacos al inicio del programa fue de 10, y de 11 al final del seguimiento. En la tabla 4 se describen los tratamientos recibidos. Solo se precisó transfundir a los pacientes en 5 ocasiones, 2 veces en 2 pacientes y una vez en otro.
En relación con el número de ingresos hospitalarios, en el total de los 102 pacientes se realizaron 50 ingresos, 35 (70%) por sobrecarga hídrica, 12 (34,3%) por la comorbilidad asociada y 3 (6%) por oliguria.
La principal causa de exitus y la localización del mismo se detallan en la tabla 5. Los otros 17 pacientes fueron dados de alta y seguidos por su médico de Atención Primaria, por lo que desconocíamos la causa y la localización del exitus.
Principales causas de exitus y lugar en que se produjo en pacientes con insuficiencia renal crónica avanzada
| Causa del exitus | n | Porcentaje |
|---|---|---|
| IRCA | 62 | 72,9 |
| Enfermedad intercurrente | 23 | 27,1 |
| Totala | 85 | 100 |
| Lugar del exitus | ||
| Domicilio | 39 | 45,9 |
| Hospital de agudos | 31 | 36,4 |
| Unidad de cuidados paliativos de media-larga estancia | 13 | 15,4 |
| Urgencias | 2 | 2,3 |
| Totala | 85 | 100 |
IRCA: insuficiencia renal crónica avanzada.
Los pacientes que fallecieron en su domicilio padecieron agitación y disnea en el 19,4% en situación de últimos días en ambos casos.
En cuanto a las características del cuidador principal, la edad media fue de 59,6 años, con una desviación estándar de 15,7. El 89% fueron mujeres (n=67), el 87% estaban casadas, un 67% recibieron apoyo externo formal, siendo el 52% hijas.
El número medio de visitas realizadas por los ESAPD fue de 11,32, con una mediana de 6,5 visitas y un rango de 13 a 24.
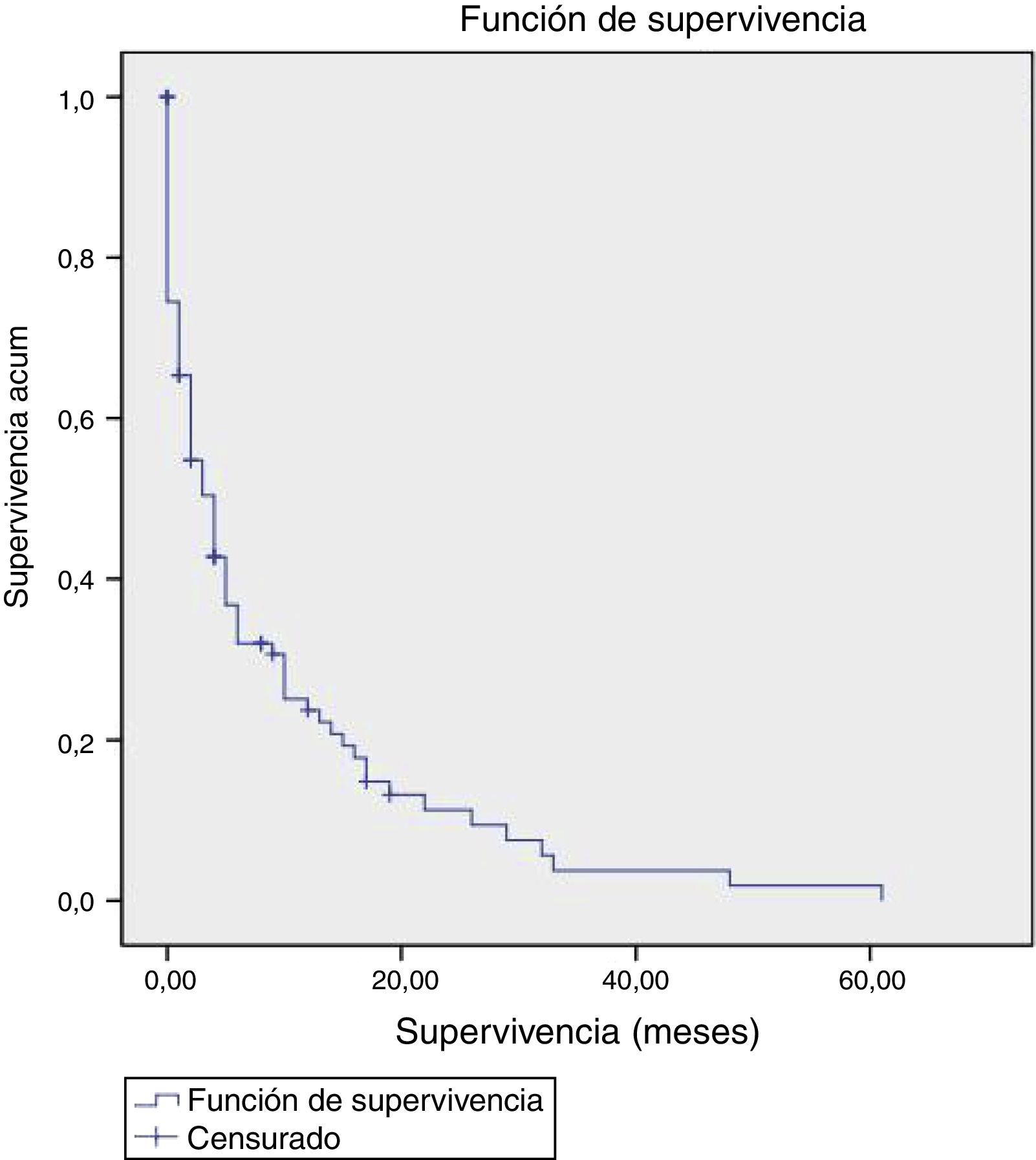
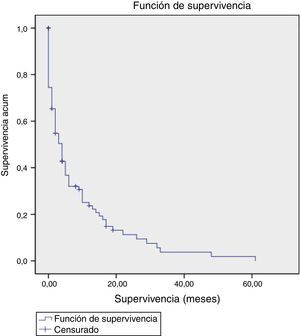
La mediana de supervivencia fue de 4 meses, el 50% de los pacientes seguían vivos a los 4 meses y la probabilidad de supervivencia al año era solo del 25% de los pacientes. No existieron diferencias estadísticamente significativas en la supervivencia, en los pacientes, según el ESAPD que realizaba la atención (fig. 1).
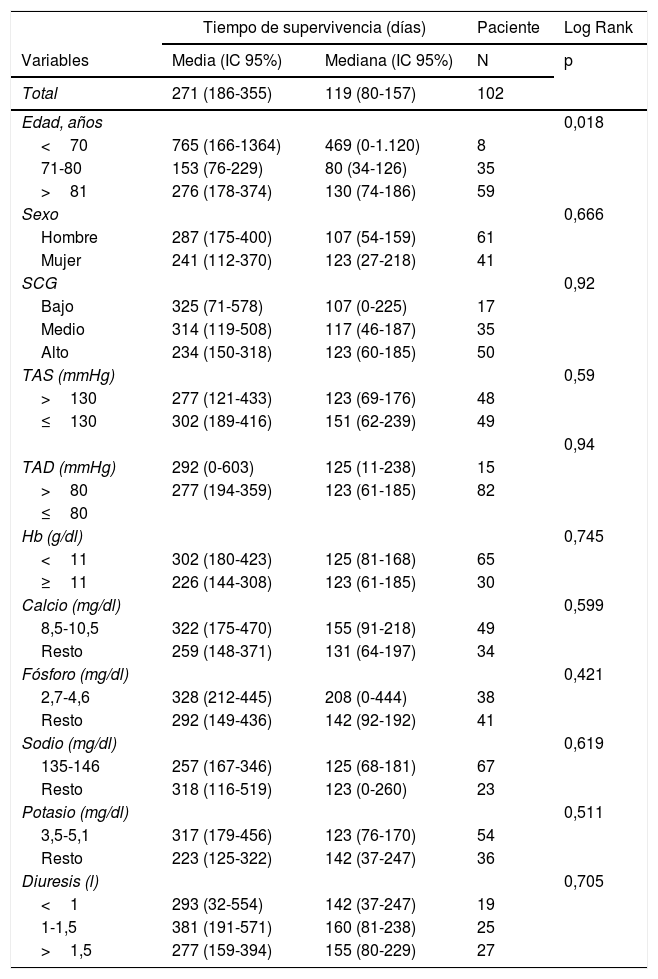
Para conocer la supervivencia se ha realizado un análisis uni y multivariable de Kaplan-Meier categorizando las distintas variables, siendo eliminadas el peso, el FG y el PPS por un elevado número de valores perdidos. No se ha encontrado asociación con el sexo, la comorbilidad medida mediante SCG o Charlson ni con la presencia de ningún síntoma en la primera visita, la presencia de un buen control de TA, buen control de hemoglobina, buen control de iones, o el volumen de diuresis en 24h (tabla 6).
Kaplan-Meier con las variables estudiadas. Análisis univariado
| Tiempo de supervivencia (días) | Paciente | Log Rank | ||
|---|---|---|---|---|
| Variables | Media (IC 95%) | Mediana (IC 95%) | N | p |
| Total | 271 (186-355) | 119 (80-157) | 102 | |
| Edad, años | 0,018 | |||
| <70 | 765 (166-1364) | 469 (0-1.120) | 8 | |
| 71-80 | 153 (76-229) | 80 (34-126) | 35 | |
| >81 | 276 (178-374) | 130 (74-186) | 59 | |
| Sexo | 0,666 | |||
| Hombre | 287 (175-400) | 107 (54-159) | 61 | |
| Mujer | 241 (112-370) | 123 (27-218) | 41 | |
| SCG | 0,92 | |||
| Bajo | 325 (71-578) | 107 (0-225) | 17 | |
| Medio | 314 (119-508) | 117 (46-187) | 35 | |
| Alto | 234 (150-318) | 123 (60-185) | 50 | |
| TAS (mmHg) | 0,59 | |||
| >130 | 277 (121-433) | 123 (69-176) | 48 | |
| ≤130 | 302 (189-416) | 151 (62-239) | 49 | |
| 0,94 | ||||
| TAD (mmHg) | 292 (0-603) | 125 (11-238) | 15 | |
| >80 | 277 (194-359) | 123 (61-185) | 82 | |
| ≤80 | ||||
| Hb (g/dl) | 0,745 | |||
| <11 | 302 (180-423) | 125 (81-168) | 65 | |
| ≥11 | 226 (144-308) | 123 (61-185) | 30 | |
| Calcio (mg/dl) | 0,599 | |||
| 8,5-10,5 | 322 (175-470) | 155 (91-218) | 49 | |
| Resto | 259 (148-371) | 131 (64-197) | 34 | |
| Fósforo (mg/dl) | 0,421 | |||
| 2,7-4,6 | 328 (212-445) | 208 (0-444) | 38 | |
| Resto | 292 (149-436) | 142 (92-192) | 41 | |
| Sodio (mg/dl) | 0,619 | |||
| 135-146 | 257 (167-346) | 125 (68-181) | 67 | |
| Resto | 318 (116-519) | 123 (0-260) | 23 | |
| Potasio (mg/dl) | 0,511 | |||
| 3,5-5,1 | 317 (179-456) | 123 (76-170) | 54 | |
| Resto | 223 (125-322) | 142 (37-247) | 36 | |
| Diuresis (l) | 0,705 | |||
| <1 | 293 (32-554) | 142 (37-247) | 19 | |
| 1-1,5 | 381 (191-571) | 160 (81-238) | 25 | |
| >1,5 | 277 (159-394) | 155 (80-229) | 27 | |
Hb: hemoglobina; SCG: Stroke Comorbidity Grade; TAD: tensión arterial diastólica; TAS: tensión arterial sistólica.
Para conocer los valores que predicen la supervivencia se realizó una regresión de Cox donde se obtuvo que la variable edad en 3 categorías y la creatinina en la primera visita eran factores predictores de supervivencia (tabla 7).
Regresión de Cox. Factores pronósticos de supervivencia en pacientes con insuficiencia renal crónica avanzada
| Variable | Hazard ratio | Significación | IC 95% |
|---|---|---|---|
| Creatinina (mg/dl) | 1,106 | 0,024 | 1,01-1,20 |
| Edad (años) | |||
| ≤70 | 0,015 | ||
| 71-80 | 4,42 | 0,004 | 1,60-12,21 |
| >81 | 2,97 | 0,023 | 1,16-7,61 |
IC 95%: intervalo de confianza al 95%.
Las personas de 71 a 80 años tienen 4,4 veces más riesgo de fallecer (1,60-12,20) que los≤70 años (p=0,004). Los de 81 años y mayores tienen 2,97 veces más riesgo de fallecer (1,16-7,61) que los≤70 años (p=0,023), una vez ajustado por la cifra de creatinina en la primera visita. Por cada aumento de una unidad (mg/dl) en la cifra de creatinina en la primera visita, el riesgo de fallecer aumenta en un 10,6% (HR 1,106, IC 95% 1,01-1,20; p=0,024), una vez ajustado por el grupo de edad.
DiscusiónHasta donde nosotros sabemos, en la actualidad no existen datos publicados en pacientes con IRCA estadios 4 y 5 en TC que hagan referencia al control de la TA, el volumen de diuresis ni a los niveles de Na, K, Ca, P, bicarbonato y Hb a lo largo de la evolución de la enfermedad hasta el fallecimiento, y además en varios de ellos no se han investigado como posibles factores predictores de supervivencia. Tampoco existen datos publicados sobre la polifarmacia, las causas de los ingresos hospitalarios ni sobre la carga asistencial que supone el seguimiento de estos pacientes en su domicilio hasta el exitus, y muchos de los estudios publicados, tanto prospectivos como retrospectivos, tienen un menor tamaño muestral21,31,32.
En cuanto a la sintomatología que presentan los pacientes en situación de últimos días, existen estudios en pacientes que abandonan la diálisis, pero tampoco hemos encontrado estudios que reflejen la sintomatología de estos pacientes en la situación de últimos días33. A pesar de la creencia común de que la muerte urémica es un fallecimiento relativamente libre de síntomas2, una minoría significativa de pacientes presentaban síntomas distresantes, cerca de un 20% presentaban agitación y otro 20% disnea, datos comparables a los publicados en pacientes que abandonaban la diálisis: 30% de agitación y 25% de disnea33.
En una revisión sistemática sobre la prevalencia de síntomas en los pacientes con IRCA se encontraron 59 estudios en enfermos en diálisis, uno en pacientes que abandonaban la diálisis y ninguno en pacientes en TC34. Desde entonces solo hemos encontrado un estudio prospectivo en 49 pacientes que refleja la sintomatología de estos pacientes en el último mes de vida, donde se concluye la mayor prevalencia de síntomas y la mayor intensidad de los mismos en el último mes de vida en comparación con los pacientes con cáncer, siendo los síntomas más prevalentes la astenia (86%) y el prurito (84%)28. La frecuencia de la presencia de síntomas en nuestro estudio se encuentra entre el 20 y el 30%, sin que hubiera valores perdidos, ya que existía un seguimiento protocolizado de los pacientes, si bien no son poblaciones comparables ya que, en nuestro caso, la mediana de supervivencia en el momento de la recogida de los síntomas fue de 4 meses. Son varios los motivos para el infradiagnóstico y el infratratamiento de los síntomas en estos pacientes: el no realizar un cribado sistemático de los síntomas; los síntomas más frecuentes en nuestra población fueron la tristeza y el insomnio, síntomas que pueden pasar desapercibidos sin una detección sistemática de los mismos; el creer que se trata de síntomas de difícil control; y, finalmente, pensar que el control sintomático no es parte de la función del profesional que le atiende12.
En un estudio retrospectivo llevado a cabo en pacientes en TC seguidos en una clínica de prediálisis, se describió la causa y la localización del fallecimiento en 76 pacientes. El 47 y el 23% de los pacientes fallecían en un hospital de agudos y en el domicilio, respectivamente, frente al 38 y el 50% encontrados en nuestro estudio, lo que significa que casi un 50% de los pacientes en el estudio que eran seguidos de manera ambulatoria fallecían en un hospital de agudos frente al casi 50% que fallecían en el domicilio cuando eran seguidos por una unidad de atención domiciliaria. Incluso si considerábamos la mortalidad en el domicilio y en unidades de cuidados paliativos de media-larga estancia, los porcentajes en la población estudiada llegan al 60%, frente al 38% obtenido en hospital de agudos y urgencias. Los mismos autores manifiestan que el porcentaje de pacientes que fallecen en el hospital en TC, un 47%, es un valor comparable al porcentaje de pacientes en TRS que mueren en el hospital, un 69%, según datos del registro renal británico. Llama la atención que en el 50% de los pacientes seguidos en la clínica de prediálisis, la causa primaria que constaba en el certificado de defunción no contemplaba la IRCA, sino otras causas como infección (28%), enfermedad cardiovascular (13%), enfermedad cerebrovascular (4%) y enfermedad oncológica (4%); y de los pacientes que fallecieron en el hospital, solo en 8 se documentó la IRCA como la causa primaria del fallecimiento35. Por el contrario, en el 73% de los pacientes atendidos por los ESAPD, fue la IRCA la principal enfermedad asignada como causa primordial del fallecimiento frente al 27% como enfermedad intercurrente. En otro estudio realizado en Gran Bretaña, solo el 33% de los pacientes en TC fallece en el hospital frente al 73% de los pacientes con TRS21, porcentajes comparables a los reportados en nuestro estudio: 38% de fallecimientos en el hospital.
A pesar de la evidencia disponible que afirma que los pacientes quieren ser informados honestamente sobre su pronóstico, dialogar sobre el final de su vida y realizar una planificación de decisiones anticipadas2, un estudio refleja que solo el 10% de los pacientes con IRCA había tenido en alguna ocasión una conversación con el nefrólogo sobre estos temas. Además, los asuntos sobre los cuales los pacientes más deseaban dialogar eran los síntomas y el lugar para ser cuidados en los últimos días de sus vidas36. Esta cifra se ajusta perfectamente a lo encontrado en nuestro estudio, ya que solo el 11% de los pacientes estaban informados del pronóstico en la primera visita. A pesar de que otro estudio realizado en pacientes con IRCA afirma que el 97% de estos desean que el nefrólogo les dé información sobre el tiempo que les queda de vida, los nefrólogos manifiestan no sentirse preparados para mantener conversaciones con los pacientes sobre el final de la vida37. En un estudio realizado en médicos internos residentes de segundo año, solo al 22% se les había enseñado cómo informar a un paciente que está al final de su vida, el 32% habían conducido 2 o menos entrevistas familiares y el 26% se habían llevado a cabo sin la presencia del nefrólogo38.
Distintos estudios ratifican el deterioro funcional que presentan los pacientes en los 2 meses o en el último mes previo al fallecimiento, donde se han descrito medianas en el índice de Karnofsky que van desde 59 a 52 en los 4 últimos meses previos al fallecimiento, datos comparables a los encontrados en nuestro estudio medidos con el PPS32,39, lo que indica la necesidad de una mayor asistencia sanitaria al disminuir la funcionalidad de estos pacientes cuando se encuentran próximos al fallecimiento. Aunque el PPS se sacó del análisis univariado por un elevado número de valores perdidos, también en nuestro estudio se vio un menor PPS a medida que disminuía la supervivencia. En 9 pacientes con un PPS de 50%, la mediana de supervivencia fue de 22 días (RIQ 6-142) versus PPS de 40% encontrados en 8 pacientes, en los que la mediana de supervivencia fue de 9,5 días (RIQ 3 a 15). Así mismo, Murtagh et al. encontraron una mediana de supervivencia de 18 días para pacientes con un PPS del 50%28.
En una revisión sistemática que compara la supervivencia de los pacientes en TC en 11 estudios –7 de ellos retrospectivos– con la supervivencia de los pacientes en TRS, encontraron una supervivencia a un año del 70% (IC 95% 63-78) tras analizar 661 pacientes versus 73% (IC 95% 66-80) tras analizar 238.596 pacientes en TRS, hemodiálisis o diálisis peritoneal. Es difícil comparar las supervivencias encontradas en los diferentes estudios y en este, ya que la fecha desde la que se mide la supervivencia varía desde un EFG<15ml/min, un EFG<10-15ml/min, la fecha en que estaría indicada la diálisis, la fecha de inclusión en el estudio o la fecha en la que se decide no dializar29. Esto explicaría las cifras tan diferentes de supervivencia descritas en la literatura con respecto a las encontradas en este estudio, en el que solo uno de cada 4 pacientes con IRCA, cuando dejaron de ser tratados ambulatoriamente, seguían vivos al año.
En cuanto a los factores asociados a la supervivencia, aunque 2 estudios apuntan a la comorbilidad como un factor pronóstico de supervivencia en pacientes en TC36,40, son más los estudios tanto prospectivos como retrospectivos con tamaños muestrales todos ellos menores de 100 que, como el nuestro, no encontraron asociación entre la supervivencia y la comorbilidad21,32,41–44. Así como el único estudio retrospectivo en 69 pacientes que evaluó como factores predictores de supervivencia los niveles de Hb, Ca, P y PTH no encontró asociación entre estos y la supervivencia42, en los pacientes seguidos por los ESAPD tampoco se encontró asociación entre los niveles de Hb, Ca, P, K, TA ni de volumen de diuresis con la supervivencia, y ninguno de los 50 ingresos tuvo como motivo una alteración bioquímica secundaria a la IRCA, sino que la causa de ingreso más frecuente fue la sobrecarga hídrica. El cuidadoso manejo farmacológico realizado en el seguimiento de estos pacientes, donde el número de fármacos desde el inicio del seguimiento hasta el fallecimiento se ha mantenido prácticamente estable, la solicitud mensual de niveles bioquímicos y de hemograma y el hecho de que más del 50% de los pacientes estuvieran con diuréticos de asa, eritropoyetina, hierro vo y calcio explica la ausencia de ingresos por complicaciones metabólicas.
En la población estudiada se encuentra la creatinina en la primera visita como uno de los factores predictivos de supervivencia. En un estudio prospectivo en 75 pacientes en TC, también encontraron una mayor mortalidad en pacientes que tenían cifras más elevadas en la EFG al inicio del estudio39.
En un estudio retrospectivo en 155 pacientes en TC, el ser mayor de 75 años era un factor independiente de buen pronóstico en cuanto a supervivencia se refiere45. El hecho de que en nuestro estudio los pacientes de 81 años o más tuvieran un menor riesgo de fallecer que los pacientes más jóvenes, junto con no haber encontrado la comorbilidad como factor predictor de supervivencia, podría explicarse porque en los pacientes de más edad es más probable que el motivo de no dializar fuera la edad, más que la comorbilidad, y además en los de menos edad la comorbilidad podría haber sido más severa y ser el motivo de no iniciar TRS, lo que explicaría los diferentes riesgos encontrados de mortalidad en función del rango de edad. Hasta la fecha todos los estudios publicados consideraron la comorbilidad asociada utilizando el índice de Charlson o el de Davies29, ambos descritos en nuestra población, pero estos índices solo reportaron la presencia o ausencia de determinada comorbilidad, y en ningún caso se evaluó la severidad de la misma39,42,44.
Podemos concluir que los pacientes con IRCA en los que se desestimó el TRS y que fueron seguidos en su domicilio por unidades de cuidados paliativos a domicilio tuvieron una mediana de supervivencia de 4 meses, siendo la edad y la función renal residual factores predictores de supervivencia, y sin que la comorbilidad, los niveles de electrólitos, la TA ni el volumen de diuresis afectara a la supervivencia. Durante el seguimiento la causa más frecuente de ingreso hospitalario fue la sobrecarga hídrica. Los síntomas más frecuentemente encontrados en la primera visita fueron el insomnio, la tristeza, la disnea y el prurito, además de la presencia de edemas. Casi la mitad de los pacientes no estaban informados del diagnóstico, y solo uno de cada 10 lo estaban del pronóstico. La mayoría de los pacientes fallecieron por la progresión de la IRCA, en su domicilio o en una unidad de cuidados paliativos de media-larga estancia.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datosLos autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.