Las intervenciones realizadas por los equipos de cuidados paliativos tienen como objetivo disminuir el sufrimiento físico y psicosocial de los pacientes y sus familias.
El objetivo de este artículo es revisar la experiencia que nuestro grupo de investigación ha tenido con el estudio de algunas intervenciones que son capaces de mejorar las expectativas de bienestar del paciente y las familias, y además revisar algunos artículos de la literatura al respecto.
Algunas intervenciones son capaces de crear expectativas de mejoría en el bienestar del paciente y/o la familia, de manera similar a lo que se observa en el efecto placebo. Entre estas se incluyen llamar telefónicamente a los pacientes, sentarse durante la visita médica, examinar físicamente a los pacientes, entregarles listas de preguntas sugeridas específicas para su enfermedad previo a la consulta médica, entregarles un registro audible de su consulta, preguntarles la forma como desean realizar la toma de sus decisiones y preocuparnos por el ambiente físico en que los atendemos. Se necesita más investigación sobre este tema.
Palliative care interventions are aimed at reducing the physical and psychological suffering of patients and their families.
The objective of this article is to review the experience of our research group with some interventions that are able to improve patient and families well-being expectations.
Some clinical interventions are capable of creating expectations of improvement in the patient and family, similar to the placebo effect. These include telephone follow-up, physician sitting in during the medical visit, physical examination, the use of question prompt lists before medical consultations, providing an audio record of consultations, asking patients how they prefer to make their decisions, and improving the physical environment in patient care areas. More research is needed in this important area.
Los cuidados paliativos emergieron durante la década de los años 60 en el Reino Unido como respuesta a las necesidades de control del sufrimiento físico y psicosocial de los pacientes con cáncer y otras enfermedades en estado avanzado, pero también como respuesta a las necesidades de sus familiares directos1–3.
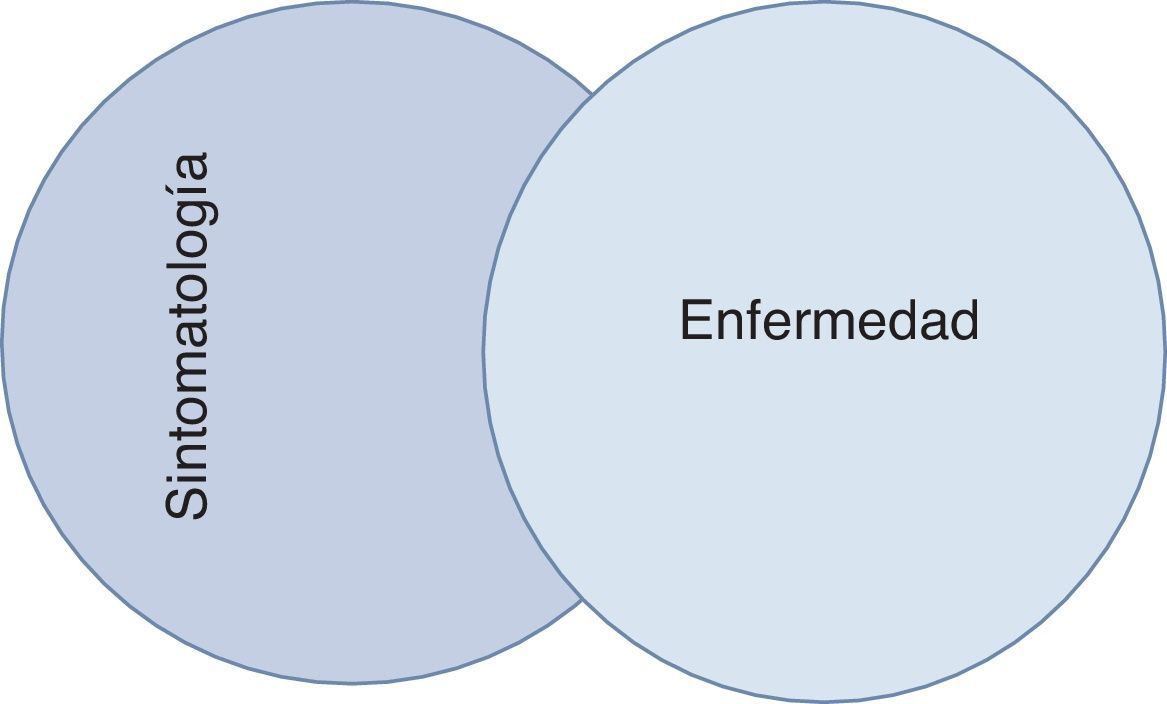
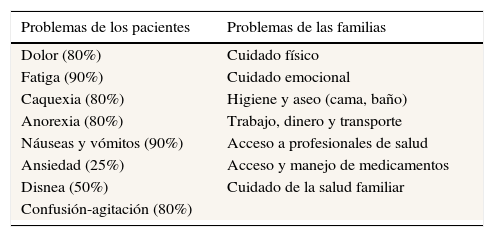
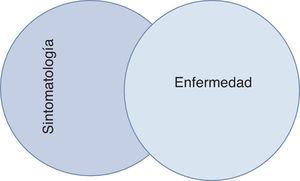
A lo largo de los años los equipos de cuidados paliativos han mejorado la capacidad de evaluar y manejar los múltiples problemas clínicos de los pacientes y de apoyar a sus familias. La tabla 1 resume los problemas más frecuentes de los pacientes en cuidados paliativos y también de las familias. Existe una clara relación entre el diagnóstico de una enfermedad progresiva incurable como el cáncer, la insuficiencia cardiaca, la insuficiencia respiratoria, entre otras, y la sensación de malestar y enfermedad por parte del paciente. Sin embargo, la figura 1 muestra que esa relación no es perfecta, ya que muchos pacientes afectados de una enfermedad muy avanzada pueden sentirse completamente asintomáticos, y por otro lado, pacientes que se pueden sentir extremadamente sintomáticos pueden no tener ningún diagnóstico de enfermedad avanzada.
Problemas frecuentes de pacientes en cuidados paliativos y problemas para sus familiares
| Problemas de los pacientes | Problemas de las familias |
|---|---|
| Dolor (80%) | Cuidado físico |
| Fatiga (90%) | Cuidado emocional |
| Caquexia (80%) | Higiene y aseo (cama, baño) |
| Anorexia (80%) | Trabajo, dinero y transporte |
| Náuseas y vómitos (90%) | Acceso a profesionales de salud |
| Ansiedad (25%) | Acceso y manejo de medicamentos |
| Disnea (50%) | Cuidado de la salud familiar |
| Confusión-agitación (80%) | |
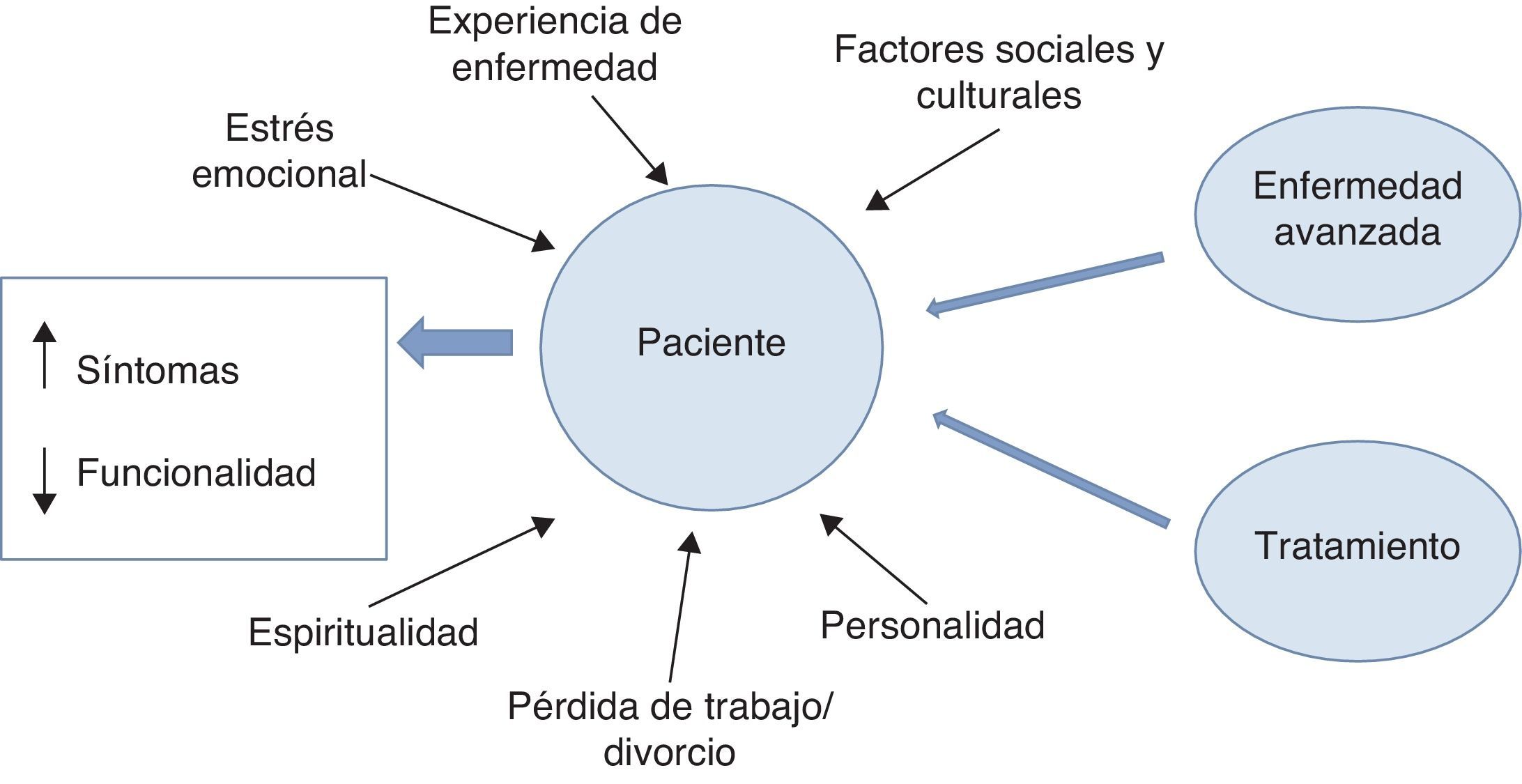
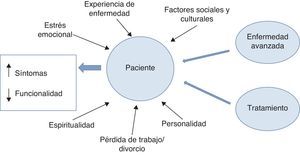
La figura 2 muestra cómo la funcionalidad y el sufrimiento físico en un paciente es el resultado no solo de la enfermedad de la cual ha sido diagnosticado, sino también de la toxicidad del tratamiento que está recibiendo y de la influencia de la experiencia de la situación espiritual personal del propio paciente. Por ejemplo, circunstancias como la carga emocional, la pérdida de un trabajo o un divorcio, pueden tener un enorme efecto sobre la sensación de bienestar y sobre el puntaje general sintomático del Edmonton Symptom Assessment Scale4.
El efecto placeboPlacebo se define como una sustancia biológicamente inerte o cualquier otra terapia o intervención que cuando es dada no se espera que produzca un resultado favorable. A su vez, efecto placebo es cualquier efecto psicobiológico favorable posterior a la administración de un placebo5. Es así como en múltiples estudios realizados a lo largo de los años hemos observado que la administración de placebo es capaz de mejorar diversos síntomas físicos y emocionales en los pacientes6–10, pero a la vez en algunas ocasiones puede causar toxicidad subjetiva en ellos, definiéndose esto último como efecto nocebo11,12. De la Cruz et al. analizaron 2 trabajos clínicos aleatorizados sobre el manejo de fatiga en pacientes con cáncer avanzado13,14, observando que de los 105 pacientes que recibieron placebo, el 56% de ellos tuvieron una respuesta favorable a su síntoma (efecto placebo), y a la vez casi la cuarta parte de ellos presentó algún efecto adverso (efecto nocebo), destacando entre los más frecuentes insomnio, anorexia y náuseas15.
En conclusión, una de las formas en la cual el placebo ayuda a controlar síntomas o a causar efectos colaterales es a través de aumentar las expectativas tanto de alivio como de toxicidad. Entonces, ¿es posible crear expectativas de mejorías en nuestros pacientes?
En los próximos párrafos describiremos algunas intervenciones que son capaces de aumentar la expectativa de mejoría sintomática física y psicosocial en nuestros pacientes y sus familias (tablas 2 y 3).
Intervenciones capaces de mejorar las expectativas de mejoría sintomática de pacientes y familias
| Telefonear a los pacientes |
| Atender sentado a los pacientes |
| Proveer una lista de preguntas previo al control médico |
| Examinar físicamente al paciente |
| Proveer una grabación de audio de la consulta médica |
| Preguntar al paciente cómo prefiere realizar la toma de decisiones |
| Mejorar elementos del ambiente físico de atención de pacientes |
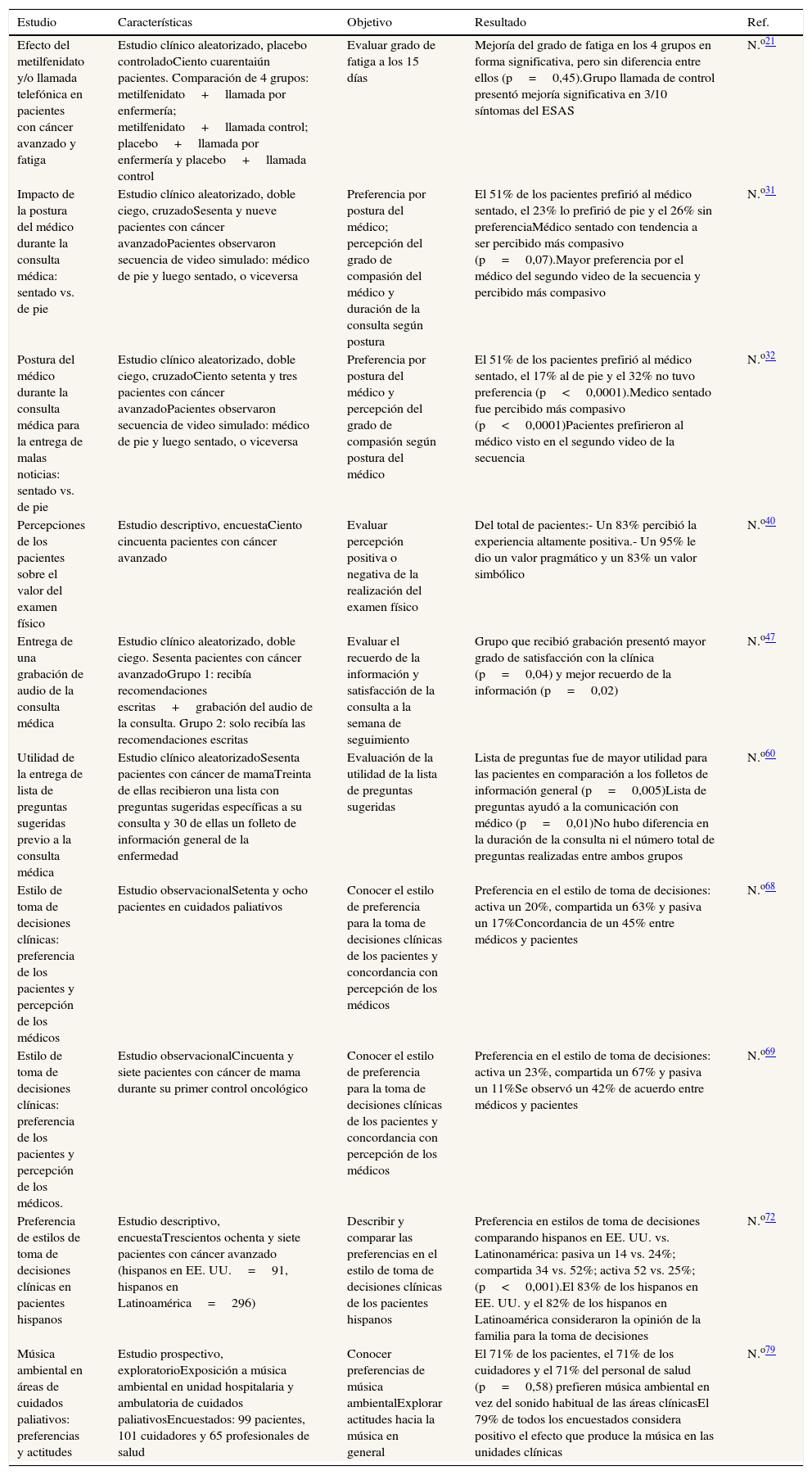
Resumen de estudios clínicos con mejoría en las expectativas de bienestar de los pacientes
| Estudio | Características | Objetivo | Resultado | Ref. |
|---|---|---|---|---|
| Efecto del metilfenidato y/o llamada telefónica en pacientes con cáncer avanzado y fatiga | Estudio clínico aleatorizado, placebo controladoCiento cuarentaiún pacientes. Comparación de 4 grupos: metilfenidato+llamada por enfermería; metilfenidato+llamada control; placebo+llamada por enfermería y placebo+llamada control | Evaluar grado de fatiga a los 15 días | Mejoría del grado de fatiga en los 4 grupos en forma significativa, pero sin diferencia entre ellos (p=0,45).Grupo llamada de control presentó mejoría significativa en 3/10 síntomas del ESAS | N.o21 |
| Impacto de la postura del médico durante la consulta médica: sentado vs. de pie | Estudio clínico aleatorizado, doble ciego, cruzadoSesenta y nueve pacientes con cáncer avanzadoPacientes observaron secuencia de video simulado: médico de pie y luego sentado, o viceversa | Preferencia por postura del médico; percepción del grado de compasión del médico y duración de la consulta según postura | El 51% de los pacientes prefirió al médico sentado, el 23% lo prefirió de pie y el 26% sin preferenciaMédico sentado con tendencia a ser percibido más compasivo (p=0,07).Mayor preferencia por el médico del segundo video de la secuencia y percibido más compasivo | N.o31 |
| Postura del médico durante la consulta médica para la entrega de malas noticias: sentado vs. de pie | Estudio clínico aleatorizado, doble ciego, cruzadoCiento setenta y tres pacientes con cáncer avanzadoPacientes observaron secuencia de video simulado: médico de pie y luego sentado, o viceversa | Preferencia por postura del médico y percepción del grado de compasión según postura del médico | El 51% de los pacientes prefirió al médico sentado, el 17% al de pie y el 32% no tuvo preferencia (p<0,0001).Medico sentado fue percibido más compasivo (p<0,0001)Pacientes prefirieron al médico visto en el segundo video de la secuencia | N.o32 |
| Percepciones de los pacientes sobre el valor del examen físico | Estudio descriptivo, encuestaCiento cincuenta pacientes con cáncer avanzado | Evaluar percepción positiva o negativa de la realización del examen físico | Del total de pacientes:- Un 83% percibió la experiencia altamente positiva.- Un 95% le dio un valor pragmático y un 83% un valor simbólico | N.o40 |
| Entrega de una grabación de audio de la consulta médica | Estudio clínico aleatorizado, doble ciego. Sesenta pacientes con cáncer avanzadoGrupo 1: recibía recomendaciones escritas+grabación del audio de la consulta. Grupo 2: solo recibía las recomendaciones escritas | Evaluar el recuerdo de la información y satisfacción de la consulta a la semana de seguimiento | Grupo que recibió grabación presentó mayor grado de satisfacción con la clínica (p=0,04) y mejor recuerdo de la información (p=0,02) | N.o47 |
| Utilidad de la entrega de lista de preguntas sugeridas previo a la consulta médica | Estudio clínico aleatorizadoSesenta pacientes con cáncer de mamaTreinta de ellas recibieron una lista con preguntas sugeridas específicas a su consulta y 30 de ellas un folleto de información general de la enfermedad | Evaluación de la utilidad de la lista de preguntas sugeridas | Lista de preguntas fue de mayor utilidad para las pacientes en comparación a los folletos de información general (p=0,005)Lista de preguntas ayudó a la comunicación con médico (p=0,01)No hubo diferencia en la duración de la consulta ni el número total de preguntas realizadas entre ambos grupos | N.o60 |
| Estilo de toma de decisiones clínicas: preferencia de los pacientes y percepción de los médicos | Estudio observacionalSetenta y ocho pacientes en cuidados paliativos | Conocer el estilo de preferencia para la toma de decisiones clínicas de los pacientes y concordancia con percepción de los médicos | Preferencia en el estilo de toma de decisiones: activa un 20%, compartida un 63% y pasiva un 17%Concordancia de un 45% entre médicos y pacientes | N.o68 |
| Estilo de toma de decisiones clínicas: preferencia de los pacientes y percepción de los médicos. | Estudio observacionalCincuenta y siete pacientes con cáncer de mama durante su primer control oncológico | Conocer el estilo de preferencia para la toma de decisiones clínicas de los pacientes y concordancia con percepción de los médicos | Preferencia en el estilo de toma de decisiones: activa un 23%, compartida un 67% y pasiva un 11%Se observó un 42% de acuerdo entre médicos y pacientes | N.o69 |
| Preferencia de estilos de toma de decisiones clínicas en pacientes hispanos | Estudio descriptivo, encuestaTrescientos ochenta y siete pacientes con cáncer avanzado (hispanos en EE. UU.=91, hispanos en Latinoamérica=296) | Describir y comparar las preferencias en el estilo de toma de decisiones clínicas de los pacientes hispanos | Preferencia en estilos de toma de decisiones comparando hispanos en EE. UU. vs. Latinonamérica: pasiva un 14 vs. 24%; compartida 34 vs. 52%; activa 52 vs. 25%; (p<0,001).El 83% de los hispanos en EE. UU. y el 82% de los hispanos en Latinoamérica consideraron la opinión de la familia para la toma de decisiones | N.o72 |
| Música ambiental en áreas de cuidados paliativos: preferencias y actitudes | Estudio prospectivo, exploratorioExposición a música ambiental en unidad hospitalaria y ambulatoria de cuidados paliativosEncuestados: 99 pacientes, 101 cuidadores y 65 profesionales de salud | Conocer preferencias de música ambientalExplorar actitudes hacia la música en general | El 71% de los pacientes, el 71% de los cuidadores y el 71% del personal de salud (p=0,58) prefieren música ambiental en vez del sonido habitual de las áreas clínicasEl 79% de todos los encuestados considera positivo el efecto que produce la música en las unidades clínicas | N.o79 |
ESAS: Edmonton Symptom Assessment Scale; Ref.: número de referencia bibliográfica.
Realizar una llamada telefónica a los pacientes para evaluar sus síntomas o para preguntar por sus necesidades de cuidado es algo que con mayor frecuencia se ha estado observando en la atención de pacientes con cáncer avanzado. Revisiones de la literatura han mostrado que el seguimiento telefónico realizado por una enfermera especializada a pacientes con cáncer para la evaluación de síntomas y entrega de información es algo aceptado y valorado positivamente por ellos, ya que les permite no solo mantener contacto con su equipo tratante sino también recibir apoyo para el manejo de síntomas físicos o psicosociales16,17. La factibilidad de llevar a cabo este tipo de seguimiento telefónico también se ha demostrado posible en pacientes con cáncer avanzado18–20.
Estudios clínicos en pacientes en cuidados paliativos frecuentemente utilizan controles telefónicos para el seguimiento y evaluación de síntomas en relación con las intervenciones realizadas20, pero la pregunta es si la llamada telefónica propiamente tiene algún efecto sobre los síntomas del paciente. Bruera et al. 14 en el estudio clínico aleatorizado realizado en 112 pacientes con cáncer avanzado y fatiga, observaron que el metilfenidato mejoraba significativamente este síntoma, pero no era mejor que el placebo. Esto también se observó en el estudio clínico aleatorizado realizado por el mismo equipo comparando donepezilo y placebo para el manejo de la fatiga13. Ambos estudios tenían como elemento común la llamada de una enfermera capacitada en cuidados paliativos para el seguimiento de síntomas y evaluación de efectos adversos.
Un tercer estudio por este equipo fue realizado para evaluar específicamente el rol que podría tener la llamada telefónica en la sintomatología de los pacientes. Se aleatorizaron 141 pacientes con cáncer avanzado y fatiga en 4 grupos (metilfenidato+llamada por enfermera; metilfenidato+llamada control; placebo+llamada por enfermera y placebo+llamada control). La llamada de control era realizada por una asistente de investigación quien evaluaba los síntomas y medicamentos de los pacientes, pero no realizaba educación ni consejería como en los casos de la llamada realizada por la enfermera. A los 15 días de seguimiento en todos los grupos se observó una mejoría significativa de la fatiga, sin diferencias entre ellos (p=0,45). Sin embargo, se observó que quienes recibieron la llamada de la enfermera presentaron una mejoría significativa en 7 de los 10 síntomas del Edmonton Symptom Assessment Scale., mientras quienes recibieron la llamada control presentaron una mejoría significativa en 3 de los 10 síntomas, pero con una tendencia hacia la mejoría similar en ambos grupos21. Llamar por teléfono parece ser efectivo aun cuando lo haga un asistente de investigación sin entrenamiento médico, sugiriendo que la llamada por sí misma tiene un efecto placebo importante.
El contacto telefónico ha sido utilizado además con el objetivo de realizar diversas intervenciones para el manejo de síntomas, educación y/o apoyo psicosocial a pacientes con cáncer22–24. Estas intervenciones telefónicas, generalmente realizadas por enfermeras o personal de salud capacitado, han mostrado utilidad para el manejo de síntomas como fatiga, depresión y calidad de vida22,23,25,26, y además mejoría en el funcionamiento físico y social de estos pacientes27. En el estudio de Badr et al., 39 parejas de pacientes con cáncer de pulmón avanzado y cuidadores recibieron telefónicamente 6 sesiones de apoyo psicosocial semanalmente. Al final del seguimiento, síntomas como depresión y ansiedad disminuyeron en pacientes y cuidadores significativamente, y además en estos últimos la sobrecarga emocional disminuyó en comparación al grupo que no recibió la intervención (p<000,1)28.
En el estudio realizado por Salonen et al., 120 mujeres con cáncer de mama recibieron una llamada telefónica de educación y apoyo psicosocial una semana después de su alta hospitalaria. Todas ellas reportaron que la intervención telefónica tuvo un impacto positivo en su calidad de vida y un 98% de ellas informó además que le había gustado mantener este tipo de intervención telefónica22.
En general los pacientes desean ser escuchados, expresar sus sentimientos y sentir mediante el contacto telefónico que tienen la posibilidad de recibir cuidado y apoyo por parte del equipo de salud tratante.
Sentarse cuando se atiende al pacienteDon Gregorio de Marañón siempre decía que la silla es el mejor instrumento médico y tradicionalmente se nos ha aconsejado sentarnos durante la visita médica para mejorar la comunicación en la entrega de malas noticias29,30.
Nuestro equipo de cuidados paliativos (The University of Texas MD Anderson Cancer Center), realizó 2 estudios clínicos aleatorizados con el objetivo de ver si realmente el paciente concebía al médico sentado como superior a quien permanecía de pie; y si aquel médico que se sentaba era concebido como más compasivo e interesado en el bienestar del paciente que aquel médico que permanecía de pie durante la visita médica. Se utilizó en ambos estudios una secuencia de 2 videos de consultas médicas simuladas de iguales características, exceptuando que en un video el médico se encontraba sentado y en el otro de pie. Cada estudio clínico fue controlado, cruzado, doble ciego (pacientes y actores fueron ciegos a los objetivos del estudio), y los pacientes fueron aleatorizados a las 2 alternativas de secuencia de videos posibles.
En el primer estudio, de 69 pacientes el 51% prefirió al médico sentado, el 23% al médico de pie y el 26% no tuvo preferencia. En el grupo que observó el video del médico sentado en segundo lugar, el 69% de los pacientes eligió esta opción, en cambio en la secuencia donde el primer video mostraba al médico sentado, la distribución de preferencias fue bastante similar. Los pacientes además tendieron a evaluar más compasivo al médico sentado (p=0,07), y un 80% del total de pacientes consideró importante que el médico se sentara durante la visita clínica31.
En el segundo estudio, 173 pacientes con cáncer avanzado fueron aleatorizados a la misma secuencia de videos que en el estudio anterior, para evaluar la preferencia sobre la postura del médico, impresión general y grado de compasión del médico. De los 168 pacientes que completaron el estudio, un 51% prefirió al médico sentado, un 17% al médico de pie y un 32% no manifestó preferencia (p<0,0001), observando que la preferencia por el médico sentado era mayor en la secuencia donde era observado en el segundo video. Los pacientes percibieron al médico sentado como más compasivo y con una mejor valoración general que el médico que atendió de pie (p<0,0001)32.
Es importante recalcar que en ambos estudios los pacientes tuvieron mayor preferencia por el médico del segundo video y además lo consideraron más compasivo. Así también es importante mencionar que la postura forma parte de un conjunto de herramientas de comunicaciones para la entrega de malas noticias en pacientes con cáncer33,34 y que por sí sola no asegura una adecuada comunicación con el paciente.
Otros 2 estudios han evaluado la percepción que tienen los pacientes con relación al tiempo de duración de una visita médica si es que el médico se encuentra de pie o sentado. Swayden et al. en el estudio clínico aleatorizado de 120 pacientes postoperados, observaron que los pacientes percibían el control médico de mayor duración cuando este se realizaba sentado versus de pie (p=0,002)35. Johnson et al. evaluaron esta percepción en pacientes que asistían al servicio de urgencia, observando que los pacientes sobreestimaban el tiempo cuando el médico se encontraba sentado y subestimaban el tiempo cuando la visita era realizada de pie (p<0,001)36.
El valor de examinar físicamente al pacienteEl examen físico es parte de la rutina que todos los médicos deberíamos tener al interactuar con nuestros pacientes, sin embargo en los últimos tiempos esta afirmación ha sido cuestionada por el valor dado a las imágenes diagnósticas37, lo cual ha llevado a que nuevas generaciones de médicos le resten valor al examen físico, pudiendo llevar esto a la solicitud de exámenes innecesarios y a afectar la satisfacción de los pacientes38,39. Es con relación a esto último que nos preguntamos, ¿cuál es la percepción que tienen los pacientes con cáncer avanzado sobre el valor del examen físico?
El estudio descriptivo de Kadakia et al. realizado mediante una encuesta a 150 pacientes con cáncer avanzado evaluó la percepción positiva o negativa que tenían del examen físico, y el valor simbólico (valor interpersonal/relacional) o pragmático (utilidad diagnóstica) que le asignaban. Un 83% de los pacientes consideró altamente positiva la experiencia de ser examinado (p≤0,001), percepción que se incrementaba al aumentar la edad del paciente. Con relación al valor pragmático, un 95% de los pacientes estuvo de acuerdo con que el examen físico permitía al médico tener mayor información sobre su estado de salud, y un 83% de ellos estuvo de acuerdo con que el examen físico reflejaba preocupación y cuidado por parte de los médicos, es decir, valor simbólico. Pacientes con menor nivel educacional percibieron la experiencia de ser examinandos más positiva (p=0,01); por el contrario, pacientes con mayor dolor espiritual tuvieron una percepción menos positiva del examen físico (p<0,01)40.
Con relación al valor que la población general le da al examen físico como parte regular del control preventivo de salud, un 66% de 1.203 personas encuestadas consideró importante esta intervención como parte de la consulta médica41 y en el estudio de Kravitz y Callahan en donde se entrevistó a 56 pacientes con expectativas no cumplidas sobre el desempeño médico durante su atención, la omisión del examen físico fue considerado como una falta de cuidado por parte del médico, afectando la relación médico paciente y desaprovechando la utilidad diagnóstica que pudiera tener42.
Por lo descrito anteriormente, el examen físico debiera realizarse rutinariamente en nuestra práctica clínica, ya que es algo altamente valorado por los pacientes, tanto por el valor diagnóstico que le atribuyen, como también por la seguridad y cuidado que les provee. La proximidad física del tacto con el paciente y la objetividad profesional de cuidado se encuentran asociadas43, sin olvidar además el respeto por el cuerpo de la otra persona, solicitando permiso para su examinación, evitando así el impacto negativo que pudiese tener para el paciente el considerar este acto como algo invasivo o inapropiado44.
Proveer al paciente una grabación de audio de la consulta médicaLa comunicación entre médicos y pacientes con cáncer avanzado frecuentemente puede ser difícil debido a la alta carga sintomática que presentan los pacientes y a las múltiples intervenciones o tratamientos necesarios de realizar durante la consulta. Se han utilizado diversos métodos para evitar el olvido de la información o su errónea interpretación45,46, siendo el uso de grabaciones47,48 o resúmenes escritos49 los más ampliamente usados.
El estudio clínico aleatorizado doble ciego, realizado por Bruera et al. en una clínica de atención multidisciplinaria de pacientes con cáncer avanzado, evaluó si la entrega al paciente de un registro audible de la consulta, además de las recomendaciones en forma escrita, mejoraban el recuerdo de la información y su satisfacción en relación con la consulta. Un total de 60 pacientes participaron en el estudio. Aquellos que recibieron el audio presentaron un mayor grado de satisfacción con la clínica (8,7±1,7 vs. 7,7±2 en una escala de 0-10; p=0,04) y mejor recuerdo de la información (88±8,7% vs. 80±15,5%; p=0,02) en comparación con el grupo que solo recibió la información por escrito. Los pacientes escucharon la grabación una mediana de 2 veces y los familiares una mediana de una vez, destacando que solo un 11% de los pacientes y un 29% de los familiares nunca escucharon la grabación47.
La utilidad de entregar un registro audible a los pacientes tras su primera consulta con el oncólogo también ha sido evaluada. En el estudio de Ong et al., 105 de 201 pacientes aleatorizados recibieron la grabación de su consulta. Un 75% de ellos escuchó la cinta y un 73% la escuchó acompañado de un familiar o amigo. Los pacientes que recibieron la grabación expresaron mayor satisfacción de la consulta (p<0,05) y mayor recuerdo de la información (p<0,01), aunque sin diferencias en la medición de calidad de vida entre ambos grupos50. Pacientes de 2 estudios clínicos realizados por Hack et al., el primero de 628 mujeres con cáncer de mama y el segundo de 425 hombres con cáncer de próstata, fueron aleatorizados para recibir un registro audible de su primera entrevista clínica con el oncólogo. En ambos estudios los pacientes que recibieron la grabación evaluaron positivamente esta intervención, presentando a la vez mayor recuerdo de la información y mayor discusión de temas con el médico en comparación con quienes no recibieron el registro. No se observó diferencia significativa en otros aspectos como calidad de vida o estado de ánimo de los pacientes51,52.
A diferencia de los estudios anteriores, Knox et al. evaluaron la utilidad de entregar la grabación de la consulta médica a pacientes que asistían en forma habitual a control con su oncólogo. De una cohorte de 30 pacientes que llevaron la grabación a su casa, 26 de ellos escucharon la cinta y 14 pacientes lo hicieron más de una vez. Veinte pacientes compartieron la grabación con algún familiar o amigo, y sobre el 75% considero útil esta intervención. Los autores describieron que entregar un registro audible de la consulta es algo factible de realizar y bien aceptado por los pacientes53.
En la revisión sistemática conducida por el método de Cochrane para evaluar la utilidad de la entrega del registro audible de la consulta médica a pacientes con cáncer, los autores concluyen que la mayoría de los pacientes escucha esta grabación al menos una vez tras la consulta y que la grabación ayuda a informar a familiares, y a mejorar el recuerdo de la información y el grado de satisfacción de los pacientes54.
Pacientes de mayor edad o de menor nivel educacional podrían beneficiarse aún más del uso de grabaciones, permitiéndoles mejorar su adherencia a los tratamientos indicados46. Entonces, ¿por qué no hacerlo? La evidencia científica apoya su uso, no genera un mayor costo ni de dinero ni de tiempo para los profesionales, no incrementa los riesgos legales, y actualmente podrían utilizarse formas de comunicación de uso masivo, como adjuntar la grabación del audio a un correo electrónico del paciente.
Proveer una lista de preguntas antes del control médicoDistintas estrategias han sido diseñadas para mejorar la participación de los pacientes en las consultas médicas, siendo una de ellas la entrega de listas de preguntas estructuradas antes de la consulta con el médico55,56. El olvido de preguntas o la incertidumbre sobre la legitimidad de realizar ciertos tipos de preguntas son barreras de participación descrita por los pacientes57,58. El objetivo de las listas con preguntas prediseñadas específicas del tema de la consulta es estimular la participación de los pacientes y/o sus familiares, considerando preguntas posibles de realizar y de esta forma recibir información relevante para ellos, como parte de una mejor comunicación médico-paciente59.
En el estudio clínico de Bruera et al., 60 mujeres con cáncer de mama fueron aleatorizadas a recibir una lista de preguntas en relación con el diagnóstico, tratamiento y pronóstico de su enfermedad o recibir un folleto de información general previo a la consulta oncológica. La utilidad del material escrito y la ayuda que genera en la comunicación con el médico fueron ítems evaluados significativamente más altos en el grupo que recibió la lista de preguntas (p=0,005 y p=0,010, respectivamente). Las pacientes que recibieron la lista de pregunta realizaron más preguntas en relación con el diagnóstico (p=0,025), pero sin presentar diferencia significativa en el número total de preguntas ni en la duración de la entrevista entre ambos grupos60.
La utilidad de listas con preguntas también ha sido evaluada en pacientes en cuidados paliativos. Clayton et al. en el estudio clínico aleatorizado realizado en 174 pacientes con cáncer avanzado observaron que quienes recibieron la lista de pregunta realizaron 2,31 (p<0,0001) veces más preguntas y discutieron un 23% (p<0,0001) más de temas con el médico, en comparación al grupo control. Además los cuidadores realizaron 2,11 veces más preguntas en comparación al grupo control (p=0,0005). No se observó diferencia en el grado de satisfacción en relación con la consulta ni en el grado de ansiedad entre ambos grupos, pero si una mayor duración de la consulta en el grupo de la lista de preguntas (37,8 vs. 30,5min; p=0,002)61. En el estudio de Yeh et al., realizado en 30 pacientes con cáncer avanzado, la utilización de una lista de preguntas relacionadas con el pronóstico, el fracaso del tratamiento y temas de fin de vida, fue evaluado positivamente por los pacientes. Un 90% consideró estas preguntas como relevantes y de ayuda, un 90% recomendaría que más médicos utilizaran estas listas, y un 80% no consideró que este tipo de preguntas les generara mayor ansiedad62.
En el estudio clínico aleatorizado de 318 pacientes con cáncer realizado por Brown et al., se observó que los pacientes que recibían una lista con preguntas previo a la consulta realizaban más preguntas en relación con el pronóstico de su enfermedad en comparación con quienes no la recibían (p=0,039), y además cuando el médico favorecía la participación de ellos, la duración de la consulta era menor (p=0,021) y el recuerdo de la información mejoraba (p=0,036)63.
Finalmente, una reciente revisión sistemática conducida por el método de Cochrane realizada por Brandes et al. concluye que, aunque la mayoría de los estudios utilizan la lista de pregunta en conjunto con otras intervenciones, esta herramienta permite una mayor participación de los pacientes mediante un mayor número de preguntas realizadas, logra disminuir el grado de ansiedad de los pacientes y mejora el recuerdo de la información. Los autores no observaron efecto en la satisfacción de los pacientes en relación con la consulta, y no fue posible una conclusión respecto al tiempo de duración de la consulta64.
Entonces, entregarle al paciente una lista con preguntas sugeridas relacionadas específicamente al tema por el cual consulta es una medida fácil de implementar, de bajo costo, y que puede ser una gran oportunidad para diferenciar nuestros servicios clínicos.
Preguntar al paciente cómo quiere realizar la toma de decisionesEl conocer cómo prefieren los pacientes con cáncer avanzado tomar sus decisiones es un elemento central en la comunicación entre pacientes, familiares y profesionales de salud. Esto además constituyendo un factor importante en la calidad de cuidado y satisfacción de los pacientes65–67.
La percepción que tienen los médicos sobre las preferencias de los pacientes en torno al rol activo, pasivo o compartido que desean tener en la toma de decisiones frecuentemente no concuerda. Dos estudios observacionales realizados por Bruera et al. evaluaron este grado de concordancia. En el primero se entrevistó a 78 pacientes en cuidados paliativos y en el segundo a 57 mujeres con cáncer de mama, además de a los médicos tratantes. La concordancia fue de solo un 45% y 42% respectivamente. La preferencia por un rol compartido fue preferido en un 63% entre los pacientes en cuidados paliativos y por un 67% de las pacientes con cáncer de mama, siendo el rol pasivo sobrestimado por los médicos en ambos estudios68,69. Degner et al. en 1.012 mujeres con cáncer de mama observaron una concordancia de un 42% entre la preferencia de ellas en el estilo de toma de decisiones y la experiencia real reportada70.
El metanálisis realizado por Singh et al. evaluó la preferencia en la toma de decisiones de 3.491 pacientes oncológicos. El 26% prefirió un rol activo, el 49% un rol colaborativo y el 25% un rol pasivo en la toma de decisiones de su tratamiento. La concordancia entre la preferencia elegida y la actual forma de tomar la decisiones fue aproximadamente de un 61%, siendo mayor en hombres que en mujeres (66 vs. 60%; p=0,001). Así también, las mujeres reportaron un rol más pasivo en la toma actual de decisiones en comparación con los hombres (40 vs. 24%; p<0,001) y pacientes de mayor edad o con menor nivel educacional preferían un rol más pasivo en la toma de decisiones (p<0,001)71.
La mayoría de los pacientes prefiere tomar las decisiones en forma compartida, pero debido a que no es posible conocer el tipo de preferencia antes de la consulta, es importante preguntar y considerar la preferencia individual de cada paciente para lograr de esta forma una mayor participación y satisfacción de ellos en la toma de sus decisiones.
Un reciente estudio realizado por Yennurajalingam et al. evaluó la preferencia en la toma de decisiones de 387 pacientes hispanos con cáncer avanzado, de los cuales 91 vivían en EE. UU. y 296 en Latinoamérica. Un 83% de los hispanos en EE. UU. y un 82% de los hispanos en Latinoamérica consideraban la opinión de la familia para la toma de decisiones, pero los del primer grupo reportaron una menor preferencia por un rol pasivo, es decir, que sus familiares tomaran decisiones por ellos (10 vs. 24%; p=0,009) o que el médico tomara una decisión por ellos (16 vs. 35%; p=0,001) al compararlos con los hispanos de Latinoamérica. No hubo diferencia significativa al comparar las preferencias de pacientes hispanos residentes en EE. UU. altamente aculturados o bajamente aculturados (p=0,91)72. Yennurajalingam et al. además evaluaron la opinión de los cuidadores en relación con el rol que debía tomar el paciente en la toma de decisiones clínicas. En ambos grupos los cuidadores preferían que el paciente tomara un rol compartido, pero 10/87 (11%) de los cuidadores de los pacientes que vivían en EE. UU. preferían un rol pasivo de sus familiares, en comparación a 54/293 (19%) de los cuidadores de pacientes latinoamericanos (p=0,0023)73.
Estos resultados sugieren que los pacientes hispanos residentes en EE. UU., independientemente de su grado de aculturación, rápidamente adquieren la forma de tomar decisiones y participación de la familia similar a la del paciente norteamericano, más que a la del paciente latinoamericano.
El ambiente físico donde recibimos a nuestros pacientesEl cuidado de los pacientes con enfermedades avanzadas involucra aspectos muchas veces no considerados en el plan de cuidado de los enfermos, como es el lugar físico donde los recibimos o donde posiblemente fallecerán.
La reciente revisión sistemática realizada por Sandsdalen et al. concluyó que entre las principales preferencias de los pacientes con relación a los servicios de cuidados paliativos estaban contar con personal de salud responsable, una organización del sistema de atención capaz de responder a sus necesidades y un espacio y ambiente físico que respondieran a sus expectativas de cuidado74. Heyland et al. evaluaron las preferencias de 434 pacientes con enfermedades avanzadas durante su hospitalización, observando que para el 75% de ellos y para el 94% de sus familiares era importante contar con una habitación privada donde sentirse cómodos y con la posibilidad de hablar temas privadamente75. En el estudio cualitativo realizado por Rowlands y Noble 12 pacientes con cáncer avanzado fueron entrevistados. Todos los pacientes consideraron que el ambiente físico tiene un efecto sobre su ánimo, y que es importante tener en cuenta elementos como limpieza, luminosidad, ventilación y vista hacia el exterior76.
La música en el ambiente es otro elemento estudiado. Una revisión sistemática de estudios clínicos aleatorizados reportó que la música disminuye el grado de ansiedad de los pacientes posterior a su exposición, y que permitiría una mayor tolerancia a los procedimientos médicos77. Así también, la revisión sistemática realizada por Bradt et al. conducida por el método de Cochrane, concluye que intervenciones musicales realizadas por terapeutas o por personal de salud capacitado, pueden tener un efecto beneficiosos en la ansiedad, dolor, ánimo y calidad de vida de pacientes con cáncer78. Pérez-Cruz et al. evaluaron las preferencias de 99 pacientes, 101 cuidadores y 65 profesionales de salud en relación con la música ambiental en los servicios de cuidados paliativos, y sus actitudes y percepciones hacia la música en general. Un 71% de los pacientes, un 71% de los cuidadores y un 71% del personal de salud (p=0,58) prefirió la música ambiental en vez de los sonidos habituales de las unidades. Así también, del total de entrevistados, un 79% consideró que la música produce un efecto positivo en las áreas de cuidado de pacientes, un 85% estimó que puede reducir el estrés de los paciente, un 88% consideró que puede mejorar el ánimo de los paciente y un 90% estimó que puede aumentar la energía y vitalidad de los pacientes79.
Biddiss et al., en la revisión sistemática realizada sobre la efectividad de intervenciones para reducir la ansiedad en las salas de espera, concluyeron que escuchar música previo a los procedimientos médicos disminuye el grado de ansiedad de los pacientes adultos, pero que de otras intervenciones como aromaterapia o tipo de mobiliario no es posible concluir su efecto por la heterogeneidad de los estudios80.
ConclusionesHay evidencia de que algunas intervenciones son capaces de mejorar la sensación de bienestar de los pacientes y las familias, entre las que destacan telefonear a los pacientes, entregarles una grabación de su consulta médica, examinarlos físicamente, sentarnos cuando los atendemos, entregarles una lista con preguntas específicas de su enfermedad para discutirlas con el médico, preguntarles la forma como desean tomar sus decisiones y mejorar el ambiente físico en el cual son atendidos. Muchas de estas intervenciones son relativamente simples de implementar y pueden influir favorablemente en la mejoría de los pacientes. Es necesaria más investigación para caracterizar otros factores que pueden contribuir al efecto placebo o para mejorar aún más este efecto en las intervenciones ya existentes.
Responsabilidades éticasConfidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Protección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.