Las percepciones de los profesionales de la salud ante el final de la vida pueden influir en la comunicación con pacientes y familias. Si bien en cuidados paliativos (CP) la muerte es algo esperable y natural, genera emociones de distinta intensidad y pone en evidencia la propia finitud y/o la de seres amados y pérdidas previas no elaboradas. El Liverpool Care Pathway (LCP) propone un programa de calidad de atención para personas en situación de últimos días (SUD). En Argentina y España se está implementando el LCP (en español) desde las ONG Pallium (programa PAMPA) y Cudeca respectivamente. Nuestro objetivo es explorar las condiciones subjetivas (percepciones) que enfrentan los profesionales de la salud en relación con la atención en el final de la vida, en el contexto previo y posterior a la implementación de una secuencia de cuidado integral LCP/PAMPA en un contexto binacional latino (Argentina-España). Proponemos identificar y describir los significados que los profesionales le asignan a: los cuidados del muriente, la comunicación, el trabajo en equipo, la documentación y las actitudes en SUD.
MetodologíaEs un estudio de casos múltiples, conformado por 2 módulos independientes articulados en un análisis integrador. El primer módulo realizó un tipo de etnografía utilizada en instituciones sanitarias (EF) en el equipo hospitalario de CP que iniciaban la capacitación con el LCP/PAMPA en Argentina. El segundo módulo consistió en la aplicación de un cuestionario estructurado y pregunta abierta sobre las percepciones de los profesionales sobre las necesidades y condiciones de implementación del LCP (en ambos países).
ResultadosMódulo 1. Ejes de indagación: a) acercamiento a la intervención en SUD; b) expectativas sobre la capacitación con LCP; c) dudas y temores en la aplicabilidad del LCP y d) lugar de la intuición en las intervenciones. Los datos muestran la variabilidad en los motivos de elección a los CP como formación profesional (personales versus necesidades del sistema sanitario) y las expectativas favorables con respecto a la utilidad del LCP.
Módulo 2. Se exploraron las categorías específicas para ambos países (España n: 23, Argentina n: 112), siendo lo más relevante el acuerdo pleno del 73,7% de los encuestados argentinos respecto a los indicadores que reflejan los objetivos de calidad del instrumento. En España el acuerdo pleno alcanza el 91,4% teniendo en cuenta la capacitación específica en CP de los profesionales del Plan Nacional de CP. En Argentina aparece como evidente la falta de formación específica en CP antes de la implementación del LCP/PAMPA (91%)
ConclusiónEste estudio pretendió explorar por primera vez en un contexto de habla hispana, tanto en España como en América latina, las condiciones subjetivas de profesionales de la salud que pueden implementar una secuencia de cuidado integral sistemática muy utilizada en el contexto cultural anglosajón.
Health professionals’ perceptions on the end of life (EoL) can influence communication with patients and families. Although death is expected in palliative care (PC), emotions of varying intensity are generated. The fears and difficulties encountered in facing this subject will be different according to previous personal experiences. The Liverpool Care Pathway (LCP) proposes a quality programme of care for people at the EoL. Both in Argentina, Pallium and in Spain, Cudeca, are implementing a Spanish version of LCP. Our goal is to explore the subjective conditions (perceptions) faced by health professionals concerning EoL, and the influence before and after the implementation of the LCPin a Latin-American cultural context (Argentina-Spain). We propose to: identify and describe the meanings that professionals assigned to the care of the dying, communication, teamwork, documentation, and attitudes to EoL.
MethodologyA multiple case study, consisting of 2 independent modules articulated in integrative analysis. The first module performed a type of ethnography used in health institutions (focused ethnography) in a PC hospital team who started training with the LCP/PAMPA in Argentina. The second module was the implementation of a structured questionnaire and open questions about the professional's perceptions and conditions of the implementation of the LCP (in both countries).
ResultsModule 1. Axes of inquiry: a) approach to intervention in EoL, b) expectations about training with LCP, c) doubts and fears in the applicability of LCP, and d) place of intuition in interventions. The data show the variability for choosing the PC as training and the favorable expectations regarding the use of the LCP.
Module 2. Specific categories were explored for both countries (Spain n: 23, Argentina n: 112) the most relevant of the full agreement of 73.7% of Argentines respondents on indicators that reflect the quality goals of the instrument. In Spain the full agreement reached 91.4%, keeping in mind the specific training of professionals of the PC National Plan. Argentina showed evidence of the lack of specific training in PC before the implementation of the LCP/PAMPA (91%).
ConclusionThis study aimed to explore, for the first time in a Spanish-speaking context, both in Spain and in Latin America, the subjective conditions of health professionals who can implement a systematic pathway widely used in the Anglo-Saxon cultural context.
En la asistencia en el final de la vida, muchos profesionales encuentran difícil afrontar el tema de las pérdidas con los familiares y los pacientes, ya sea porque son disparadores de la posibilidad de su propia muerte y/o la de sus seres queridos, ya sea porque los confronta con situaciones significativas de pérdidas previas. Los miedos de los profesionales y las dificultades para tratar y enfrentar este tema necesitan ser jerarquizados, porque intervienen subjetivamente desde su propia historia1.
Para los profesionales de cuidados paliativos (CP) la muerte de sus pacientes es algo esperable y considerada natural, sin embargo les genera emociones de distinta intensidad. Esto se pone en evidencia en un estudio realizado en Nueva Zelanda2 sobre las percepciones de los profesionales que asisten a pacientes y familias en el final de la vida.
En la actualidad en muchos países existen políticas sociosanitarias de CP. En España, la Estrategia en CP del Sistema Nacional de Salud3 pone énfasis en que se requerirá una exquisita atención durante el periodo agónico y una disponibilidad para el acompañamiento a los familiares en el proceso de duelo cuando sea necesario.
En Argentina no existe aún un Plan Nacional de CP y las estrategias son heterogéneas o inexistentes dependiendo de los subsistemas de salud: público, privado, de la seguridad social u ONG.
A nivel internacional, los pathways o secuencias de cuidado integral, como el Liverpool Care Pathway (LCP)4, se utilizan para asistir el final de la vida con el objetivo de proporcionar calidad de atención para los pacientes y sus familias mejorando la comunicación y la continuidad del cuidado interdisciplinario. La principal dificultad es que no exista un reconocimiento de la situación de últimos días (SUD) por parte del profesional o del equipo, ya que esto puede ser fuente de conflictos o afectar la toma de decisiones5. Estas secuencias han sido una respuesta para mejorar la calidad de atención y la dignidad al final de vida6. Se han realizado pocos estudios pre y postimplementación de estas secuencias, y la mayor concentración de publicaciones se centra en la evaluación posterior. La traducción al español y validación transcultural realizada en España y Argentina posibilitan la realización de estudios multicéntricos internacionales. En el año 2009 en Argentina, la Asociación Civil Pallium Latinoamérica7 ha realizado la traducción al español y la adaptación cultural del LCP (Versión 12) en el marco del Programa Asistencial Multidisciplinario Pallium (programa PAMPA) bajo la supervisión del Marie Curie Palliative Care Institute de Liverpool, Reino Unido8. El programa PAMPA pretende no solo establecer la excelencia en el cuidado en los últimos días u horas de vida, sino también reconocer qué áreas requieren mayor desarrollo e investigación. En España, la Fundación Cudeca es una organización independiente ubicada en Málaga. Durante el año 2010 reinició el proceso de traducción del LCP (V.12)9.
Durante el proceso de implementación piloto del LCP/PAMPA en Argentina se planteó la necesidad de indagar sobre las percepciones de los profesionales con el sentido de incluir la subjetividad en el proceso más allá de las habilidades y competencias adquiridas que no son motivo de análisis en este estudio. Se trata de un contexto cultural diferente al anglosajón dado el idioma español y la cultura latina, y de relacionar 2 instituciones pioneras en la implementación. Esto motivó revisar la bibliografía existente y proponer un abordaje pertinente para captar tal complejidad. Este trabajo pretende como objetivo explorar las condiciones subjetivas (percepciones) que enfrentan los profesionales de la salud en relación con la atención en el final de la vida, en el contexto previo y posterior a la implementación de una secuencia de cuidado integral LCP/PAMPA en un contexto binacional latino (Argentina-España). Proponemos identificar y describir los significados que los profesionales le asignan a: los cuidados del muriente, la comunicación, el trabajo en equipo, la documentación y las actitudes en SUD.
En esta exploración de las percepciones de los profesionales ante el final de la vida, nuestra intención es centrarnos en los componentes internos de las mismas y resaltar la característica subjetiva de este proceso de percepción en el contexto del entrenamiento en el LCP/PAMPA como estímulo externo. Según la psicología cognitiva10 se entiende por percepciones el conjunto de procesos y actividades relacionadas con la estimulación del medio externo, de los cuales obtenemos información respecto a nuestro hábitat y las acciones que efectuamos en él, y los input internos que son dadores de significado.
Material y métodosTipo de estudioEsta investigación es un estudio de casos múltiples que explora las subjetividades de los profesionales ante el final de la vida en el proceso de implementación del LCP como punto de partida para los procesos de capacitación. La estrategia metodológica global privilegiada es el estudio de caso. Stake11 sostiene que «el estudio de caso es el estudio de la particularidad, no la generalización, y de la complejidad de un caso singular, para llegar a comprender su actividad en circunstancias […] El caso es algo específico, algo complejo en funcionamiento.». Dentro de las tipologías propuestas por Stake, este estudio puede encuadrarse dentro de los denominados estudios de casos múltiples, ya que incluye más de uno y en conjunto.
Para abordar el componente del objetivo relativo a la influencia del LCP/PAMPA en el contexto cultural latino hispanoamericano se incluyó un módulo basado en un método específico que, aunque estuviera contenido dentro de la estrategia de indagación global (estudio de casos), permitiera analizar con mayor detalle este eje particular y que es el escenario en el que están localmente insertos los equipos de CP elegidos.
Con tal fin se buscó dentro de los estudios cualitativos un método epistemológicamente compatible con el resto de la investigación y se decidió realizar una etnografía. Tavory y Timmermans12 sostienen que los estudios de casos privilegian la etnografía como método de elección. La etnografía en su tradición interpretativa de Katz y Csordas13, permite el estudio del fenómeno en su propio contexto, la utilización de múltiples fuentes de datos, la inserción del investigador en el campo, el reconocimiento de las categorías emic, es decir basadas en los sistemas de creencias de los propios informantes, entre otros puntos de afinidad entre ambos.
Específicamente se realizó un tipo de etnografía denominada etnografía focalizada (EF), por ser pertinente para explorar las perspectivas culturales específicas que tienen los subgrupos de personas dentro de contextos sanitarios como los hospitales14. La EF permite estudiar las situaciones en tiempo real y en contextos naturales, y hay consenso entre los investigadores en el área15,16 en que es idónea para explorar las creencias y valores que tienen tanto pacientes como profesionales de la salud sobre sus prácticas, así como los significados que le asignan a las mismas. En la EF el tópico de indagación está predefinido, la observación participante es acotada a un marco de tiempo y escenario específico17 y permite estudiar grupos con un conocimiento profundo sobre determinado tema, que en este caso fue el de las intervenciones en el final de la vida.
El equipo de investigación contó con investigadores internos de las instituciones participantes y una investigadora externa, que fue quien realizó la EF. La entrada a campo fue facilitada por los investigadores internos. El trabajo de campo de recolección de datos se realizó entre marzo y abril de 2012. La investigación fue avalada por los Comités de Ética de las instituciones correspondientes.
PoblaciónMódulo 1: Etnografía focalizada (Argentina)Se seleccionó un equipo interdisciplinario de CP entre los 3 centros asistenciales únicos y elegidos por Pallium para brindar capacitación en el LCP/PAMPA por primera vez en Latinoamérica. Se buscó un equipo que estuviera por empezar la capacitación en el año 2012 (marzo y abril) y que contara con un equipo interdisciplinario completo (médicos, enfermeros, trabajadoras sociales y psicólogas) con determinada trayectoria en el área; se descartaron equipos de constitución reciente y de formación incipiente. El único equipo interdisciplinario de CP que cumplió con tales requisitos fue el del Hospital CB Udaondo (Ciudad de Buenos Aires).
Módulo 2: Cuestionario semiestructurado (Argentina y España)Se describen 4 grupos de estudio relacionados con la capacitación en el LCP, 2 en España y 2 en Argentina, distinguiendo en cada país a los profesionales sin entrenamiento y con entrenamiento específico en LCP. De acuerdo con las características de la implementación piloto del LCP en ambos países, la población con entrenamiento específico fue determinada por los recursos disponibles en el momento del estudio sin más criterios de inclusión que la especialización en CP y la experiencia de utilización pionera de la secuencia de cuidados. La participación fue voluntaria y anónima. Con respecto a los profesionales sin entrenamiento, se incluyó a todos aquellos que asisten a personas en el final de la vida tuvieran o no especialización en CP. Las muestras no pretenden ser representativas sino ilustrativas de fases pilotos preliminares sin un programa regional sistematizado. En este contexto de implementación del LCP y sin existir las condiciones político-sanitarias ni un diseño prospectivo incluido en un plan de capacitación, no fue posible en esta primera etapa evaluar ex ante y ex postentrenamiento del LCP en el mismo grupo de profesionales.
La muestra estuvo conformada por 4 subpoblaciones:
- 1.
Profesionales argentinos con entrenamiento en LCP/PAMPA. Criterios de inclusión: médicos, enfermeros, psicólogos y trabajadores sociales que participen en equipos de CP en donde ya se utilice la secuencia de cuidados. La muestra quedó conformada por 26 trabajadores de la salud del Instituto de Investigaciones Médicas Alfredo Lanari y Pallium Latinoamérica.
- 2.
Profesionales argentinos sin entrenamiento en LCP/PAMPA. Criterios de inclusión: médicos, enfermeros, psicólogos y trabajadores sociales que atiendan a pacientes en SUD sin ningún contacto con el LCP/PAMPA. La muestra se conformó por 86 profesionales, de los cuales la mayoría no contaba con formación especializada en CP de diversas instituciones (Hospital Italiano, Hospital Gutiérrez, Instituto Lanari)
- 3.
Profesionales españoles con entrenamiento en LCP. Criterios de inclusión: médicos, enfermeros, psicólogos y trabajadores sociales que participen en equipos de CP en donde ya se utilice la secuencia de cuidados. La muestra quedó conformada por 11 trabajadores de la salud de la Fundación Cudeca.
- 4.
Profesionales españoles sin entrenamiento en LCP. Criterios de inclusión: médicos, enfermeros, psicólogos y trabajadores sociales que participen en equipos de CP que atiendan a pacientes en SUD sin ningún contacto con el LCP. La muestra quedó conformada por 12 trabajadores de la salud que trabajan en el marco del Plan Andaluz de CP con capacitación especializada.
Ejes definidos previamente (etic): a) motivos de la elección de CP como especialidad; expectativas sobre la capacitación en LCP y c) dudas y temores en la aplicabilidad del LCP.
Eje emergente (emic) el papel que tiene la intuición en las intervenciones en el final de la vida.
Módulo 2Las dimensiones de análisis fueron: a) cuidados del paciente muriente, b) la comunicación, c) el trabajo en equipo, d) la documentación y e) las actitudes.
Tabla 1. Dimensiones de análisis
| Dimensiones | Categorías |
|---|---|
| Cuidados del paciente muriente | Diagnóstico SUD, conocimientos para cuidar a UT, identificar objetivos y si se han logrado, seguridad para evaluar los síntomas, respuesta eficaz a los síntomas angustiantes, identificar adecuación del esfuerzo terapéutico |
| Comunicación | Seguridad en la comunicación de lo que está sucediendo a UT, reconocer y responder apropiadamente a las necesidades según diversidad cultural, religiosa y sexual de los pacientes. Seguridad en discutir decisiones para suspender intervenciones inapropiadas con la UT. Comunicación dentro del equipo tratante del paciente que está muriendo |
| Trabajo en equipo | Todo el equipo interdisciplinario se asegura de que la atención que recibe sea la adecuada. Se incluyen todos los miembros del equipo interdisciplinario (al médico de cabecera del paciente, al paciente y la familia) en las discusiones respecto a su cuidado. Accesibilidad a asesoramiento especializado en CP |
| Documentación | Objetivos de atención de pacientes en proceso de morir claramente documentados. Directivas clínicas claras para el cuidado de los pacientes que están muriendo. Documentamos efectivamente el cuidado que reciben los pacientes en los últimos días de su vida |
| Actitudes | La muerte es reconocida abiertamente como un fenómeno natural. Cada paciente en SUD es tratado como un individuo único. ¿La actitud general hacia la muerte y el morir del contexto influye en las prácticas de atención en mi lugar de trabajo? Se atienden las necesidades psicosociales, físicas, emocionales espirituales y culturales de los pacientes en SUD y sus familias |
La EF incluyó múltiples técnicas de recolección de datos. En primer lugar, la observación participante de la investigadora externa durante los meses que duró la capacitación y que fue documentada en diarios y notas de campo. La permanencia en la institución no estuvo solamente delimitada al momento de la capacitación, sino que se complementó con estadías alternativas en la institución para identificar las características de las intervenciones del equipo de CP in vivo. El instrumento de registro de las comunicaciones verbales y no verbales fueron los diarios de campo y memos. Otra técnica utilizada fue la realización de entrevistas grupales durante las 4 semanas que duró la capacitación. Esta técnica buscó contar con un dispositivo para obtener el abanico heterogéneo de opiniones dentro de una dinámica grupal específica, en la que se expusieran posiciones pluralistas sobre los puntos de interés y otros que emergieran. Las interacciones que se generaron entre los integrantes del equipo les permitieron escuchar estas posiciones distintas a las propias, y facilitaron las contraargumentaciones sobre los puntos en disidencia. Sin embargo, al analizar el contexto de realización de estos grupos se detectó que se trataba de profesionales que trabajaban 8horas por día, que estaban sumando 3h más una vez por semana para realizar la capacitación, por lo que no sería viable capturar el interés pidiéndoles que se quedaran más tiempo para la realización de grupos de discusión. Algunas de estas preguntas fueron: a) ¿cómo se acercaron a la intervención en fin de vida?, b) ¿qué expectativas tienen sobre la capacitación con esta secuencia de cuidado específica, c) ¿cuáles son las dudas y temores que les genera la aplicabilidad de este tipo de instrumentos en los contextos locales de sus prácticas profesionales cotidianas? y d) ¿cuál es el papel que tiene la intuición en las intervenciones diarias? Reflexionar sobre la intuición/la formación y la experiencia.
La tercera y última técnica fue la realización de entrevistas semiestructuradas a algunos de los participantes de los grupos de discusión, seleccionados por el interés que manifestaron en seguir brindando su perspectiva sobre el tema.
Módulo 2Para obtener los datos se trabajó con un cuestionario semiestructurado con 5 dimensiones de análisis en 32 preguntas cerradas: a) cuidados del paciente muriente, b) la comunicación, c) el trabajo en equipo, d) la documentación y e) las actitudes; y una pregunta abierta sobre la actitud general hacia la muerte y el morir en su equipo/lugar de trabajo y la recopilación de los datos demográficos de la población: profesión, sexo, edad, nacionalidad, antigüedad en la profesión, capacitación especifica en CP. (Ver anexo 1anexo1)
Plan de análisis de los datosCada técnica fue analizada en sí misma y luego fue integrada a las otras, para complementar el análisis. A veces una técnica marcó el rumbo sobre en qué áreas se debía seguir explorando, otras veces terminó de explicar aquello que había aparecido.
Módulo 1En los diarios de campo se identificaron temas emergentes, como el papel de la intuición en las prácticas de los profesionales, que después fueron profundizados desde otra técnica. En este registro también se encontraron elementos que permitieron caracterizar el contexto concreto en el que se habían producido determinadas discusiones. Las entrevistas grupales fueron transcriptas y posteriormente codificadas, lo que permitió detectar aspectos subyacentes en los discursos, como las condiciones estructurales en las que se enmarcaba su trabajo diario, que después fueron retomados en las entrevistas semiestructuradas que se realizaron a determinados profesionales de ese mismo equipo. No se buscaron casos negativos sino exponer la heterogeneidad de posiciones maximizando las fuentes de datos que se tenían. De este modo, cuando se detectaban en una de estas fuentes posiciones marginales, en las discusiones grupales (por ejemplo, los integrantes más nuevos del equipo eran los que menos hablaban) se incluían otro tipo de registros como las entrevistas.
Módulo 2En el cuestionario semiestructurado se utilizaron 5 categorías cualitativas para la elaboración del mismo: los cuidados del paciente en SUD, la comunicación, el trabajo en equipo, la documentación y las actitudes. Cada una de ellas tuvo una serie de reactivos construidos en una escala Likert de 4 opciones de respuesta cada uno. Las respuestas de frecuencia incluían «siempre», «la mayoría de las veces», «algunas veces» y «nunca». Las respuestas de acuerdo incluían «muy de acuerdo», «de acuerdo», «en desacuerdo» y «muy en desacuerdo». También se permitía una opción de «no aplicable» en todas las preguntas para aquellos profesionales en los que no fuera pertinente. La última pregunta del cuestionario fue abierta, sobre la actitud general hacia la muerte y el morir en el equipo/lugar de trabajo del respondiente. (Ver Anexo 1 Anexo 1). Para el análisis se condensaron las 2 primeras respuestas de frecuencia y de acuerdo bajo una misma categoría: «acuerdo pleno». La categoría de «acuerdo moderado» se conformó con «algunas veces» y «de acuerdo»; y «nunca», «en desacuerdo» y «muy en desacuerdo» conformaron la categoría en «desacuerdo» y finalmente «no aplicable». Para informar datos de cada dimensión se utilizó el promedio de los porcentajes de respuesta para cada categoría de las preguntas incluidas en el dominio correspondiente. Los datos se analizaron en sistema SPSS 16.1 y Excel.
La triangulación metodológica como propone de Souza Minayo18, entrecruzando los datos cuantitativos y los cualitativos, permite que se «integre al análisis de las estructuras, de los procesos y de los resultados, la comprensión de las relaciones de todos los actores involucrados en la implementación de las acciones», centrándonos en los procesos más que en los productos, con el objetivo de incrementar la validez de los resultados de la investigación. La triangulación metodológica se planteó en 2 modalidades: a) triangulación de los investigadores, en tanto equipos interdisciplinarios, participación de investigadores de diferentes disciplinas (médicos, psicólogos, enfermeros, trabajadores sociales, sociólogos), perspectivas y experiencias en una misma investigación, respetando las diferentes aproximaciones que estos realizan respecto de un problema en común como lo son las percepciones ante el final de la vida en la experiencia de Argentina y España; b) triangulación de métodos: combinación de técnicas para abordar un mismo problema o análisis (generación de datos desde diferentes perspectivas), análisis estadístico (cuestionario estructurado) y análisis cualitativo de las preguntas abiertas.
De la triangulación intermétodos, en este trabajo la metodología cualitativa será la que orienta el desarrollo de la investigación cuantitativa (QUAL a QUAN). Es decir que los datos y categorías cualitativas se incluyen como categorías nominales en técnicas cuantitativas como el cuestionario estructurado. Este encuadre metodológico permite que con estas muestras poblacionales, que no pueden considerarse como representativas de la población de profesionales abocados al cuidado de pacientes en el final de la vida, no sea de elección, por el equipo investigador, realizar grado de significación estadística de las diferencias y proponerlo para un análisis prospectivo posterior.
Criterios de validez. En coherencia con el paradigma desde el que se recabaron y analizaron los datos, los criterios de validez responden al paradigma interpretativo19. La noción general de validez refiere a la credibilidad de la afirmación de determinada proposición y está basado en el peso de la evidencia y el argumento ofrecido. La validez se controló de acuerdo a cuán bien fueron comprendidos los discursos de los miembros del equipo para interpretar los significados asignados a los puntos que se indagaron, para lo cual la combinación y complementación desde distintas fuentes de datos tuvo un peso clave. Pero también la discusión de los resultados que se iban obteniendo con los miembros del equipo participante.
ResultadosMódulo 1En Argentina, en los 4 encuentros se generaron discusiones sobre la base de preguntas preestablecidas, elaboradas en función de los objetivos de la investigación, pero también de emergentes, como ya se ha indicado previamente. Con respecto a la implementación de esta técnica, debe considerarse que la presencia de una observadora no participante dentro de la capacitación permitió capturar aquello que surgía como emergente en las mismas, sea por tratarse de asuntos controversiales, de una enorme riqueza en cuanto a sus dimensiones de significado, aspectos que quedaban indeterminados o ambiguos, o por tratarse de puntos en los que se tenía interés por brindar su opinión. Estos disparadores in vivo propiciaban una dinámica de entrevista grupal pero acotada en el tiempo y mechada dentro de otra actividad convocante, la capacitación. Como positivo se rescata que constituyeron un descanso o respite dentro de la tensión propia de cualquier proceso de formación. Como negativo se identificó que a veces faltó tiempo para desarrollar con mayor profundidad los temas que se trataban y quedaban meramente esbozadas algunas posiciones. Esta debilidad fue reforzada con entrevistas semiestructuradas que se realizaron a algunos de los participantes.
- a)
¿Cómo se acercaron a la intervención en fin de vida?
Los profesionales mencionaron 2 factores clave en esta elección de los CP. El primero, debido a sucesos que ocurrieron en su vida personal en determinado proceso de muerte afectivamente cercano que les había afectado negativamente y sobre los que sintieron que no tuvieron ningún tipo de control; por lo tanto, esta capacitación en fin de vida constituiría una especie de «resarcimiento» sobre este aspecto pendiente de sus vidas. El segundo, a partir de la práctica clínica, en la que las demandas y necesidades de pacientes y familiares no encontraban respuesta desde la clínica y los servicios tradicionales de la medicina. Se transcriben textualmente ejemplos que clarifican las 2 posiciones consignadas anteriormente:
«Los últimos años veía que los médicos generales enviaban a casa o derivaban a los casos que no podían resolver (…) Ningún otro médico quiere ver estos pacientes. Ahí mi amigo oncólogo me manda la información de que existe un tipo de pacientes que son tratados desde otra disciplina, que me debo formar en eso» (médico).
«Me acerqué a los CP por una inquietud personal. Yo venía del trabajo social comunitario y quería dar un giro personal, estaba en una búsqueda, era de un llamado de la profundidad del alma. Quería hacer algo desde otro lugar. Mi mamá murió cuando yo tenía 16 años. De un cáncer repentino. A mí nadie me avisó nada. De repente un día en una revista leo cómo se debe comunicar la muerte de alguien y acompañarlo. Pasaron los años y me encontré con esto. A nosotros nadie nos había explicado nada» (trabajadora social).
- b)
¿Qué expectativas tienen sobre la capacitación con esta secuencia de cuidado específica?
El establecimiento de criterios comunes dentro del equipo fue uno de los objetivos que encontraban como más necesario para cumplir con este tipo de entrenamiento, como sintetiza una de las psicólogas:
«Va a traer en el equipo la posibilidad de que contemos con un criterio común para definir algunas cuestiones como las que quedaron sin consenso al inicio del curso». En las notas de campo se registran debates y disensos ante la pregunta de la capacitadora: «¿Cuándo comienzan los últimos días u horas de vida de una persona? ¿Cómo reconocen si una persona se está muriendo?».
Se registran respuestas que pueden agruparse en 2 tipologías: 1) Una en la que se destacan los aspectos clínicos del paciente:«Debilidad, desconexión, disnea», «deterioro cognitivo», «no orina», «la debilidad, por las características del hospital antes podía llegar», «cambia de color», «complicaciones. Cualquier situación clínica que ya no responde a los tratamientos», «deterioro renal, delirio, excitación psicomotriz, cambio de color». 2) Otra en la que se priorizan aspectos de la conducta de la persona:«A mí en cambio me llama la atención la mirada, otras cosas más sutiles», «no reconoce a las personas», «el ensimismamiento del paciente es clave».
Se discutieron situaciones en las que algunos habían anticipado que determinado paciente había entrado en fin de vida, mientras que el resto del equipo no lo consideraba así y, por lo tanto, las intervenciones que proponían estos últimos tendían a modificar activamente la situación, por ejemplo sesiones de kinesiología, rehabilitación o la realización de algún procedimiento quirúrgico. Se presentaron recriminaciones por este tipo de intervención en pacientes que estaban siendo atendidos actualmente por el servicio de CP, y las controversiales propuestas que se hacían desde un lado u otro y que una de las psicólogas resume como el momento en que «empiezan las apuestas. Decís: te apuesto a que no llega al fin de semana». De acuerdo a la lectura que realicen, las intervenciones oscilarán entre darle el alta o seguir con estudios, insistir con la comida o dejarlo, sugerirle a la familia cercana que avise a los hijos del exterior que podían ser los últimos momentos de vida o esperar un poco más, entre otros.
Estos disensos dentro del equipo de CP esperaban ser corregidos a partir de la inclusión del LCP/PAMPA.
Otro beneficio que esperaban encontrar con este instrumento es que les permitiera organizarse mejor en las intervenciones propuestas, a partir de una lectura común. Consideraban al LCP/PAMPA como una herramienta necesaria más dentro de la expertise y competencia técnica que habían adquirido en su formación profesional y que podría favorecer el intercambio entre profesionales y mejorar la calidad de atención con instrucciones concretas y nuevas, un up-dating o actualización.
Dos argumentos más fueron mencionados, aunque con mucha menor fuerza que los anteriores: la posibilidad de contar con registros de las intervenciones para investigaciones posteriores y el respaldo ante eventuales interpelaciones sobre cómo habían intervenido, entre los que se reiteraron en los discursos los temores de juicios por malas praxis realizados por familiares.
- c)
¿Cuáles son las dudas y temores que les genera la aplicabilidad de este tipo de instrumentos en los contextos locales de sus prácticas profesionales cotidianas?
Sin importar la experiencia en el área que tuvieran, aparecieron obstáculos identificados para la implementación de la secuencia de cuidado LCP/PAMPA. En primer lugar mencionaron como dificultad a las familias renuentes a hablar de esos temas. Mencionaron grupos étnicos atendidos en el hospital que preferían no hablar ni de cáncer, ni de muerte, ni de tratamientos paliativos. Por lo tanto, cuando debieran entregar un tipo de material documental (tríptico) en el que se aborda explícitamente estos aspectos se preguntaban qué pasaría con estas personas, «pueden vivirlo como una imposición». Este aspecto lo relacionaban con las particularidades culturales de la población que hacen que este tipo de comunicación no esté dentro de sus marcos de referencia, de lo que conocen, y aunque no lo digan no están incorporando la información, como lo cuestiona uno de los enfermeros: «¿Pero es realmente valorado positivamente por la familia? O solo por los profesionales, que bajan así su ansiedad y pueden registrar lo que hacen sin sentirse en el aire. Porque tenemos muchos pacientes que solo hablan guaraní o aymara, ¿qué pueden entender de esto?»; «no les va a quedar nada claro».
Antes estos cuestionamientos, la capacitadora destacó: «Si hace falta se refuerza con otro dispositivo, si la persona es analfabeta, por ejemplo».
En entrevistas posteriores individuales surgió que esta idiosincrasia local renuente a tocar determinados temas también se hacía extensiva a otros profesionales de la salud sin formación en CP, quienes eran muchas veces los primeros que se resistían a hablar con la gente de este tipo de temas de manera abierta y directa, utilizando como excusa que era el propio paciente el que «no quiere saber». Como señala la capacitadora: «Los profesionales son los que ponen muchas barreras para dar el diagnóstico y el pronóstico, por su deseo de que el paciente se mejore realizan intervenciones fútiles y tienen poca habilidad en la comunicación. Como consecuencia, la familia y el paciente ignoran que la muerte es inminente y el paciente muere con síntomas no controlados, con sufrimiento y después aparecen duelos complicados». El fundamento de la necesidad del LCP/PAMPA aparece expuesto en la visión de la capacitadora: «Para superar tales barreras hay que entrenarse y trabajar en equipo, hacer prescripciones anticipadas, discontinuar drogas inapropiadas, encuadrar éticamente la reanimación y otras medidas, valorar los aspectos espirituales y religiosos».
El segundo aspecto que encontraban complicado era el de tener que confiar en otro personal cuando se trata de registrar lo que sucede con el paciente cada 4h y el equipo de CP ya no estuviera en el hospital; el que consigna la información en el transcurso de la noche es el médico tratante, quien probablemente no esté entrenado en el LCP/PAMPA. Por lo tanto, el tema de los criterios que otro profesional ajeno a la capacitación tendrá para realizar las evaluaciones continuas que se requiere realizar del paciente es tomado como un obstáculo. En este punto, la capacitadora destacó en una entrevista posterior que al desconocer el instrumento un prejuicio que existía entre los profesionales cuando completaban el protocolo era que si marcaban «objetivo no logrado» tenía una connotación negativa sobre su propia intervención; por lo tanto tendían a sobrevalorar las respuestas afirmativas.
En tercer lugar mencionaron la falta de tiempo de los profesionales para completar más planillas de registro. Este aspecto fue remarcado por todos los que formaban parte de la capacitación: las condiciones de trabajo ya eran de por sí demasiado exigentes y demandantes como para tener que sumarle nuevas tareas sin retribución alguna. «No tenemos tiempo», «apenas podemos con todo lo que ya tenemos», «nos va a terminar de quemar (burn out)», «¿pero cuánto tiempo te puede llevar? [completar el pathway]. Se ve tan largo. Encima el tema de tener que pagar las fotocopias…». Se transcribe a continuación un fragmento de entrevista a uno de los enfermeros que clarifica las condiciones en las que trabajan: «Muchas cosas que se dan bien las hacemos a pulmón, por ejemplo si le tienen que hacer una endoscopía a alguien y tarda meses el turno, nosotros como conocemos al que las hace le pedimos que se la adelante. Vamos, insistimos, discutimos, rogamos. Eso no debería ser así, el sistema debería solucionarlo». El último aspecto se relaciona con el anterior, y da cuenta de las características sociales y económicas de contextos de países en vías de desarrollo como Argentina; es el relativo a las condiciones extremas en las que vive un importante sector de la población, con necesidades urgentes y complejas como para pensar que se van a poner a leer el tríptico. Lo veían como una situación pensada que poco y nada tendría que ver después con lo que enfrentarían. Lo mismo sucede con la población analfabeta. Distintos comentarios fueron realizados en las interacciones grupales del equipo sobre la aplicabilidad de este tipo de instrumentos en el contexto local, tales como las siguientes: «[Muchas veces] no entienden ni las prescripciones médicas básicas, encima les vas a dar un cuadernillo, que ni te van a leer», «¿cuán realista es esta propuesta en nuestra cultura, con tanta población analfabeta?», «tienen cosas más importantes que resolver antes».
- d)
¿Cuál es el papel que tiene la intuición en las intervenciones diarias? Reflexionar sobre la intuición/la formación y la experiencia.
La pertinencia de este interrogante con relación al foco del estudio surgió a propósito de un disparador que la capacitadora había formulado sobre cuáles eran los indicadores que utilizaban para diagnosticar a una persona como entrando en fin de vida. Dentro de los que mencionaron estaban los típicos referidos en la literatura científica del área, pero también otros que no y fueron aquellos denominados «cambios sutiles», lo «imperceptible», tales como la profundidad de la mirada de un paciente, la manera en que apretaban la mano, sensaciones en el cuerpo del profesional que lo hacen «saber» (sentir) que un paciente está por morir.
En las discusiones hubo 2 posiciones: 1) la de aquellos que calificaron la intuición como un componente de igual o hasta mayor peso que el de la formación profesional y 2) la de aquellos que la veían como un complemento subsidiario menor dentro de la formación, en la que la decodificación de estas «percepciones» respondía siempre a un marco de explicación científico.
Este último fue el posicionamiento de los profesionales médicos, mientras que todo el resto, pero especialmente los enfermeros y las trabajadoras sociales, sostenían el anterior, tal como se evidencia en los relatos: «La intuición es muy importante, la mayoría de los enfermeros la tienen, forma parte de la formación. Un 99% de los enfermeros son intuitivos. Tiene que ver con la formación, con la práctica, con un juicio clínico que no lo podés poner [en un marco científico]. Se abren muchas puertas que desde el conocimiento no podés explicar»; «[Cuando tengo intuiciones] las medito conmigo mismo un tiempo. Después suele ser el camino idóneo, la mayoría de las veces»; «Todos los que nos dedicamos a esto tenemos una sensibilidad especial. Estamos atentos, receptivos. Podés crecer en esto [en la capacidad de ser intuitivo], conectarlo a otros aspectos de tu vida. En el 99% de las veces, eso que uno percibe es [cierto, real]. Tenés que creértela desde un sentido más espiritual y profundo»; «[Es importante] estimular estos aspectos, tener más confianza en ellos, poder expresarlos, manifestarlos».
Estas posturas valoraban la intuición como ese tipo de conocimiento al que no le encontraban explicación racional, como dice la trabajadora social: «el paciente me miró, no me preguntes cómo porque estaba bien, y yo supe que se estaba despidiendo. Él sabía que, aunque nadie esperaba un desenlace tan repentino, no iba a pasar de esa noche». Voces, sensaciones, sueños, como puntos centrales de la intervención en fin de vida. También mencionaron lo difícil que era para ellos poder expresarlos ante el equipo, que les daba miedo y hasta vergüenza por pensar que podrían burlarse de ellos. Asimismo, el papel de la intuición de pacientes y familiares también fue expuesto en los relatos: «Es el mismo paciente o su familia la que se da cuenta, te dicen: ¿De esta de no sale¿», «El paciente muchas veces lo percibe».
Por otro lado, los médicos reforzaban la idea de tratar de descifrar dentro de los cánones científicos estos aspectos, buscarles una explicación. La posición conciliatoria final que surgió, inducida desde la capacitadora, fue la de observar cuidadosamente y tomar estas intuiciones como «puerta de entrada» a partes de fenómeno del proceso de morir que a veces no pueden explicarse desde el conocimiento científico. Confiar en estas intuiciones pero no quedarse solamente en ellas, sino «entrar» también con herramientas de la ciencia para poder abordarlas desde múltiples lugares.
Módulo 2: Cuestionario estructuradoDatos demográficosArgentinaParticiparon en el estudio 112 profesionales (86 sin entrenamiento y 26 con entrenamiento) con una distribución de géneros similar para el grupo sin entrenamiento y con predominancia femenina en el grupo con entrenamiento (30,8 y 11,5% respectivamente).
Con respecto a las edades, se agruparon por estratos, siendo el de 36 a 41 años predominante en el grupo sin entrenamiento (37,2%), y el de 42 a 56 años el predominante para el grupo con entrenamiento (23,1%). En relación con la distribución por profesiones en ambos grupos, la mayoría fueron médicos (70,9 sin y 46,2% con), continuando con un 20% de enfermería en ambos grupos y un 27% de profesionales de área psicosocial en el grupo con entrenamiento. En el grupo sin entrenamiento se confirmó la falta de capacitación específica en CP en el 91% de los casos (n 79/86).
EspañaParticiparon en el estudio 23 profesionales (12 sin y 11 con entrenamiento) siendo la muestra analizada en su totalidad con un 60,9% de mujeres, distribuidos la mayoría de igual modo (40,9%) en cada grupo etario (de 36 a 41 y de 42 a 56 años); con una distribución por profesiones con mayoría entre enfermería y auxiliar de enfermería (82,5%), médicos un 13% y psicólogos un 4,3%. Todos los profesionales encuestados tenían formación específica en CP.
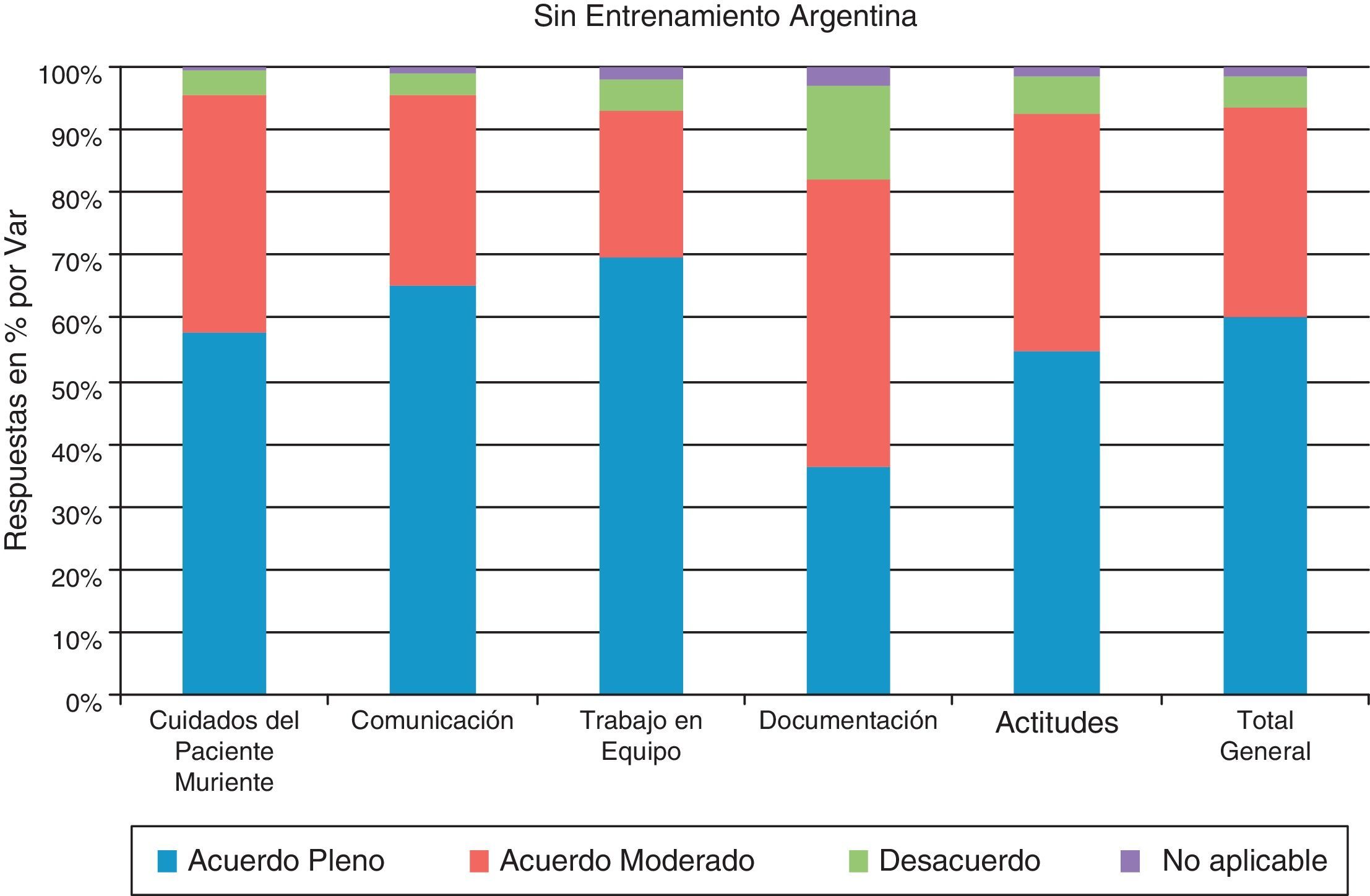
Percepciones de los profesionalesArgentinaEn la figura 1 se puede observar los resultados de los 5 indicadores agregados del Anexo 1Anexo 1: cuidados del paciente muriente, comunicación, trabajo en equipo, documentación y actitudes, en relación con la asistencia de pacientes en SUD.
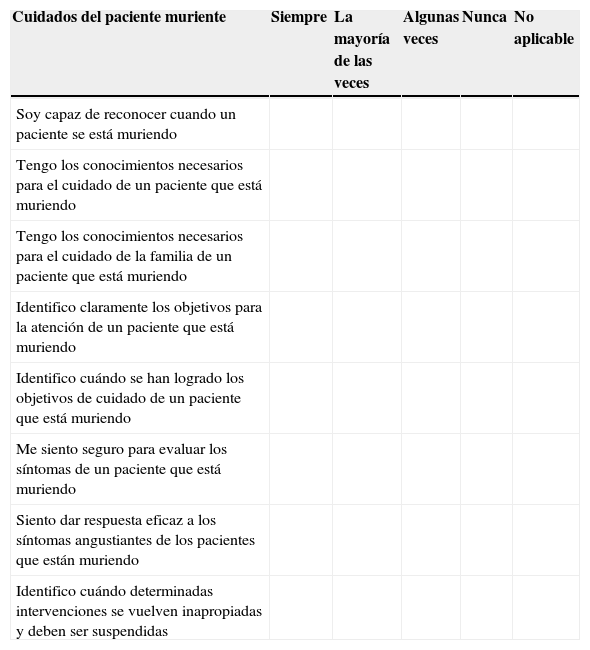
Del análisis de los profesionales sin entrenamiento en LCP/PAMPA, en el apartado relativo a la capacitación individual para el abordaje de los cuidados del paciente muriente (preguntas 1-8) se desprende que los participantes muestran tener seguridad en cuanto a su capacidad de abordar adecuadamente las situaciones, en un 57,7% de acuerdo pleno (soy capaz, tengo los conocimientos necesarios, identifico, me siento seguro etc.). En relación con la comunicación y el trabajo en equipo muestran un acuerdo pleno el 65,2 y el 69,7% respectivamente (me siento seguro, soy capaz, etc.) Respecto de la documentación se observó que el 36,3% declaró como importante este ítem; el 45,7% se encuentra en una situación de acuerdo moderado y el 15,1% se encuentra en desacuerdo. En relación con las actitudes, un 55% dicen acuerdo pleno (la muerte es reconocida abiertamente).En general se puede observar que el 60,1% de los encuestados se encuentra en una situación de acuerdo pleno respecto de los indicadores agregados.
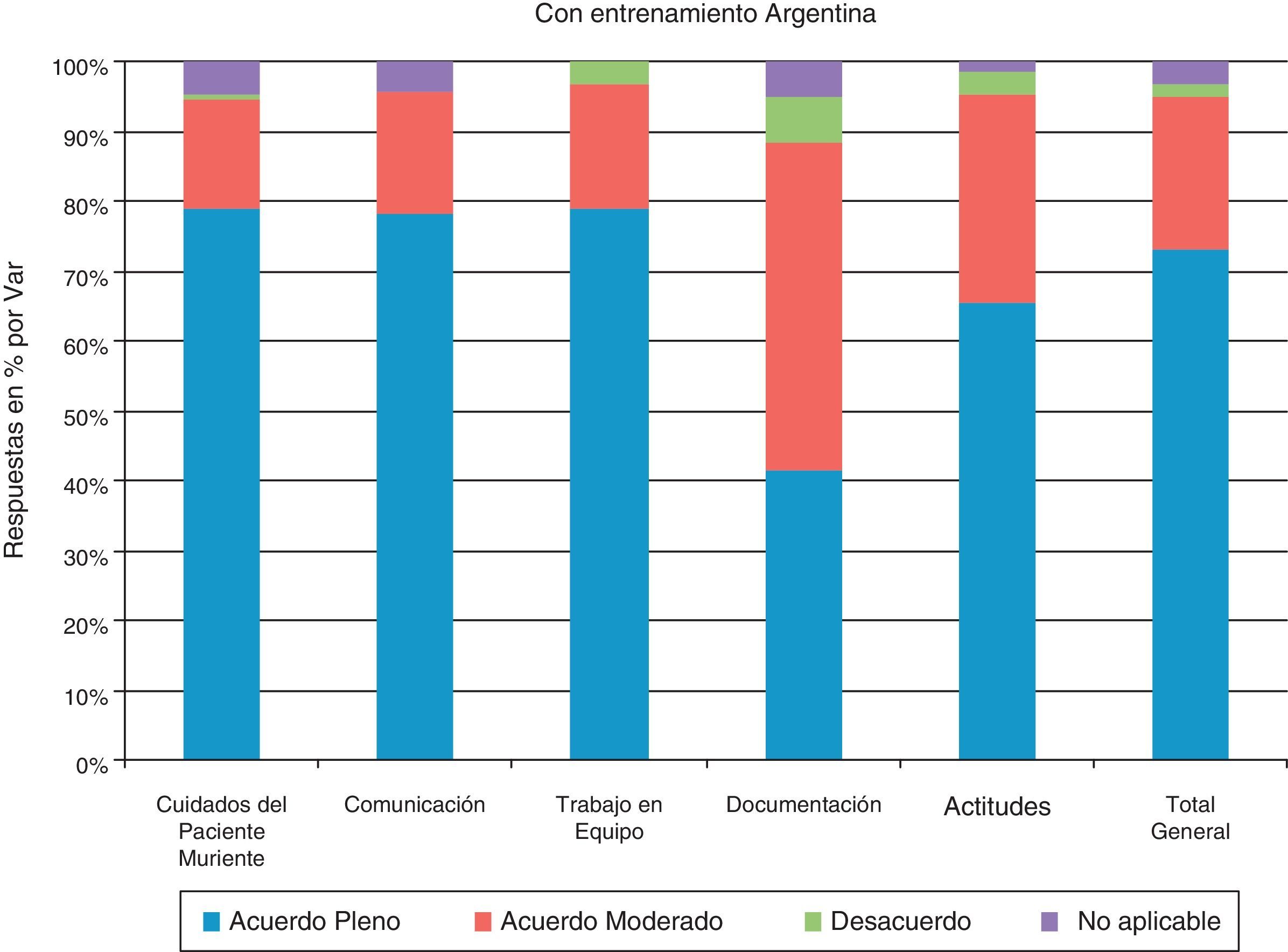
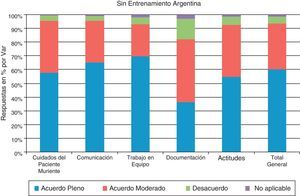
En la figura 2 del análisis de los casos con entrenamiento en LCP/PAMPA, se puede observar que el 73,7% de los encuestados se encuentra en una situación de acuerdo pleno respecto a los indicadores que reflejan los objetivos de calidad del instrumento.
Se observó un acuerdo pleno mayoritario respecto de los cuidados del paciente muriente (del 78,9%).La comunicación y el trabajo en equipo muestran un acuerdo pleno en un 78,3 y 79% respectivamente. La documentación registra un grado de acuerdo moderado, en el orden del 46,8% y con respecto a las actitudes se observa un acuerdo pleno del 65,6%
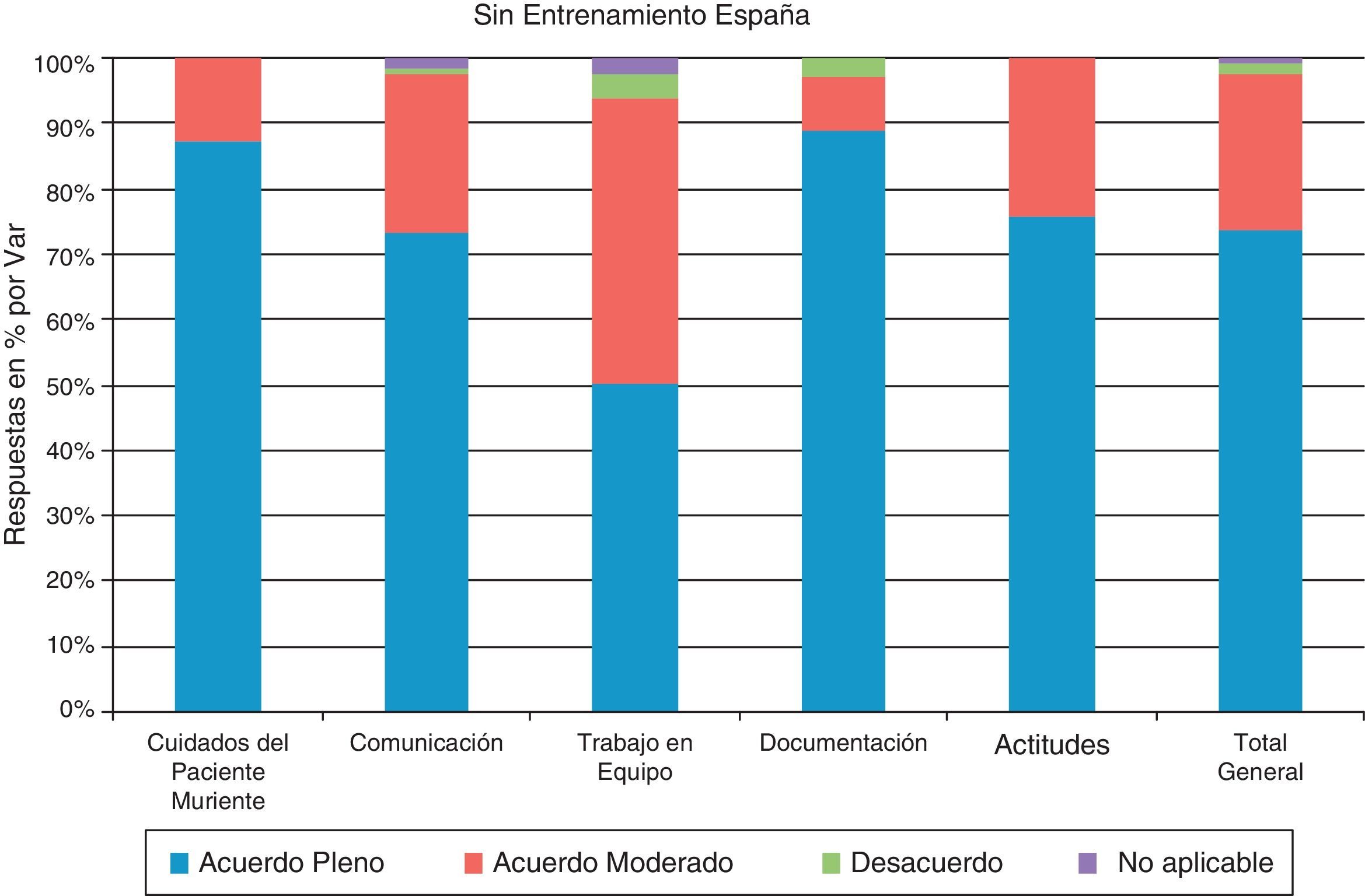
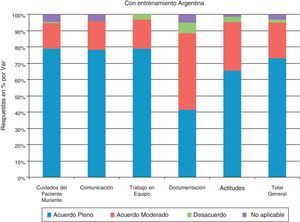
EspañaDe la observación de los resultados (fig. 3) sin entrenamiento se desprende que en España se registró un grado de acuerdo pleno de los indicadores con el 73,7% de los encuestados. En el apartado relativo a la capacitación individual para el abordaje de los cuidados al paciente muriente (preguntas 1-8), los participantes demuestran tener seguridad en cuanto a su capacidad de abordar adecuadamente las situaciones con un 87,4% de acuerdo pleno. La formación específica y la experiencia para comunicar con pacientes y familias, en diferentes contextos y realidades sociales y culturales, se hace manifiesta (preguntas 9-18) con acuerdo pleno del 73,3%.En cuestiones relacionadas con el trabajo en equipo el acuerdo pleno es del 50% (preguntas 19-25). En los apartados relativos a la documentación, el 88,9% es de acuerdo pleno con la utilización de la misma (preguntas 26-28) y en actitudes (preguntas 29-33) el 75,9% es de acuerdo pleno.
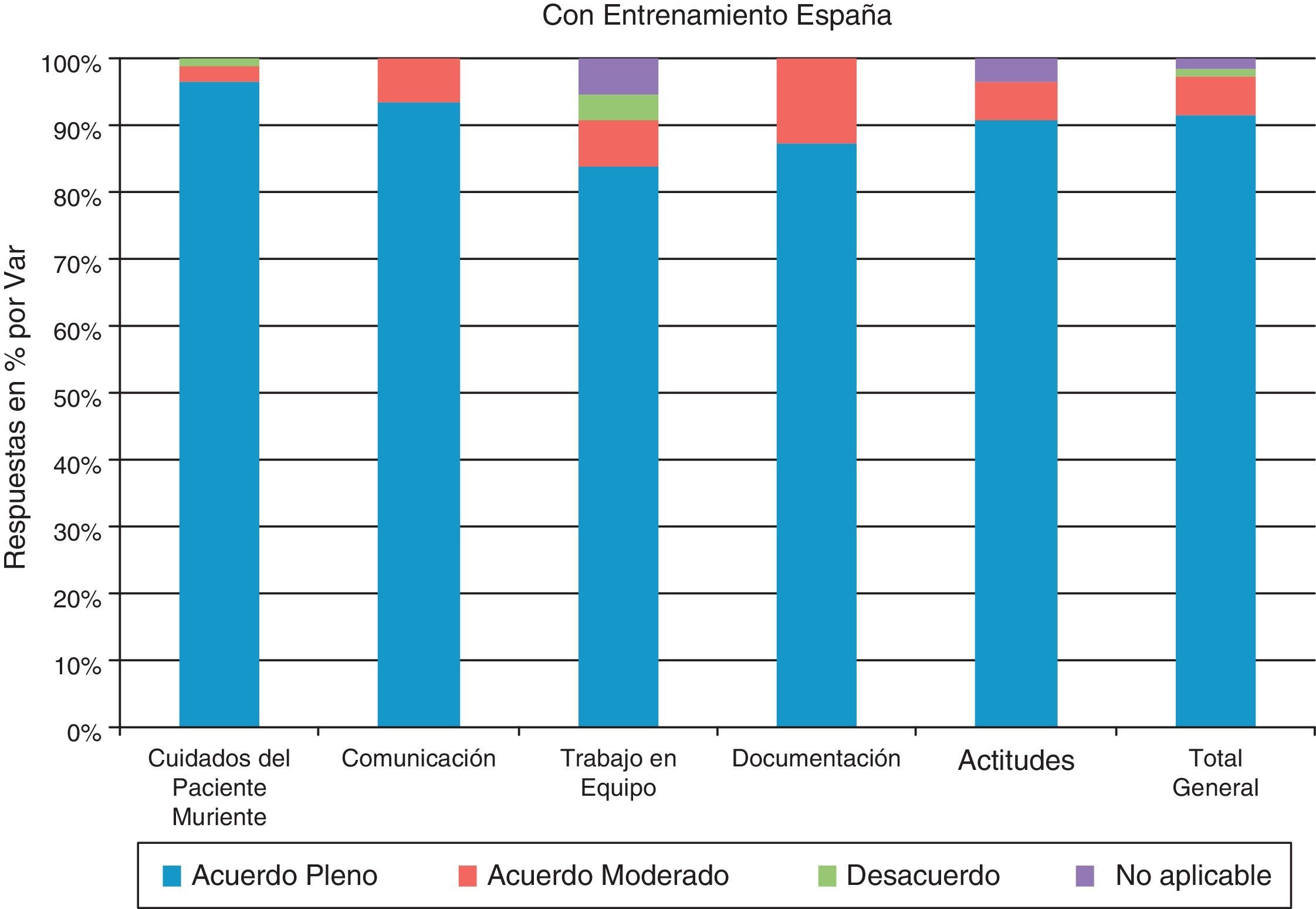
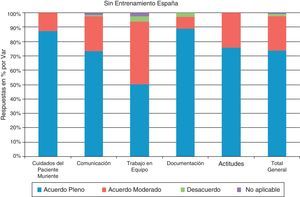
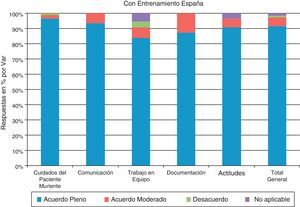
Con relación a los profesionales con entrenamiento en LCP (fig. 4), se registró un grado de acuerdo pleno de los indicadores en el 91,4% de los encuestados. Se observó un acuerdo pleno respecto de los cuidados del paciente muriente, registrándose el 96,6%. En comunicación y trabajo en equipo, el acuerdo también fue acuerdo pleno en un 93,6 y un 84% respectivamente. Con respecto a la documentación el 87,5% con acuerdo pleno en la importancia de la misma y el 90,9% con acuerdo pleno en las actitudes.
Pregunta abierta sobre la actitud general del equipo y el lugar de trabajoArgentinaEn la recopilación de las respuestas abiertas (n 96; 71 sin y 25 con entrenamiento del LCP/PAMPA) del grupo de profesionales argentinos se despejaron 167 comentarios frente a la solicitud de «describir brevemente la actitud general hacia la muerte y el morir en su equipo/lugar de trabajo». Se organizaron las mismas en las siguientes categorías: 1. La muerte como un fenómeno natural/parte de la vida; 2. Acompañar y contener a la unidad de tratamiento (UT); 3. Respeto a los deseos/autonomía/intimidad del paciente/buen morir/con dignidad; 4. Proveer bienestar/alivio del dolor y sufrimiento/comunicar e informar/control de síntomas/cuidado; 5. Negación/huida/miedo/fracaso/frustración; 6. Falta de experiencia/no saber comunicar; 7. Déficit en el diagnóstico de SUD y en la adecuación terapéutica; 8. Trabajo en equipo/intercambio; 9. Obstáculos y resistencias de otros profesionales del equipo de salud; 10. Emociona/compasión/doloroso/humor/silencios; y 11. Otros (edad del paciente/registro y documentación/duración del proceso de morir).
En este grupo aparece claramente marcada la falta de formación antes de la implementación del LCP/PAMPA dada la alta frecuencia de respuesta para «falta de experiencia/no saber comunicar», «déficit en el diagnóstico de SUD y en la adecuación terapéutica» (14 y 9 respectivamente), así como la referencia a la actitud de «negación/huida/miedo/fracaso/frustración» (6) que a diferencia de los con entrenamiento la mayoría no lo consideran (2). Como problema recurrente se describe en los comentarios «obstáculos y resistencias de otros profesionales del equipo de salud» (8), dejando en evidencia que el trabajo en equipo e intercambio dentro de las respuestas está más destacado por los profesionales con entrenamiento LCP/PAMPA (7) a diferencia de un solo comentario por el grupo sin entrenamiento. La mayoría de los encuestados han reconocido la muerte «como un fenómeno natural/parte de la vida» (18 y 13), pero no sin señalar que en varios de ellos genera «emoción/compasión/doloroso/humor/silencios» (5 y 6).
EspañaSe pueden observar las siguientes categorías ya descriptas para el grupo argentino:
Acompañar y contener a la UT. Respeto a los deseos/autonomía/intimidad del paciente/buen morir/con dignidad. Proveer bienestar/alivio del dolor y sufrimiento/comunicar e informar/control de síntomas/cuidado. Trabajo en equipo/intercambio. Obstáculos y resistencias de otros profesionales del equipo de salud.
En general, se valoró positivamente la actitud de los equipos, considerando la valoración interdisciplinar de la unidad paciente/familia como propia de la atención paliativa. Se destacaron los valores del respeto al paciente y su bienestar, sin olvidar el apoyo a la familia, tanto logístico como psicológico. Los profesionales consideraron habitual en la labor de sus equipos el abordaje biopsicosocial de cada situación, encaminado a lograr una muerte digna, con los síntomas controlados, el máximo bienestar posible, y respetando la voluntad de los pacientes y su entorno.
Entre los problemas se destacan los derivados de la falta de capacitación, o los casos en que no existe una visión del abordaje integral de la atención paliativa. Las opiniones vertidas en este sentido siempre hicieron referencia a situaciones existentes en otros centros que no son en los que trabajan, o a casos hipotéticos. Otro aspecto en el que consideran que debería hacerse más hincapié es en la atención de las necesidades espirituales.
DiscusiónLa mayoría de los estudios internacionales informan sobre la implementación del LCP sin datos preliminares basales sobre esta dimensión subjetiva, concentrándose la mayoría de la información al respecto en diseños que miden los resultados obtenidos postimplementación del LCP20,21. Esta investigación, por el contrario, proporciona datos previos de las condiciones subjetivas que resultan relevantes en el contexto de la implementación de las secuencias de cuidado integral, LCP/PAMPA, no comúnmente utilizadas en nuestra cultura latina. El modelo de capacitación y entrenamiento está facilitado por la participación reflexiva y subjetiva con objetivos de transformación.
En otro contexto cultural latino, en Italia, el programa LCP-I (versión en italiano) fue puesto en marcha exitosamente en Génova en 200722. El proceso de implementación fue evaluado utilizando metodología cuali y cuantitativa. Grupos focales con profesionales médicos y enfermeros antes y después de la implementación del LCP-I demostraron la percepción de la efectividad del Programa, particularmente en el manejo de los síntomas como el dolor y en la comunicación con los pacientes y las familias. Sin perder de vista lo preliminar de esta exploración de percepciones, en Argentina y España, no se cumplieron objetivos de evaluación de efectividad del Programa como en Italia, sino el grado de acuerdo o desacuerdo con las dimensiones subjetivas desplegadas en SUD (cuidados del paciente muriente, comunicación, trabajo en equipo, documentación, actitudes).
Los resultados obtenidos en este estudio permiten dar cuenta de que el proceso de selección, organización y de interpretación de los profesionales está siempre mediado por su pertenencia sociopoliticocultural en tanto trabajadores de la salud en contextos latinos. Como argumentan Torres-Nerio et al.10«en la percepción (…) intervienen factores sociales, psicológicos y políticos, entre estos: valores, creencias, costumbres, género, edad, lazos afectivos y confianza, nivel sociocultural y nivel socioeconómico. Por lo tanto, es importante que al promover estrategias de intervención (…), se comprenda la diferente percepción que el público general y los profesionales de la salud tienen. (…) La conclusión principal que este estudio menciona es que la percepción está mediada por la cultura y, por lo tanto, las investigaciones deben contemplar estrategias para poder dar cuenta de esta complejidad constitutiva del fenómeno». Este estudio exploratorio intentó sensibilizar a los actores involucrados en la atención de pacientes en SUD, al incorporar en el proceso de implementación del LCP/PAMPA el registro de los propios aspectos subjetivos (implicancia/identificación/impacto) en el discernimiento clínico del acto de salud.
Las principales conclusiones a las que llegamos son las siguientes:
- 1.
Aquellos aspectos que durante los grupos de discusión los profesionales identificaron como obstáculos para la implementación pueden tratarse de sus propias resistencias a implementar cambios. Wilkinson23 menciona que a medida que se acerca el final de la vida pueden aparecer problemas de comunicación en el interior del equipo debido a las distintas visiones entre los integrantes. En los grupos de discusión pudo identificarse estas diferentes perspectivas sobre cuándo entraba un paciente en fin de vida y, consecuentemente, qué tipo de intervención era pertinente en tales condiciones. La comunicación en el interior del equipo apareció como problemática entre aquellos profesionales no capacitados en la secuencia de cuidado LCP/PAMPA.
- 2.
La mayoría de las respuestas abiertas del cuestionario aludieron a temas que también aparecieron como conflictivos durante el trabajo etnográfico con el equipo de CP del Hospital Udaondo: los problemas que encontraban en la comunicación intraequipo, las lecturas encontradas de cuándo se entraba en fin de vida y por lo tanto la adecuación de las intervenciones, obstáculos con relación a los sistemas de registro existentes y a las prácticas para concretarlos, y las resistencias de otros profesionales del equipo de salud.
- 3.
Sobre este último punto debe destacarse que la justificación de la utilización del LCP/PAMPA en contextos locales (Argentina) aparece identificada, aunque primero expresan resistencias al final de la capacitación los integrantes destacaron que se sentían más respaldados al documentar sus intervenciones, con un consenso para determinadas situaciones. Estas observaciones confirman lo que detectó Foster24 en las instituciones sanitarias de los países en vías de desarrollo, y es que los obstáculos que existen en el acceso a las prácticas médicas que se le adjudican a la población usuaria de los servicios de salud basadas en su cultura y que han sido denominados «barreras culturales» eran generalmente inadecuaciones administrativas y prenociones de los profesionales, es decir, limitaciones de las mismas formas burocráticas. Por lo tanto, este estudio se suma a la idea que sostiene que exponer tales condiciones de asistencia sanitaria sistemáticamente en informes de investigación es una instancia necesaria para poder transformarlas y mejorar así la calidad de atención y de cuidado, en este caso, en pacientes atravesando el final de la vida.
- 4.
Otro de los problemas más frecuentes que aparecieron entre las percepciones de los profesionales fue el reconocimiento de que la persona ha entrado en el proceso de morir, y si el equipo de salud no acuerda que se trata de la SUD la atención prestada a ese paciente puede ser inadecuada. Este problema se reflejó en los datos cualitativos que conformaron la categoría de la pregunta abierta «déficit en el diagnóstico de SUD y en la adecuación terapéutica» con alta frecuencia de respuesta en el grupo de profesionales argentinos sin entrenamiento. En la EF y los registros de las observaciones también aparece con fuerza esta discrepancia en los criterios para definir con mayor precisión cuándo una persona está entrando en SUD, tal como lo describen Ellershaw y Murphy25.
- 5.
Se puede observar que, en los profesionales argentinos del grupo sin entrenamiento en LCP/PAMPA, la falta de capacitación específica en CP (el 91% de ellos) se expresa en el 42,3% entre acuerdo moderado y desacuerdo con la percepción de contar con la capacidad para abordar adecuadamente las SUD; de manera diferente se puede ver que para el mismo grupo en la muestra española el acuerdo pleno alcanza al 87,4% y se podría considerar que se debe al nivel de formación específica en CP de todos los profesionales encuestados. En el informe del OPCARE 926, España ocupa el puesto 26 de 40 países en el ranking de disponibilidad de cuidados a pacientes en SUD y el 24/40 en la calidad de esos cuidados, y el puesto 29/40 en costes de dichos cuidados. Si bien Fundación Cudeca es el único centro específico de CP del área, todos los participantes españoles trabajan en unidades específicas de CP. En el ranking del http://www.lifebeforedeath.com no se menciona a la Argentina.
- 6.
Como se muestra en los datos desagregados de la variable actitudes para los profesionales participantes, la muerte es reconocida abiertamente en sus lugares de trabajo, siendo la menor puntuación un 55% en acuerdo pleno para los argentinos sin entrenamiento; dicho dato cuantitativo se refuerza con la categoría cualitativa que se conformó de la pregunta abierta donde la mayoría de los encuestados argentinos han reconocido la muerte «como un fenómeno natural/parte de la vida». Sin embargo, las muestras argentinas, aun en los profesionales con formación específica en CP y entrenamiento en LCP/PAMPA, no dejaron de expresar que la muerte genera «emoción/compasión/doloroso/humor/silencios» y en los profesionales sin formación específica en CP ni entrenamiento en LCP/PAMPA la actitud frente a la muerte es de «negación/huida/miedo/fracaso/frustración». Es en este punto donde la formación específica en CP y el entrenamiento en LCP/PAMPA, desde el ejercicio reflexivo de los profesionales, proveen herramientas para la provisión de cuidados de calidad, a la vez que propician el registro de las propias emociones/experiencias/significaciones. Estos hallazgos son coincidentes con los publicados recientemente en Reino Unido a propósito de diversas críticas al LCP aparecidas en los medios de comunicación27.
- 7.
A excepción de la dimensión de documentación que presenta una variación diferente, podemos señalar que en todas las variables se observa un incremento de los niveles de acuerdo pleno para ambas muestras de profesionales con entrenamiento en LCP/PAMPA, entre el 10 y el 21% para Argentina y entre el 10 y el 34% para España. La importancia de la documentación de los actos de salud, como ya mencionamos, presentó una diferencia con respecto a las otras dimensiones; resultó ser el indicador con puntuaciones más elevadas para «desacuerdo/acuerdo moderado» tanto en las respuestas para Argentina como en España. Este dato señalado como obstáculo por más de la mitad de los profesionales con entrenamiento de estas muestras permite revisar la idiosincrasia de las prácticas, como por ejemplo las diversas modalidades de registro en las historias clínicas de los pacientes según las diferentes instituciones sanitarias. La implementación de secuencias de cuidado (pathways) implica per se una sistematización de la práctica, y la detección de estas percepciones en los profesionales antes del entrenamiento ofrece una oportunidad para esta área de mejora. En otro contexto latino europeo, en Italia, Costantini et al. también trabajan en las condiciones antes y después de la implementación del LCP incluyendo las percepciones de los familiares28,29.
- 8.
Dentro de estas áreas de mejoras, del relevamiento de las respuestas al apartado no estructurado del cuestionario, los profesionales españoles consideran que debería hacerse más hincapié en la atención de las necesidades espirituales. En este sentido, Speck30 sostiene que el cuidado espiritual es una parte importante del CP pero que inclusive el LCP no incluye un asesoramiento espiritual en profundidad. Este autor afirma que en la primera auditoría que le hacen al LCP aparece que solo entre el 30-50% de los pacientes incluidos lograban satisfacer este tipo de necesidades, pese a que para el 69-71% de los pacientes admitidos en establecimientos de salud de agudos era importante el respeto de su sistema de creencias. Algunas explicaciones que se han brindado para explicar este hecho es que el equipo puede tener problemas de comunicación, una sobresensibilidad a estos temas o una dificultad en reconocer lo que el otro necesita en este aspecto. Como se aprecia en los resultados de esta investigación, la satisfacción de las necesidades espirituales de las UT continúan siendo demandas complejas y difíciles de responder, sin perder de vista que, como concluyen Torres-Neiro et la.10 en su trabajo «en la percepción intervienen factores sociales, psicológicos y políticos, entre estos: valores, creencias, costumbres, género (…)»; esta dimensión espiritual de la UT sistematizada en el registro por LCP/PAMPA se pone en tensión con las propias creencias y valores que conforman subjetivamente parte de las percepciones de los profesionales.
Como cierre, independientemente de los resultados obtenidos en cada grupo de estudio, este trabajo puede ser reproducido en cada equipo o institución que desee implementar una secuencia de cuidado integral en el final de la vida para sensibilizar el terreno, posibilitar la discusión y advertir las necesidades de entrenamiento específico. A diferencia de lo que se nos presentó como limitaciones de este estudio, sugerimos poder realizar el rastrillaje de las percepciones ex ante y ex postentrenamiento en LCP/PAMPA con la misma muestra de profesionales participantes del proceso de implementación.
A partir de la búsqueda de estímulos para capacitar específicamente a los profesionales en esta secuencia LCP/PAMPA, este estudio pretendió explorar por primera vez en un contexto de habla hispana, tanto en España como en América latina, las condiciones subjetivas de profesionales de la salud que pueden implementar una secuencia de cuidado integral sistemática muy utilizada en el contexto cultural anglosajón. Por ser un estudio exploratorio, el cual fue amplificándose en su desarrollo por la gran cantidad de material recolectado y con metodología principalmente cualitativa, habilita a replantear nuevos diseños y consideraciones metodológicas tanto cualitativas como cuantitativas.
La principal limitación del estudio realizado en España estriba en que la Fundación Cudeca es el único centro específico de CP del área de Málaga; el primer hospice que se creó en España, hace ahora 20 años, y uno de los pocos que actualmente hay en el país. Su particular filosofía de cuidados, que integra el sistema hospice británico y las características propias del sistema sanitario público, hace que desde el punto de vista tanto organizacional como estructural, funcione con criterios distintos a cualquier otra institución que atienda a pacientes en situación terminal. El hecho de que Cudeca sea el único centro que haya integrado en su dinámica de trabajo el protocolo del LCP es consecuencia casi natural de esa particular filosofía de cuidados y por constituir un idóneo mecanismo de registro de actuaciones que ya venían realizándose desde los inicios, pero de las que no siempre quedaba constancia. Por todo ello, resultaría difícil deducir que los resultados derivados del estudio, incluidas las diferencias apreciadas respecto a los otros centros, fueran imputables a la implementación o no del LCP o de cualquier otro protocolo de trabajo. En cualquier caso, tanto el tamaño como las características de la muestra estarían sesgados en este sentido.
A diferencia de España, en Argentina no existe aún un Plan Nacional de CP por lo cual el proceso asistencial integrado no está implementado en forma homogénea y cualquier muestra que se toma fuera de equipos de CP puede ser muy variable en cuanto a formación profesional, calidad asistencial y gestión. Sin embargo, este trabajo permite identificar las áreas de mejora a desarrollar por los equipos de salud, reconociendo las propias limitaciones del sistema de salud en Argentina, pero a la vez que dan impulso a los nuevos recorridos.
En todo caso, el relativo número pequeño de participantes, las limitaciones de las organizaciones involucradas y adicionalmente la información autorreportada no refleja exactamente las prácticas. Sin embargo, esperamos que la investigación proporcione datos relevantes en cuanto a asistencia de personas en SUD y las percepciones de los profesionales en el contexto hispanoamericano en relación con la implementación del LCP/PAMPA no comúnmente utilizado en nuestro medio.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
N.o de cuestionario
Estamos realizando un estudio que tiene como propósito conocer las percepciones de los profesionales en relación con el final de la vida de sus pacientes. La participación es completamente anónima, voluntaria y confidencial. Su opinión será una gran contribución para la mejor asistencia y capacitación.
Agradecemos su colaboración
1-Por favor identifique:
Profesión:
Sexo:
Edad:
Nacionalidad:
Antigüedad en la profesión:
Capacitación especifica en cuidados paliativos:
2- Por favor complete
| Cuidados del paciente muriente | Siempre | La mayoría de las veces | Algunas veces | Nunca | No aplicable |
|---|---|---|---|---|---|
| Soy capaz de reconocer cuando un paciente se está muriendo | |||||
| Tengo los conocimientos necesarios para el cuidado de un paciente que está muriendo | |||||
| Tengo los conocimientos necesarios para el cuidado de la familia de un paciente que está muriendo | |||||
| Identifico claramente los objetivos para la atención de un paciente que está muriendo | |||||
| Identifico cuándo se han logrado los objetivos de cuidado de un paciente que está muriendo | |||||
| Me siento seguro para evaluar los síntomas de un paciente que está muriendo | |||||
| Siento dar respuesta eficaz a los síntomas angustiantes de los pacientes que están muriendo | |||||
| Identifico cuándo determinadas intervenciones se vuelven inapropiadas y deben ser suspendidas |
| Comunicación | |||||
|---|---|---|---|---|---|
| Me siento seguro en la comunicación con los pacientes que están muriendo | |||||
| Me siento seguro en la comunicación con la familia de los pacientes que están muriendo | |||||
| Me aseguro de que los miembros de la familia entiendan que su pariente está muriendo | |||||
| Cuando un paciente está muriendo me aseguro de que la familia se mantenga al tanto de lo que está sucediendo | |||||
| Cuando un paciente está muriendo soy capaz de responder a las preguntas de su familia o derivarlos a alguien más calificado para esto | |||||
| Me siento capaz de reconocer las necesidades según la diversidad cultural, religiosa y sexual de los pacientes | |||||
| Cuento con competencias específicas para responder apropiadamente a las necesidades según las diversidades culturales, religiosas y sexuales de los pacientes | |||||
| Me siento seguro discutiendo decisiones para suspender intervenciones inapropiadas con la familia de los pacientes que están muriendo | |||||
| Me aseguro de que otros profesionales que han atendido a un paciente que está muriendo estén informados del deterioro de su condición | |||||
| Hay una buena comunicación dentro del equipo del paciente que está muriendo |
| Equipo de trabajo | |||||
|---|---|---|---|---|---|
| Cuando un paciente está muriendo todo el equipo interdisciplinario se asegura de que la atención que recibe sea la adecuada | |||||
| Cuando un paciente está muriendo se incluyen todos los miembros del equipo interdisciplinario en las discusiones respecto a su cuidado | |||||
| Cuando un paciente está muriendo, las discusiones respecto a su cuidado incluyen al paciente | |||||
| Cuando un paciente está muriendo, las discusiones respecto a su cuidado incluyen a los miembros de la familia | |||||
| Cuando un paciente está muriendo, las discusiones respecto a su cuidado incluyen al médico de cabecera del paciente | |||||
| Sé cómo acceder a asesoramiento especializado en CP cuando es necesario | |||||
| Me siento seguro al buscar asesoramiento especializado en CP cuando es necesario |
| Documentación | Muy de acuerdo | De acuerdo | En desacuerdo | Muy en desacuerdo | No aplicable |
|---|---|---|---|---|---|
| En nuestro equipo los objetivos de la atención de pacientes que están muriendo están claramente documentados | |||||
| Nuestra organización tiene directivas clínicas claras para el cuidado de los pacientes que están muriendo | |||||
| Siempre | La mayoría de las veces | Algunas veces | Nunca | No aplicable | |
| Nosotros documentamos efectivamente el cuidado que reciben los pacientes en los últimos días de su vida |
| Actitudes | Muy de acuerdo | De acuerdo | En desacuerdo | Muy en desacuerdo | No aplicable |
|---|---|---|---|---|---|
| En nuestra organización la muerte es reconocida abiertamente como un fenómeno natural | |||||
| En nuestra organización cada paciente que está muriendo es tratado como un individuo único | |||||
| Siempre | La mayoría de las veces | Algunas veces | Nunca | No aplicable | |
| ¿La actitud general hacia la muerte y el morir del contexto influye en las prácticas de atención en mi lugar de trabajo? | |||||
| En mi lugar de trabajo se atienden las necesidades psicosociales, físicas, emocionales, espirituales y culturales de los pacientes que están muriendo | |||||
| En mi lugar de trabajo se atienden las necesidades psicosociales, físicas, emocionales, espirituales y culturales de las familias de los pacientes que están muriendo |
3-Por favor, describa brevemente la actitud general hacia la muerte y el morir en su equipo/lugar de trabajo:
4- Otros comentarios: