La espiritualidad puede entenderse como una condición fundamental del sentido de la persona. Se incluye dentro de los objetivos fundamentales de trabajo de los cuidados paliativos, considerándose que la calidad de vida del paciente no puede favorecerse en su conjunto si no se aborda la dimensión espiritual.
ObjetivoEl objetivo de esta revisión sistemática es sintetizar la evidencia científica más reciente en espiritualidad en pacientes paliativos con enfermedad avanzada, atendiendo sobre todo a qué tipo de intervención que contemple la dimensión espiritual se ha llevado a cabo con ellos. Se recogen datos sobre el tipo de estudio y resultados estadísticos encontrados en cuanto a espiritualidad.
MétodoSe llevó a cabo una búsqueda en la literatura científica siguiendo las guías PRISMA en 13 bases bibliográficas electrónicas, resultando 10 estudios experimentales o cuasiexperimentales (1.067 participantes) y 38 revisiones de intervenciones y conceptos teóricos en espiritualidad en cuidados paliativos. Los estudios fueron seleccionados en función del nivel de información que aportaban sobre la evidencia requerida en los objetivos del estudio y siguiendo los criterios de inclusión/exclusión.
ResultadosA diferencia de lo que sucede con otros conceptos como el distrés emocional o la dignidad, nuestros resultados sugieren que, aunque la espiritualidad es un aspecto que en cuidados paliativos se contempla de manera continuada, no existe todavía una metodología/protocolo consensuado de trabajo, concreto y sistematizado. La mejoría observada en algunos estudios en aspectos de la espiritualidad es obtenida de manera tangencial o colateral. En cuanto a los instrumentos, el FACIT-Sp es el instrumento más empleado para medir los resultados en espiritualidad.
ConclusiónEsta revisión se ha visto muy limitada por la amplia variabilidad de las características de los estudios. Existe una gran dificultad a la hora de seleccionar criterios de comparación, dado que el diseño de los estudios es muy diverso, así como las variables estudiadas y los instrumentos de evaluación. Aunque se han encontrado intervenciones que implican una mejora en la espiritualidad, estas no se centran en el trabajo concreto de esta dimensión. Todo esto dificulta la evaluación de la eficacia de los protocolos de actuación en espiritualidad, obstaculizando el acceso al conocimiento relativo a la atención, por parte de los profesionales de la salud, de las necesidades espirituales del paciente paliativo.
Spirituality can be seen as a fundamental condition of a person's sense of being. It is included among the fundamental objectives of palliative care work, considering that the quality of life of patients cannot be enhanced as a whole if the spiritual dimension is not addressed.
ObjectiveThe objective of this systematic review is to summarize the latest scientific evidence on spirituality in palliative patients with advanced disease, paying particular attention to the kind of intervention that addresses the spiritual dimension that has been used. Data on the type of study and statistical results regarding spirituality were collected.
MethodWe conducted a search of the scientific literature following the PRISMA guidelines in 13 electronic bibliographic databases, resulting in 10 experimental or quasi-experimental studies (1,067 participants) and 38 reviews of interventions and theoretical concepts on spirituality in the hospice. The studies were selected based on the level of information they supplied for the evidence required in the study objectives and the criteria for inclusion/exclusion.
ResultsUnlike with other concepts such as emotional distress or dignity, our results suggest that, while spirituality is an aspect that is continually contemplated in palliative care, there is still an agreed, specific and systematic methodology/protocol,. The improvement observed in some studies on aspects of spirituality is obtained tangentially or collaterally. The FACIT-Sp is the instrument most used to measure results in spirituality.
ConclusionThis review has been severely limited by the wide variability of the characteristics of the studies. There is great difficulty in selecting benchmarks, since the design of the studies is very diverse, as well as the variables and testing instruments. Although interventions were found that implied an improvement in spirituality, they do not focus on the actual work on this element. All this makes an evaluation of the effectiveness of protocols on spirituality difficult and hinders access to knowledge concerning the care by health professionals of the spiritual needs of palliative patients.
En la vida de las personas, especialmente cuando se acerca su final, surgen inevitablemente cuestiones de naturaleza espiritual. Así, en el contexto de los cuidados paliativos es habitual que se desencadene una búsqueda de respuestas, un viaje espiritual1.
Desde los inicios del movimiento Hospice la dimensión espiritual ha sido objetivo central de la atención en los cuidados paliativos2. También las definiciones de cuidados paliativos de la Organización Mundial de la Salud3, así como las recomendaciones de la Asociación Europea de Cuidados Paliativos4,5, la contemplan como parte integral de estos cuidados. Sin embargo, hasta hace poco ha sido un área muy poco investigada y sobre todo implementada en el contexto del final de la vida.
La elaboración efectiva de las necesidades espirituales ayudará a la persona al final de la vida a encontrar significado, mantener la esperanza y, en gran medida, aceptar la muerte6. La espiritualidad se ha relacionado con diversas variables relevantes para los pacientes en cuidados paliativos: las necesidades espirituales y su cobertura se relacionan íntimamente con el resto de necesidades de los pacientes, como son las emocionales, físicas y sociales7. Muchos trabajos recientes se han centrado en la relación de las necesidades espirituales y la calidad de vida de los pacientes de cuidados paliativos8,9. La espiritualidad interacciona con aspectos del área física8,10-13. Por ejemplo, en el estudio de Hui et al.12 se encontró malestar espiritual en el 44% de los 113 pacientes evaluados con cáncer avanzando. Además, este malestar se relacionó con mayor nivel de depresión y mal control del dolor. Kandasamy et al.13 y Fombuena et al.11 también encontraron una relación entre el malestar espiritual y el mal control sintomático.
Las necesidades espirituales también se han relacionado con la vida afectiva en general14-16. McClain et al.17 encontraron evidencia de la relación entre la espiritualidad y menores deseos de morir y menor ideación suicida. En esta misma línea, Haugan8 encontró una relación negativa entre la espiritualidad y la depresión, y positiva con el buen funcionamiento emocional. Así pues, los trabajos científicos sugieren claramente que la espiritualidad es un claro indicador de bienestar y calidad de vida del paciente.
Los investigadores que han explorado los abordajes ligados a la espiritualidad hacen varias recomendaciones en cuanto a cómo podrían ponerse en práctica las intervenciones. La mayoría de ellos se centran en o incluyen un proceso de revisión de vida, o autoexamen18-20. Así, tras el impacto generado por artículos como el de Butler21, muchos de los servicios de cuidados paliativos desarrollaron programas de revisión de la vida, incluyendo en sus protocolos el análisis de puntos como los siguientes22:
- 1
las cosas, actividades o relaciones en la vida de una persona que son importantes y aportan significado;
- 2
si la vida ha tenido un propósito explícito;
- 3
el impacto de la enfermedad en la vida de la persona, en cuanto a aportar significado y/o propósito;
- 4
si la enfermedad dio lugar a una reevaluación del propósito o de las prioridades vitales.
Por otro lado, algunas intervenciones han sugerido enfoques que ayudan a aliviar la angustia espiritual, incluyendo proporcionar una presencia de apoyo; explorar temas de culpa, remordimiento, perdón y reconciliación; facilitar la expresión religiosa; reformular objetivos en los esfuerzos a corto plazo que se pueden realizar; y fomentar el uso de prácticas como la meditación, la visualización guiada, la música, la lectura, la poesía y el arte18.
Tradicionalmente, el sentido de sufrimiento ha estado vinculado a la experiencia de dolor «físico». De hecho, esta acepción es la más frecuente en la comunicación médico-paciente-familia. Sin embargo, en los últimos tiempos se ha hecho hincapié en la necesidad de ampliar esta exploración del sufrimiento, puesto que muchas veces se observaban signos de malestar intenso que no se justificaban por el dolor23. A este respecto, la espiritualidad ha sido una dimensión que, en el final de la vida, ha cobrado un sentido importante, ayudando a explicar en gran medida el sufrimiento del paciente paliativo.
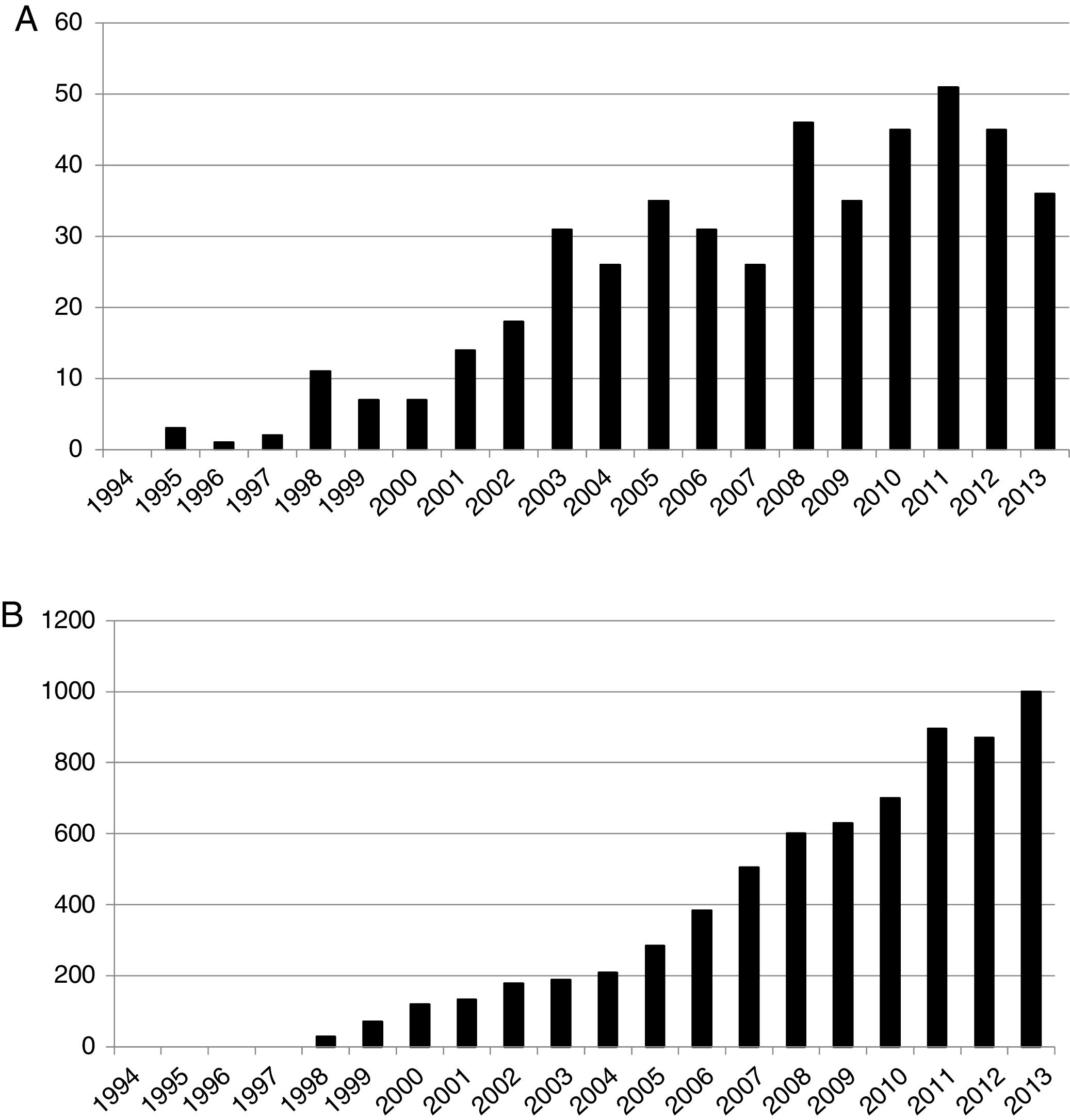
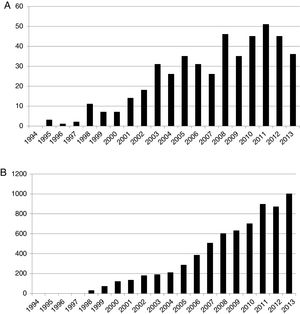
Por todo ello, ha surgido un creciente interés en el estudio de la espiritualidad en general y una amplia adopción de la misma por parte de algunos sectores de la profesión de la salud, tales como los cuidados paliativos. Por ejemplo, si accedemos a las bases de datos internacionales y realizamos una búsqueda empleando las palabras clave de «dolor» y «espiritualidad», observamos una tasa de publicación anual en constante aumento, pasando de menos de 10 publicaciones en el año 2000 a más de 50 publicaciones existentes en 2011 centradas en el desarrollo de estos conceptos (fig. 1A). Además, observando el número de citas anuales indexadas que refieren estos conceptos, vemos como se pasa de poco más de 100 en el año 2000 hasta alcanzarse casi 900 citas en 2011 y llegando a 1.000 en 2013 (fig. 1B). Esto representa una pequeña fracción (aproximadamente 0,1%) de la literatura publicada sobre dolor.
A pesar de esta relativa falta de atención por parte de la comunidad científica y clínica, existen autores que han abogado por la consideración del papel de la espiritualidad en la medicina del dolor, desde la adopción de un enfoque bio-psico-espiritual24-28.
Por último, señalar cómo la incorporación de lo espiritual dentro de un tratamiento a menudo se equipara con el uso de tratamientos «espirituales», siendo la identificación de estos tratamientos espirituales un área que está llena de dificultades metodológicas y prácticas. Por ejemplo, una búsqueda en MedLine sobre las palabras clave «espiritual» y «tratamiento» reflejará artículos que pueden hacer referencia a aspectos tan dispares como son: curanderos tradicionales africanos, meditación trascendental, yoga, meditación de atención plena, musicoterapia, hipnosis, oración y el tratamiento susto boliviano.
ObjetivoEl objetivo de esta revisión sistemática es analizar y sintetizar la evidencia científica más reciente existente en el campo de la espiritualidad en pacientes paliativos oncológicos y con enfermedad avanzada, atendiendo sobre todo al tipo de intervenciones que se ha llevado a cabo. Se recogen datos referentes al tipo de estudio y los resultados estadísticos encontrados en las investigaciones relacionadas con el concepto de espiritualidad.
MétodoLa revisión siguió las directrices metodológicas descritas en los informes Preferred Reporting Items for Systematic Reviews and Meta-Analyses29. La búsqueda se realizó a partir de la herramienta Proquest Central, en el apartado ciencias de la salud, que incluye las siguientes 13 bases de datos especializadas internacionales: CBCA Complete: Health & Medicine, International Pharmaceutical Abstracts, Pharmaceutical News Index, PILOTS: Published International Literature On Traumatic Stress, ProQuest Career and Technical Education: Health & Medicine, ProQuest Dissertations & Theses A&I: Health & Medicine, ProQuest Family Health, ProQuest Health & Medical Complete, ProQuest Nursing & Allied Health Source, ProQuest Research Library: Health & Medicine, PsycARTICLES, PsycCRITIQUES y PsycINFO. Los criterios de búsqueda utilizados fueron:
- -
Tipo de fuente: revista científica.
- -
Tipo de documento: artículo.
- -
Palabras clave (en cualquier campo): «spitiruality» and «palliative care» and «intervention».
- -
Fecha de publicación: desde el 1 de enero de 2005 hasta el 9 de marzo de 2015.
Los criterios de inclusión/exclusión para poder proceder al análisis de las fuentes documentales encontradas fueron: 1) artículos empíricos que presentaban datos cuantitativos longitudinales transversales o de referencia en relación con intervenciones en espiritualidad en cuidados paliativos, enfermedad progresiva y/o cáncer de poblaciones de pacientes; 2) estudios publicados entre 2005 y 2015 para proporcionar investigación reciente; 3) diagnóstico de los pacientes que recibían atención espiritual (señalar que cáncer no fue un criterio de inclusión específico, dado que se tuvieron en cuenta todas las enfermedades que conllevan la amenaza existencial, dentro de un diagnóstico de enfermedad progresiva o avanzada, dada la probabilidad que tienen de generar una dimensión existencial como parte de la experiencia del paciente; 4) no se impusieron restricciones de idioma; 5) no se rechazaron informes de casos, ni estudios cualitativos; 6) se accedió directa y adicionalmente también al análisis de otros trabajos y/o autores que con frecuencia eran referenciados en los estudios encontrados (estudios y autores de referencia en el área); 7) cuando en la búsqueda se encontraron varios trabajos del mismo autor que arrojaran los mismos resultados con mismas metodologías, se excluyeron del análisis todos menos uno; y, finalmente, 8) la medida/keyword de resultado principal fue la espiritualidad o falta de sentido y la desesperanza/desamparo/falta de propósito.
El protocolo de trabajo siguió la siguiente rutina: 7 revisores evaluaron de forma independiente los estudios encontrados, analizando de una manera estandarizada la pertinencia de ser incorporados o no al objeto de estudio de este trabajo, en función de los criterios de inclusión/exclusión acordados. Los estudios fueron seleccionados inicialmente por el título y el resumen y, a continuación, se accedió y analizó el texto completo de los estudios elegibles. Una plantilla de criterios de elegibilidad se completó para cada artículo. Los conflictos en las decisiones de los revisores sobre la inclusión versus exclusión se resolvieron mediante discusión. Los detalles de cada estudio se extrajeron y se organizaron en una ficha que recogía los datos relevantes siguiendo los criterios de esta revisión. De esta manera se identificaron múltiples artículos con la misma metodología y se fueron agrupando a través de este proceso (considerando como un único estudio aquellos donde los datos aparecieran duplicados, dándose este hecho en 12 artículos). De cada estudio incluido en el análisis se extrajo la siguiente información:
- -
Autores/investigadores.
- -
País.
- -
Objetivo del estudio.
- -
Diseño del estudio, tipo y número de participantes.
- -
Rango de edad y/o media y DE.
- -
Intervención: estructurada vs. no estructurada
- -
Medida de espiritualidad.
- -
Resultados en espiritualidad.
La estrategia de búsqueda identificó 1.062 referencias bibliográficas, ordenadas por relevancia según su impacto científico. De estas, se tomaron para la presente revisión las 200 con mayor impacto científico, y se revisaron siguiendo los criterios antes mencionados.
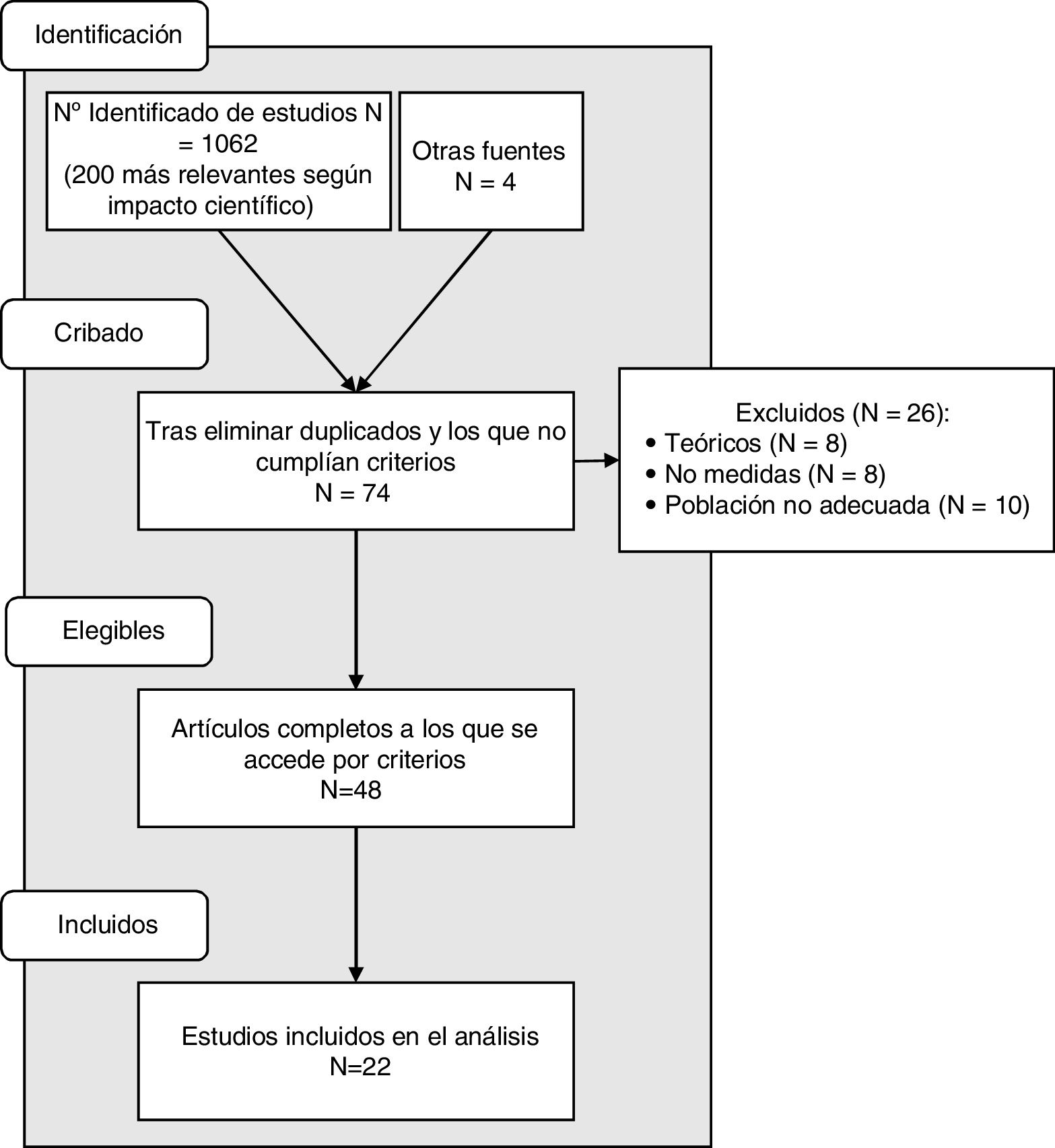
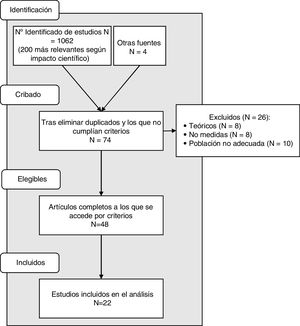
De las 200 referencias bibliográficas más relevantes que se revisaron en esta investigación, se incluyeron 4 trabajos que venían referenciados como fundamentales de cara al objetivo de este trabajo: los de Chochinov et al.30, Breitbart et al.31, Frankl32 y Benito et al.33. Después de la eliminación de duplicados y de trabajos con muestras no adecuadas, 74 estudios se mantuvieron. Estos fueron seleccionadas por el título y el resumen, y se excluyeron 26 estudios porque no cumplían con los criterios de elegibilidad: 8 eran teóricos y no aportaban datos sobre intervención, 8 no poseían ningún tipo de medida y 10 eran en pacientes no paliativos. Los textos completos de los 74 estudios restantes fueron evaluados para la elegibilidad, con un total de 22 estudios (48 artículos) incluidos en la revisión sistemática. Doce artículos fueron eliminados del análisis dado que presentaron datos que ya estaban referidos en otros estudios que habían sido incluidos. La figura 2 representa un diagrama de flujo de los estudios incluidos.
A la luz de los resultados obtenidos podemos observar que, si bien la medida de la espiritualidad es tenida en cuenta en la mayoría de los estudios que se llevan a cabo en cuidados paliativos, no se han encontrados trabajos que directamente lleven a cabo una intervención centrada en esta dimensión. De los estudios analizados, señalamos que todas las intervenciones que se llevan a cabo sobre la espiritualidad, aunque haya sido de manera indirecta, se han configurado desde:
- -
intervenciones psicológicas: cognitivo, emocional y comportamental;
- -
biológicas: dolor;
- -
social: familia, amigos, trabajo y comunidad;
- -
espiritual: sentido, propósito e identidad.
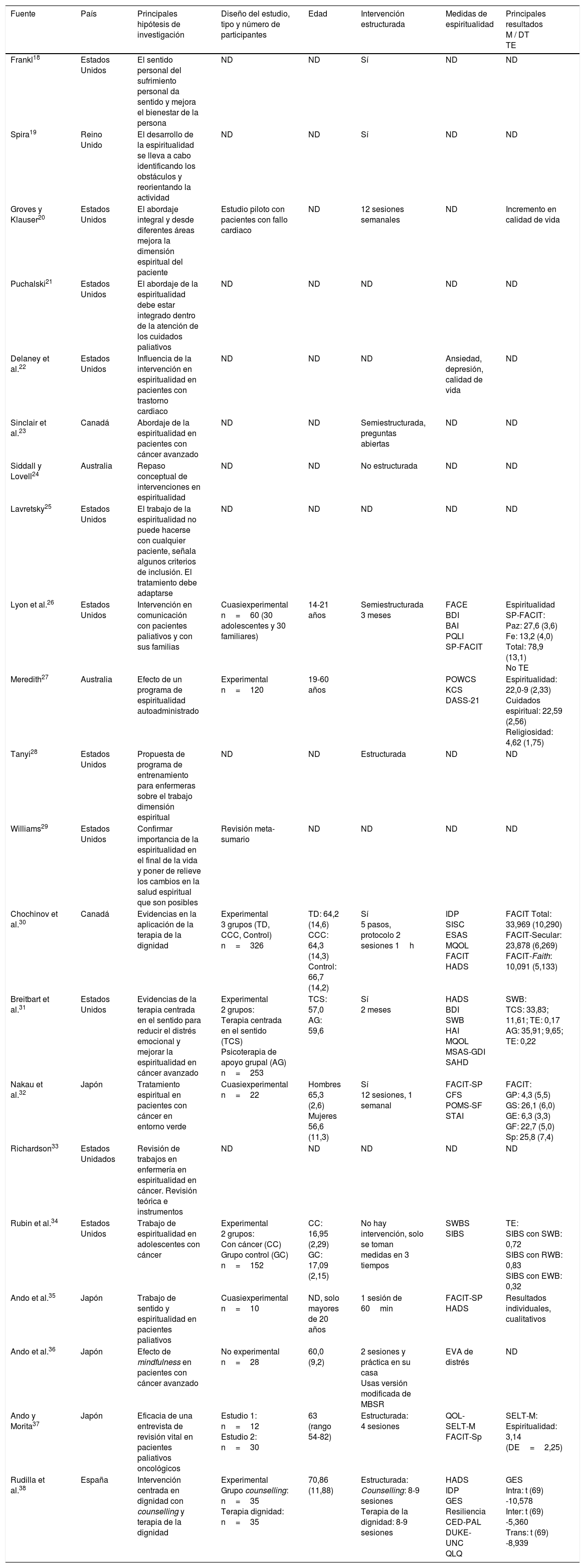
Las intervenciones sobre las que se han encontrado de manera indirecta beneficios en la dimensión espiritual de los pacientes trabajan aspectos como el sentido de la vida, la dignidad, las relaciones interpersonales y, además, aspectos relacionados con síntomas como la ansiedad o la depresión (tabla 1). Esto permite señalar especialmente la relación que la dimensión espiritual tiene con el paciente paliativo entendido en su conjunto.
Descripción de los trabajos encontrados
| Fuente | País | Principales hipótesis de investigación | Diseño del estudio, tipo y número de participantes | Edad | Intervención estructurada | Medidas de espiritualidad | Principales resultados M / DT TE |
|---|---|---|---|---|---|---|---|
| Frankl18 | Estados Unidos | El sentido personal del sufrimiento personal da sentido y mejora el bienestar de la persona | ND | ND | Sí | ND | ND |
| Spira19 | Reino Unido | El desarrollo de la espiritualidad se lleva a cabo identificando los obstáculos y reorientando la actividad | ND | ND | Sí | ND | ND |
| Groves y Klauser20 | Estados Unidos | El abordaje integral y desde diferentes áreas mejora la dimensión espiritual del paciente | Estudio piloto con pacientes con fallo cardiaco | ND | 12 sesiones semanales | ND | Incremento en calidad de vida |
| Puchalski21 | Estados Unidos | El abordaje de la espiritualidad debe estar integrado dentro de la atención de los cuidados paliativos | ND | ND | ND | ND | ND |
| Delaney et al.22 | Estados Unidos | Influencia de la intervención en espiritualidad en pacientes con trastorno cardiaco | ND | ND | ND | Ansiedad, depresión, calidad de vida | ND |
| Sinclair et al.23 | Canadá | Abordaje de la espiritualidad en pacientes con cáncer avanzado | ND | ND | Semiestructurada, preguntas abiertas | ND | ND |
| Siddall y Lovell24 | Australia | Repaso conceptual de intervenciones en espiritualidad | ND | ND | No estructurada | ND | ND |
| Lavretsky25 | Estados Unidos | El trabajo de la espiritualidad no puede hacerse con cualquier paciente, señala algunos criterios de inclusión. El tratamiento debe adaptarse | ND | ND | ND | ND | ND |
| Lyon et al.26 | Estados Unidos | Intervención en comunicación con pacientes paliativos y con sus familias | Cuasiexperimental n=60 (30 adolescentes y 30 familiares) | 14-21 años | Semiestructurada 3 meses | FACE BDI BAI PQLI SP-FACIT | Espiritualidad SP-FACIT: Paz: 27,6 (3,6) Fe: 13,2 (4,0) Total: 78,9 (13,1) No TE |
| Meredith27 | Australia | Efecto de un programa de espiritualidad autoadministrado | Experimental n=120 | 19-60 años | POWCS KCS DASS-21 | Espiritualidad: 22,0-9 (2,33) Cuidados espiritual: 22,59 (2,56) Religiosidad: 4,62 (1,75) | |
| Tanyi28 | Estados Unidos | Propuesta de programa de entrenamiento para enfermeras sobre el trabajo dimensión espiritual | ND | ND | Estructurada | ND | ND |
| Williams29 | Estados Unidos | Confirmar importancia de la espiritualidad en el final de la vida y poner de relieve los cambios en la salud espiritual que son posibles | Revisión meta-sumario | ND | ND | ND | ND |
| Chochinov et al.30 | Canadá | Evidencias en la aplicación de la terapia de la dignidad | Experimental 3 grupos (TD, CCC, Control) n=326 | TD: 64,2 (14,6) CCC: 64,3 (14,3) Control: 66,7 (14,2) | Sí 5 pasos, protocolo 2 sesiones 1h | IDP SISC ESAS MQOL FACIT HADS | FACIT Total: 33,969 (10,290) FACIT-Secular: 23,878 (6,269) FACIT-Faith: 10,091 (5,133) |
| Breitbart et al.31 | Estados Unidos | Evidencias de la terapia centrada en el sentido para reducir el distrés emocional y mejorar la espiritualidad en cáncer avanzado | Experimental 2 grupos: Terapia centrada en el sentido (TCS) Psicoterapia de apoyo grupal (AG) n=253 | TCS: 57,0 AG: 59,6 | Sí 2 meses | HADS BDI SWB HAI MQOL MSAS-GDI SAHD | SWB: TCS: 33,83; 11,61; TE: 0,17 AG: 35,91; 9,65; TE: 0,22 |
| Nakau et al.32 | Japón | Tratamiento espiritual en pacientes con cáncer en entorno verde | Cuasiexperimental n=22 | Hombres 65,3 (2,6) Mujeres 56,6 (11,3) | Sí 12 sesiones, 1 semanal | FACIT-SP CFS POMS-SF STAI | FACIT: GP: 4,3 (5,5) GS: 26,1 (6,0) GE: 6,3 (3,3) GF: 22,7 (5,0) Sp: 25,8 (7,4) |
| Richardson33 | Estados Unidados | Revisión de trabajos en enfermería en espiritualidad en cáncer. Revisión teórica e instrumentos | ND | ND | ND | ND | ND |
| Rubin et al.34 | Estados Unidos | Trabajo de espiritualidad en adolescentes con cáncer | Experimental 2 grupos: Con cáncer (CC) Grupo control (GC) n=152 | CC: 16,95 (2,29) GC: 17,09 (2,15) | No hay intervención, solo se toman medidas en 3 tiempos | SWBS SIBS | TE: SIBS con SWB: 0,72 SIBS con RWB: 0,83 SIBS con EWB: 0,32 |
| Ando et al.35 | Japón | Trabajo de sentido y espiritualidad en pacientes paliativos | Cuasiexperimental n=10 | ND, solo mayores de 20 años | 1 sesión de 60min | FACIT-SP HADS | Resultados individuales, cualitativos |
| Ando et al.36 | Japón | Efecto de mindfulness en pacientes con cáncer avanzado | No experimental n=28 | 60,0 (9,2) | 2 sesiones y práctica en su casa Usas versión modificada de MBSR | EVA de distrés | ND |
| Ando y Morita37 | Japón | Eficacia de una entrevista de revisión vital en pacientes paliativos oncológicos | Estudio 1: n=12 Estudio 2: n=30 | 63 (rango 54-82) | Estructurada: 4 sesiones | QOL-SELT-M FACIT-Sp | SELT-M: Espiritualidad: 3,14 (DE=2,25) |
| Rudilla et al.38 | España | Intervención centrada en dignidad con counselling y terapia de la dignidad | Experimental Grupo counselling: n=35 Terapia dignidad: n=35 | 70,86 (11,88) | Estructurada: Counselling: 8-9 sesiones Terapia de la dignidad: 8-9 sesiones | HADS IDP GES Resiliencia CED-PAL DUKE-UNC QLQ | GES Intra: t (69) -10,578 Inter: t (69) -5,360 Trans: t (69) -8,939 |
BAI: Beck Anxiety Inventory; BDI: Beck Depression Inventory; CED-PAL: Cuestionario Evaluación de la Dignidad en Cuidados Paliativos; CFS: Cancer Fatigue Scale; DASS-21: Depression Anxiety Stress Scale-21; DUKE-UNC: Cuestionario Apoyo Social Funcional; ESAS: Edmonton Symptom Assessment System; EVA: Escala Valoración Analógica; EWB: existential well–being; GES: Cuestionario Espiritualidad del Grupo de Espiritualidad de la SECPAL; HADS: Hospital Anxiety and Depression Scale; HAI: Hopelessness Assessment in Illness; IDP: Inventario Dignidad Paciente; KCS: Knowledge and Confidence Scale; MQOL: McGill Quality of Life Scale; MSAS-GDI: Memorial Symptom Assessment Scale Global Distress Index; ND: no determinado; POMS-SF: Profile of Mood States; POWCS: Perception of Workplace Change Schedule; PQLI: Pediatric Quality of Life Inventory 4.0; QLQ: Factor Salud Global de la Eortc QLQ-C30; QOL-SELT-M: Skalen zur Erfassung von Lebens qualitat bei Tumorkranken-Modified Version; RWB: religious well-being; SAHD: Schedule of Attitudes toward Hastened Death; SIBS: Spiritual Involvement and Beliefs Scale; SISC: structured interview assessment of symptoms and concerns; SP-FACIT: Spiritual Well-Being Scale of the Functional Assessment of Chronic Illness Therapy Version; ; STAI: Spielberger's the State- Trait Anxiety Inventory; SWB: Functional Assessment of Chronic Illness Therapy Spiritual Well-Being Scale; SWBS: Spirituality Well-Being Scale.
Parece que para los profesionales de la salud resulta más sencillo identificar otro tipo de aspectos fundamentales para trabajar en cuidados paliativos (estado de ánimo, ansiedad, dignidad…), mientras que el abordaje de la dimensión espiritual resulta complicado. Esto no se debe solo a las dificultades que plantea la definición en sí, pues esta ha podido delimitarse gracias a trabajos como el llevado a cabo por el Grupo de Espiritualidad de la Sociedad Española de Cuidados Paliativos (SECPAL), sino también, y de manera especial, a las dificultades que plantea el determinar la mejor manera de atender las necesidades espirituales. No se puede atribuir, atendiendo a esta revisión, a los motivos que pueden llevar a estos hallazgos, pero es evidente que existen causas que deberían ser estudiadas y tenidas en cuenta (p.ej., los conocimientos sobre la idea en espiritualidad en cuidados paliativos del propio clínico). Los trabajos incluidos en el presente estudio que llegan a delimitar la espiritualidad haciéndola más «práctica» no terminan de señalar cómo tratar este tipo de temas con un paciente. Incluso el Instituto Nacional del Cáncer de Estados Unidos (NCI) reconoce que la dimensión espiritual se debe atender, pero que existen grandes dificultades. ¿Se plantea abiertamente al paciente? ¿Se espera a que el paciente presente alguna necesidad al respecto y se aborda? ¿Se administra un cuestionario y a partir de ahí, favoreciendo la estimulación de los ítems, el paciente trata estas necesidades? Es decir, se cuenta con metodologías más bien genéricas, y de prácticas clínicas que no se centran en espiritualidad pero que la benefician de una manera más bien indirecta.
Hay que señalar, no obstante, a la luz de los estudios analizados, que la espiritualidad es una dimensión que los profesionales tienen muy en cuenta, consideran fundamental, y existen trabajos en los que los propios profesionales trabajan dicha espiritualidad.
Con respecto a las medidas de espiritualidad, tal como se puede ver en la tabla 1, encontramos una gran heterogeneidad. Esto se debe a que cada instrumento está basado en un concepto propio, pero no sustentado por un modelo de espiritualidad definido. Así pues, encontramos una gran variedad de instrumentos para medir la dimensión espiritual. El instrumento más extendido es la Escala de Bienestar Espiritual, de la Evaluación Funcional de Terapia en Enfermedades Crónicas (FACIT-Sp, por sus siglas en inglés), mientras que el instrumento que presenta un modelo teórico muy definido del que parte su construcción es el Cuestionario de Espiritualidad del Grupo de Espiritualidad de la SECPAL (GES), validado solo en población española. Por otro lado, no hay que olvidar que estos instrumentos están midiendo espiritualidad en intervenciones no específicamente diseñadas para la dimensión de espiritualidad.
Esta situación pone de manifiesto una gran carencia que no podemos ignorar. Por mucho que a través de otras intervenciones psicológicas encontremos resultados en espiritualidad, no podemos estar seguros de que la dimensión espiritual del paciente esté siendo atendida correctamente.
Hemos de actuar con ética y estar preparados para tratar adecuadamente la espiritualidad, saber cómo y en qué estamos interviniendo, y cuáles son las implicaciones terapéuticas de nuestra intervención, más allá del inicial efecto de cubrir una necesidad espiritual.
DiscusiónNuestros resultados van en la línea de lo encontrado en revisiones previas. Nuestra revisión sistemática sobre publicaciones científicas versadas en intervenciones psicológicas en espiritualidad en cuidados paliativos ha permitido encontrar evidencia empírica que señala, por una parte, la gran importancia de la espiritualidad1,6, y por otra, que la atención a la espiritualidad es necesaria y totalmente recomendable, tal y como plantean los organismos internacionales3-5 y se ha mostrado en nuestros estudios previos11.
Así mismo, los datos encontrados en la presente revisión reflejan lo que la literatura científica actual plantea: que la cobertura de las necesidades espirituales facilita el manejo de otras necesidades, físicas, emocionales y sociales7-9,11,15.
Los componentes de las intervenciones en espiritualidad en el ámbito de los cuidados paliativos más relevantes y frecuentemente encontrados en esta revisión son, por una parte, la redefinición de vida y la búsqueda de sentido22 y, por otra, el alivio de la angustia espiritual con prácticas como la meditación y el arteterapia, entre otras19.
No obstante, al realizar la presente revisión, nos hemos encontrado con una carencia de datos relativos a intervenciones concretas sobre cómo abordar la espiritualidad en el ámbito de los cuidados paliativos. Si bien es cierto que los datos relativos a estudios relacionados con este tema han mostrado un aumento en los últimos años, consideramos que es necesaria la formulación de propuestas prácticas específicas encaminadas a mejorar la calidad de la intervención espiritual en cuidados paliativos. En este sentido, nuestro equipo de investigación ha desarrollado un protocolo de intervención en espiritualidad (protocolo KIBO) que empieza ya a mostrar resultados satisfactorios34. Dicho protocolo se ha desarrollado a partir del modelo GES de espiritualidad, y consiste en una breve entrevista que cuenta con 9 preguntas centrales y otras accesorias que permiten al paciente explorar las 3 dimensiones de la espiritualidad. Incluye además una devolución al paciente34.
Existe un claro y gran interés por el área, pero es muy necesario un proceso reflexivo para que no se acabe dividiendo en compartimentos levemente conectados toda la intervención del paciente paliativo en constructos como dignidad, ansiedad, depresión o espiritualidad. Parece evidente que la espiritualidad es más que la suma de todos estos constructos considerados por separado y aunque tiene un cuerpo propio, este no es independiente, como ya se había encontrado en diferentes trabajos que relacionaban la espiritualidad con la dimensión social7, la calidad de vida8,9, el área física8,10-13, la vida afectiva en general14-16 y el control sintomático11,13.
Este trabajo evidencia el camino aún por recorrer en relación con la detección de necesidades espirituales en un paciente y la atención directa de las mismas.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.