La ecografía es una herramienta de ayuda en el diagnóstico, tratamiento y seguimiento de determinadas enfermedades prevalentes en Medicina Paliativa. La tecnología actual permite realizar esta prueba a domicilio. Una formación orientada hacia estos objetivos sin la pretensión de substituir al especialista es posible. La ecografía domiciliaria beneficia al paciente al favorecer la continuidad de los cuidados a domicilio y al profesional al integrar en las mismas manos la prueba complementaria en el contexto de la exploración clínica.
Ultrasound is a useful tool for the diagnosis, treatment and the follow up of certain common diseases in Palliative Medicine. Current technology enables these tests to be carried out in the home. Training for this, without claiming to be a substitute for the specialist, is possible. Ultrasound in the home benefits the patient by enhancing continuity of home care, as well as helping the professional, as it keeps the complementary tests in the same hands in the context of clinical diagnosis.
La ecografía es un procedimiento diagnóstico de gran utilidad. Diferentes especialidades médicas la tienen integrada en su quehacer diario como medio diagnóstico complementario, como son la Cardiología, Ginecología-Obstetricia, Reumatología, Medicina de Urgencias y Emergencias, Cirugía, Traumatología, etc.1. De manera progresiva estas han ido realizando sus estudios ecográficos, siempre integrándolos en el contexto de la exploración clínica de sus pacientes, y han ido ensanchando el campo de sus posibilidades.
La Medicina Paliativa (MP) también puede beneficiarse de este procedimiento diagnóstico.
El uso esporádico de la ecografía domiciliaria (ED) en MP ha estado centrado en la ascitis maligna y la paracentesis domiciliaria2. Recientemente, en EE. UU., la MP y la Medicina de Emergencias han colaborado en el desarrollo y la difusión de la ED3,4 al haber encontrado puntos en común entre ambas: el ambiente hostil donde se realizan (entendiendo como hostil lo que se realiza fuera de la comodidad de un despacho médico, aparatos de última generación, iluminación adecuada, como son las emergencias hospitalarias y extrahospitalarias o el domicilio) y un solapamiento en determinados campos del cuerpo doctrinal de ambas (búsqueda de líquido libre abdominal y torácico mediante el protocolo FAST, estudio de los vasos venosos, etc.)5,6.
Los avances tecnológicos han permitido disponer de aparatos pequeños, transportables, con buena resolución y posibilidad de almacenar imágenes que ayudan en necesidades específicas de diagnóstico y tratamiento.
Las indicaciones de la ED son variadas referentes a enfermedades con resultados ecográficos con alta sensibilidad y especificidad y enfocadas a enfermedades prevalentes en MP; proponemos la siguiente tabla basada en la experiencia docente en Ecografía de Urgencias por su rápida curva de aprendizaje y aplicabilidad y en la experiencia asistencial de los autores desarrollada principalmente en los Servicios de Urgencias y de Geriatría (tabla 1).
Indicaciones de la ecografía domiciliaria en Medicina Paliativa
| AbdomenPresencia de ascitis; estimación de la cantidad, profundidad y elección de la localización para la paracentesisPresencia de globo vesical, funcionamiento de la sonda urinariaEvolución de lesiones ocupantes del espacio en el hígado, bazo, riñónDilatación pielocalicilarTóraxDerrame pleuralDerrame pericárdicoNeumotóraxVascularTrombosis venosa profundaSeguimiento de aneurisma de aorta abdominalTécnicasLocalización de vasos para punciónPunción de colecciones (absceso, quiste, etc.)Bloqueos nerviososParacentesisToracocentesisArtrocentesis |
Seguidamente, se exponen 2 casos clínicos en los que la utilización de la ED ha servido a los objetivos anteriormente explicados.
Caso 1Hombre de 80 años con antecedentes de hepatitis C crónica que evoluciona hacia cirrosis hepática y carcinoma hepatocelular (diagnosticado en 2007). En los últimos 2 años ha ingresado en 5 ocasiones por encefalopatía hepática aguda. A partir del último ingreso en noviembre de 2009 entra en un programa domiciliario por PADES.
Controlado a domicilio desde el alta, en enero de 2011, inicia un deterioro progresivo del estado general, ictericia, flapping tremor, disminución del nivel de consciencia, aumento del perímetro abdominal, edemas en extremidades inferiores y ganancia de peso. En la anamnesis y exploración física no se objetiva transgresión dietética ni cambio de tratamiento, no se detecta causa infecciosa aguda y no se objetiva sangrado digestivo. En el análisis de sangre se objetiva empeoramiento de la función hepática y renal (INR 1,30, creatinina 289μmol/L, urea 21,5mmol/L, albúmina 24,0g/L, fosfatasa alcalina 287U/L, ASAT 164U/, ALAT 114U/L, GGT 304U/L, sodio 130mmol/L, potasio 5,7mmol/L, bilirrubina total 237,7μmol/L, bilirrubina no conjugada 39,0μmol/L, bilirrubina conjugada 111,0μmol/L). El análisis de orina descarta una infección.
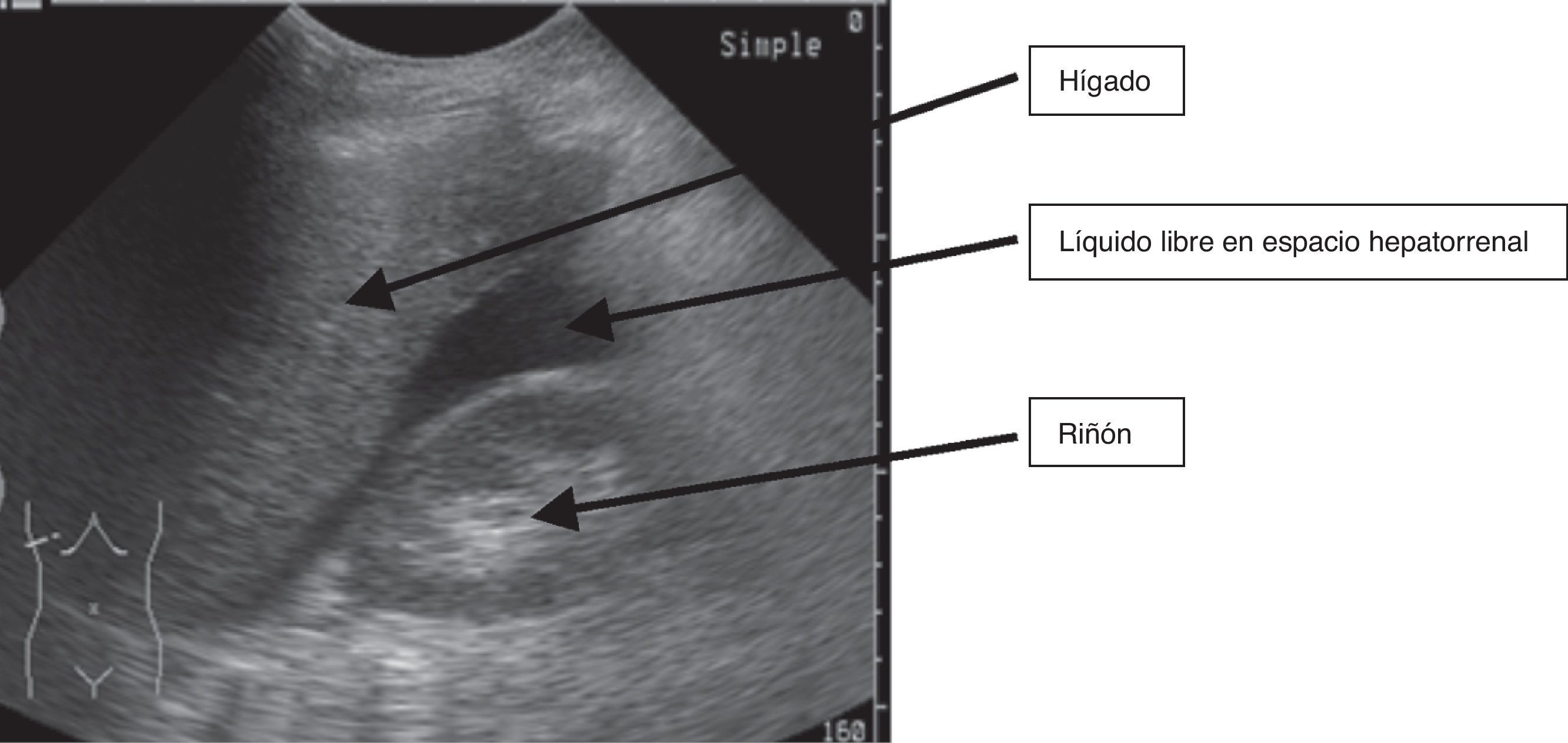
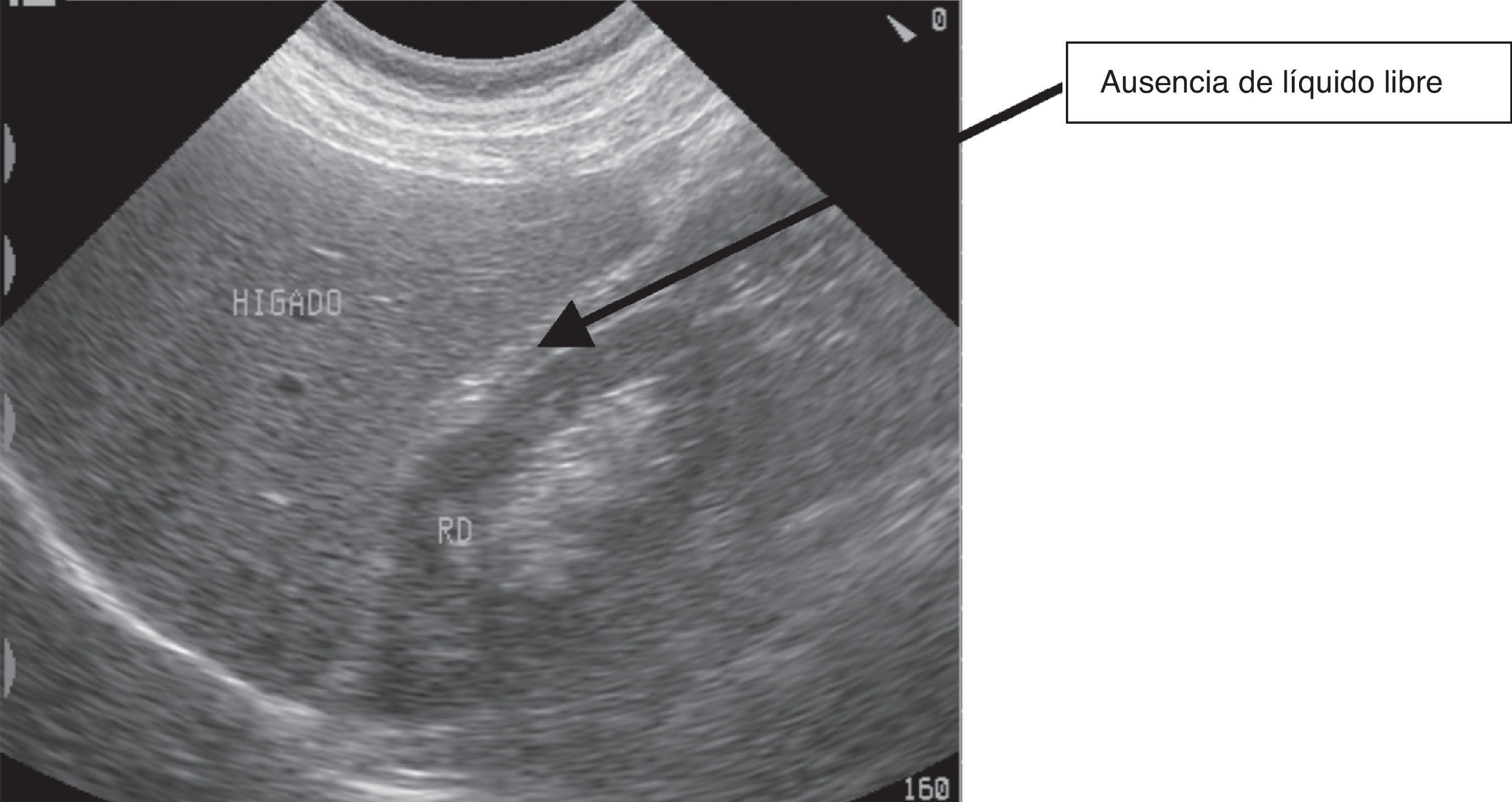
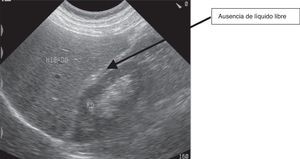
Ante la duda diagnóstica de presencia de ascitis, coincidiendo con la visita domiciliaria, se realiza una ecografía abdominal. Siguiendo el protocolo Focused Assessment with Sonography for Trauma (FAST5) de búsqueda de líquido libre peritoneal se detecta presencia de líquido en escasa cantidad no sugestivo de ascitis a tensión ni tributario de paracentesis evacuadora (fig. 1), ausente en el estudio reglado realizado 4 meses antes (estudio sin líquido libre, fig. 2). La evolución clínica, el empeoramiento de la función hepática junto con la presencia de líquido libre objetivado por ecografía orientan de un empeoramiento en el pronóstico de la enfermedad.
El deterioro es progresivo, agravándose la encefalopatía hepática. Previa información y consenso con la familia se decide iniciar sedación paliativa subcutánea domiciliaria. El paciente fallece a las pocas horas.
Caso 2Mujer de 68 años con antecedentes de cáncer de páncreas con metástasis hepáticas y prótesis endoluminal colédoco por ictericia obstructiva reciente.
Presenta clínica aguda de inflamación de la pierna izquierda y dolor mecánico.
En la exploración a domicilio se objetiva un aumento del perímetro de la extremidad inferior izquierda sin cambios en el color de la piel, sin signos de infección, discreto edema con fóvea y maniobra de Homanns positiva.
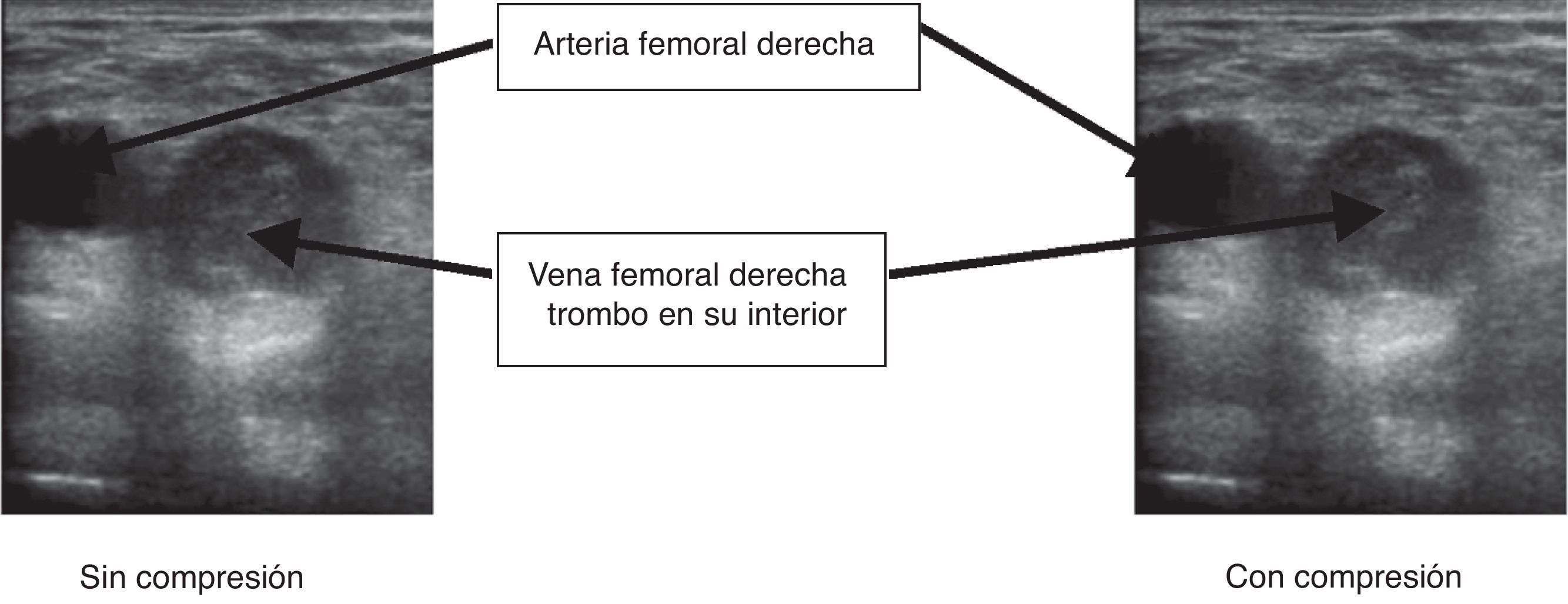
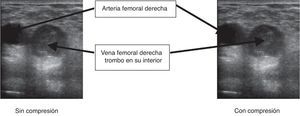
Ante la sospecha de trombosis venosa profunda se realiza una ecografía que confirma trombosis de la vena femoral (no compresibilidad de la vena, presencia de material ecogénico en su interior)7, hecho que permite iniciar tratamiento anticoagulante con heparina de bajo peso molecular a dosis terapéuticas sin necesidad de traslado al hospital (fig. 3). En el momento de escribir el artículo la paciente sigue en control por el equipo PADES.
ConclusionesLas ventajas de la práctica de la ED por MP son múltiples.
Para el paciente: la comodidad del hogar, la administración de cuidados a domicilio, la no necesidad del traslado al hospital y la espera, la sensación de que se están utilizando medios avanzados (no hay sensación de abandono tecnológico) para el control de su sintomatología.
Para el profesional: la comodidad de la autosuficiencia, la integración de una prueba complementaria en el propio domicilio del paciente mientras se explora a este, la ayuda necesaria para realizar técnicas a domicilio y la posibilidad de monitorizar la evolución de las diferentes enfermedades8.