La telangiectasia hemorrágica hereditaria, o síndrome de Rendu Osler Weber, es una enfermedad rara del tipo vascular, genética autosómica dominante. Se presenta el caso de un adulto joven que ingresó por déficit neurológico agudo caracterizado por déficit motor derecho y afasia debidos a infarto cerebral agudo. El paciente presentó historia de epistaxis previa, presencia de telangiectasias en la cavidad oral, anemia y acropaquias. Por ecografía Doppler transcraneal se evidenció un shunt derecha-izquierda y se identificó una MAV pulmonar como causa extracardiaca del shunt. Se concluyó el diagnóstico de telangiectasia hemorrágica hereditaria, se realizó embolización y posterior lobectomía inferior izquierda para corregir la MAV. El paciente egresó luego de culminado el estudio etiológico, se le brindó consejería genética y terapia de rehabilitación ambulatoria. Es importante realizar una evaluación integral en todo paciente joven con infarto cerebral sin factores de riesgo cardiovascular clásicos, pues los estudios diagnósticos adecuados y oportunos aumentan la probabilidad de identificación de la etiología, ayudan a prevenir la recurrencia de nuevos episodios cerebrovasculares y mejoran el pronóstico con una terapia adecuada.
Hereditary hemorrhagic telangiectasia or Rendu Osler Weber syndrome is a rare autosomal dominant genetic vascular disease. We present the case of a young adult who was admitted due to acute neurological deficit characterized by right motor deficit and aphasia due to acute ischemic stroke. The patient presented a history of previous epistaxis, presence of telangiectasias in the oral cavity, anemia and clubbing. A transcranial Doppler ultrasound revealed a right-left shunt and a pulmonary AVM was identified as the extracardiac cause of the shunt. The diagnosis of hereditary hemorrhagic telangiectasia is concluded, embolization is performed and subsequent left lower lobectomy correcting the AVM. The patient was discharged after the etiological study was completed, genetic counseling and outpatient rehabilitation therapy were provided. It is important to carry out a comprehensive evaluation in all young patients with stroke without classic cardiovascular risk factors, since carrying out appropriate diagnostic studies in a timely manner increases the probability of identifying the etiology, preventing the recurrence of new cerebrovascular events and improving the prognosis by providing adequate therapy.
El ictus es causa de una alta tasa de mortalidad y discapacidad a nivel mundial1. La mayoría de los ictus son debidos a una etiología identificable con factores de riesgo cardiovascular clásicos2. Sin embargo, en un porcentaje menor de pacientes no se logra identificar la etiología; esto es más evidente en países de ingresos bajos y medianos, en los que algunos exámenes de apoyo al diagnóstico no se encuentran disponibles en la mayoría de los centros hospitalarios públicos3.
En la población adulta joven existe un aumento en el porcentaje relativo de etiologías poco frecuentes4, por lo que es importante que cuando sucede un infarto o una hemorragia cerebral en esta población, se realicen exámenes de apoyo al diagnóstico según la disponibilidad del centro hospitalario que ayuden a identificar estas etiologías, con el fin de elaborar un plan de trabajo en estos pacientes de manera holística para unificar los demás hallazgos en el examen clínico sistémico.
Reportamos el caso de un paciente adulto joven con infarto cerebral por telangiectasia hemorrágica hereditaria (THH) secundario a mecanismo de embolia paradójica cerebral. Este artículo fue elaborado siguiendo las recomendaciones de la guía CARE para reporte de caso5.
Presentación del casoPaciente masculino de 30 años procedente de Lima (Perú), nacido de padres afrodescendientes, con historia personal de previa de epistaxis leve esporádica (una vez al mes) desde los 8 años, debido a varices nasales, actualmente cauterizadas. Además, mencionó antecedente de tabaquismo desde los 14 años y anemia de reciente diagnóstico, por lo cual recibía tratamiento con hierro por vía oral.
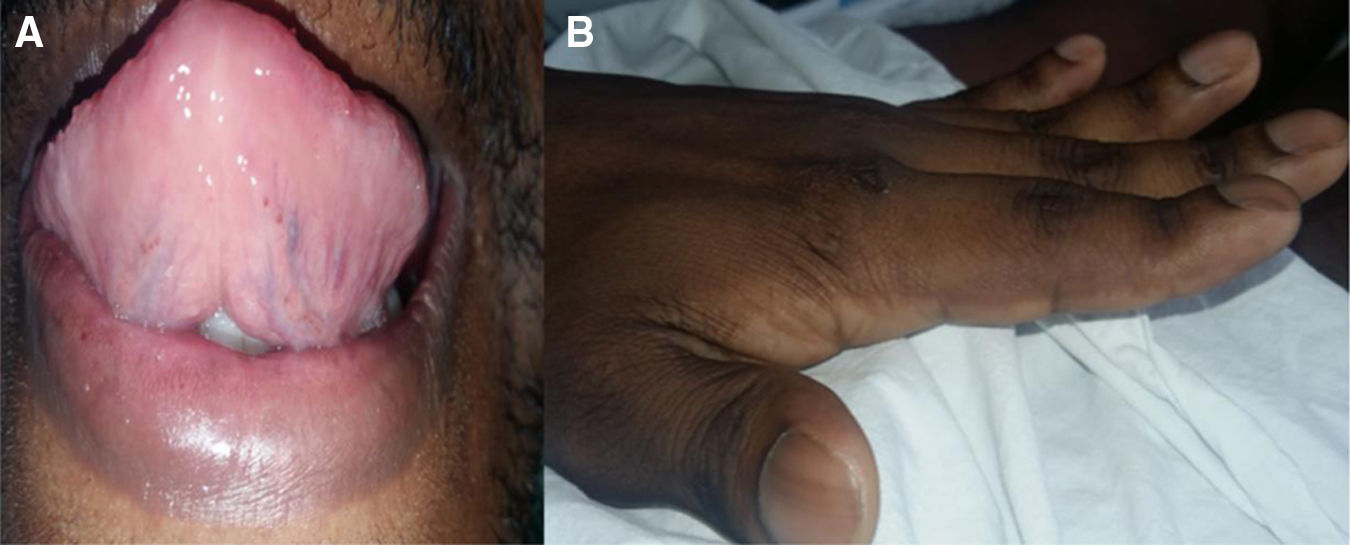
Acudió al servicio de urgencias luego de un día de evolución de déficit neurológico agudo caracterizado por afasia de comprensión grave y parálisis facial central completa con hemiplejía braquiocrural del hemicuerpo derecho (Escala del National Institutes of Healt Stroke Scale, NIHSS: 13 puntos). Se le realizó un examen físico general con los siguientes hallazgos: palidez en piel y escleras, acropaquias, telangiectasia en dorso de lengua, dolor a la palpación profunda en el cuadrante superior izquierdo, sin peritonismo ni visceromegalia (fig. 1). El resto del examen físico, sin alteraciones.
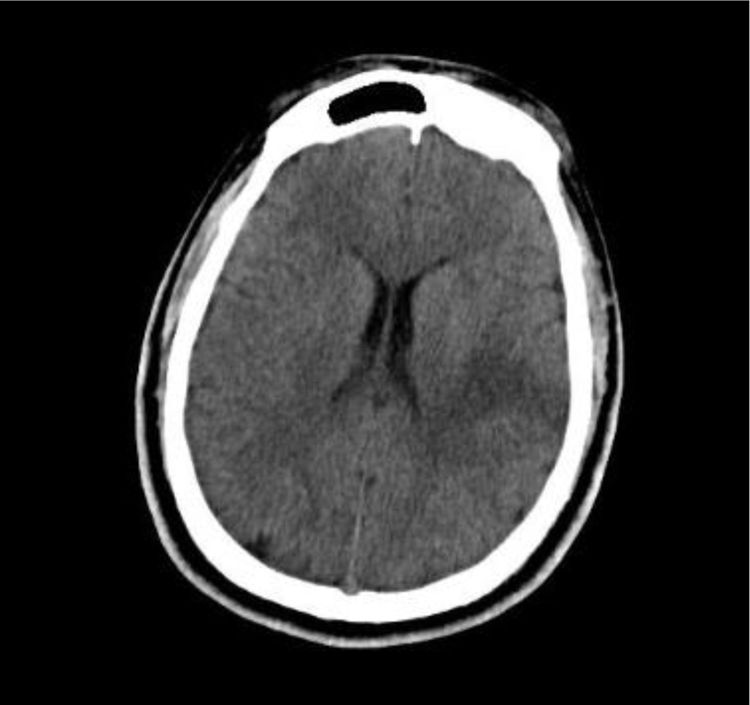
Por el déficit neurológico agudo descrito, compatible con enfermedad cerebrovascular grave, se le realizó tomografía de encéfalo, en la cual se evidenció una hipodensidad corticosubcortical en el lóbulo de ínsula, temporal posterior y tálamo izquierdos (fig. 2), por lo que se le diagnosticó infarto cerebral del territorio de ACM izquierda. Se realizó electrocardiograma, el cual mostró un ritmo sinusal sin otros hallazgos relevantes. Se decidió su hospitalización en el departamento de medicina interna para continuar con los exámenes etiológicos.
Como parte del estudio etiológico del infarto cerebral en el adulto joven, se le realizó un estudio Holter de 24 h, sin evidencia de arritmia cardiaca, y una ecocardiografía transtorácica, sin reporte de alteración estructural. En los exámenes laboratoriales se evidenció anemia grave microcítica hipocrómica (hemoglobina de 6,2g/dL), con presencia de eliptocitos y anisocitosis en la lámina periférica. Durante su hospitalización, presentó 2episodios de epistaxis, que requirieron taponamiento nasal anterior, y un cuadro de neumonía aspirativa, que superó con tratamiento antibiótico intravenoso empírico.
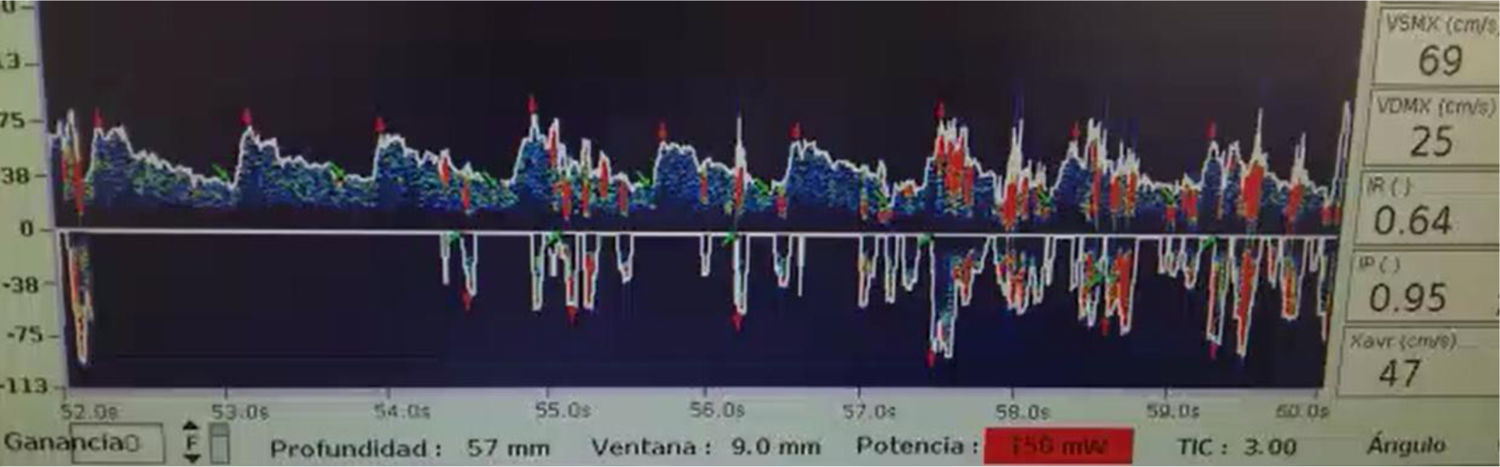
Se solicitó una evaluación al servicio de neurología para la realización de test de microburbujas por ultrasonografía Doppler transcraneal con el objetivo de descartar embolia cerebral paradójica. El resultado fue positivo, con múltiples HITS a partir del segundo 12, que fue confirmado con ecocardiografía transesofágica con presencia tardía significativa de microburbujas en el ventrículo izquierdo (60-100), lo que evidenció la presencia de un shunt extracardiaco (fig. 3).
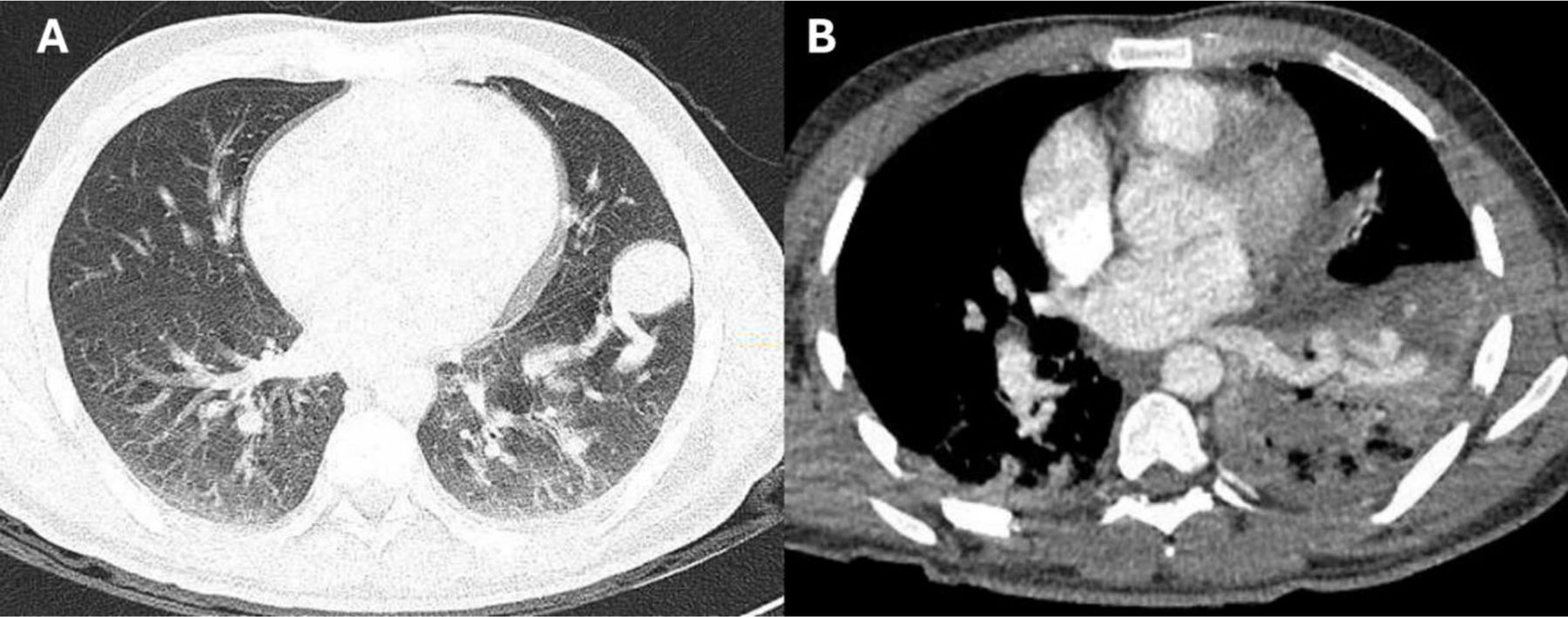
Como parte del estudio para identificar la localización del shunt extracardiaco, se realizó una tomografía pulmonar con presencia de malformación arteriovenosa (MAV) (fig. 4).
Tomografía pulmonar. A) TC de tórax simple, ventana parenquimal. Áreas de componente consolidativo atelectásico bilateral de predominio inferior izquierdo con un área noduliforme de 30mm periférica subpleural basal anteroizquierda adyacente al componente vascular. B) Angiotomografía de tórax. Se destacan estructuras vasculares anómalas a manera de malformación arteriovenosa en región inferoanteroizquierda dependiente de ramas segmentarias de la arteria pulmonar izquierda y eferencia hacia vena pulmonar inferoizquierda.
Fuente: Hospital Nacional Edgardo Rebagliati Martins, Servicio de Imagenología.
Se solicitó evaluación por cirugía de tórax y cardiovascular, se le realizaron aortografía y arteriografía bronquial izquierda, en las que se evidenció un área hipervascular basal izquierda con comunicación arteriovenosa y opacificación parcial de pseudoaneurisma en esa zona, dependiente de la arteria bronquial izquierda. Accesoriamente se apreció área hipervascular basal izquierda dependiente de la novena arteria intercostal de dicho lado. Se realizó microcateterismo y embolización de áreas hipervasculares con alcohol polivinílico (PVA) de 500 μs, con un adecuado bloqueo de las arterias embolizadas.
En la arteriografía pulmonar izquierda se advirtió presencia de MAV e imagen pseudoaneurismática redondeada de 3cm de eje mayor, dependiente de la rama tortuosa de la arteria pulmonar, proyectada a nivel basal externo izquierdo, con drenaje hacia las venas pulmonares. Debido a la marcada tortuosidad vascular, no fue posible la embolización percutánea, por lo que se efectuó lobectomía inferior izquierda, con presencia de adherencias pleuroparenquimales finas del lóbulo inferior izquierdo a pared posterior, vascularizadas. Los hallazgos histológicos fueron consistentes con MAV pulmonar parcialmente trombosada.
Por la historia de epistaxis, la presencia de telangiectasias en la cavidad oral y la MAV pulmonar, se diagnosticó de THH. Durante la estancia hospitalaria, se le brindó terapia de rehabilitación y se amplió el estudio en la búsqueda de otras MAV sistémicas (nasofibroscopia, endoscopia alta, colonoscopia, angiotomografía de encéfalo y una tomografía trifásica de abdomen superior), todo sin alteraciones. No se realizó estudio genético por limitación del recurso, al no encontrarse disponible en el hospital.
Al paciente se le indicó alta médica a los 5 meses de hospitalización, sin antiagregación ni anticoagulación, con mejoría del lenguaje y afasia leve (con escasos errores de nominación y comprendiendo órdenes simples y complejas); además, cursó con mejora en la fuerza muscular y hemiparesia leve faciobraquiocrural derecha (NIHSS: 4 puntos). Recibió consejería genética y continuó con terapia de rehabilitación de manera ambulatoria.
DiscusiónLa embolia paradójica cerebral es un concepto que describe el mecanismo por el cual un trombo localizado en la circulación venosa pasa a la circulación arterial cerebral, por un defecto cardiaco o extracardiaco6; el foramen oval permeable es el defecto más frecuente asociado a causas cardiacas7.
El diagnóstico de embolia paradójica cerebral se alcanza a través de la objetivación por medio ecográfico del trombo en el defecto intracardiaco que comunica ambas circulaciones o a través de signos indirectos de embolia arterial sin causa embolígena aparente y con demostración de un cortocircuito derecha-izquierda en cualquier área (cardiaca o extracardiaca)8.
En el caso de nuestro paciente, se identificó la embolia paradójica cerebral por medio de un examen llamado Doppler transcraneal (DTC), que es un estudio de bajo coste, disponible en la mayor parte de los centros de cuidado neurocrítico y fácil de realizar9, y que dio signos indirectos de shunt o cortocircuito derecha-izquierda, luego confirmado por la ecocardiografía transesofágica. El DTC es una técnica realmente útil para el estudio de cribado en pacientes adultos jóvenes en quienes se hayan descartado previamente causas aterotrombóticas o causas de cardioembolia clásicas, como arritmia cardiaca o lesiones cardiológicas estructurales9.
Una vez identificado el mecanismo causante del episodio cerebrovascular en nuestro paciente, el siguiente paso fue conocer la localización del shunt o cortocircuito derecha-izquierda, con la búsqueda de malformaciones vasculares extracardiacas. Conociendo que las principales causas de embolia paradójica cerebral extracardiaca son debidas a MAV torácicas y abdominales10, se prosiguió con los estudios de angiotomografía regionales, dando prioridad al estudio torácico y considerando el contexto clínico del paciente en el que había historia de epistaxis y acropaquias: se logró la identificación de la MAV pulmonar como la causa de la embolia en el paciente.
La THH, o síndrome de Rendu Osler Weber, es una enfermedad rara del tipo vascular, genética autosómica dominante, con una prevalencia mundial estimadad aproximada de 1 cada 5.000 habitantes11. Se reporta que en el 50% de los pacientes con THH aparecen MAV pulmonares, las cuales podrían predisponer a episodios embólicos12.
Para el diagnóstico de esta entidad, el panel de expertos de la segunda guía internacional de THH recomiendan que los médicos la diagnostiquen usando los criterios de Curacao o identificando una mutación causal13. Estos criterios diagnósticos clínicos de Curacao publicados en el 2000 son 4: historia de epistaxis espontánea recurrente, MAV visceral, telangiectasias mucocutáneas e historia familiar de primer grado con THH. Se estipula que para definir un caso como posible se debe cumplir, al menos, un criterio y, como caso confirmado, al menos 3 criterios14. En el caso de nuestro paciente, por la historia de epistaxis previa, la presencia de telangiectasias en la cavidad oral en el examen clínico y la evidencia de MAV pulmonar se confirmó el diagnóstico de THH.
Respecto a los análisis genéticos en esta enfermedad, el panel de expertos de la guía internacional de THH recomienda la realización de pruebas genéticas para la búsqueda de mutaciones de la secuencia de codificación de ENG (endoglin) y ACVRL1 (activin receptor-like kinase-1) y, en caso de ser negativos, se añade la prueba SMAD4 (mothers against decapentaplegic homolog 4) para identificar la mutación causante, los cuales están presentes en el 97% de los casos con criterios clínicos definitivos13.
Las manifestaciones neurológicas asociadas a la THH se clasifican15 en primarias cuando hay presencia de malformaciones vasculares en la región del cerebro o médula espinal y en secundarias cuando existe isquemia, infección (absceso) o hemorragia en el territorio neurológico, producto de una embolia paradójica o del sangrado de las lesiones primarias.
El infarto cerebral en los pacientes con THH es la manifestación inicial más frecuente y afecta a cerca de la tercera parte de los pacientes con THH y MAV pulmonar asociada. Los mecanismos de infarto de cerebral son: embolia paradójica por MAV, hiperviscosidad secundaria a hipoxemia crónica y embolia gaseosa debido a comunicación entre la vía aérea y la circulación pulmonar16.
El consenso internacional recomienda cribado en búsqueda de MAV en todo paciente con THH probable o confirmada y el uso de ecocardiografía transtorácica con contraste como método de primera elección13. En el caso de nuestro paciente, considerando que aún no se tenía el diagnóstico de THH y al ser los estudios iniciales negativos, se usó el DTC en busca de embolia paradójica, considerando que este es un examen práctico y que tiene un buen grado de concordancia con los hallazgos obtenidos por ecocardiografía transtorácica como métodos de cribado. Fue confirmado posteriormente por ecocardiografía transesofágica.
La embolización de las MAV pulmonares es la medida más eficaz de prevención de complicaciones neurológicas en los pacientes con THH. Cuando ya se ha presentado una complicación neurológica, como el infarto cerebral, se recomienda la corrección de la malformación vascular para evitar su recurrencia13,17.
Si el paciente presenta algún hallazgo sugestivo de aterotrombosis o cardioembolia que amerite antiagregación o anticoagulación, la guía internacional de THH recomienda hacer una valoración del riesgo/beneficio, pues la THH no es una contraindicación absoluta y se debe considerar el potencial riesgo de sangrado que presenten por la asociación con malformaciones vasculares en otras localizaciones13. En el caso de nuestro paciente, se optó por no dar terapia antiagregante ni anticoagulante después del evento cerebrovascular (ECV) y habiendo extirpado la MAV pulmonar mediante lobectomía, se tenía la seguridad de no recurrencia de un nuevo episodio de ECV por esta etiología.
En conclusión, se reporta el caso de un paciente adulto joven con infarto cerebral por embolia paradójica cerebral con shunt extracardiaco debido a MAV pulmonar en el contexto del diagnóstico de THH. Es importante una evaluación integral en todo paciente joven con infarto cerebral sin factores de riesgo cardiovascular clásicos, pues la realización de los estudios diagnósticos adecuados y de manera oportuna aumenta la probabilidad de identificar la etiología, previene la recurrencia de nuevos episodios cerebrovasculares y mejora el pronóstico con una terapia adecuada.
Consideraciones éticasEl consentimiento informado ha sido firmado por el paciente.
FinanciaciónLos autores declaran que no hubo fuentes de financiación externas. Los autores declaran no haber recibido financiamiento para la realización del reporte; ni tener relaciones financieras con organizaciones que podrían tener interés en el artículo publicado en los últimos 3años.
Contribuciones de autoríaMSM y MAV han participado en la concepción y diseño del artículo, recolección y obtención de los datos, redacción y revisión crítica del artículo y aprobaron la versión final.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses ni tener otras relaciones o actividades que podrían influir sobre el artículo publicado.