El linfoma primario del sistema nervioso central (LPSNC) es un subtipo poco frecuente de linfoma no Hodgkin1 que se origina en el cerebro, los ojos, las leptomeninges, los ganglios de la base, las regiones periventriculares y, de forma infrecuente, en la médula espinal2. Corresponde al 3% de los tumores primarios del SNC3 y al 1-2% de todos los linfomas extranodales4, de los cuales solo el 1% estarían ubicados en la base del cráneo, resultando la localización en el clivus como una entidad infrecuente que, además, asocia un debut clínico atípico debido al compromiso de múltiples nervios craneales no esperada en los linfomas extranodales5,6.
Hasta el 10% de los casos de linfoma de cualquier localización pueden cursar con algún tipo de afectación neurológica7, cifras que van en aumento y llegan a 30 casos/10.000.000 habitantes/año; se plantea que su impacto ha sido mayor por el creciente número de pacientes inmunodeprimidos8.
Respecto a la edad de presentación, se describen 2 picos: el primero entre la tercera-cuarta década, correspondiendo a pacientes con algún tipo de inmunodeficiencia, y un segundo pico de menor incidencia en individuos en la sexta década de la vida9.
Las manifestaciones clínicas más esperadas son deterioro cognitivo y cefalea, focalidades neurológicas o convulsiones9. Los hallazgos reportados en neuroimagen son variables, encontrándose en la TC de cráneo tumoraciones únicas o múltiples, redondeadas u ovaladas, bien delimitadas y habitualmente de carácter hiperdenso rodeadas de una hipodensidad, con moderado realce y captación homogénea; los de localización periférica realzan en anillo10.
En la RM se visualizan como lesiones hipointensas en secuencias T1 e isointensas en T2, respecto a la sustancia gris, con realce variable según el estado inmunológico; así, los pacientes inmunosuprimidos tendrán generalmente un patrón de realce anular y los inmunocompetentes un realce homogéneo; respecto a los estudios de imágenes ponderadas en difusión, presentan áreas de restricción en el 90% de los casos11.
El diagnóstico definitivo requiere la realización de estudios histopatológicos. Por lo que respecta al esquema de tratamiento del LPSNC, el recomendado es la quimioterapia basada en metotrexato a altas dosis solo o asociado a otras drogas (citarabina, rituximab). La radioterapia es una opción, pero por la neurotoxicidad reportada con la asociación a metotrexato, no se recomienda en combinación12.
Los LPSNC tienen peor pronóstico que los linfomas sistémicos, con supervivencia media sin tratamiento de 2-4meses tras el diagnóstico12.
Presentamos el caso de una paciente femenina de 65años de edad sin antecedentes personales ni familiares de importancia, quien consultó por cuadro clínico de 2meses de evolución de cefalea hemicraneana derecha, de inicio insidioso, continua, de tipo opresivo y moderada intensidad. Además, refería disminución de la agudeza visual, náuseas y disfagia.
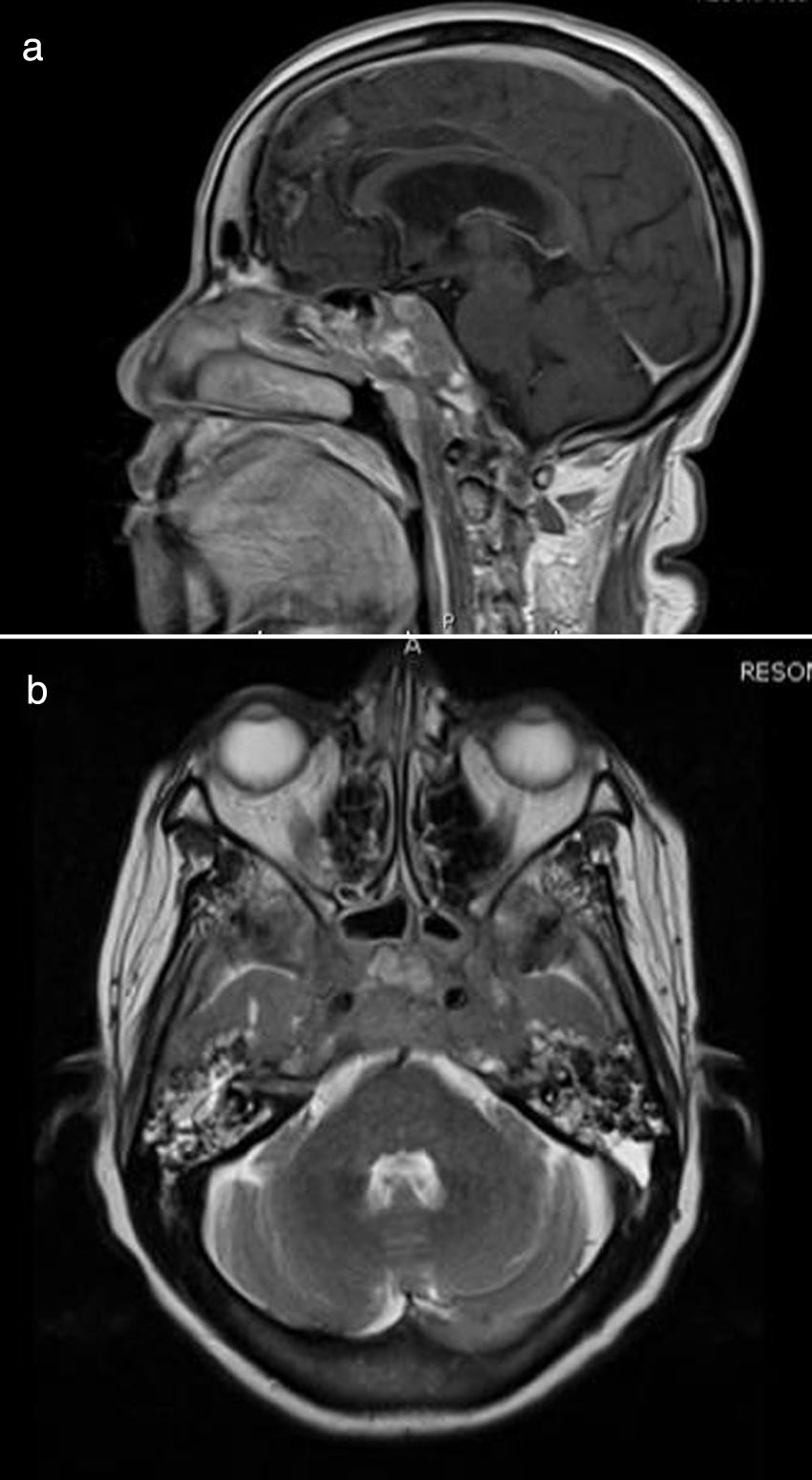
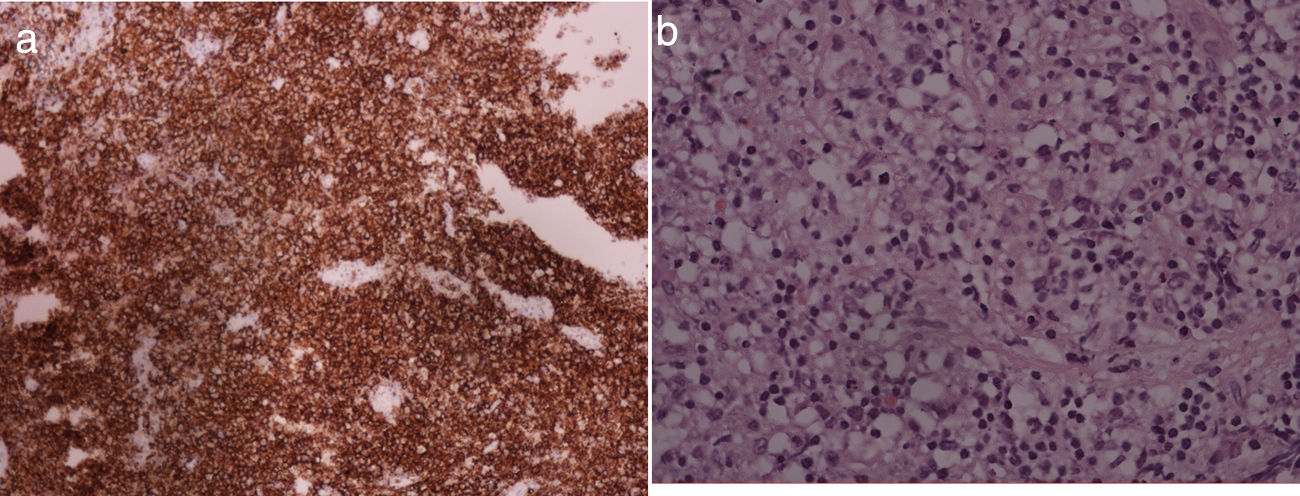
Al examen físico, se encontró ptosis palpebral derecha, parálisis de IVpar derecho y del VIpar bilateral, macroglosia y desviación de la lengua hacia la derecha al protruirla. Por lo anterior se indicó RM cerebral, en la cual se evidenció lesión hiperintensa que realzaba al contraste a nivel de la base del cráneo, extendiéndose desde el esfenoides hasta el clivus (fig. 1). Posteriormente se realizó biopsia incisional a través de abordaje endoscópico transesfenoidal de la lesión del clivus, la cual fue compatible histopatológica e inmunohistoquímicamente con infiltración linfocitaria atípica, sugestiva de linfoma de célulasB grandes, con positividad para CD45 y predominio del 80% de CD20 (fig. 2). Adicionalmente, expresaba BCL2, pero no BCL6.
a)El corte sagital de RM cerebral ponderada en T1+c evidencia lesión ocupante de espacio en la parte posterior de los senos esfenoidales con infiltración a clivus, silla turca y senos cavernosos. b)El corte axial muestra lesión hiperintensa en T2 que ocupa la región posterior de senos esfenoidales, clivus y senos cavernosos. (Imágenes pertenecientes a la paciente.).
Fue estudiada con TC de tórax, abdomen y pelvis; punción lumbar para citología y citometría de flujo; biopsia de médula ósea, y se descartó compromiso extracraneal. Los exámenes de laboratorio, incluida la LDH sérica, fueron normales.
Desenlace clínico: una vez definido el diagnóstico, se indicó iniciar tratamiento combinado con quimioterapia y radioterapia, lo cual no se pudo llevar a cabo debido a que la paciente falleció durante la hospitalización por una sepsis de foco pulmonar.
El caso descrito está en relación con el infrecuente diagnóstico de LPSNC en paciente inmunocompetente confirmado por imagenología, histopatología e inmunotipificación. Dentro de las características atípicas del caso, cabe resaltar el estado de inmunocompetencia y la localización en el clivus (ya que se describe solo en el 1% de los linfomas extranodales). La presentación clínica fue inusual por el compromiso de múltiples pares craneales, ya que cuando llega a suceder es al final de la enfermedad, cuando infiltra las leptomeninges. Otro hallazgo infrecuente fue la normalidad en los niveles de LDH, ya que esta suele estar elevada como un claro indicador de la capacidad proliferativa del linfoma. Respecto a la inmunotipificación, los protooncogenes Bcl2 eran positivos, situación que suele asociarse a los linfomas de células foliculares y no a losB de células grandes, siendo un marcador de peor pronóstico; además, la negatividad para Bcl6 también es atípica, siendo otro indicador de mal pronóstico.
Conflicto de interesesNinguno declarado por los autores.