Si bien las consultas presentadas por el por el sistema de emergencias al servicio de Neurología son frecuentes comparadas con otras especialidades clínicas, existe una dificultad en la interpretación de los síntomas neurológicos por parte de médicos en formación.
ObjetivosConocer los motivos de consulta neurológicos y la interpretación de los casos por médicos en formación no neurológica y neurológica en el ámbito de la urgencia.
Métodos y pacientesEstudio prospectivo, observacional. Se incluyó a los pacientes que concurrieron al servicio de Guardia central durante el periodo comprendido entre junio del 2013 hasta mayo del 2014, evaluándose 142 interconsultas realizadas al servicio de Neurología por médicos en formación.
ResultadoEl grado concordancia obtenido entre los médicos neurólogos y el diagnóstico final fue bueno (kappa weighted = 0,877), mientras que en el de los médicos de guardia no hubo grado de concordancia (kappa weighted = 0,268).
ConclusionesLos motivos de consulta neurológica más frecuentes en nuestra institución presentaron una distribución de frecuencia similar a los reportados en la literatura, siendo el más frecuente accidente cerebrovascular. Existen fallas diagnósticas en el momento de abordar a un paciente neurológico en el ámbito asistencial de la urgencia, evidenciándose neurofobia, encontrándose que no hubo grado de concordancia significativa entre los médicos de guardia y los neurólogos.
Althougth consultancies presented by the emergecy room at the Neurology service are quite more frecuent compared to other clinical especialities, an interpretation dificulty of neurological symtoms is experimented by trainee doctors.
ObjectivesTo learn and find out the reasons for neurological consult and to interpret the cases by both, non-neurological and neurological trainee doctor in the emergency environment.
Methodology and patientsProspective study and observation. Patients who attended the emergency room from June 2013 until May 2014 were included. 142 interconsultancies were carried out at the neurology service by trainee doctors.
ResultThe of agreement between neurologists and the final diagnosis was good. (kappa weighted=0.877) whereas the diagnosis made by on guard doctors came to no agreement (kappa weighted 0.268).
ConclusionsThe most frequent reasons for neurological consult, at our institution presented a frecuency distribution similar to the ones reported in theory (literature), being the most frecuent stroke.
There are some diagnostic failures at the moment of assisting neurological patient in emergency assistance with evident neurophobia. There was no significant accordance between the guard doctors and neurologists.
Las guardias de emergencias constituyen un espacio de abundante demanda médica. En nuestro medio, se suman frecuentemente dificultades debido al gran número de pacientes evaluados y a la variabilidad de las consultas, lo que conlleva a escasa disponibilidad de tiempo dedicado para cada caso en particular. Dichas consultas son abordadas por médicos en formación y/o especialistas cuya orientación no siempre es emergentológica. Este fenómeno es posible que contribuya a ampliar las diferencias entre profesionales en cuanto al abordaje inicial de cada caso neurológico, generando así variabilidad terapéutica y muchas veces incertidumbre. Ante esta situación se ha observado que especialidades de segundo nivel, como es el caso de la Neurología, han cobrado presencia en las guardias institucionales en las últimas décadas. Según datos aportados por la Academia de Neurología Americana, los motivos de consulta neurológica constituyen entre el 2,6 y el 14% de las consultas realizadas en servicios de Urgencias y entre el 2 y el 17% en atención primaria1.
Los pacientes neurológicos suelen ser vistos como un problema para el médico de guardia debido a miedo o falta de conocimiento, según estudios nacionales que así lo evidenciaron2. El objetivo del presente estudio es conocer el grado de variabilidad interobservador entre los profesionales de atención primaria y neurólogos mediante el análisis de casos reales evaluados en el servicio de Guardia central.
Métodos y pacientesPacientesSe incluyó en el estudio a todos los pacientes que concurrieron al servicio de Guardia central perteneciente al Sanatorio Allende durante el periodo comprendido entre junio del 2013 y mayo del 2014, que luego de ser vistos por médicos de atención primaria en formación requirieron de una evaluación neurológica para esclarecer su diagnóstico. Fueron excluidas las interconsultas telefónicas, los pacientes evaluados por especialistas neurólogos previos a la consulta por guardia de Urgencias y los usuarios derivados con un diagnóstico realizado en otra institución, así como los pacientes menores de 17 años.
MétodoSe realizó una encuesta semiestructurada para la recolección de datos donde se comparó la impresión diagnóstica del médico en formación no neurológica con un médico en formación neurológica (tabla de doble entrada). El diagnóstico presuntivo del médico en formación neurológica de guardia se llevó a cabo mediante la anamnesis y el examen físico, sin la utilización de métodos complementarios de diagnósticos. El trabajo clínico estuvo sujeto a las reglas de buena práctica clínica, según la Declaración de Helsinki de la Asociación Médica Mundial3.
Análisis estadísticoLos datos obtenidos fueron analizados mediante el programa estadístico Medcalc® como herramienta de cálculo, lo que permitirá evaluar el grado de variabilidad entre las hipótesis diagnósticas del médico de emergencias respecto al médico neurólogo, según el índice o coeficiente kappa. La significación estadística usada será: C. kappa>0,8 (grado de concordancia bueno), C. kappa>0,7 (grado de concordancia aceptable) y C. kappa<0,7 (no hay grado de concordancia).
ResultadosDel total de las interconsultas (n=142) incluidas, 81 pacientes fueron mujeres y 61 hombres, con una franja etaria que abarcó desde los 17 años hasta los 91(44±20). El 54,92% (n=78) del total de interconsultas fueron solicitadas por médicos de guardia de Urgencias en formación. El 30,28% (n=43) no examinaba al paciente con un examen neurológico efectivo antes interconsultar.
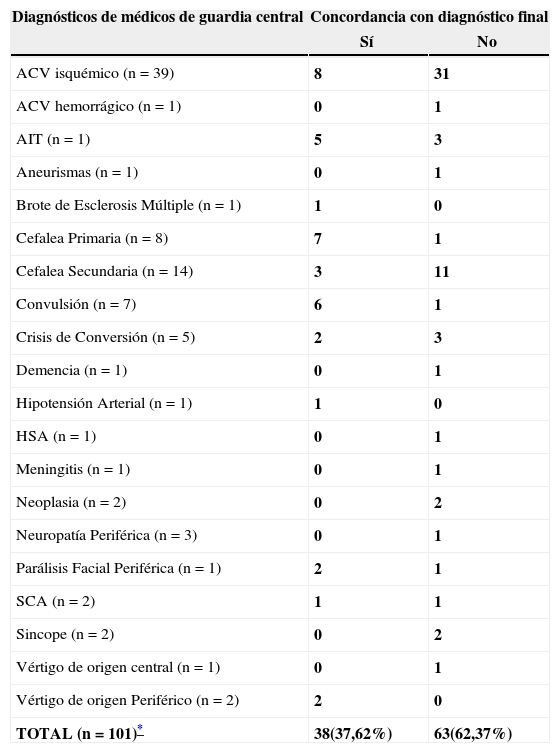
Además, se destaca que en un 28,87% (n=41) no se formuló diagnóstico presuntivo por parte del médico interconsultor. La cefalea primaria y la crisis conversiva fueron los diagnósticos que ofrecieron mayor dificultad y preocupación. Los principales diagnósticos presuntivos, motivo de la realización de la interconsulta al servicio de Neurología, fueron accidente cerebrovascular isquémico (n=39), cefalea secundaria (n=14), cefalea primaria (n=8) y accidente isquémico transitorio (n=8), representados en la tabla 1 con su grado de concordancia respecto al diagnóstico final. Los motivos de consultas con sus frecuencias y grado de concordancia se muestran en la tabla 1. Se puede apreciar el índice kappa calculado según los datos numéricos expuestos en la tabla 2; la concordancia obtenida entre los médicos en formación neurológica y el diagnostico final fue bueno (kappa weighted = 0,877), mientras que el de los médicos en formación de guardia no hubo grado de concordancia (kappa weighted = 0,268).
Impresiones diagnósticas realizadas por Médicos de Guardia Central y su concordancia con el Diagnostico final así como la correspondiente al servicio de neurología
| Diagnósticos de médicos de guardia central | Concordancia con diagnóstico final | |
|---|---|---|
| Sí | No | |
| ACV isquémico (n = 39) | 8 | 31 |
| ACV hemorrágico (n = 1) | 0 | 1 |
| AIT (n = 1) | 5 | 3 |
| Aneurismas (n = 1) | 0 | 1 |
| Brote de Esclerosis Múltiple (n = 1) | 1 | 0 |
| Cefalea Primaria (n = 8) | 7 | 1 |
| Cefalea Secundaria (n = 14) | 3 | 11 |
| Convulsión (n = 7) | 6 | 1 |
| Crisis de Conversión (n = 5) | 2 | 3 |
| Demencia (n = 1) | 0 | 1 |
| Hipotensión Arterial (n = 1) | 1 | 0 |
| HSA (n = 1) | 0 | 1 |
| Meningitis (n = 1) | 0 | 1 |
| Neoplasia (n = 2) | 0 | 2 |
| Neuropatía Periférica (n = 3) | 0 | 1 |
| Parálisis Facial Periférica (n = 1) | 2 | 1 |
| SCA (n = 2) | 1 | 1 |
| Sincope (n = 2) | 0 | 2 |
| Vértigo de origen central (n = 1) | 0 | 1 |
| Vértigo de origen Periférico (n = 2) | 2 | 0 |
| TOTAL (n = 101)* | 38(37,62%) | 63(62,37%) |
| Diagnósticos de neurólogos | Concordancia con diagnóstico final | |
|---|---|---|
| Sí | No | |
| ACV isquémico (n=16) | 13 | 3 |
| ACV hemorrágico (n=2) | 1 | 1 |
| AIT (n=7) | 6 | 1 |
| Aneurismas (n=3) | 0 | 3 |
| Brote de esclerosis múltiple (n=2) | 2 | 0 |
| Cefalea primaria (n=26) | 23 | 3 |
| Cefalea secundaria (n=7) | 4 | 3 |
| Convulsión (n=15) | 12 | 3 |
| Crisis de conversión (n=14) | 14 | 0 |
| Encefalitis (n=2) | 0 | 2 |
| Gastroenteritis aguda (n=1) | 1 | 0 |
| Hipotensión arterial (n=1) | 1 | 0 |
| Intoxicación por benzodiacepinas (n=1) | 1 | 0 |
| Neoplasia (n=2) | 2 | 0 |
| Neuropatía periférica (n=3) | 1 | 2 |
| Parálisis facial periférica (n=11) | 10 | 1 |
| SCA (n=7) | 7 | 0 |
| Simulación (n=1) | 1 | 0 |
| Sincope (n=4) | 4 | 0 |
| Síndrome medular (n=3) | 2 | 1 |
| Traumatismo craneoencefálico (n=3) | 3 | 0 |
| Vértigo de origen periférico (n=11) | 11 | 0 |
| Total (n=142) | 119(83,80%) | 23(16,14%) |
ACV= Accidente Cerebrovascular; AIT = Accidente Isquémico Transitorio; HSA = Hemorragia Subaracnoidea; SCA = Síndrome Confusional Agudo
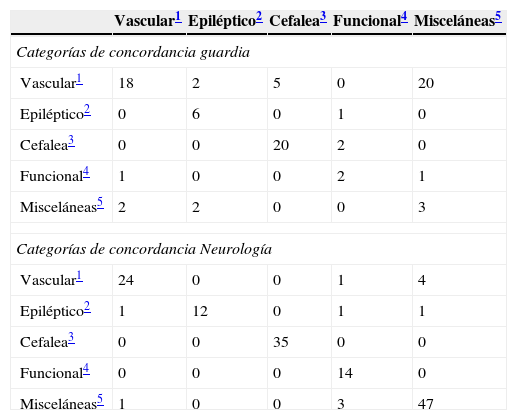
Kappa Guardia (0.268) y kappa neurología (0,887) y sus categorías neurológicas
| Vascular1 | Epiléptico2 | Cefalea3 | Funcional4 | Misceláneas5 | |
|---|---|---|---|---|---|
| Categorías de concordancia guardia | |||||
| Vascular1 | 18 | 2 | 5 | 0 | 20 |
| Epiléptico2 | 0 | 6 | 0 | 1 | 0 |
| Cefalea3 | 0 | 0 | 20 | 2 | 0 |
| Funcional4 | 1 | 0 | 0 | 2 | 1 |
| Misceláneas5 | 2 | 2 | 0 | 0 | 3 |
| Categorías de concordancia Neurología | |||||
| Vascular1 | 24 | 0 | 0 | 1 | 4 |
| Epiléptico2 | 1 | 12 | 0 | 1 | 1 |
| Cefalea3 | 0 | 0 | 35 | 0 | 0 |
| Funcional4 | 0 | 0 | 0 | 14 | 0 |
| Misceláneas5 | 1 | 0 | 0 | 3 | 47 |
El abordaje del paciente con sintomatología neurológica supone, generalmente, un desafío para la mayoría de los médicos no neurólogos, llevando, en la mayoría de los casos, al error2. Esto representa una problemática en salud debido al elevado número de enfermedades del cerebro; reportes de la última década estiman que representan la tercera parte de la patología humana por frecuencia, carga médica y económica2,4,5.
La toma de decisiones y la resolución de problemas en el momento de evaluar a un paciente con síntomas neurológicos presentan déficits, posiblemente debido a la dificultad de aplicar el conocimiento de las ciencias básicas en situaciones prácticas2,6. Un estudio realizado en la Universidad Nacional de Singapur evaluó la presencia de neurofobia mediante un cuestionario sobre el conocimiento, el interés, la dificultad percibida en Neurología y la confianza en el manejo de pacientes neurológicos en comparación con otras 7 subespecialidades en 158 estudiantes de medicina y 131 médicos en formación, encontrando una prevalencia del 47,5% de neurofobia en los estudiantes de medicina, el más alto entre todas las subespecialidades médicas, y el 36,6% en los médicos en formación7.
Por medio de nuestro estudio, pudimos establecer estas apreciaciones teóricas pero en el ámbito de práctica. Como muestran los datos obtenidos, un considerable porcentaje de consultas al servicio de Neurología se llevó acabo sin realizar un correcto examen clínico neurológico y sin la elaboración de un diagnóstico presuntivo. Es evidenciable el temor a subdiagnosticar un accidente cerebrovascular y cefaleas secundarias.
La neurofobia es un fenómeno de aparición temprana, observada ya en los primeros años de la formación médica6,8. Una explicación posible radica en la falta de formación teórica y práctica, tanto de pregrado y como posgrado, combinada con poco interés por parte de los médicos en formación7,9-12. El estudio de la neurología despierta poco interés entre los estudiantes de medicina y los médicos no neurólogos; además, esta área de la ciencia es percibida como de difícil comprensión, sobre todo al estudiarse neuroanatomía y fisiología. Una fundamentación establecida por algunos autores radica en que se dictan a destiempo, desacoplado a la complejidad de la materia y al desarrollo intelectual del estudiante de medicina lo que llevaría al déficit en la comprensión7,11,13-15. Distintos interrogantes surgen en el momento de intentar encontrar una solución a la neurofobia. ¿Es en el ámbito del pregrado o posgrado donde se debe actuar?2,10,15 Quizá dicho temor se desarrolla durante la formación de pregrado e incluso es causada por la misma2,16, por lo cual es necesario replantearse el curriculo médico y elaborar algoritmos que guíen al médico generalista17 en la toma de decisiones en la guardia de Urgencias, a fin de evitar demoras en el diagnóstico y disminuir el costo generado por la realización de estudios complementarios no dirigidos. Los estudiantes y los médicos en formación, según algunas encuestas, consideran que la enseñanza en neurología podría mejorarse mediante una mayor exposición a los pacientes y más tutoriales13,15. Neurólogos de diversas nacionalidades han comenzado a adoptar estrategias pedagógicas, como la integración de la Neurología clínica con la neurociencia básica con la finalidad de mejorar el aprendizaje de pregrado6,18.
ConclusiónPor medio del siguiente estudio realizado en el ámbito asistencial formativo, podemos establecer fallas diagnósticas en el momento de abordar a un paciente neurológico evidenciándose temor, o neurofobia, a supradiagnosticar accidentes cerebrovasculares o cefaleas secundarias; errores al catalogar la gravedad de los cuadros, al considerar emergencias motivos de consultas sin gravedad alguna, y también constatamos la ausencia de diagnósticos presuntivos en un tercio de los médicos interconsultores. En Neurología, el examen físico, la anamnesis y el correcto conocimiento de los mecanismos neurobiológicos continúan siendo las bases de las hipótesis diagnósticas. Estos pilares forman parte de la currícula médica y son los que se deberían enfatizar para poder lograr menor temor y mayor efectividad en los médicos de atención primaria.
Responsabilidades éticasProtección de personas y animalesLos autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datosLos autores declaran que en este artículo no aparecen datos de pacientes.
Derecho a la privacidad y consentimiento informadoLos autores declaran que en este artículo no aparecen datos de pacientes.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.