La esclerosis múltiple es una enfermedad autoinmune que daña el sistema nervioso central, causando deterioro neurológico. Su impacto en la calidad de vida y los costos médicos es significativo. Es esencial proporcionar tratamiento farmacológico y promover la actividad física para mejorar el bienestar. Sin embargo, en Colombia, barreras como las desigualdades sociales y el acceso limitado a centros de salud dificultan esto. Implementar programas de actividad física y rehabilitación a través de la telemedicina podría superar estas barreras y beneficiar a los pacientes. Es crucial abordar esta necesidad para mejorar la salud de quienes padecen esclerosis múltiple en Colombia.
Multiple sclerosis is an autoimmune disease that damages the central nervous system, causing neurological impairment. Its impact on quality of life and medical costs is significant. Providing pharmacological treatment and promoting physical activity are essential to enhance well-being. However, in Colombia, barriers such as social inequalities and limited access to healthcare facilities hinder this. Implementing physical activity and rehabilitation programs via telemedicine could overcome these barriers and benefit patients. Addressing this need is crucial to improve the health of those suffering from multiple sclerosis in Colombia.
La esclerosis múltiple (EM) se distingue como una enfermedad autoinmune del sistema nervioso central, caracterizada por un proceso inflamatorio de desmielinización y daño axonal, los cuales constituyen el sustrato patológico del daño neurológico irreversible1. Esta condición se manifiesta con una amplia gama de síntomas, que van desde alteraciones sensoriales hasta dificultades en la marcha, problemas visuales, disfunción intestinal y urinaria, deterioro cognitivo y emocional, así como mareos, vértigos y complicaciones sexuales, entre otros2.
En Colombia, se observa que la mayoría de los pacientes diagnosticados con EM se concentran en el grupo de edad entre 40 y 50 años, con una prevalencia de 24,64 por cada 100.000 habitantes. Estas cifras son especialmente prominentes en ciertas regiones del país, como Bogotá, Quindío y Risaralda3. Es importante resaltar que durante el período de 2008 a 2013, la EM fue responsable de la mayor tasa de mortalidad entre las enfermedades huérfanas en ambos sexos4.
Además del impacto médico, la EM puede tener repercusiones significativas en la calidad de vida de los pacientes. Por ejemplo, en un estudio realizado en la ciudad de Medellín con una cohorte de 56 pacientes con EM, se observó que todas las dimensiones del cuestionario SF-36 estaban afectadas, siendo las dimensiones de salud general y función física las más comprometidas, con una media de 48,3±22,6 y 38,5±33,5, respectivamente5. Otro estudio llevado a cabo en la misma ciudad, con 173 pacientes con EM, reveló que solo el 35,8% de los pacientes conservaban su empleo, y de ese porcentaje, únicamente el 24,3% mantenía el mismo rendimiento laboral debido a la enfermedad6. Además, en este mismo estudio se estimó que el 90% de los pacientes tenían un riesgo moderado de desarrollar depresión, siendo el dominio físico el más afectado.
Finalmente, es crucial considerar el impacto económico en los costos de atención médica. Esto puede desestabilizar el sistema de salud actual en Colombia, que se financia principalmente a través de las cotizaciones de los trabajadores. Los gastos asociados con la EM pueden ser considerablemente elevados, ejerciendo una presión adicional sobre los recursos disponibles. Por ejemplo, según datos recopilados entre 2003 y 2008, los costos anuales por paciente podían alcanzar hasta 50.581.216 pesos colombianos, equivalentes a 25.713 dólares estadounidenses según la tasa de cambio media de esa época7. Además, para el año 2014, se estimó que el gasto en medicamentos para pacientes con EM fue de 85.990.322.849 pesos colombianos, lo que equivale a 42.952.209 dólares estadounidenses según la tasa de cambio media para ese año3.
Dicho esto, se hace evidente la necesidad apremiante de abordar de manera exhaustiva la problemática de la EM en el contexto colombiano. Esto conlleva no solo la provisión de tratamiento farmacológico adecuado, sino también la adopción de un enfoque integral que contemple aspectos como la atención psicológica, la educación, el respaldo social y, sobre todo, la implementación de programas destinados a fomentar la actividad física entre esta población, dado que la actividad física desempeña un papel fundamental en la mejora de la calidad de vida global de los pacientes con EM8,9.
Un ejemplo destacado de este enfoque integral es el programa BETAPLUS, creado en el año 2001, que ha demostrado su efectividad al contar con múltiples profesionales dedicados al bienestar general del paciente. Desde la fisioterapia, se implementan estrategias basadas en actividad física para potenciar la capacidad física y motora de cada paciente, lo que se refleja positivamente en su calidad de vida10.
Sin embargo, es crucial tener en cuenta la gran brecha de desigualdad económica presente en el contexto colombiano11, la cual podría generar barreras significativas en el acceso a programas de actividad física y rehabilitación para pacientes con EM. Estas barreras pueden estar relacionadas con la dificultad de desplazamiento por los territorios, dado que los servicios de salud están actualmente centralizados y las poblaciones de las periferias podrían tener dificultades para acceder a la atención12,13. Además, la falta de una infraestructura adecuada para personas con movilidad reducida, como sillas de ruedas, junto con los tiempos prolongados de transporte debido a la congestión vial o la distancia geográfica, especialmente para aquellos que residen en zonas montañosas, pueden restringir la movilidad dentro de las áreas urbanas centrales14–16. Esta situación no solo dificulta el acceso a los servicios de rehabilitación y actividad física, sino que también implica costos adicionales en términos de transporte público.
En este contexto, resulta crucial promover el desarrollo e implementación de programas de actividad física y rehabilitación apoyados por tecnología en países como Colombia. Esta medida podría ayudar a superar numerosas barreras y desafíos, facilitando el acceso a programas preventivos y de atención para la población con EM. En este sentido, esta revisión busca enfatizar la importancia de adoptar programas de promoción de actividad física y rehabilitación dentro del marco de la telemedicina en Colombia, con el fin de asegurar un acceso equitativo y mejorar la calidad de vida de las personas afectadas por esta enfermedad.
La importancia de la actividad física en la esclerosis múltipleEn sus guías más recientes, la Organización Mundial de la Salud recomienda que los adultos realicen entre 150 y 300min de actividad física moderada aeróbica, o bien entre 75 y 150min de actividad aeróbica vigorosa a la semana17. Asimismo, aconseja realizar al menos 2 sesiones de fortalecimiento muscular por semana, es decir, entrenamiento de fuerza. Estas directrices se aplican tanto a adultos mayores como a personas con enfermedades crónicas y en situación de discapacidad.
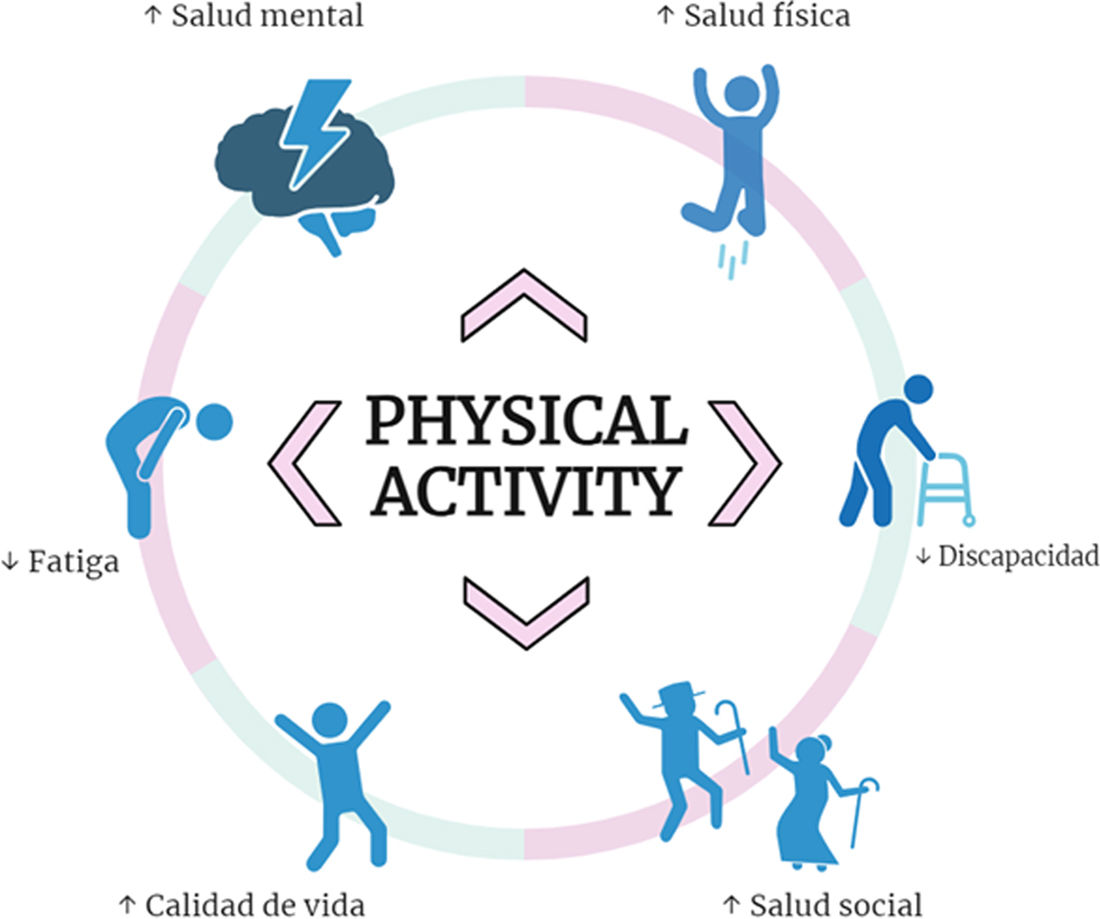
Es importante destacar que los pacientes con EM no están excluidos de estas recomendaciones. De hecho, constituyen una población que debería mantener una estrecha y constante relación con la práctica de actividad física, dado que la enfermedad conlleva pérdidas de funcionalidad e independencia que pueden ser contrarrestadas en cierta medida por los beneficios demostrados de la actividad física en la fuerza muscular y la resistencia en pacientes con EM18. Estas adaptaciones a la actividad física pueden traducirse en beneficios para la salud y el bienestar general de las personas con EM. En la figura 1 se proporciona un resumen de algunos de estos beneficios reportados en la evidencia.
Dentro de este contexto, la actividad física debería considerarse como un fármaco natural, esencial y obligatorio en la vida de los pacientes con EM. Este «fármaco» puede ser dosificado por profesionales capacitados para adaptarse a las condiciones y preferencias de cada paciente, y puede modificarse durante los procesos de recaídas y remisiones a lo largo del curso de la enfermedad.
Barreras al acceso y participación en la actividad física entre pacientes con esclerosis múltipleEn la sección anterior, se destacó la importancia de la actividad física como componente fundamental en la atención de pacientes con EM. De hecho, la falta de participación en fisioterapia y actividad física en la población colombiana con EM ha demostrado ser un factor determinante en el deterioro progresivo de su calidad de vida6. Sin embargo, se ha observado que las personas con algún grado de discapacidad tienen un acceso limitado a los servicios de rehabilitación21. Un estudio realizado en Colombia con 173 pacientes con EM reveló que solo el 31,2% tenía acceso a fisioterapia para su rehabilitación6. Además, otro estudio indicó que solo el 49% de los pacientes con EM en una muestra colombiana recibieron rehabilitación en un centro especializado22.
Estas cifras, influidas por diversos factores, resaltan la centralización de los centros de rehabilitación y otros servicios en Colombia, dejando a las poblaciones de las regiones periféricas sin acceso a estos recursos12,13. Los datos del Banco de la República de Colombia respaldan esta observación, mostrando que Bogotá, la capital, cuenta con 155 sitios de atención por cada 100.000 habitantes, mientras que el Caribe tiene solo 38 por cada 100.000 habitantes23. Esta disparidad regional obliga a la población a enfrentar largas distancias para acceder a la atención, lo que resulta especialmente problemático para los pacientes con EM que requieren acceso frecuente a programas de rehabilitación y actividad física, ya que esto implica costos y tiempos significativos.
Además, incluso la población que reside en ciudades centrales o áreas cercanas puede tener dificultades para acceder a estos programas debido a diversas barreras. Estas barreras están relacionadas con la infraestructura urbana, donde el enfoque en el vehículo ha relegado al peatón a un segundo plano, especialmente aquellos con limitaciones de movilidad24. Aunque se han realizado esfuerzos para mejorar esta situación, la infraestructura sigue siendo inadecuada para la movilización y el acceso a espacios públicos25.
Además, el transporte público también presenta desafíos. Aunque el Decreto 1660 de 200326, emitido por la Presidencia de la República de Colombia, regula la accesibilidad de las personas con discapacidad a todos los modos de transporte, el acceso al sistema de autobuses y metro sigue siendo complejo27,28. Incluso en Bogotá, el sistema masivo de transporte conocido como Transmilenio dificulta el acceso a personas con movilidad reducida a través de puentes peatonales y no ofrece una accesibilidad adecuada29. Esta situación, sumada a la congestión del tráfico que puede aumentar considerablemente los tiempos de transporte, es un obstáculo adicional para que las personas con EM accedan a servicios de rehabilitación, lo que puede contribuir a una baja adherencia y constancia en programas de actividad física y rehabilitación30,31.
Potencial de la telemedicina para mejorar el acceso a programas de actividad física para pacientes con esclerosis múltipleSegún el tesauro de encabezados de materias médicas (MeSH), la telemedicina se define como la prestación remota de servicios de salud a través de las telecomunicaciones. Este enfoque elimina la necesidad imperativa de que los pacientes se desplacen físicamente a un centro de atención médica, ya que pueden recibir atención a distancia gracias al uso de tecnologías modernas. En este modelo, los usuarios pueden permanecer en sus hogares durante la atención, mientras que el profesional médico se encuentra en otro lugar.
Considerando el contexto presentado en secciones anteriores, la telemedicina emerge como una estrategia prometedora para abordar las barreras actuales en Colombia en cuanto al acceso a rehabilitación y programas de actividad física para pacientes con EM. Esta modalidad permitiría a los pacientes recibir rehabilitación y participar en actividad física desde la comodidad de sus hogares, evitando así los desafíos asociados con viajar a centros de salud, incluidos los problemas de movilidad en infraestructuras inadecuadas, así como los tiempos y costos de transporte.
Además, los programas de telemedicina centrados en la actividad física han demostrado ser efectivos para mejorar la funcionalidad y la salud física general32. Independientemente de la modalidad utilizada, ya sea sesiones sincrónicas dirigidas por profesionales o sesiones asincrónicas que fomentan la autonomía del paciente, se han obtenido resultados positivos en la calidad de vida, la salud mental y la capacidad de movimiento en pacientes con EM33–40. Es importante destacar que estos programas de actividad física han empleado diversas herramientas, como plataformas para conexión sincrónica, videojuegos, aplicaciones web y materiales digitales para uso doméstico, complementados con seguimiento y asesoramiento telefónico continuo por parte de profesionales33–40.
Si bien está claro que los programas de telemedicina ofrecen beneficios significativos en varias dimensiones para los pacientes con EM, es importante reconocer que existen diversas alternativas dentro de esta modalidad. Esto permite adaptarse mejor a los recursos disponibles y las preferencias de los pacientes, ofreciendo flexibilidad horaria y acceso directo desde el hogar sin comprometer la calidad de la atención.
Desafíos actualesAunque a lo largo de este texto se ha defendido la implementación de programas de telemedicina para facilitar el acceso a programas de actividad física y rehabilitación en usuarios con EM en Colombia, también es crucial reconocer los desafíos que esta modalidad de atención puede presentar.
Uno de estos desafíos radica en la accesibilidad a una conexión a Internet y dispositivos tecnológicos. A pesar de los esfuerzos del gobierno colombiano para mejorar la cobertura de Internet y dispositivos móviles en diferentes regiones41, esta sigue siendo una tarea en curso que debe tenerse en cuenta al seleccionar la modalidad para ofrecer rehabilitación o actividad física mediada por tecnología.
Otro desafío y preocupación son los posibles eventos adversos, como caídas o lesiones durante la actividad física, que pueden no ser atendidos de manera inmediata debido a la distancia entre el profesional y el paciente. Sin embargo, hasta la fecha, según lo informado por la evidencia, los eventos adversos suelen ser nulos37,38 o mínimos, y, cuando ocurren, tienden a ser de gravedad mínima, similares a los que podrían ocurrir en cualquier programa de ejercicio terapéutico33. Por lo tanto, se espera que al seguir las recomendaciones de los profesionales y llevar a cabo programas de ejercicios progresivos y adaptados a cada condición, los eventos adversos no deberían ser una preocupación significativa.
Conclusiones y llamado a la acciónEn un contexto donde persisten las inequidades y se requieren modificaciones medioambientales para facilitar el acceso a programas de actividad física y rehabilitación en pacientes con EM, la telemedicina emerge como un pilar transformador en la rehabilitación de los pacientes al abordar algunas de las barreras actuales para acceder a la atención. Es importante destacar que no se busca promover que la telemedicina reemplace la atención presencial, sino más bien se hace un llamado a considerarla como un complemento durante la rehabilitación y la promoción de la actividad física en pacientes con EM.
Hasta donde radica el conocimiento del autor, no existen programas específicos en Colombia para brindar actividad física y rehabilitación de manera virtual o mediada por tecnología en pacientes con EM. Por lo tanto, se insta al gobierno nacional, las entidades prestadoras de salud y los profesionales de la salud a considerar los programas de telemedicina como una alternativa prometedora que puede ofrecer soluciones al acceso, a la vez que continúa fomentando la salud en los pacientes con EM. La implementación y estudio de esta modalidad de atención permitirá abrir nuevas áreas de investigación, una práctica más informada y completa, y probablemente mejorará las cifras epidemiológicas en la población.
FinanciaciónEsta investigación no recibió ninguna subvención específica de agencias de financiación del sector público, comercial o sin fines de lucro.
Conflicto de interesesEl autor declara no tener ningún conflicto de intereses.