La calcificación cerebral familiar primaria es un trastorno neurológico hereditario infrecuente caracterizado por calcificaciones en la región estriatopalidodental. La presentación clínica es variable, el diagnóstico se confirma con estudios de imágenes, pruebas genéticas y el tratamiento es sintomático.
Caso clínicoMujer de 49 años quien presentó blefaroespasmo, movimientos oromandibulares, temblor cefálico, rigidez del hemicuerpo derecho, falla de memoria y ansiedad. El estudio de imagenología documentó calcificaciones en ganglios basales, sustancia blanca cerebral y cerebelo; la prueba genética evidenció la mutación del gen SLC20A2.
ConclusionesUn diagnóstico temprano, manejo adecuado y oportuno puede mejorar el pronóstico de la enfermedad.
Primary familial brain calcification is a rare inherited neurological disorder characterized by calcifications in the stratopaliodental region. The clinical presentation is variable, the diagnosis is confirmed with imaging studies, genetic testing, and treatment is symptomatic.
Clinical caseA 49-year-old woman presented with blepharospasm, oromandibular movements, head tremor, rigidity of the right hemibody, memory failure and anxiety. Imaging study documented calcifications in the basal ganglia, cerebral white matter and cerebellum; the genetic test showed the mutation of the SLC20A2 gene.
ConclusionsEarly diagnosis, adequate and timely management can improve the prognosis of the disease.
La calcificación cerebral familiar primaria (CCFP) o enfermedad de Fahr es un trastorno hereditario neurológico poco frecuente, caracterizado por depósitos de calcio en la región estriatopalidodental de manera idiopática, bilateral y generalmente simétrica1. Fue documentada por primera vez en 1930 por el patólogo alemán Karl Theodor Fahr en su trabajo titulado «Calcificaciones idiopáticas de los vasos cerebrales»2. La prevalencia de la patología es baja y se ha reportado menos de 4,5 casos por cada 10.000 habitantes3.
En la CCFP las causas son por alteraciones primarias, en su mayoría debido a herencia autosómica dominante y menos frecuente a autosómica recesiva o de aparición esporádica, sin otra condición médica asociada4. Con respecto a la presentación clínica, se puede manifestar desde una forma asintomática hasta alteraciones neurológicas psiquiátricas severas y permanentes. El diagnóstico se confirma con estudios de neuroimagen y pruebas genéticas5. El manejo está enfocado en la mejoría de los síntomas; a largo plazo, el pronóstico es desfavorable, pero puede mejorar con la detección temprana, la intervención adecuada y oportuna6. El propósito de este manuscrito pretende describir el caso de una mujer con CCFP atendido en un centro médico de tercer nivel.
Caso clínicoMujer de 49 años sin antecedentes de importancia, quien consultó a un centro médico por cuadro clínico progresivo de 5 años de evolución consistente en blefaroespasmo intermitente, desde hace un año movimientos anormales involuntarios continuos catalogados como distonía craneal segmentaria (movimientos oromandibulares, temblor cefálico vertical y exacerbación del blefaroespasmo), rigidez del hemicuerpo derecho, disartria, falla de memoria multidominio y ansiedad.
Al ingreso hospitalario, la paciente se encontraba con signos vitales normales, sin desorientación, memoria con fallas multidominio, test de Montreal Cognitive Assessment (MOCA) de 16/30 puntos, disartria, blefaroespasmo, movimientos involuntarios oromandibulares continuos, temblor distónico cervical vertical intermitente, temblor en manos de baja frecuencia postural, cinético y en reposo, rigidez leve de hemicuerpo derecho, fuerza muscular generalizada disminuida (4/5) según la escala de Daniels, sensibilidad, reflejos osteotendinosos conservados y no presentaba signos cerebelosos, motivo por el cual se decidió hospitalizar.
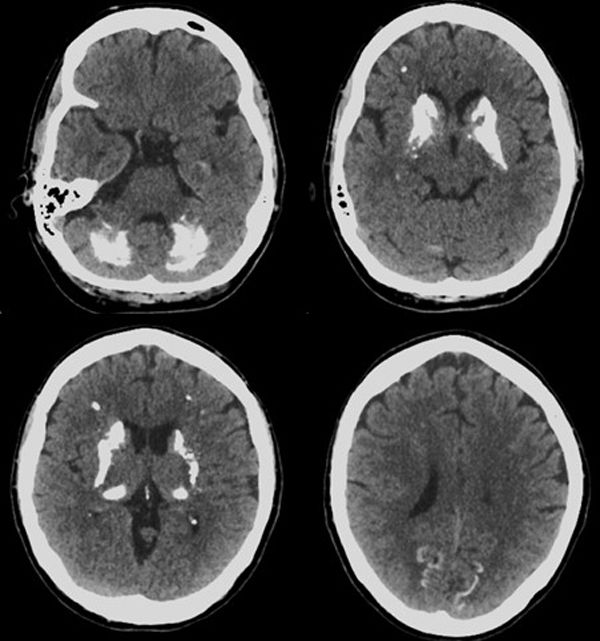
En el primer día de hospitalización se practicó pruebas de química sanguínea (cuadro hemático, creatinina, glicemia, nitrógeno ureico, transaminasas, fosfatasa alcalina, ionograma, calcio, fósforo, parathormona y pruebas tiroideas) y calcio de orina de 24h que mostraron resultados normales; la tomografía axial computarizada (TAC) de cráneo simple documentó imágenes de calcificaciones hiperdensas bilaterales sobre los ganglios de la base, sustancia blanca cerebral y cerebelo, concluyendo descartar enfermedad paratiroidea vs. enfermedad de Fahr (fig. 1).
Con estos resultados de paraclínicos se sospechó una CCFP y se diagnosticó un trastorno de ansiedad. Se inició manejo con lorazepam (1 tableta de 2mg cada 8h vía oral), sertralina (1 tableta de 50mg cada 8h vía oral) y trazodona (1 tableta de 50mg al día vía oral). Durante los siguientes 3 días, la paciente presentó una adecuada evolución clínica, por lo que se decidió dar egreso hospitalario con pruebas genéticas y neuropsicológicas.
Posteriormente se atendió a la paciente en el servicio de consulta externa, quien presentaba ansiedad no controlada, trastorno del sueño y exacerbación de los movimientos anormales de predominio craneocervical y síntomas parkinsonianos. La prueba genética documentó que la paciente es portadora de la variable patogénica heterocigota del gen SLC20A2 que corresponde a la CCFP; las pruebas neuropsicológicas mostraron un deterioro cognitivo leve de predominio en funciones ejecutivas, de memoria de trabajo y una alteración del estado de ánimo ansioso depresivo.
Se ajustó el tratamiento de lorazepam (tableta de 2mg, media tableta en la mañana y 1 tableta en la noche vía oral), se suspendió sertralina y trazodona, se inició desvenlafaxina (tableta de 50mg al día vía oral), quetiapina (tableta 25mg cada noche vía oral), toxina botulínica tipo A en músculos cráneo-facio-cervicales con ajustes de dosis y terapia de rehabilitación cognitiva. La paciente presentó una adecuada respuesta al tratamiento, controlando la sintomatología y mejorando su calidad de vida.
Consideraciones éticasLa presente investigación tuvo en cuenta la Ley 1581 de 2012 de Colombia, la cual alude a la protección de datos personales7. El familiar responsable de la paciente, teniendo en cuenta su estado cognitivo, proporcionó un consentimiento informado por escrito que aceptó y firmó para la publicación del caso.
ComentarioLa CCFP conocida como enfermedad de Fahr, calcificación idiopática de los ganglios, o calcinosis estriopalidodentada bilateral, es una entidad clínica rara que consiste en un trastorno hereditario neurológico, caracterizado por calcificaciones idiopáticas, bilaterales y generalmente simétricas en la región estriatopalidodental. La prevalencia de la patología es baja y se ha estimado 4,5 casos por cada 10.000 habitantes. La edad de inicio es más frecuente entre los 40 y 50 años, pero se puede manifestar en cualquier edad3.
El concepto del síndrome o enfermedad de Fahr se diferencia según la etiología. En el síndrome, las calcificaciones son ocasionadas por alteraciones metabólicas, enfermedades autoinmunes, infecciosas, intoxicaciones, entre otras. En la enfermedad de Fahr o CCFP, las causas son debidas por alteraciones primarias que en su mayoría son por herencia autosómica dominante y menos frecuente autosómica recesiva o de aparición esporádica (idiopáticas), sin otra condición médica asociada8.
La presentación clínica puede ser desde una forma asintomática hasta alteraciones neuropsiquiátricas severas y permanentes. Entre las manifestaciones neurológicas se presentan síntomas disquinéticos (rigidez, debilidad postural, coreatetosis, hipoquinesia, ataxia, mioclonía, parestesias, disestesias y temblor fino), y otras como convulsión y vértigo. En cuanto a las de origen psiquiátrico, se encuentran el deterioro cognitivo (demencia, delirio y confusión), síntomas psicóticos (alucinaciones, catatonia y delirio), alteración del estado de ánimo, ansiedad, irritabilidad y trastorno de la personalidad9. Muchos de los síntomas descritos coinciden con el cuadro clínico del caso.
El diagnóstico se sospecha a través de aspectos clínicos y se confirma con estudios imagenológicos y pruebas genéticas. En la literatura se han documentado mutaciones en 6 genes asociadas a la CCFP, 4 genes autosómicos dominantes SLC20A2, PDGFRB, PDGFB y XPR1, y 2 genes autosómicos recesivos MYORG y JAM2; siendo la mutación del gen SLC20A2 que codifica la proteína transportadora 2 de fosfato dependiente de sodio tipo III (PiT2), la principal causa de la enfermedad encontrándose aproximadamente en el 61% de los casos, hallazgo que presentó la paciente10,11.
Con respecto a los estudios imagenológicos, la TAC de cráneo sin contraste se considera el test de elección para la confirmación de la patología, en la cual se observa calcificaciones simétricas bilaterales en los ganglios basales, pero también pueden evidenciarse en el tálamo, núcleo dentado y en la sustancia blanca subcortical. La resonancia magnética nuclear de cerebro con contraste puede mostrar calcificaciones de alta señal en T1; en T2 puede documentar hiperintensidad, que podría señalar una inflamación progresiva y lenta, la cual favorece la formación de depósitos de calcio12.
Los criterios diagnósticos de la CCFP se enumeran en la tabla 1.
Criterios diagnósticos de calcificación cerebral familiar primaria o enfermedad de Fahr
| Neuroimagen caracterizada por calcificaciones de ganglios basales bilaterales |
| Disfunción neurológica progresiva que constituye una variedad de manifestaciones, desde síntomas neuropsiquiátricos hasta un trastorno motor |
| Edad típica de aparición es alrededor de la cuarta o quinta década de la vida |
| Ausencia de anormalidades que sugieran trastornos metabólicos, mitocondriales, de causa infecciosa, tóxica o traumática |
| Presencia de trastorno de herencia familiar autosómica dominante |
Fuente: tomado de Ooi et al.14.
En la actualidad, el tratamiento está enfocado al manejo de los síntomas e incluye medicamentos como anticonvulsivantes, antipsicóticos, antidepresivos, medicamentos antiparkinsonianos, estabilizadores del estado de ánimo, toxina botulínica y analgésicos. Hay medicamentos disponibles que han documentado eficacia como el etidronato (bifosfonato), el cual ha mostrado mejoría en el habla y la velocidad de la marcha pero sin beneficios en la distonía, ataxia, espasticidad, convulsión, cefalea y en la calcificación cerebral; la vitamina D puede ser eficaz en los casos con mutación de SLC20A2 y el ataluren en las mutaciones sin sentido13.
El diagnóstico diferencial se debe realizar con los trastornos en el metabolismo del calcio, como hiperparatiroidismo, hipoparatiroidismo, pseudohipoparatiroidismo, hipercalcemia secundaria a pancreatitis, hipovitaminosis D y falla renal crónica; de igual manera, se debe descartar enfermedades neurodegenerativas como corea de Huntington, parálisis nuclear progresiva, enfermedad de Wilson y Parkinson. A largo plazo, el pronóstico no es favorable; sin embargo, una detección temprana de la enfermedad, tratamiento adecuado y oportuno puede mejorar la calidad de vida de los pacientes6.
Durante la realización del estudio, es importante mencionar la limitación de encontrar pocas investigaciones acerca de la CCFP ocasionada por la mutación del gen SLC20A2; no obstante, es una oportunidad para proporcionar información a la literatura científica.
ConclusionesEste es uno de los pocos reportes de caso de CCFP secundario a la mutación del gen SLC20A2. La manifestación clínica es variada y para realizar el diagnóstico se requiere de pruebas de neuroimagen y genética; el tratamiento médico está enfocado al manejo de los síntomas. Si la enfermedad no se detecta y no se trata adecuadamente, el curso clínico se caracteriza por un deterioro neurológico psiquiátrico gradual que podría causar secuelas irreversibles o aun la muerte.
FinanciaciónLos autores no obtuvieron ninguna financiación.
Contribución de los autores- 1.
Jaime Alberto Osorio Bedoya: introducción, caso clínico, comentario y conclusión.
- 2.
Sandra Patricia Jurado López: introducción, caso clínico, comentario y conclusión.
- 3.
Paula Alejandra Cárdenas Pérez: introducción, caso clínico, comentario y conclusión.
- 4.
Oscar Andrés Virgüez Ramos: introducción, comentario y conclusión.
Los investigadores afirman que no existen conflictos de interés.