La encefalopatía hepática aguda (EHA) se caracteriza típicamente por una amplia gama de manifestaciones neuropsiquiátricas incluyendo alteraciones del comportamiento, estado de ánimo o cognitivas asociadas a asterixis y diferentes grados de alteración del nivel de consciencia que pueden progresar a estupor o coma en algunos casos1. Esta situación puede ser debida a una insuficiencia hepática aguda, cirrosis, hipertensión portal o la presencia de una derivación porto-sistémica2,3. La resonancia magnética (RM) cerebral en EHA puede mostrar alteraciones de señal en diferentes áreas cerebrales debido a edema vasogénico y citotóxico relacionado con el efecto tóxico del amonio en el cerebro4,5. Estas alteraciones pueden desaparecer después de la resolución de la encefalopatía5 o pueden progresar a necrosis laminar cortical en los casos con evolución desfavorable6. Las presentaciones con manifestaciones focales son muy poco frecuentes en la EHA y pueden derivar en errores diagnósticos.
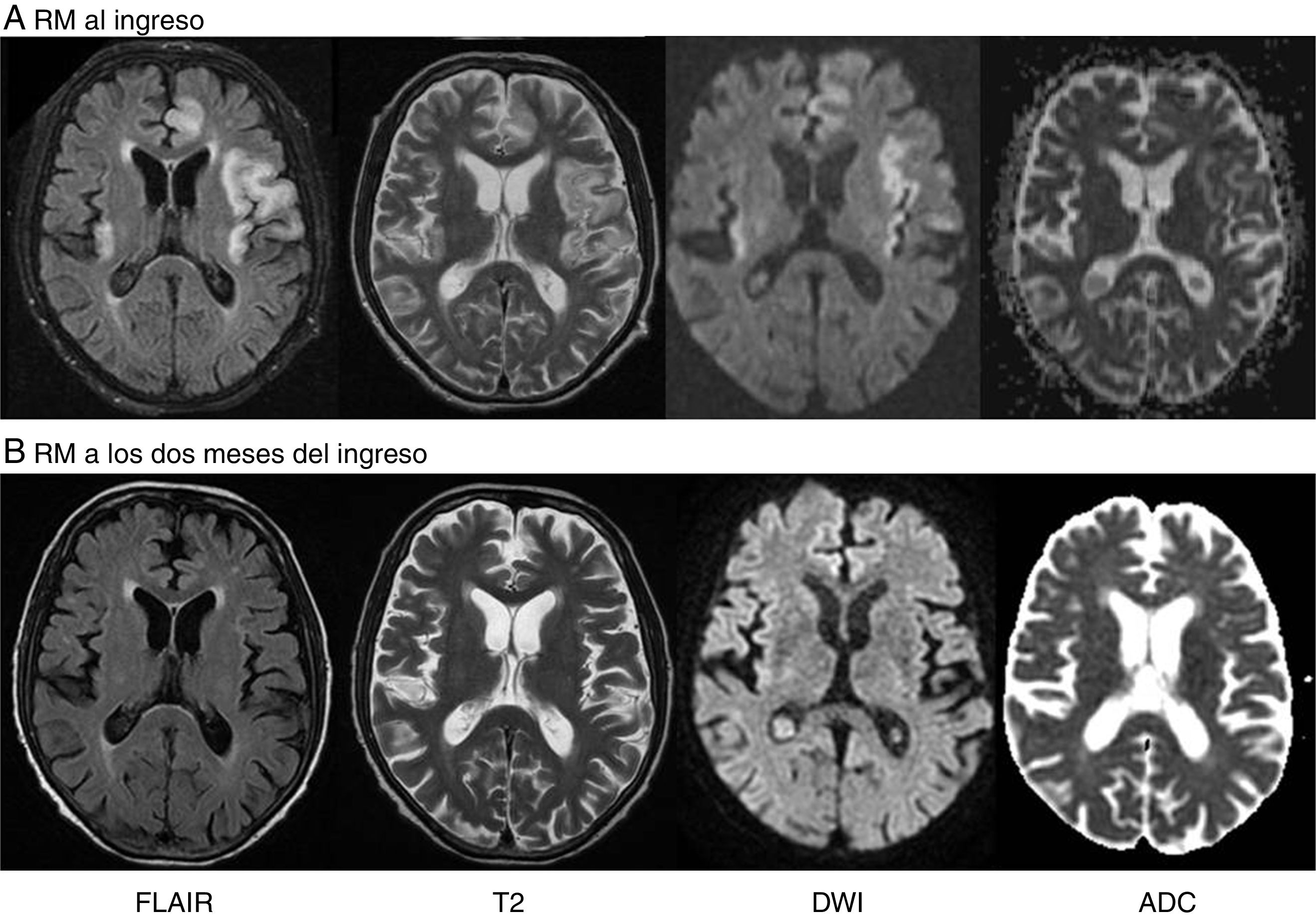
Caso clínico: se trata de un hombre de 50 años de edad diagnosticado en el año 2002 de trombosis portal secundaria a deficiencia de proteína S y que fue tratado mediante la implantación de un stent de derivación portosistémica intrahepática transyugular (TIPS) y anticoagulación oral. El paciente fue admitido en otro centro hospitalario en mayo del año 2015 debido a una pérdida súbita de la consciencia que mejoró progresiva y espontáneamente en las horas subsiguientes. Fue trasladado a nuestro hospital para descartar la posibilidad de un accidente cerebrovascular debido a que tras la recuperación del nivel de consciencia presentaba dificultades en la emisión del lenguaje. En la exploración neurológica al ingreso en nuestro centro, el paciente estaba despierto y presentaba asterixis leve en ambas manos, pero destacaba, sobre todo, la presencia de una afasia mixta a expensas de lenguaje hipofluente con presencia de parafasias fonémicas frecuentes en el lenguaje espontáneo y dificultades en la comprensión de órdenes complejas. La repetición de palabras estaba conservada pero tenía dificultad en la repetición de frases simples. El resto del examen neurológico era normal. El estudio analítico sanguíneo mostró la presencia de una anemia crónica, alteración del perfil hepático (ASAT 58 UI/l, bilirrubina total 3,3mg/dl) y niveles moderadamente altos de amonio (91μmol/l). El análisis del líquido ascítico fue normal. La tomografía computarizada cerebral no reveló anormalidades. Sin embargo, la RM cerebral mostró alteraciones de señal de alta intensidad en las secuencias fast fluid-attenuated inversion recovery (FLAIR), T2 y diffusion-weighted images (DWI) a nivel del córtex frontal parasagital, insular, temporal y cingulado izquierdos, así como a nivel insular derecho, sin restricción de la difusión en el apparent diffusion coefficient map (ADC) (fig. 1A). La angio-RM mostró permeabilidad de los vasos intra y extracraneales. Un estudio EEG evidenció la presencia de un ritmo delta con ondas bi y trifásicas indicativas de disfunción tóxico-metabólica, sin actividad epileptiforme asociada. Finalmente, se concluyó que el paciente presentaba un cuadro de afasia aguda como manifestación de una EHA asociada a lesiones corticales cerebrales multifocales, de predominio a nivel insular y temporal izquierdos, y en el contexto de la presencia de una derivación portosistémica (TIPS). El paciente fue sometido a terapia catártica y la afasia mejoró progresivamente hasta su resolución en pocas semanas. Dos meses después, una nueva RM mostró que las lesiones corticales habían desaparecido completamente (fig. 1B).
A) RM cerebral que muestra hiperintensidad cortical y subcortical en ambas áreas insulares, lóbulo temporal izquierdo y lóbulo frontal parasagital en las secuencias T2 y FLAIR. Las secuencias de DWI mostraron alteraciones corticales de señal en todas estas áreas sin restricciones en el ADC. B) Una nueva RM realizada 2 meses más tarde reveló la desaparición de las lesiones.
Discusión: se han descrito pocos casos de pacientes con TIPS que, en el contexto de una EHA, hayan desarrollado manifestaciones focales cerebrales asociadas a la presencia de lesiones corticales en la neuroimagen7-9. En 2 de los pacientes descritos hubo una pérdida repentina del conocimiento con afasia posterior y la RM cerebral mostró lesiones corticales de localización similar a las descritas en nuestro paciente.
La correlación del nivel de amonio con la forma de presentación y la gravedad clínica de la encefalopatía es un tema controvertido10. En nuestro caso, como lo fue el caso reportado por Babington et al.7, los niveles de amonio en sangre solo estaban moderadamente aumentados. Este hecho indica que otros factores diferentes del amonio, tales como mecanismos inflamatorios u otras toxinas potenciales1,11, la susceptibilidad individual del cerebro al efecto tóxico del amonio o la rapidez del incremento de los niveles de amonio en el cerebro, favorecido por los TIPS, pueden desempeñar un papel en la fisiopatología de estas presentaciones seudoictales.
El diagnóstico de EHA en cuadros focales agudos en pacientes con patología hepática o portadores de TIPS es importante porque puede tener consecuencias pronósticas. Está bien establecido que los pacientes sometidos a un tratamiento precoz y agresivo para la EHA presentan un mejor pronóstico de cara a la recuperación de los déficits neurológicos y la resolución de las lesiones cerebrales. Sin embargo, el resultado puede ser desfavorable, llegando incluso a la muerte, si la etiología de estas lesiones es incierta y el tratamiento se instaura tardíamente4,8.
Conflicto de interesesNinguno.