El objetivo de este estudio es el análisis del impacto de los trastornos asociados al consumo de alcohol (TCA) en los pacientes con esclerosis múltiple (EM), en términos de exceso de mortalidad intrahospitalaria, prolongación de estancias y sobrecostes.
MétodosEstudio observacional retrospectivo de una muestra de pacientes ingresados con EM recogidos en los conjuntos mínimos básicos de datos de 87 hospitales españoles durante el periodo 2008-2010. Se calculó la mortalidad, la prolongación de estancias y los sobrecostes atribuibles a los TCA controlando mediante análisis multivariado de la covarianza variables como la edad y el sexo, el tipo de hospital, el tipo de ingreso, otros trastornos adictivos y las comorbilidades.
ResultadosSe estudiaron 10.249 ingresos por EM de 18 a 74 años de edad, entre los cuales hubo 215 pacientes con TCA. Los ingresos con EM y TCA fueron predominantemente varones, mayor frecuencia de ingresos urgentes, con mayor prevalencia de trastornos por tabaco y drogas y con índices de comorbilidad de Charlson más elevados. Los pacientes con EM y TCA presentaron importantes excesos de mortalidad (94,1%), prolongación indebida de estancias (2,4 días) y sobrecostes por alta (1.116,9euros).
ConclusionesDe acuerdo a los resultados de este estudio, los TCA en pacientes con EM aumentaron significativamente la mortalidad, la duración de la estancia hospitalaria y sus costes.
The objective of this study was to analyse the impact of alcohol use disorders (AUD) in patients with multiple sclerosis (MS) in terms of in-hospital mortality, extended hospital stays, and overexpenditures.
MethodsWe conducted a retrospective observational study in a sample of MS patients obtained from minimal basic data sets from 87 Spanish hospitals recorded between 2008 and 2010. Mortality, length of hospital stays, and overexpenditures attributable to AUD were calculated. We used a multivariate analysis of covariance to control for such variables as age and sex, type of hospital, type of admission, other addictions, and comorbidities.
ResultsThe 10,249 patients admitted for MS and aged 18-74 years included 215 patients with AUD. Patients with both MS and AUD were predominantly male, with more emergency admissions, a higher prevalence of tobacco or substance use disorders, and higher scores on the Charlson comorbidity index. Patients with MS and AUD had a very high in-hospital mortality rate (94.1%) and unusually lengthy stays (2.4 days), and they generated overexpenditures (1,116.9euros per patient).
ConclusionsAccording to the results of this study, AUD in patients with MS results in significant increases in-hospital mortality and the length of the hospital stay and results in overexpenditures.
Los pacientes con esclerosis múltiple (EM) presentan un exceso de mortalidad en comparación con la población general, con una reducción de la esperanza de vida de 7-14 años1,2. Muchas de estas defunciones se producen por etiologías no relacionadas con la enfermedad, y corresponden a causas de muerte frecuentes en la población que no padece EM, como las enfermedades cardiovasculares, el cáncer, las enfermedades respiratorias crónicas, las infecciones, y las lesiones (incluyendo las autoinfligidas)3-6.
Los trastornos asociados al consumo de alcohol (TCA), tanto los agudos como los crónicos, pueden empeorar el curso de la enfermedad en los pacientes con EM. En estos pacientes, los TCA pueden contribuir a la aparición o agravamiento de problemas como la obesidad, la hipertensión arterial, la diabetes mellitus, la pancreatitis, la cirrosis, los accidentes cerebrovasculares y varios tumores7. Por otra parte, los pacientes con TCA suelen presentar mayor prevalencia de trastornos de ansiedad y depresión8-11, ideas de suicidio y lesiones autoinfligidas8,9,12,13. Los TCA suelen presentar una interrelación con los trastornos por consumo de tabaco, y muchas de las enfermedades citadas pueden empeorar su curso cuando el paciente de EM es un gran fumador o presenta dependencia a la nicotina14,15.
Los TCA pueden agravar el declive cognitivo de los enfermos de EM16,17 y se han asociado a un peor seguimiento de los tratamientos, con el consiguiente empeoramiento del curso de la enfermedad18,19.
A pesar de todos estos antecedentes, no hay información disponible sobre el impacto de los TCA en los pacientes hospitalizados con EM en España, en términos de mortalidad atribuible, prolongación de estancias hospitalarias y exceso de costes asistenciales.
Un aspecto metodológico importante es que estos desenlaces intrahospitalarios también pueden estar influidos por otras variables como la edad, el sexo, el hospital en el que es atendido el paciente, el tipo de ingreso (urgente vs. programado), la presencia o ausencia de otras adicciones y las comorbilidades con las que ingresa20-24. Por lo tanto, cualquier estudio que intente valorar la magnitud del impacto de los TCA en los pacientes hospitalizados con EM debería tener en cuenta los posibles sesgos de confusión y efectos de interacción de estas variables predictivas.
Por ello, se ha estudiado este problema en pacientes de EM de 18 a 74 años de edad ingresados en una muestra de 87 hospitales españoles durante el periodo 2008-2010, intentando controlar otras variables de confusión y de interacción como la edad, el sexo, el tipo de hospital, el tipo de ingreso, otras adicciones y sus comorbilidades.
El objetivo de este estudio es analizar la posible influencia de los TCA en la mortalidad, la prolongación de estancias y el exceso de costes en los pacientes hospitalizados con EM.
Pacientes y métodosDiseño del estudioSe hizo un estudio observacional retrospectivo en una muestra de hospitales españoles.
MuestraPara que la muestra tuviese representatividad nacional y autonómica, y teniendo en cuenta la estratificación de hospitales según la clasificación por grupos —de acuerdo a su tamaño y complejidad— del Ministerio de Sanidad, Servicios Sociales e Igualdad25, se realizó un muestreo polietápico en el que se seleccionaron 87 hospitales españoles de todas las CC.AA. españolas.
A partir de la información escrita o digitalizada de la historia clínica, los diagnósticos de cada paciente y los procedimientos que se le aplican son codificados de acuerdo a las normas de la 9.a revisión de la Clasificación Internacional de Enfermedades y Causas de Muerte (CIE-9). La codificación e introducción de información en la base de datos se lleva a cabo por personal especializado. Estas bases de datos, denominadas conjunto mínimo básico de datos (CMBD), contienen información demográfica, fechas de ingreso y de alta, tipo de ingreso y tipo de alta, códigos diagnósticos para la causa principal y para los diagnósticos secundarios, causas externas y procedimientos, empleándose los códigos de la CIE-9. En estas bases de datos también están incluidos los grupos relacionados con el diagnóstico (GRD) y cada hospital está clasificado en un grupo de acuerdo a su tamaño y complejidad asistencial25.
VariablesSe definieron como casos de EM aquellos que presentasen el código 340 de la CIE-9 en cualquiera de los códigos diagnósticos del CMBD26. Se excluyeron los pacientes trasladados a otro centro.
El estudio se restringió a los pacientes de 18 a 74 años de edad. Como indicador de comorbilidad se calculó el índice de comorbilidad de Charlson27, utilizando los códigos de la CIE-9 propuestos por Quan et al., para cada una de las comorbilidades28. Los TCA se definieron como todos aquellos problemas asociados al consumo excesivo de alcohol, esporádico o crónico, identificables por los códigos de la CIE-9: dependencia alcohólica (303.00-303.93), abuso de alcohol (305.00-305.03), trastornos mentales inducidos por el alcohol (291.0-291.9), polineuropatía alcohólica (357.5), miocardiopatía alcohólica (425.5), gastritis alcohólica (535.30-535.31), hepatopatías alcohólicas (571.0-571.3), alcoholemia positiva (790.3), e intoxicaciones y envenenamientos por alcohol (980.0-980.9 y E860.0-E860.9)29. También se emplearon los códigos de la CIE-9 para la definición de trastornos por consumo de tabaco y otras drogas adictivas29.
Los hospitales se dividieron en 5 grupos de acuerdo a la clasificación del Ministerio de Sanidad, Servicios Sociales e Igualdad según su tamaño y complejidad asistencial25, esencial para el control de sesgo de confusión y para el cálculo de costes asistenciales.
Análisis de datosEl objetivo principal fue determinar la mortalidad, la duración de la estancia y los costes hospitalarios en los pacientes con EM atribuibles a los TCA. Se calcularon los costes usando los costes hospitalarios específicos para cada GRD estratificados según el grupo de hospitales siguiendo las estimaciones publicadas por el Ministerio de Sanidad, Servicios Sociales e Igualdad para los años 2008-2010.
Se hizo un análisis bivariado para examinar la relación entre EM y los TCA, y la edad, el sexo, el tipo de ingreso, otros trastornos adictivos y comorbilidades, empleando para ello el test de ji-cuadrado y la t de Student (o sus variantes no paramétricas). Para minimizar el sesgo de confusión se hizo un análisis multivariado de la covarianza (MANCOVA) para determinar el efecto de los TCA en los pacientes con EM sobre la mortalidad intrahospitalaria, la estancia y los costes. Se verificaron los requisitos de las variables continuas y los datos se ajustaron por la edad, el sexo, el tipo de ingreso, las adicciones, el grupo de hospitales y la gravedad del paciente, empleando en este último caso el índice de Charlson, después de buscar el modelo que tuviera el mejor ajuste. Se fijó una significación estadística de por lo menos <0,0001 debido al tamaño de la muestra y a que se hacían comparaciones múltiples. Se calculó la media ajustada de cada una de las variables dependientes (mortalidad, días de estancia y costes al alta) en los pacientes con EM con y sin TCA, y se midieron las diferencias entre ambos. El análisis se llevó a cabo con el programa estadístico STATA, versión MP 14.1.
En el diseño, el análisis y la presentación de los resultados se siguieron las recomendaciones pertinentes de la guía STROBE para estudios observacionales30.
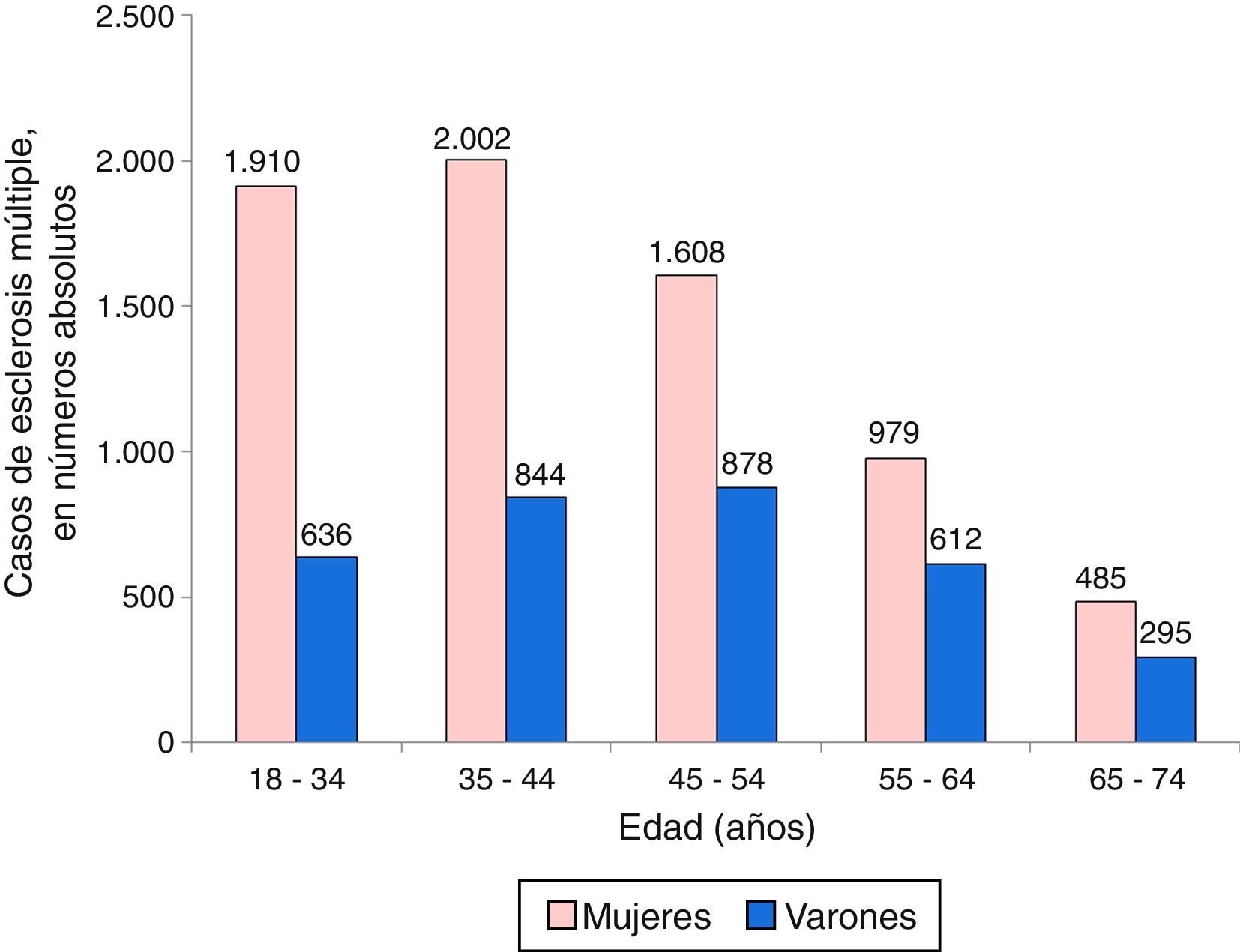
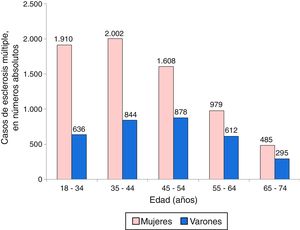
ResultadosCaracterísticas de los pacientesSe identificaron 10.249 ingresos por EM: 6.984 mujeres (68,1%) y 3.265 varones (31,9%). La distribución por grupos de edad y sexo de los ingresos por EM se exponen en la figura 1, apreciándose que el máximo número de ingresos en las mujeres se produjo en el grupo de 35-44 años de edad, seguido por el de 18-34 años y el de 45-54 años. Entre los varones, ingresaron más casos en el grupo de 45-54 años, seguido por el de 35-44 y el de 18-34.
La distribución de los casos de EM en cada grupo de hospitales y las características que definen a cada tipo de centro se exponen en la tabla 1.
Distribución de los ingresos con esclerosis múltiple en los distintos tipos de hospitales (clasificación de hospitales del Ministerio de Sanidad, Servicios Sociales e Igualdad de España)
| Tipo de hospital | Características | Número de ingresos con EM (%) |
|---|---|---|
| Grupo 1 | Hospitales pequeños con una media de menos de 150 camas, con escasa dotación de EAT y baja complejidad asistencial | 55 (0,54) |
| Grupo 2 | Hospitales generales básicos, con una media de 200 camas, peso docente reducido, aunque algunos tienen docencia MIR de hasta 8 especialidades distintas, con pocos EAT y como máximo 2 servicios complejos | 485 (4,73) |
| Grupo 3 | Hospitales de Área, con una media de 500 camas (aunque con alta variabilidad), hasta 160 MIR; atienden casos de complejidad intermedia | 3.662 (35,73) |
| Grupo 4 | Grupo de grandes hospitales, pero más heterogéneos en términos de equipamiento, tamaño y actividad; entre aproximadamente 500 y 1.000 camas. Intensa actividad docente (más de 160 residentes médicos) con una media de 4 servicios complejos | 2.391 (23,33) |
| Grupo 5 | Hospitales muy grandes, con gran peso estructural y mucha actividad asistencial; más de 900 camas; un número medio en torno a 300 MIR en 36 especialidades diferentes (mínimo 17). Muy avanzados tecnológicamente, con amplia cartera de servicios complejos (al menos 5 servicios complejos) | 3.656 (35,67) |
| Total | 10.249 (100,0) | |
EAT: equipos de alta tecnología.
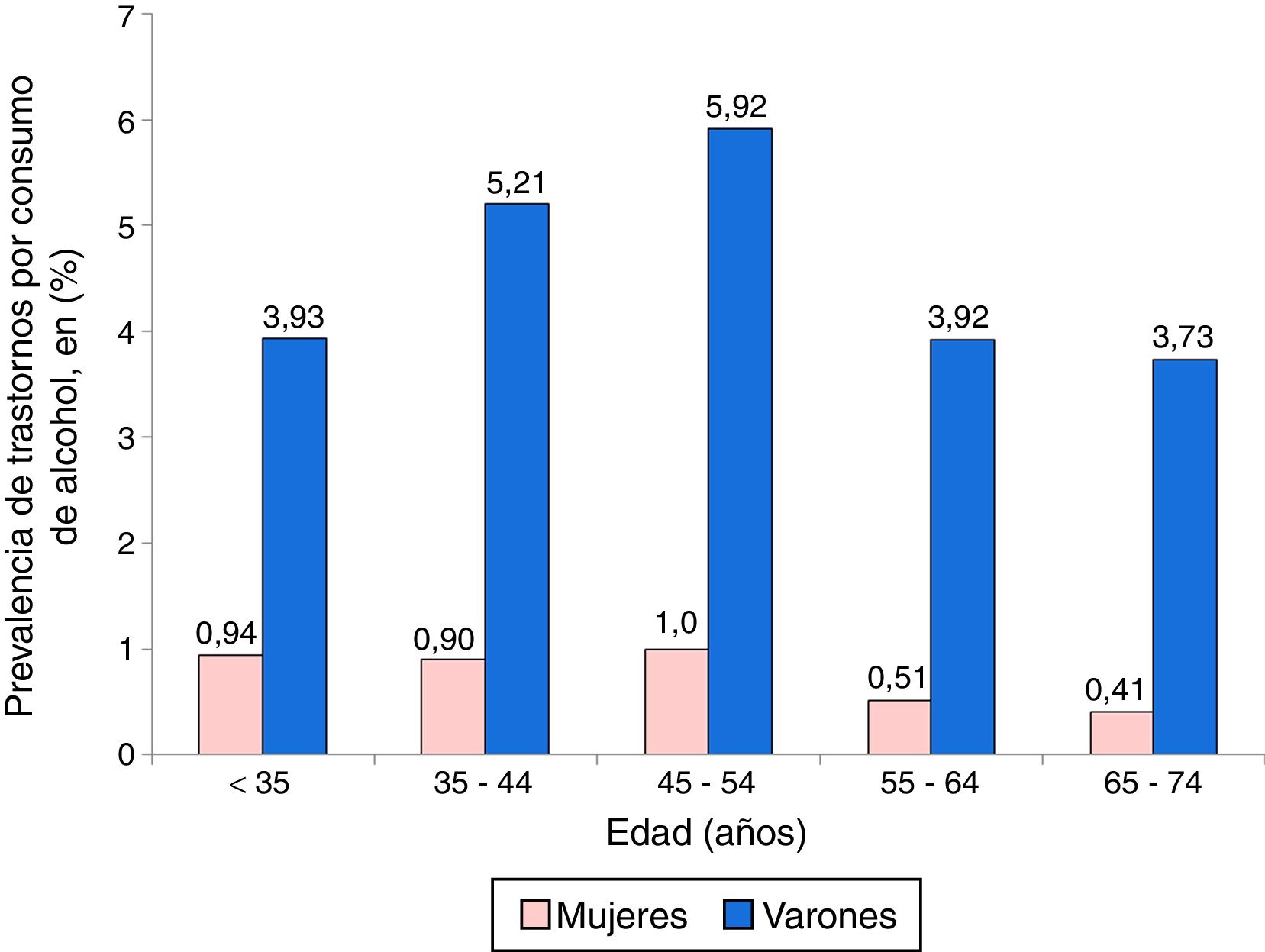
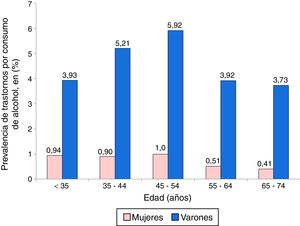
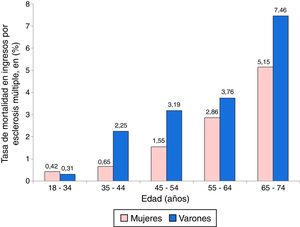
Un total de 215 pacientes con EM presentaron TCA (2,1%), pero con marcadas diferencias según el sexo: 156 hombres (4,8%) y 59 mujeres (0,8%). La distribución por edad y sexo de los ingresos de EM con TCA se exponen en la figura 2, donde puede observarse que estos trastornos fueron más frecuentes entre los hombres, principalmente en el grupo de 45-54 años, seguido por el de 35-44. En las mujeres, las prevalencias más altas de TCA se encontraron en el grupo de 45-54 y en el de 18-34.
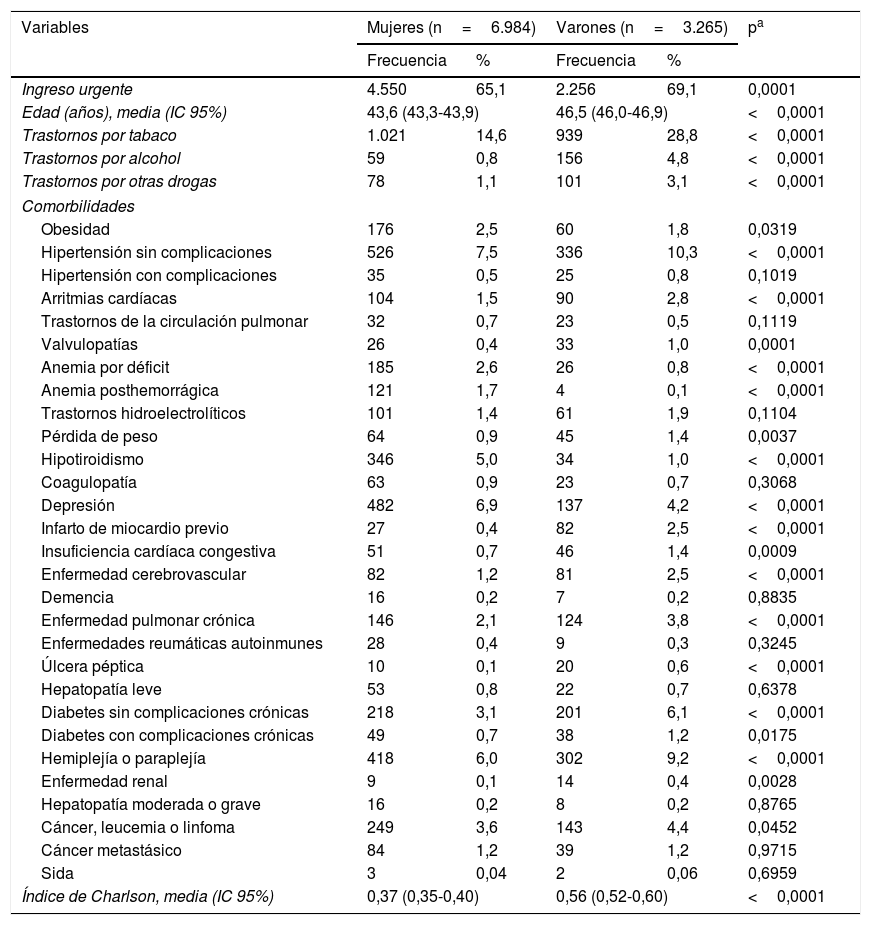
Las características de los pacientes de EM según el sexo se exponen en la tabla 2. Los pacientes varones presentaron mayores tasas de ingresos urgentes y mayor edad media, con prevalencias más elevadas de adicciones: trastornos por consumo de tabaco (28,8%), TCA (4,8%), y por otras drogas (3,1%). También presentaron mayor prevalencia en algunas de las comorbilidades estudiadas al ingreso, como hipertensión arterial, arritmias, infarto de miocardio, enfermedad cerebrovascular, enfermedad pulmonar crónica, úlcera péptica, diabetes y hemiplejía o paraplejía, y un mayor valor del índice de comorbilidad de Charlson.
Características de los ingresos con esclerosis múltiple según sexo durante su estancia hospitalaria
| Variables | Mujeres (n=6.984) | Varones (n=3.265) | pa | ||
|---|---|---|---|---|---|
| Frecuencia | % | Frecuencia | % | ||
| Ingreso urgente | 4.550 | 65,1 | 2.256 | 69,1 | 0,0001 |
| Edad (años), media (IC 95%) | 43,6 (43,3-43,9) | 46,5 (46,0-46,9) | <0,0001 | ||
| Trastornos por tabaco | 1.021 | 14,6 | 939 | 28,8 | <0,0001 |
| Trastornos por alcohol | 59 | 0,8 | 156 | 4,8 | <0,0001 |
| Trastornos por otras drogas | 78 | 1,1 | 101 | 3,1 | <0,0001 |
| Comorbilidades | |||||
| Obesidad | 176 | 2,5 | 60 | 1,8 | 0,0319 |
| Hipertensión sin complicaciones | 526 | 7,5 | 336 | 10,3 | <0,0001 |
| Hipertensión con complicaciones | 35 | 0,5 | 25 | 0,8 | 0,1019 |
| Arritmias cardíacas | 104 | 1,5 | 90 | 2,8 | <0,0001 |
| Trastornos de la circulación pulmonar | 32 | 0,7 | 23 | 0,5 | 0,1119 |
| Valvulopatías | 26 | 0,4 | 33 | 1,0 | 0,0001 |
| Anemia por déficit | 185 | 2,6 | 26 | 0,8 | <0,0001 |
| Anemia posthemorrágica | 121 | 1,7 | 4 | 0,1 | <0,0001 |
| Trastornos hidroelectrolíticos | 101 | 1,4 | 61 | 1,9 | 0,1104 |
| Pérdida de peso | 64 | 0,9 | 45 | 1,4 | 0,0037 |
| Hipotiroidismo | 346 | 5,0 | 34 | 1,0 | <0,0001 |
| Coagulopatía | 63 | 0,9 | 23 | 0,7 | 0,3068 |
| Depresión | 482 | 6,9 | 137 | 4,2 | <0,0001 |
| Infarto de miocardio previo | 27 | 0,4 | 82 | 2,5 | <0,0001 |
| Insuficiencia cardíaca congestiva | 51 | 0,7 | 46 | 1,4 | 0,0009 |
| Enfermedad cerebrovascular | 82 | 1,2 | 81 | 2,5 | <0,0001 |
| Demencia | 16 | 0,2 | 7 | 0,2 | 0,8835 |
| Enfermedad pulmonar crónica | 146 | 2,1 | 124 | 3,8 | <0,0001 |
| Enfermedades reumáticas autoinmunes | 28 | 0,4 | 9 | 0,3 | 0,3245 |
| Úlcera péptica | 10 | 0,1 | 20 | 0,6 | <0,0001 |
| Hepatopatía leve | 53 | 0,8 | 22 | 0,7 | 0,6378 |
| Diabetes sin complicaciones crónicas | 218 | 3,1 | 201 | 6,1 | <0,0001 |
| Diabetes con complicaciones crónicas | 49 | 0,7 | 38 | 1,2 | 0,0175 |
| Hemiplejía o paraplejía | 418 | 6,0 | 302 | 9,2 | <0,0001 |
| Enfermedad renal | 9 | 0,1 | 14 | 0,4 | 0,0028 |
| Hepatopatía moderada o grave | 16 | 0,2 | 8 | 0,2 | 0,8765 |
| Cáncer, leucemia o linfoma | 249 | 3,6 | 143 | 4,4 | 0,0452 |
| Cáncer metastásico | 84 | 1,2 | 39 | 1,2 | 0,9715 |
| Sida | 3 | 0,04 | 2 | 0,06 | 0,6959 |
| Índice de Charlson, media (IC 95%) | 0,37 (0,35-0,40) | 0,56 (0,52-0,60) | <0,0001 | ||
IC 95%: intervalos de confianza con un 95% de margen.
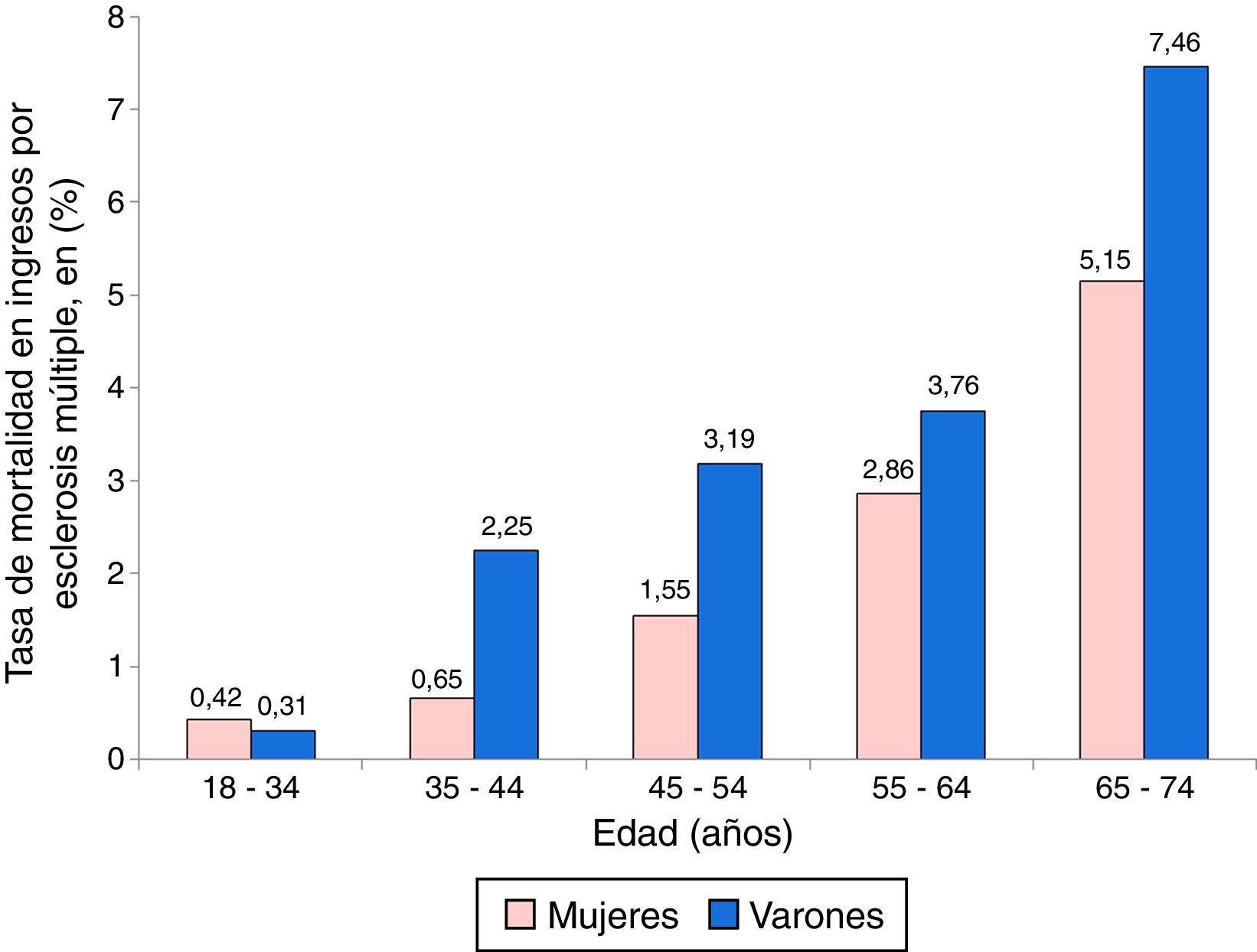
Entre los pacientes ingresados por EM se produjeron 193 defunciones, 99 en mujeres y 94 en varones. La tasa de mortalidad cruda en mujeres fue de 1,42% y la de varones de 2,88%. La distribución de la mortalidad entre los pacientes con EM según su grupo de edad y sexo se expone en la figura 3, apreciándose unas tasas más elevadas en varones y un aumento progresivo de la mortalidad con la edad.
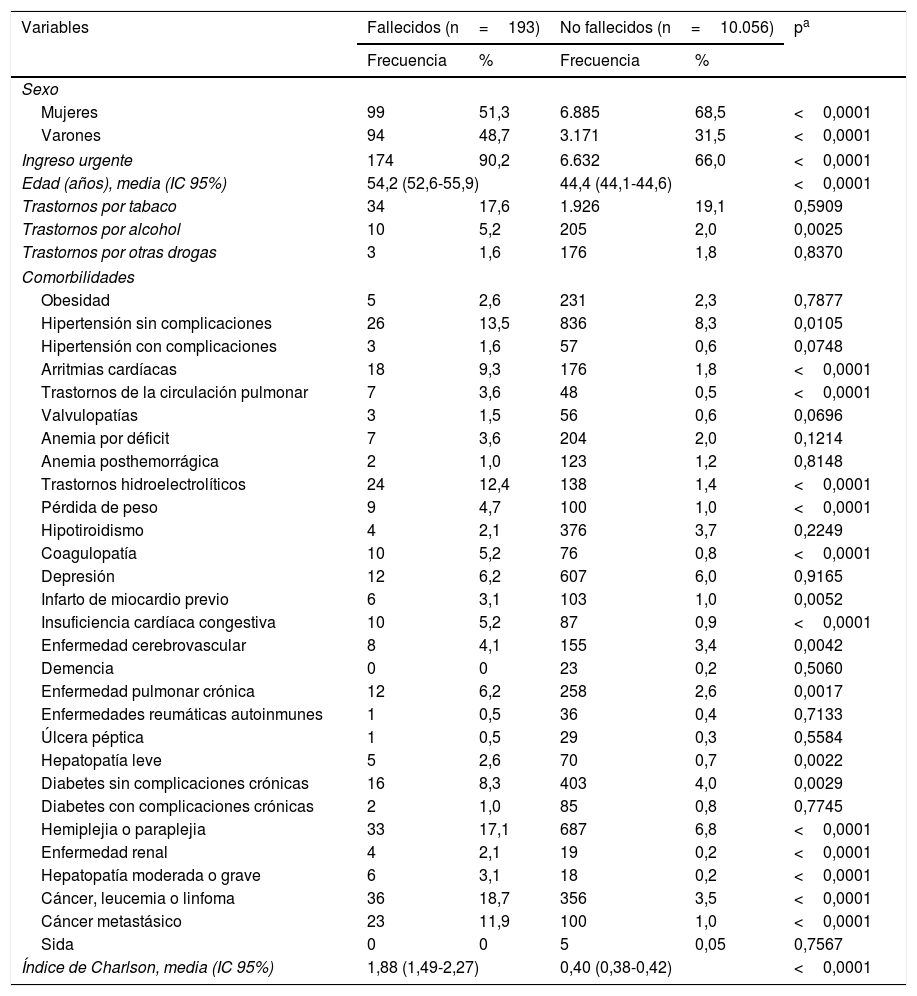
Las características de los ingresos por EM que fallecieron y no fallecieron durante su estancia hospitalaria se exponen en la tabla 3. Los pacientes con EM fallecidos fueron mayores (edad media de 54,2 años) y con elevadas tasas de ingresos urgentes (90,2%). Entre los fallecidos, la prevalencia por TCA fue muy superior a la de los no fallecidos (5,2% vs. 2,0%). También presentaron con mayor frecuencia ciertas comorbilidades al ingreso como arritmias, trastornos de la circulación pulmonar, trastornos hidroelectrolíticos, pérdida de peso, coagulopatías, insuficiencia cardíaca congestiva, hepatopatías, hemiplejía o paraplejía, enfermedad renal, cáncer, leucemia, linfoma y cáncer metastásico, y un valor del índice de comorbilidad de Charlson sensiblemente más elevado.
Características de los ingresos con esclerosis múltiple que fallecieron y no fallecieron durante su estancia hospitalaria
| Variables | Fallecidos (n=193) | No fallecidos (n=10.056) | pa | ||
|---|---|---|---|---|---|
| Frecuencia | % | Frecuencia | % | ||
| Sexo | |||||
| Mujeres | 99 | 51,3 | 6.885 | 68,5 | <0,0001 |
| Varones | 94 | 48,7 | 3.171 | 31,5 | <0,0001 |
| Ingreso urgente | 174 | 90,2 | 6.632 | 66,0 | <0,0001 |
| Edad (años), media (IC 95%) | 54,2 (52,6-55,9) | 44,4 (44,1-44,6) | <0,0001 | ||
| Trastornos por tabaco | 34 | 17,6 | 1.926 | 19,1 | 0,5909 |
| Trastornos por alcohol | 10 | 5,2 | 205 | 2,0 | 0,0025 |
| Trastornos por otras drogas | 3 | 1,6 | 176 | 1,8 | 0,8370 |
| Comorbilidades | |||||
| Obesidad | 5 | 2,6 | 231 | 2,3 | 0,7877 |
| Hipertensión sin complicaciones | 26 | 13,5 | 836 | 8,3 | 0,0105 |
| Hipertensión con complicaciones | 3 | 1,6 | 57 | 0,6 | 0,0748 |
| Arritmias cardíacas | 18 | 9,3 | 176 | 1,8 | <0,0001 |
| Trastornos de la circulación pulmonar | 7 | 3,6 | 48 | 0,5 | <0,0001 |
| Valvulopatías | 3 | 1,5 | 56 | 0,6 | 0,0696 |
| Anemia por déficit | 7 | 3,6 | 204 | 2,0 | 0,1214 |
| Anemia posthemorrágica | 2 | 1,0 | 123 | 1,2 | 0,8148 |
| Trastornos hidroelectrolíticos | 24 | 12,4 | 138 | 1,4 | <0,0001 |
| Pérdida de peso | 9 | 4,7 | 100 | 1,0 | <0,0001 |
| Hipotiroidismo | 4 | 2,1 | 376 | 3,7 | 0,2249 |
| Coagulopatía | 10 | 5,2 | 76 | 0,8 | <0,0001 |
| Depresión | 12 | 6,2 | 607 | 6,0 | 0,9165 |
| Infarto de miocardio previo | 6 | 3,1 | 103 | 1,0 | 0,0052 |
| Insuficiencia cardíaca congestiva | 10 | 5,2 | 87 | 0,9 | <0,0001 |
| Enfermedad cerebrovascular | 8 | 4,1 | 155 | 3,4 | 0,0042 |
| Demencia | 0 | 0 | 23 | 0,2 | 0,5060 |
| Enfermedad pulmonar crónica | 12 | 6,2 | 258 | 2,6 | 0,0017 |
| Enfermedades reumáticas autoinmunes | 1 | 0,5 | 36 | 0,4 | 0,7133 |
| Úlcera péptica | 1 | 0,5 | 29 | 0,3 | 0,5584 |
| Hepatopatía leve | 5 | 2,6 | 70 | 0,7 | 0,0022 |
| Diabetes sin complicaciones crónicas | 16 | 8,3 | 403 | 4,0 | 0,0029 |
| Diabetes con complicaciones crónicas | 2 | 1,0 | 85 | 0,8 | 0,7745 |
| Hemiplejia o paraplejia | 33 | 17,1 | 687 | 6,8 | <0,0001 |
| Enfermedad renal | 4 | 2,1 | 19 | 0,2 | <0,0001 |
| Hepatopatía moderada o grave | 6 | 3,1 | 18 | 0,2 | <0,0001 |
| Cáncer, leucemia o linfoma | 36 | 18,7 | 356 | 3,5 | <0,0001 |
| Cáncer metastásico | 23 | 11,9 | 100 | 1,0 | <0,0001 |
| Sida | 0 | 0 | 5 | 0,05 | 0,7567 |
| Índice de Charlson, media (IC 95%) | 1,88 (1,49-2,27) | 0,40 (0,38-0,42) | <0,0001 | ||
IC 95%: intervalos de confianza con un 95% de margen.
Entre los 6.806 ingresos urgentes con EM se produjeron 174 defunciones (2,6%) y entre los 3.424 ingresos programados solo 19 (0,06%), con una razón de riesgo de 4,6 (IC 95%: 2,9-7,4; p<0,0001).
Entre los 193 pacientes con EM fallecidos durante el ingreso, los diagnósticos principales asociados directamente a la EM fueron el principal grupo, con un 28% de las defunciones, seguidas por las enfermedades respiratorias (18,1%), las enfermedades infecciosas (17,1%), las neoplasias (16,1%), las enfermedades cardiovasculares (9,3%), las enfermedades digestivas (4,7%) y otras (6,7%).
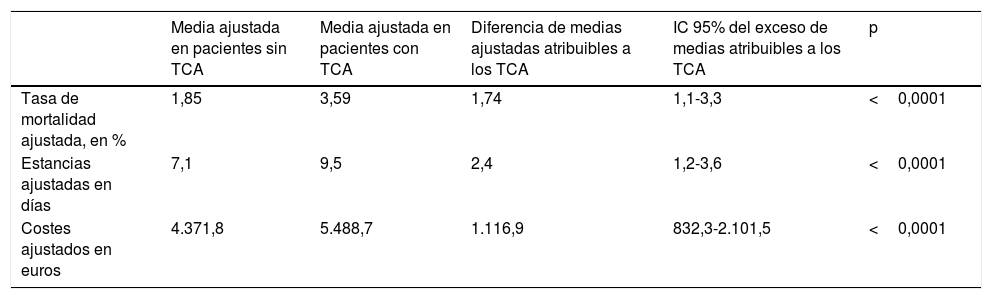
Mortalidad atribuible, prolongación de estancias y sobrecostesLos resultados del análisis multivariado de la covarianza, que incluyó la edad, el sexo, el grupo hospitalario, el tipo de ingreso, todas las adicciones y el índice de comorbilidad de Charlson, se exponen en la tabla 4.
Mortalidad intrahospitalaria, prolongación de estancias y sobrecostes atribuibles a los trastornos por consumo de alcohol en pacientes con esclerosis múltiplea
| Media ajustada en pacientes sin TCA | Media ajustada en pacientes con TCA | Diferencia de medias ajustadas atribuibles a los TCA | IC 95% del exceso de medias atribuibles a los TCA | p | |
|---|---|---|---|---|---|
| Tasa de mortalidad ajustada, en % | 1,85 | 3,59 | 1,74 | 1,1-3,3 | <0,0001 |
| Estancias ajustadas en días | 7,1 | 9,5 | 2,4 | 1,2-3,6 | <0,0001 |
| Costes ajustados en euros | 4.371,8 | 5.488,7 | 1.116,9 | 832,3-2.101,5 | <0,0001 |
IC 95%: intervalos de confianza con un 95% de margen; TCA: trastornos asociados al consumo de alcohol.
Las medias de mortalidad ajustadas en el modelo multivariante fueron significativamente mayores entre los ingresos por EM con TCA (3,59% vs. 1,85%), con una diferencia de medias de 1,74%, lo que representa un exceso de mortalidad atribuible a los TCA del 94,1%.
En la misma tabla puede comprobarse que las medias ajustadas de duración de la estancia hospitalaria fueron significativamente más elevadas entre los ingresos por EM con TCA (9,5 vs. 7,1 días), con una media de prolongación de estancia hospitalaria atribuible a estos trastornos de 2,4 días.
Finalmente, las medias ajustadas de costes de la estancia hospitalaria fueron significativamente más altas entre los ingresos por EM con TCA (5.488,7 vs. 4.371,8euros), con un sobrecoste en cada alta por EM atribuible a los TCA de 1.116,9euros.
DiscusiónLos resultados obtenidos en este estudio indican que los TCA tienen un considerable impacto en la mortalidad hospitalaria de los pacientes con EM, y que producen importantes prolongaciones de la estancia hospitalaria y sobrecostes por alta. Tanto el consumo puntual excesivo de alcohol como los trastornos crónicos que generan el abuso o la dependencia del alcohol producen trastornos graves que influyen en el curso de la enfermedad y en algunas de las complicaciones graves que presentan estos pacientes.
Entre las causas de muerte más frecuentes en estos pacientes de EM encontramos un considerable grupo de patologías frecuentemente asociadas a los TCA, como las neumonías y otras infecciones respiratorias31, sepsis32, infecciones de las vías urinarias y otras infecciones, todas ellas muy influidas por la inmunodepresión asociada a los TCA33. Asimismo, la evidencia científica indica que los pacientes con EM tienen 3,7 veces más riesgo de sufrir una neumonía neumocócica que la población general34, y que en ellos la incidencia de infecciones urinarias, de infecciones de las vías respiratorias, de infecciones gastrointestinales y otras aumentan el riesgo de recaídas35,36.
Gracias al tamaño de la muestra y a la diversidad de hospitales, estos resultados son generalizables y no se limitan a los pacientes ingresados en uno o pocos centros hospitalarios. Por lo que sabemos, este es el primer estudio realizado en España que calcula el exceso de mortalidad, la prolongación de estancias y el exceso de costes atribuibles a los TCA en pacientes con EM.
El adecuado control del sesgo de confusión es el principal reto que se plantea al intentar analizar la influencia de los TCA sobre el pronóstico y otros desenlaces de los pacientes hospitalizados. Las estancias, costes y mortalidad intrahospitalaria difieren según el motivo de ingreso, la gravedad de la enfermedad, las comorbilidades acompañantes, el tipo de hospital, y otras características demográficas y sociales de los pacientes37. El incluir el grupo de hospitales en el modelo multivariante para el control del sesgo de confusión es muy importante porque la evidencia científica señala que existen diferencias en la calidad de la asistencia y en los resultados según el tipo, el equipamiento y los estándares asistenciales del centro31.
Este estudio tiene varias limitaciones. Los datos que se han usado son exclusivamente aquellos que figuran en el CMBD, y no fueron complementados con datos adicionales de los pacientes. Durante todo el estudio se han empleado las definiciones de trastornos adictivos, de EM y de las comorbilidades tal como fueron asignadas por los médicos de cada centro, y codificadas e introducidas en la base de datos por los codificadores, sin conocer la variabilidad intercentros. El código de la CIE-9 para identificar EM es el empleado internacionalmente para estudios que explotan bases de datos de altas hospitalarias, pero no permite contrastar estos diagnósticos con los criterios clínicos, de imagen y analíticos que pueden figurar en las historias clínicas para el diagnóstico de EM. En estudios previos se ha encontrado una alta sensibilidad y especificidad del código 340 de la CIE-9 en los casos de EM hospitalizados26 si se incluyen todos los códigos diagnósticos, y no solo el diagnóstico principal, ya que en muchas ocasiones el paciente con EM ingresa con complicaciones o con otros diagnósticos que los codificadores asignan al diagnóstico principal y el de EM queda relegado a alguno de los diagnósticos secundarios. Para evitar este sesgo de información, en el estudio consideramos todos los códigos diagnósticos, y no únicamente el diagnóstico principal. Otra limitación es que en el CMBD no se dispone de información sobre las discapacidades de los pacientes, por ejemplo, la Expanded Disability Status Scale (EDSS), lo cual no nos permite valorar el impacto del grado de discapacidad en la mortalidad, la duración de estancias y los costes.
Las bases de datos como el CMBD también presentan notables ventajas. Los datos recogidos suelen completarse en casi todas las altas hospitalarias, y al incluir todos los casos, suministran estimaciones bastante precisas sobre incidencia, prevalencia, comorbilidades, complicaciones y mortalidad de las enfermedades atendidas en los hospitales37,38. Estos datos se pueden analizar retrospectivamente, a diferencia de otros diseños que precisan de una recogida de información prospectiva. La recogida de datos de largos periodos y con un gran número de pacientes, como en este estudio, puede hacerse de forma relativamente rápida y cómoda, y como los datos se recopilan sistemáticamente, la reducción de costes es considerable. En estos estudios puede haber menos sesgos de selección como los que ocasionan el rechazo de los pacientes o sus representantes legales a firmar el consentimiento y participar en el estudio. La disponibilidad de los costes para cada GRD estratificados por los grupos de hospitales y para cada año es otra ventaja inapreciable, ya que facilita el cálculo de los excesos de costes por EM y TCA.
En un documento de consenso elaborado por varias sociedades científicas españolas se recomienda la vacunación antineumocócica en adultos con patología de base, entre ellos los pacientes con TCA39, recomendación que debería seguirse en todos los ámbitos asistenciales, incluyendo los servicios hospitalarios en los que se identifiquen pacientes con TCA. El impacto de los TCA en la mortalidad, la prolongación de estancias y los sobrecostes de las neumonías neumocócicas en España apoyan esta recomendación40. Revisiones recientes recomiendan extender esta vacunación y otras como las meningocócicas y frente a Haemophilus influenzae en los pacientes con EM, principalmente entre aquellos que reciben terapias inmunosupresoras o inmunomoduladoras34,41.
A partir de los resultados de este estudio cabría recordar que el diagnosticar e iniciar el tratamiento del abuso de alcohol, de tabaco y drogas debería ser uno de los principales objetivos terapéuticos a alcanzar antes del alta hospitalaria del paciente con EM. El indagar en el consumo de alcohol, tabaco y drogas de cada paciente es un ejercicio de ética y de profesionalidad. Una intervención breve sobre los riesgos del alcohol, del tabaco y de las drogas, e informar al médico de atención primaria en el informe de alta sobre el problema, por si es preciso referirles a servicios especializados para su deshabituación, son actividades que han demostrado su eficacia42-44, y que pueden prevenir complicaciones y reingresos. Reducir el número de ingresos y reingresos atribuibles a estos trastornos ayudaría a reducir los costes de las bajas laborales y de las estancias hospitalarias, a aumentar la disponibilidad de camas en los hospitales y a disminuir sensiblemente el riesgo de mortalidad.
ConclusionesEntre los pacientes ingresados por EM, los TCA producen un exceso de mortalidad intrahospitalaria del 94,1%, una prolongación de estancia de 2,4 días y unos sobrecostes de 1.116,9euros. Ciertas medidas preventivas como el controlar el consumo de alcohol y ciertas vacunaciones específicas podrían contribuir a reducir la magnitud del problema en estos pacientes.
FinanciaciónEste estudio fue financiado por: a) la Delegación del Gobierno para el Plan Nacional Sobre Drogas. Ministerio de Sanidad, Servicios Sociales e Igualdad (Ayuda N.o 2009I017, Proyecto G41825811), y b) subvenciones para la financiación de la Investigación Biomédica y en Ciencias de la Salud en Andalucía para el año 2013. Consejería de Salud y Asuntos Sociales de la Junta de Andalucía (PI-0271-2013).
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.