La encefalopatía de Wernicke (EW) es una complicación grave del déficit de tiamina o vitamina B1, generalmente reversible de forma rápida tras la suplementación vitamínica que a veces puede ser mortal1. Habitualmente se presenta en personas alcohólicas, asociada a cirugía bariátrica, hiperémesis, hipertiroidismo, hemodiálisis o tumores, y en ocasiones puede ser yatrogénica en pacientes que precisan nutrición parenteral1–5.
Aunque la tríada clásica de síntomas es ataxia, oftalmoplejía y obnubilación, solo el 10% de los enfermos presentan estos 3 síntomas5. En la práctica, el espectro de síntomas es muy variado e inespecífico, pudiendo aparecer sintomatología neurológica (amnesia, temblor, alteraciones visuales y auditivas, hipotermia, etc.), digestiva (náuseas, vómitos, dolor abdominal, etc.), alteraciones cardiocirculatorias (alteraciones de la tensión arterial y de la frecuencia cardiaca, disnea, etc.)5,6, siendo la alteración más grave la acidosis láctica. Esta suele cursar de forma leve, aunque ocasionalmente puede tener un curso grave y mortalidad asociada7.
Presentamos el caso clínico de un paciente que desarrolló un cuadro de EW y acidosis láctica grave secundaria a deficiencia de tiamina por administración de nutrición parenteral total sin una adecuada suplementación vitamínica.
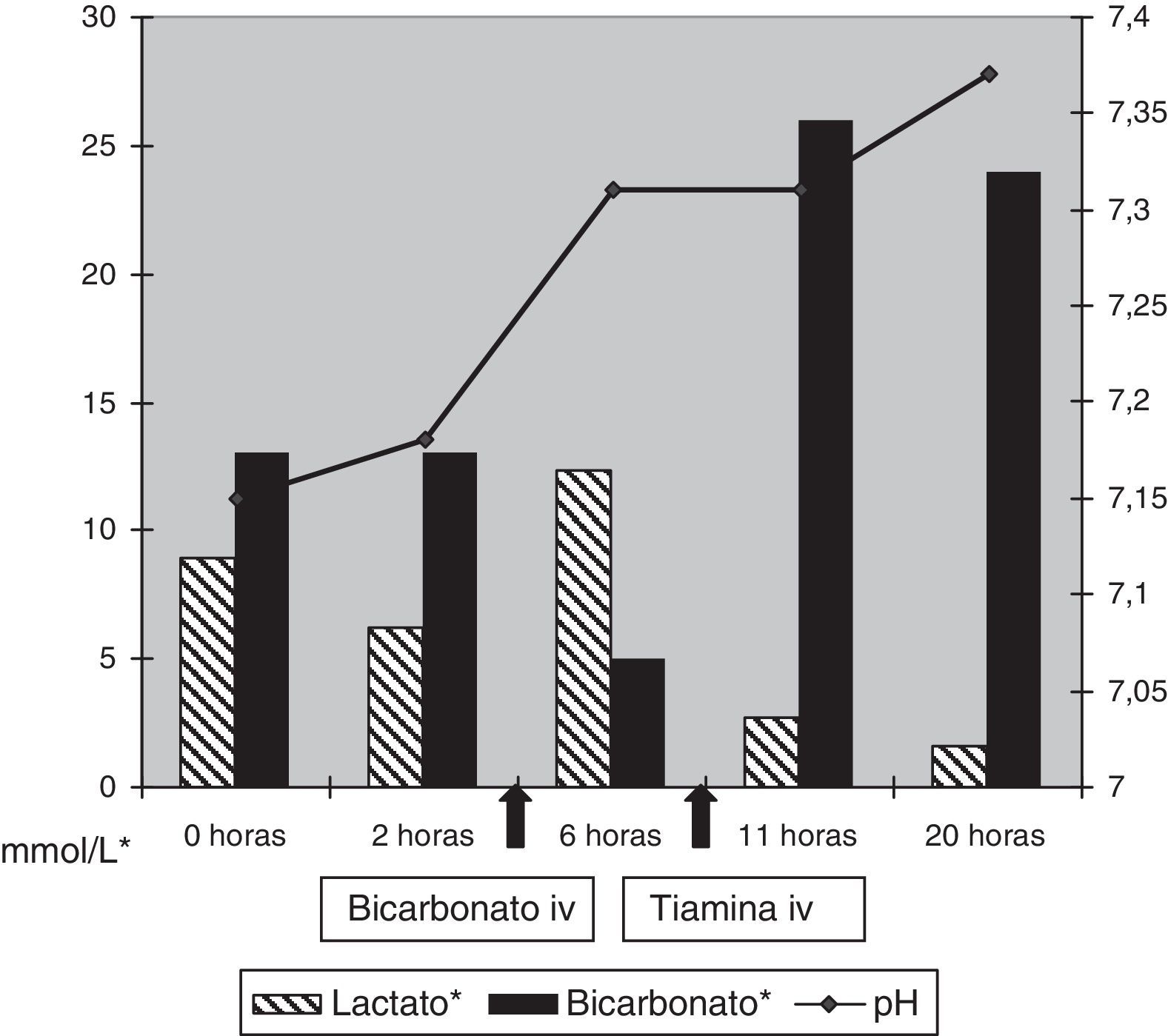
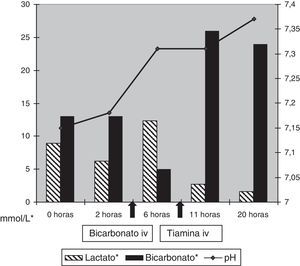
Varón de 2 años con síndrome de Vacterl (Vertebral defects, Anal atresia, Cardiac defects, Tracheoesophageal fistula and/or Esophageal atresia, Renal anomalies and Limb defects) intervenido de una esofagocoloplastia, que a los 32 días de ingreso comenzó con episodios de obnubilación, taquicardia, sudoración, oscilaciones de la tensión arterial, disregulación de la temperatura y temblor en reposo. La sintomatología fue cada vez más frecuente y 2 días después se acompañó de parálisis del VI par craneal izquierdo. Dada la situación clínica del paciente y la atrofia muscular, no se realizó exploración de la marcha. En la gasometría se detectó acidosis metabólica con importante hiperlactacidemia (pH 7,18 y láctico 8,9mmol/l). Se administró bicarbonato sódico sin resultado y la acidosis empeoró, llegando a cifras de pH 7,15 y 12,3mmo/l de láctico con exceso de base de −15. Al revisar la historia se detectó que la nutrición parenteral administrada no se había suplementado con preparado multivitamínico y ante la sospecha de que la sintomatología fuera debida a una deficiencia de tiamina, se inició infusión intravenosa con este cofactor (100mg en dosis única) además de cobalamina y carnitina. El paciente mejoró muy rápidamente con corrección de la acidosis (fig. 1) y desaparición de la sintomatología previa en pocas horas. Se confirmaron posteriormente niveles muy descendidos de tiamina en muestra obtenida antes del tratamiento específico. El paciente se ha seguido posteriormente durante 2 años y no se han detectado lesiones secuelares a este cuadro.
Este niño presentó una clínica con las características descritas en la EW y acidosis lácticas graves secundarias a deficiencia de tiamina por no disponer de una adecuada suplementación en la nutrición parenteral8. Como sucedió en el caso descrito suele ser refractaria al tratamiento con bicarbonato, pero tiene una respuesta muy rápida a la administración de tiamina intravenosa, tanto clínica como a nivel bioquímico, y se debe resaltar que la sintomatología progresa muy rápidamente, y conduce a la muerte si no es tratada de forma específica con este cofactor8,9. La presencia de niveles disminuidos de tiamina permite corroborar retrospectivamente el diagnóstico en casos como el descrito, pero se debe recalcar que el diagnóstico de EW es clínico, ya que ni los hallazgos en las pruebas de imagen son patognomónicos de la enfermedad, ni los niveles normales de tiamina permiten descartar la EW. Se han descrito casos de EW en pacientes en los que los niveles de tiamina son normales o elevados, debido a que presentan una alteración genética a nivel del transporte mitocondrial de la tiamina10. En los pacientes en los que ocasionalmente se realizó técnica de neuroimagen se evidenciaron imágenes compatibles con EW9,11,12. En el paciente descrito, se consideró no realizar resonancia magnética por motivos éticos (al precisar sedación) y la recuperación tras el tratamiento, pero probablemente sería esperable encontrar alterados sobre todo el hipotálamo posterior y los núcleos de los nervios oculomotores. En niños también es frecuente observar alteración en la sustancia blanca, en el núcleo dentado del cerebelo, el núcleo rojo y el putamen12.
Las acidosis lácticas pueden ser congénitas o secundarias y se clasificarían en tipo A (incremento de la producción de lactatos) y tipo B (disminución de la utilización de lactato) por su mecanismo patogénico7. Las acidosis lácticas secundarias son debidas a: hipoxia tisular, afectación hepática o renal, tumorales, ejercicio intenso, convulsiones, tóxicos y medicamentosas. Entre estas últimas se han descrito por la administración de biguanidas, antirretrovirales, isoniazida, linezolid, propilenglicol, propofol, estimulantes adrenérgicos, y muy ocasionalmente, ácido nalidíxico y estatinas7. También se encuadrarían en este grupo los casos debidos a deficiencia de tiamina asociados a nutrición parenteral y la acidosis D-láctica debida a sobreproducción bacteriana de ácido D-láctico a nivel intestinal en pacientes con síndrome de intestino corto, en las ocasiones en que son promovidos por la antibioterapia oral7,13.
La tiamina es un elemento esencial en el metabolismo de la glucosa14. Actúa como cofactor de la piruvato-deshidrogenasa (PDH), α-cetoglutarato-deshidrogenasa y transcetolasa. La PDH cataliza el paso de ácido pirúvico a acetil coenzima A, por lo que el déficit de tiamina, provoca acumulación de piruvato y su transformación a ácido láctico e hiperlactacidemia1. La tiamina forma parte de los complejos multivitamínicos específicos para pediatría incluidos en la nutrición parenteral, con dosis recomendadas de 0,35-0,5mg/kg/día para el recién nacido pretérmino y 1,2mg/día para el lactante y niño15. La asociación entre nutrición parenteral total no suplementada con tiamina con acidosis láctica grave y EW ha sido descrita en pacientes de todas las edades, y puede ser suficiente un periodo de tan solo 7 días para el desarrollo del cuadro8,9. Se debe por tanto tener un elevado nivel de sospecha de esta complicación en los niños que presenten hiperlactacidemia y deterioro clínico y estén recibiendo alimentación parenteral. En estas ocasiones hay que instaurar tratamiento empírico específico con tiamina de forma inmediata cuando se compruebe que no ha habido una adecuada suplementación previa en el preparado de nutrición parenteral1,2. La respuesta inmediata prevendrá la importante morbilidad y potencial mortalidad de esta grave complicación yatrogénica.
FinanciaciónNo ha recibido financiación alguna.
El presente trabajo no ha sido presentado en la reunión anual de la SEN. Sí ha sido presentado como póster y caso clínico en el Congreso Nacional de la Asociación Española de Pediatría del año 2012.