El envenenamiento por mordedura de araña «viuda negra» (Latrodectus mactans) en niños se expresa clínicamente con neurotoxicidad.
ObjetivoIdentificar los signos y síntomas neurológicos característicos, en las diferentes edades pediátricas, la evolución y el tratamiento en pacientes atendidos por esta mordedura de en un hospital pediátrico de noroeste México.
Material y métodosSe revisaron 70 expedientes de niños hospitalizados entre 1978-2014; estableciéndose 2 grupos: grupo 1, de 33 lactantes y preescolares, y grupo 2, con 37 escolares y adolescentes. Las variables consideradas fueron: edad, género, lugar de procedencia, sitio del accidente, área corporal afectada, grado de envenenamiento, tratamiento, evolución clínica, diferencias estadísticas.
ResultadosPredominó el género masculino, 61,4%; los lactantes menores de un año fueron un 14,2%. El 70% de los pacientes tuvieron el contacto con el arácnido dentro del domicilio; las áreas anatómicas más afectadas fueron miembros inferiores, cuello, tronco y abdomen; los signos y síntomas neurológicos más notables en el grupo 1 fueron: irritabilidad, llanto constante, naáseas, sialorrea, agitación, taquicardia, arritmias, incapacidad para caminar, espasmos musculares, parestesias, tetania, convulsiones, nistagmo. En el grupo 2 fueron: dolor local, cefalea, sialorrea, parestesias, sudoración profusa, ansiedad, debilidad muscular, espasmos musculares y temblor fino. La manifestación clínica autonómicas predominante en el grupo 1 fue sialorrea, p<0,0001, y en el grupo 2, parestesias, p<0,0001. El uso de faboterápicos en el tratamiento permitió mejor evolución, menor tiempo de hospitalización, no hubo mortalidad.
ConclusionesLos signos y los síntomas de la mordedura por araña «viuda negra» son predominantemente autonómicos; identificarlos permite el diagnóstico oportuno y tratamiento eficaz.
Envenomation by black widow spiders manifests clinically with signs of neurotoxicity in paediatric patients.
ObjectiveIdentify typical neurological signs and symptoms in paediatric patients of different ages, and describe treatment and outcomes in a paediatric hospital in northwest Mexico.
Material and methodsWe reviewed 70 clinical records of patients hospitalised due to black widow spider bite between 1978 and 2014. We divided the total into 2 groups: Group 1, infants and preschool children; and Group 2, school-age children and adolescents. The demographic variables were age, sex, birthplace, place where envenomation occurred, body part(s) affected, degree of envenomation according to signs and symptoms, treatment, clinical outcome, and statistical differences.
ResultsBoys accounted for 61.4% of all cases, and infants younger than one year old made up 14.2%. Most patients (70%) were bitten by the spider at home; the anatomical areas most frequently affected were the legs, neck, thorax, and abdomen. The neurological signs and symptoms displayed by Group 1 were irritability, constant crying, sialorrhoea, nausea, tachycardia, arrhythmias, fatigue when walking, agitation, muscle spasms paraesthesia, tetany, seizures, and nystagmus. Signs in Group 2 included localized pain, headache, sialorrhoea, paraesthesia, profuse sweating, anxiety, muscle weakness, muscle spasms, and fine tremor. The predominant autonomic sign in Group 1 was sialorrhoea (P<.0001) and in Group 2, paraesthesia (P<.0001). Patients who received Fab antivenom treatment displayed better outcomes and shorter hospital stays than those who did not. No deaths were reported.
ConclusionsThe neurological signs and symptoms caused by black widow spider bite are predominantly autonomic, and identifying them permits early diagnosis and more effective treatment
La araña «viuda negra» (Latrodectus mactans) pertenece a los artrópodos, es de la orden es araneae que junto con la orden Scorpionidae tienen más de 35.000 especies descritas en todo el mundo1,2. El número real de casos de envenenamientos no se conoce con exactitud.
La potencia del veneno es superior a la de las serpientes de cascabel; contiene varias toxinas, entre estas: la lactrodectina alfa, la latrotoxina alfa, la latrocrustotoxina, latroinsectotoxina y las neurexinas, proteínas con afinidad por las terminaciones nerviosas.
En una actualización reciente3–5, se ha informado que las latrofilinas neuronales (LPHN por sus siglas en inglés) forman parte de una familia de receptores poco estudiada, integrada por 3 isoformas, LPHN1-3, que pertenecen a una rama única de la proteína G, acoplada a receptores de adhesión conocido como aGPCR, constituyendo el receptor más importante de la latrotoxina alfa para la liberación masiva de neurotransmisores; experimentalmente, se ha demostrado que esta sustancia proteica puede tener actividad en todo tipo de sinapsis en vertebrados, sin importar cuál neurotransmisor esté implicado: acetilcolina, noradrenalina, dopamina, glutamato y encefalinas; la acción de la toxina puede separarse en 2 variantes, la calcio dependiente Ca2+ y la calcio independiente Ca2+; sin embrago, es digno de mencionarse que las 2 maneras de acción provocadas por la latrotoxina alfa solamente coexisten en las sinapsis interneuronales como única forma de presencia en la unión neuromuscular (Ca2+ dependiente); el efecto específico de la latrotoxina alfa para la liberación de neurotransmisores indica en principio que los receptores pueden ser los responsables de la acción tóxica en las membranas neuronales3–5. Las neurexinas (NRXN), están involucradas en el reconocimiento celular del sistema nervioso de la proteína latrodectrina.
Las latrotoxina y la latrodectina interactúan también selectivamente con la doble capa de lípidos de membrana celular de las terminaciones presinápticas, haciéndola más permeable, abriendo canales catiónicos con la participación de 2 moléculas de calcio; las toxinas pasan al interior de la célula por endocitosis, liberando gran cantidad de neurotransmisores como norepinefrina y acetilcolina; también se libera ácido gamma aminobutírico, que no depende de la acción del calcio, con efectos notables en la unión neuromuscular4–7.
El cuadro clínico depende del número de mordeduras, de la edad del sujeto y la condición física; suelen ser más severas en las edades extremas de la vida5–11.
En México se ha reportado que del total de casos de intoxicaciones por animales ponzoñosos, el 11% es debido a mordeduras de arañas, registrándose cada año entre 3.000 a 5.000 personas lesionadas por mordeduras de Latrodectus mactans y araña parda o reclusa (Loxoceles), predominando de manera muy amplia la mordedura por «viuda negra»12–16. La interpretación correcta de las manifestaciones clínicas, así como un tratamiento oportuno con antivenenos faboterápicos, evita complicaciones graves y acorta el periodo de hospitalización13–16. En este trabajo presentamos la experiencia en un hospital pediátrico del noroeste de México.
ObjetivoAnalizar los signos y síntomas neurológicos predominantes en pacientes de diferentes edades pediátricas atendidos por envenenamiento por araña Lactrodectus mactans, así como su tratamiento y evolución.
Hipótesis de trabajoLas manifestaciones de neurotoxicidad en la mordedura por araña «viuda negra» o Latrodectus mactans pueden tener diferente expresividad clínica según la edad y precisan ser identificadas.
Material y métodosEn el Hospital Infantil del Estado de Sonora, México, se revisaron, de manera retrospectiva, 70 expedientes de pacientes hospitalizados por mordedura de araña «viuda negra» (Latrodectus mactans) en el período comprendido de enero de 1978 y diciembre del 2014. Las variables consideradas fueron: lugar de procedencia, edad, género, sitio en el cual ocurrió el accidente, área corporal afectada, medidas utilizadas previas a la admisión, tiempo transcurrido entre la mordedura y la atención médica.
Para analizar las diferentes manifestaciones clínicas separamos a los pacientes en 2 grupos: grupo 1, de lactantes y preescolares, y grupo 2, de escolares y adolescentes, registrando los signos y síntomas encontrados en ambos, así como el grado de envenenamiento, los estudios de laboratorio, tratamiento, período de estancia hospitalaria, complicaciones y evolución. Se utilizó estadística descriptiva y no paramétrica (prueba exacta de Fisher, Pearson, razón de verosimilitud y correlación) para expresar los resultados.
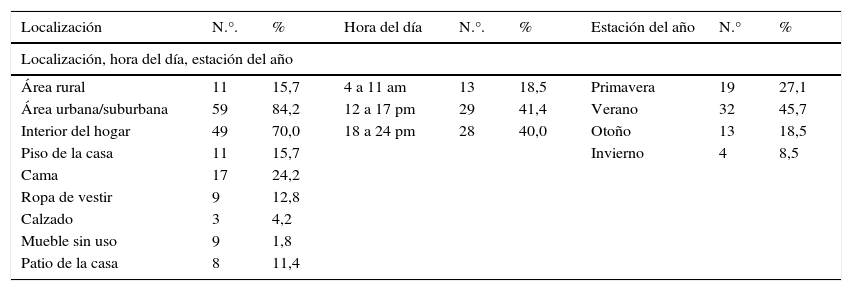
ResultadosDe los 70 casos revisados, 43 (61,4%) correspondieron al género masculino y 27 al femenino (38,5%). Las edades fueron: entre 4 meses y 18 años. Procedían de localidades urbanas y suburbanas 59 pacientes (84,2%), del área rural 11 (15,7%). La época del año en que se presentó más frecuentemente el evento fue en el verano 32 (45,7%) y la hora de contacto entre las 12h, medio día y las 24 h en el interior del hogar (tabla 1).
Datos demográficos y epidemiológicos, n=70
| Localización | N.°. | % | Hora del día | N.°. | % | Estación del año | N.° | % |
|---|---|---|---|---|---|---|---|---|
| Localización, hora del día, estación del año | ||||||||
| Área rural | 11 | 15,7 | 4 a 11 am | 13 | 18,5 | Primavera | 19 | 27,1 |
| Área urbana/suburbana | 59 | 84,2 | 12 a 17 pm | 29 | 41,4 | Verano | 32 | 45,7 |
| Interior del hogar | 49 | 70,0 | 18 a 24 pm | 28 | 40,0 | Otoño | 13 | 18,5 |
| Piso de la casa | 11 | 15,7 | Invierno | 4 | 8,5 | |||
| Cama | 17 | 24,2 | ||||||
| Ropa de vestir | 9 | 12,8 | ||||||
| Calzado | 3 | 4,2 | ||||||
| Mueble sin uso | 9 | 1,8 | ||||||
| Patio de la casa | 8 | 11,4 | ||||||
| Edades | Meses/años | N.° | % | Área de lesión | N.° | % |
|---|---|---|---|---|---|---|
| Edades, área corporal de la lesión | ||||||
| 4 a 11 | Meses | 10 | 14,2a | Cuello, Tronco y abdomen | 17 | 24,2 |
| 1 a 2 | Años | 6 | 8,5 | Brazos | 8 | 11,4 |
| 3 a 5 | Años | 17 | 24,2 | Mano y dedos | 10 | 14,2 |
| 6 a 10 | Años | 18 | 25,7 | Piernas | 19 | 27,1 |
| 11 a 18 | Años | 19 | 27,1 | Glúteos | 3 | 4,2 |
De acuerdo con el área anatómica de la lesión, en piernas 19 casos (27,3%), cuello, tronco y abdomen 17 (24,2%), pies 10 (14,2%), brazo 8 (11,4%), manos y dedos 10 (14,2%), muslo en 3 casos y en los glúteos otros 2 pacientes; en uno no se especificó.
Medidas previas a la admisión en el hospital: en 2 pacientes, los familiares les proporcionaron ajo y leche, a uno aspirina y a otro difenihidramina. El tiempo transcurrido entre la lesión y la atención en el hospital: recibieron atención en menos de una hora, 38 pacientes (54,2%), entre 2 y 5 h, en 22 (31,4%), entre 6 y 12 h, 3 (4,3%), uno fue atendido a las 24 h y otros 3, en las 48 h seguidas al accidente.
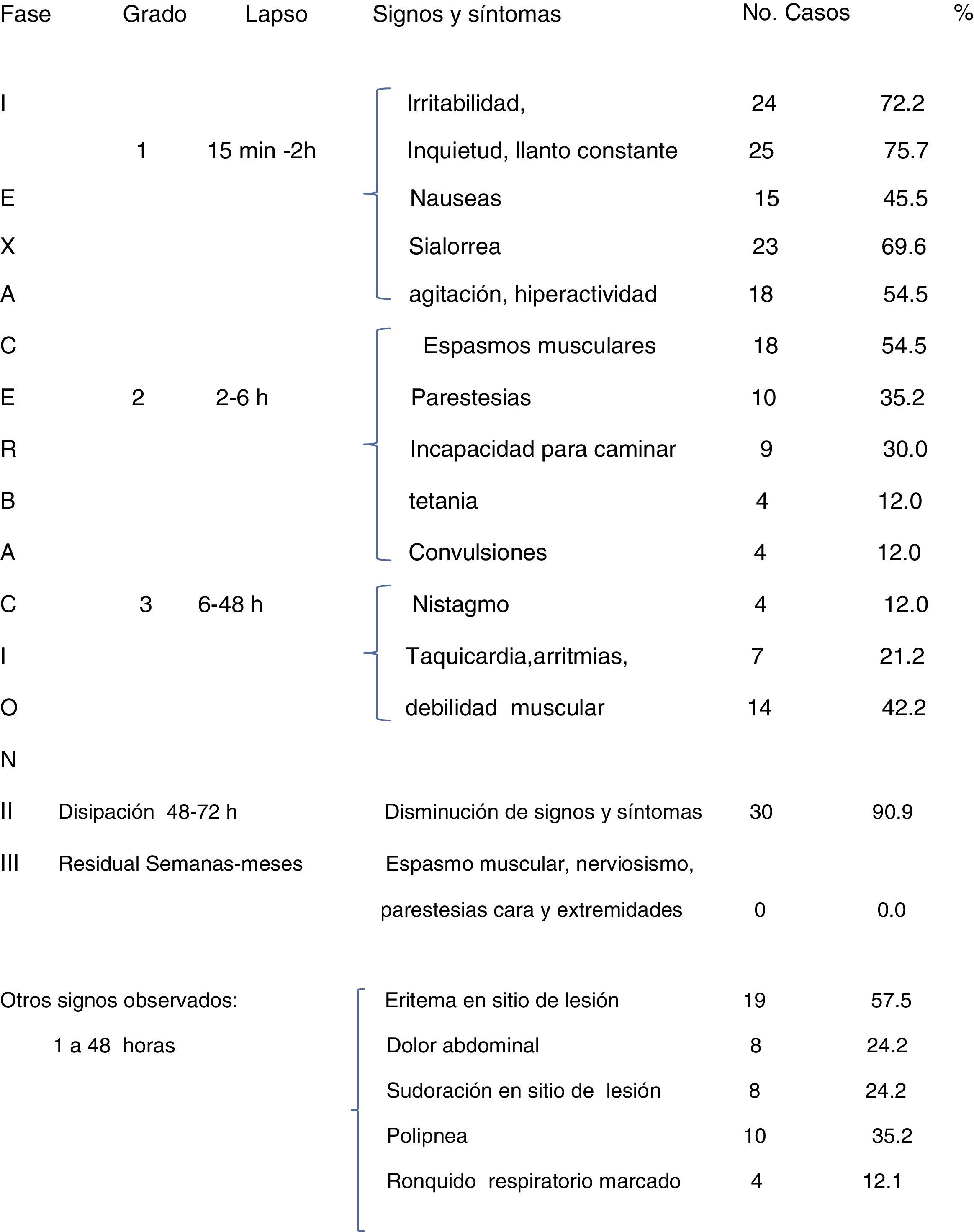
Signos y síntomas registrados en el grupo 1, constituido por 33 pacientes: las manifestaciones neurológicas predominantes en las diferentes fases y grados de envenenamiento fueron: irritabilidad, llanto constante, estado nauseoso, sialorrea, agitación, hiperactividad, espasmos musculares parestesias incapacidad para caminar, tetania, convulsiones, nistagmos, arritmia y taquicardia. Otros signos y síntomas fueron: eritema en sitio de lesión, sudoración en el área lesionada, polipnea, debilidad, estertores roncantes o marcado roncus respiratorio. En la etapa de disipación en los siguientes 2 a 3 días, en el 90% de los pacientes, los signos y los síntomas disminuyeron; en estas edades no se registraron manifestaciones residuales prolongadas (tabla 2).
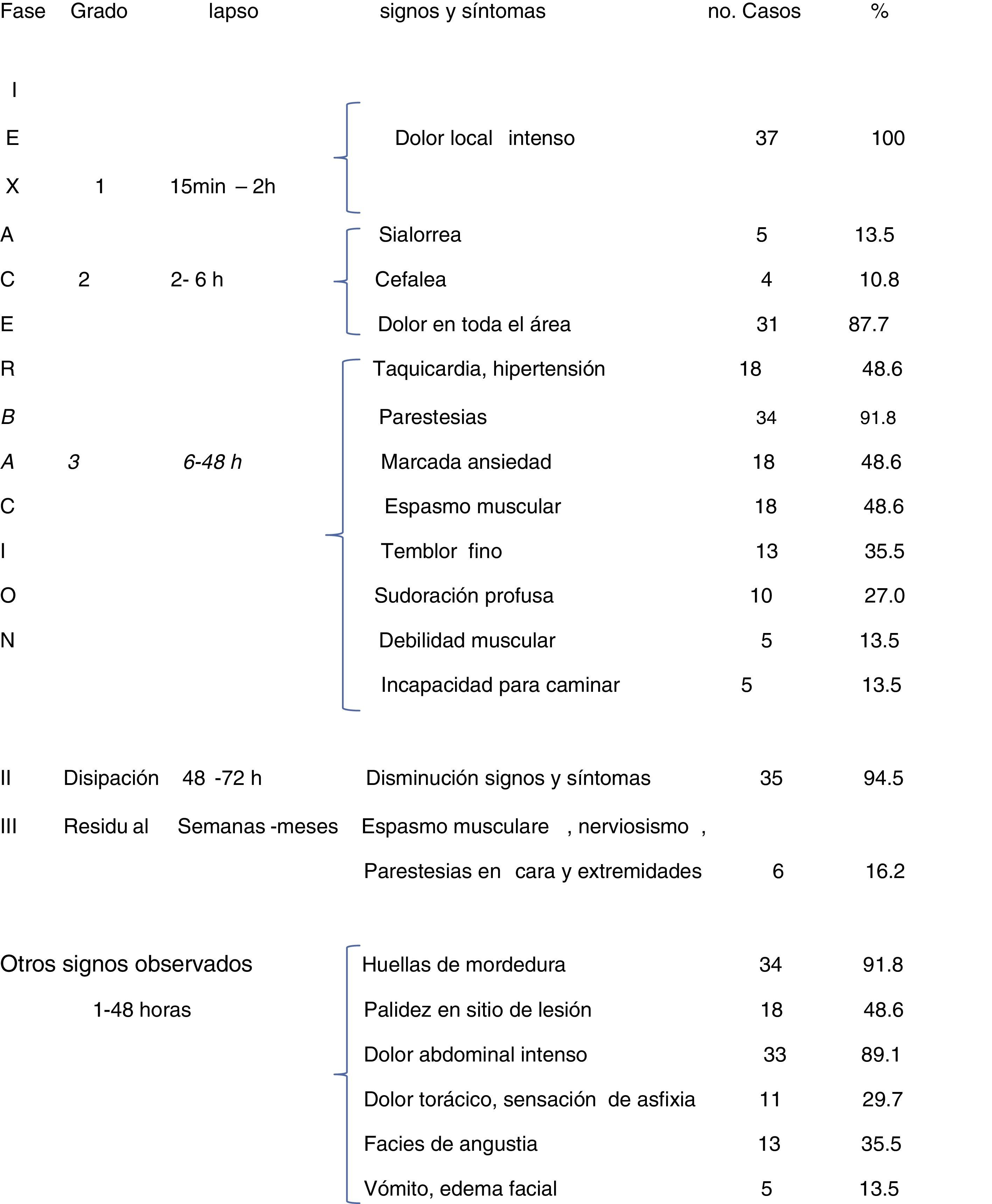
En el grupo 2, fueron 37; el cuadro clínico inicial fue de marcada percepción dolorosa, en las siguientes horas fueron: sialorrea, cefalea, dolor en el área afectada, parestesias, ansiedad, taquicardia, hipertensión, espasmos musculares temblor fino sudoración profusa, debilidad muscular, alteraciones a la marcha; en 35 pacientes (94,5%), las manifestaciones disminuyeron en la fase de disipación (48 a 72 h), pero en 6 las molestias residuales permanecieron por más tiempo. Respecto de otros signos y síntomas algunos de ellos o bien como parte de manifestaciones autonómicas más tardías, presentes desde la primera hora o más horas después, fueron: huellas de la mordedura palidez y eritema en el sitio de la mordedura, dolor en toda la extremidad, dolor abdominal intenso, dolor torácico con sensación de asfixia y facies de angustia, ansiedad marcada, espasmos musculares dolorosos y temblor fino, como se observa en la tabla 3.
De los estudios de laboratorio, en 18 casos (25,7%) se encontró leucocitosis, 7(10,0%) tuvieron menos de 10 g de hemoglobina, 2 hipocalcemia menor de 8g/dl y en un caso glucemia mayor de 120mg/dl. El tratamiento consistía en: el uso soluciones con glucosa más solución salina 0,9% normal, en 65 pacientes (92,8%), hidrocortisona en 32 (45,7%), antihistamínicos 30 (42,8%), gluconato de calcio 21 (30,0%), metocarbamol 11 (15,7%), neostigmina 6 (8,0%); 5 recibieron diacepam, 2 fenobarbital y uno nalbufina. El uso de faboterápico antiarácnido se inició en 1999, por lo que a partir de ese año hasta 2014 se aplicó a 47 pacientes (67,1%). El tiempo de internamiento fue: menos de 12 h en 14 pacientes (20%), de estos 6 eran lactantes; entre 13 y 24 h en 42 (60%), de estos 24 fueron prescolares; de 48 a 72 h, 10 (14,2%) entre 4 y 7 días, 5% los casos. Todos los casos evolucionaron a la mejoría, no se registró mortalidad.
DiscusiónLos accidentes por mordedura de a araña «viuda negra» ocurren ordinariamente durante el verano, dentro y fuera de las casas. En esta serie los pacientes procedían en su mayoría del área urbana; el accidente se presentó mayormente en primavera y verano, ubicándose dentro del hogar; el sitio de lesión, correlacionó con el lugar donde se estableció el contacto con el artrópodo1,13–16.
Respecto al veneno de la araña «viuda negra» y sus efectos, como se menciona en párrafos anteriores contiene varias toxinas proteicas, cuya naturaleza le confiere gran afinidad por las terminaciones nerviosas e interactúan con proteínas vesiculares sinápticas, de cuyo complejo resulta una importante secreción de nerutoransmisores; se conoce también que las latrofilinas y neurexinas están involucradas en el reconocimiento celular del sistema nervioso de la proteínas latrotoxina y latrodectrina, dando como resultado la despolarización de la unión neuromuscular con hiperreactividad autonómica y agotamiento de la acetilcolina, lo que explica el porqué de las manifestaciones clínicas que se describen en la intoxicación1–11.
Para establecer el diagnóstico es conveniente tener presentes las siguientes consideraciones: entre los 15 min a una hora después del accidente se presenta dolor en el sitio afectado, donde pueden observarse huellas de la lesión (producida por el doble pinchazo de los quelíceros): se aprecia en la piel un halo de palidez moderada y eritema circundante con disminución de temperatura, prurito, diaforesis y pilo erección local; sin tratamiento específico, a medida que las horas avanzan se agregan otros signos y síntomas neurológicos11,13–18 que muestran diferencias según la edad de los pacientes, esto se puede apreciar en las tablas 2 y 3.
Clínicamente, se pueden identificar signos y síntomas que involucran al sistema nervioso simpático y parasimpático, con amplia interacción de neurotransmisores, pudiendo expresarse en diversos aparatos y sistemas del organismo, tales como: placa neuromuscular, ojos, glándulas salivales, corazón, pulmones aparato digestivo, vejiga, órganos de la reproducción y la piel4,5,19. En este sentido, las manifestaciones que identificamos en lactantes y preescolares, incluían irritabilidad, llanto constante, estado nauseoso, sialorrea, agitación, hiperactividad, espasmos musculares, parestesias, incapacidad para caminar, tetania, convulsiones, nistagmos, taquicardia arritmia.
Por otro lado, es conveniente recordar que en los lactantes menores el cuadro clínico puede confundirse con envenenamiento por picadura de alacrán debido a la irritabilidad y llanto constante, signos comunes en la picadura por este artrópodo; sin embargo, el niño que ya habla y sufrió mordedura por Latrodectus mactans refiere dolor muscular intenso, también suele quejarse de dolor torácico y abdominal, además de crisis musculares espasmódicas, esto es útil en la diferenciación con envenenamiento por alacrán. Si la toxicidad progresa sin que se inicie el tratamiento, el nistagmo se hará bien evidente, los espasmos musculares más intensos y se acentuará el temblor fino distal, agregándose taquicardia y arritmias, hipertensión, crisis convulsivas, edema pulmonar, hipotensión, colapso vascular y choque18–22.
Entre los prescolares y escolares que ya pueden expresarse con claridad se facilita el registro de las manifestaciones clínicas, entre estas: cefalea de intensidad variable, estado nauseoso que puede llegar al vómito, parestesias generalizadas que el paciente describe como sensación de «hormigueo», mialgias; la incapacidad para caminar y debilidad muscular, manifestada esta como sensación de cansancio, puede presentarse también priapismo doloroso en prescolares y a otras edades.
En los adolescentes, las manifestaciones autonómicas se tornan más intensas conforme transcurren las horas, presentando sialorrea, cefalea, dolor en el área afectada, parestesias, ansiedad, taquicardia, hipertensión, espasmos musculares temblor fino sudoración profusa, debilidad muscular, alteraciones a la marcha dolor muscular intenso que se acentúa durante las crisis de espasmos; el dolor abdominal intenso se puede confundir con cuadros de abdomen agudo quirúrgico, evento registrado en 33 de 37 pacientes16–22, tal como se aprecia en la sección de otros signos en la tabla 3. En adolescentes y adultos, el dolor torácico puede ser más intenso, con sensación de asfixia; las personas muy ansiosas describen como de «muerte inminente», lo que puede confundirse con infarto del miocardio; es frecuente apreciar en la cara una expresión de angustia, con diaforesis facial16,20; algunos de estos eventos fueron registrados en 11 y 13 pacientes del grupo de escolares y adolescentes; es posible que estos síntomas se vean magnificados por la percepción consciente de la mordedura a esta edad porque, al igual que en el adulto, tiene más posibilidades de establecer fácilmente un estado de mayor contenido psicógeno que en los lactantes y prescolares. En todo caso, debemos poner especial énfasis en tratar de establecer de manera correcta la fase y el grado de envenenamiento e iniciar las medidas terapéuticas oportunas14–17.
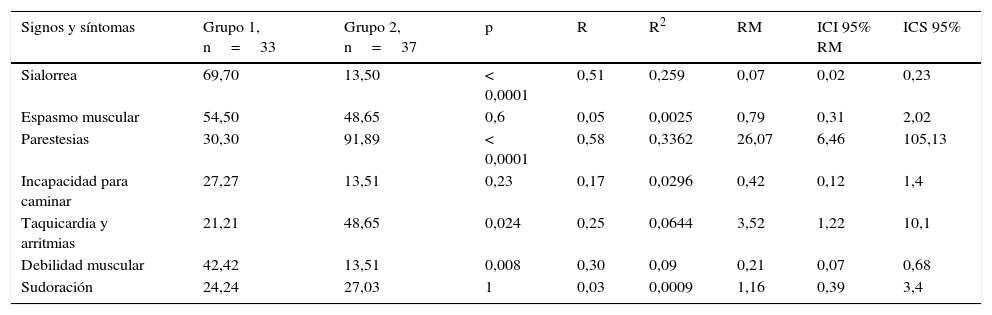
Al comparar 7 manifestaciones neurológicas de tipo autonómico presentes en ambos grupos, se observó que la sialorrea fue estadísticamente significativa en el grupo 1, p<0,0001, y las parestesias en el grupo 2, p<0,0001 (tabla 4).
Comparación de 7 manifestaciones neurológicas entre lactantes y preescolares (grupo 1) con escolares y adolescentes (grupo 2)
| Signos y síntomas | Grupo 1, n=33 | Grupo 2, n=37 | p | R | R2 | RM | ICI 95% RM | ICS 95% |
|---|---|---|---|---|---|---|---|---|
| Sialorrea | 69,70 | 13,50 | < 0,0001 | 0,51 | 0,259 | 0,07 | 0,02 | 0,23 |
| Espasmo muscular | 54,50 | 48,65 | 0,6 | 0,05 | 0,0025 | 0,79 | 0,31 | 2,02 |
| Parestesias | 30,30 | 91,89 | < 0,0001 | 0,58 | 0,3362 | 26,07 | 6,46 | 105,13 |
| Incapacidad para caminar | 27,27 | 13,51 | 0,23 | 0,17 | 0,0296 | 0,42 | 0,12 | 1,4 |
| Taquicardia y arritmias | 21,21 | 48,65 | 0,024 | 0,25 | 0,0644 | 3,52 | 1,22 | 10,1 |
| Debilidad muscular | 42,42 | 13,51 | 0,008 | 0,30 | 0,09 | 0,21 | 0,07 | 0,68 |
| Sudoración | 24,24 | 27,03 | 1 | 0,03 | 0,0009 | 1,16 | 0,39 | 3,4 |
ICI 95%: intervalo de confianza límite inferior; ICS 95%: intervalo de confianza límite superior; p: significación estadística; R y R2: correlación; RM: razón de momios o posibilidades.
Para el diagnóstico diferencial, es preciso distinguirlos de las siguientes afecciones: apendicitis, aneurisma abdominal, colecistitis, isquemia intestinal, hipocalcemia, tétanos, intoxicación por organofosforados2,14–20.
No existen estudios de laboratorio específicos para el diagnóstico; puede encontrarse en algunos casos leucocitosis y elevación de la creatinfosfocinasa y, en algunos casos complicados, puede haber anemia con hemólisis, alteración en las enzimas hepáticas o retención de elementos azoados16,20–22.
Desde hace poco más de 15 años, disponemos un antiveneno faboterápico polivalente, antiarácnido modificado por digestión enzimática y libre de albúmina. Se estima que este producto neutraliza el veneno de 180 glándulas del arácnido (6.000 dl 50); este se prescribe según la severidad de la intoxicación que varía en cada caso. Se puede aplicar por vía intravenosa en 20ml de solución fisiológica en 2 min, lo que se repite cada hora, valorando al paciente cada 4 h, hasta la remisión de los síntomas; este producto se puede aplicar también por vía intramuscular, en 5ml de solución fisiológica13,16,22. Por lo general, los síntomas remiten con la aplicación de la primera dosis, limitando el uso de otros medicamentos, como sedantes y relajantes. En aquellos casos en los que el diagnóstico se establezca tardíamente, es prudente utilizar el número de dosis de antiveneno que sea necesario hasta la remisión de las manifestaciones clínicas de neurotoxicidad; además, cuando el caso lo amerite se prescribirán soluciones electrolíticas y medicamentos para disminuir la irritabilidad, el dolor y los espasmos musculares, prefiriéndose los sedantes benzodiacepinas y opiáceos; los faboterápicos por su alta efectividad reducen al mínimo la presentación de hipertensión, crisis convulsivas, edema pulmonar y choque13,16,22–27.
En los casos reportados, la recuperación de los pacientes fue buena, a pesar de que en los primeros 20 años no disponíamos de antiveneno específico no hubo mortalidad y se pudo observar que con el uso de faboterápicos entre 1999 y 2014, el tiempo de hospitalización se redujo a 12 h con un máximo de 24 hs, evitándose el empleo de otros medicamentos.
Por tratarse de un estudio retrospectivo, los autores estamos conscientes de las limitaciones del mismo; sin embargo, deseamos que los profesionales interesados puedan obtener alguna información de utilidad para el desarrollo de estudios sobre el tema.
FinanciaciónEste trabajo no recibió apoyo económico de ninguna organización.
Conflicto de interesesNo existe conflicto de intereses.