La infección por el virus severe acute respiratory syndrome coronavirus 2 (SARS-CoV-2) causante de la enfermedad COVID-19, fue descrita por primera vez en diciembre del 2019 en Wuhan. Los síntomas típicos de la enfermedad son fiebre, tos seca, disnea y malestar general1. En los casos más graves, se produce una liberación masiva de citosinas proinflamatorias que ocasionan daño alveolar asociado a insuficiencia respiratoria y fallo multiorgánico que llevan a la muerte del paciente2. Las manifestaciones neurológicas de la infección por SARS-CoV-2 incluyen cefalea, mareos, alteración de conciencia y anosmia3. Se presenta el caso de un paciente con un síndrome medular agudo asociado a infección por SARS-CoV-2.
Se trata de un varón de 53 años, sin antecedentes de interés, diagnosticado dos días antes de infección por SARS-CoV-2 que consultó por disestesias en extremidades inferiores e imposibilidad para la deambulación autónoma. En ningún momento presentó clínica respiratoria ni afectación pulmonar.
A la exploración, presentaba un balance motor conservado, una hipoestesia táctil, vibratoria y algésica con un nivel sensitivo D9-D10, reflejos osteotendinosos exaltados en extremidades inferiores, signo de Babinsky bilateral, marcha atáxica y retención urinaria.
Se realizó una tomografía computarizada (TC) craneal y de columna lumbar con resultado normal. En la analítica sanguínea destacaba una leve elevación de reactantes de fase aguda. El estudio de autoinmunidad fue negativo. Ante la sospecha de una mielitis transversa aguda, se efectuó una punción lumbar que mostró pleocitosis a expensas de células mononucleares e hiperproteinorraquia, sin consumo de glucosa. El estudio microbiológico del líquido cefalorraquídeo (LCR) fue negativo.
Durante el ingreso, el paciente sufrió un empeoramiento neurológico significativo, evolucionando hacia una paraparesia grave y requiriendo sondaje vesical.
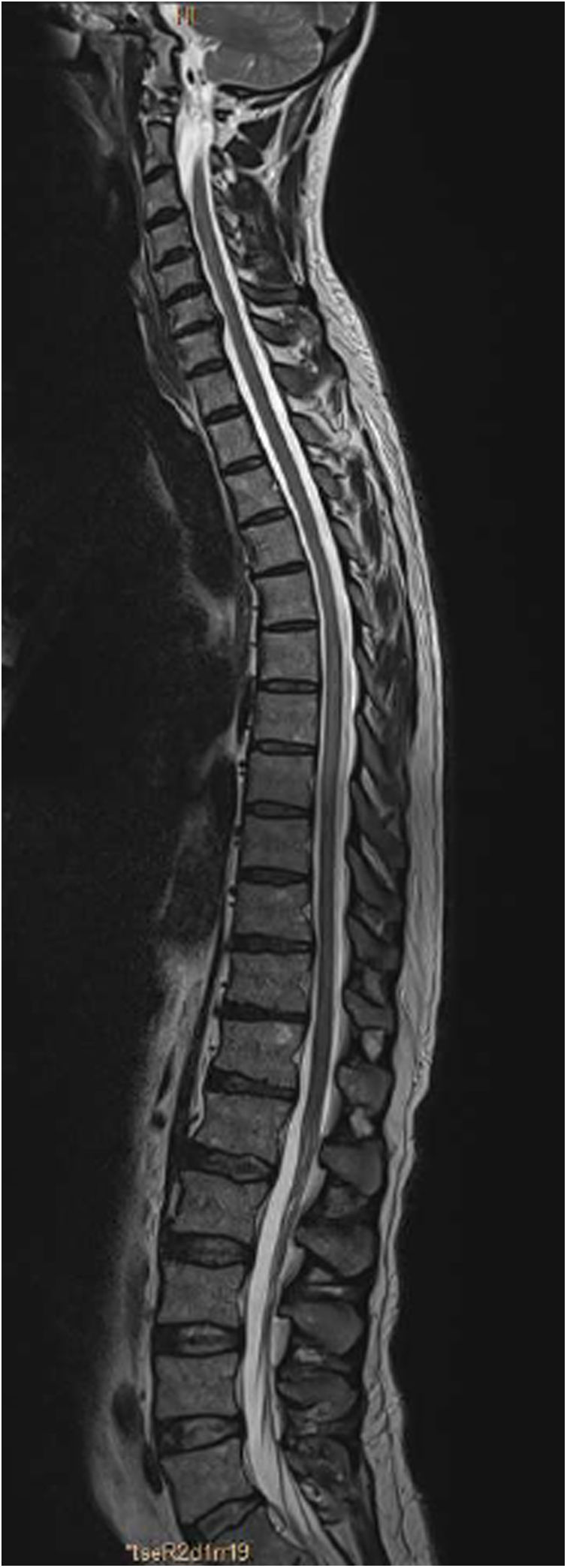
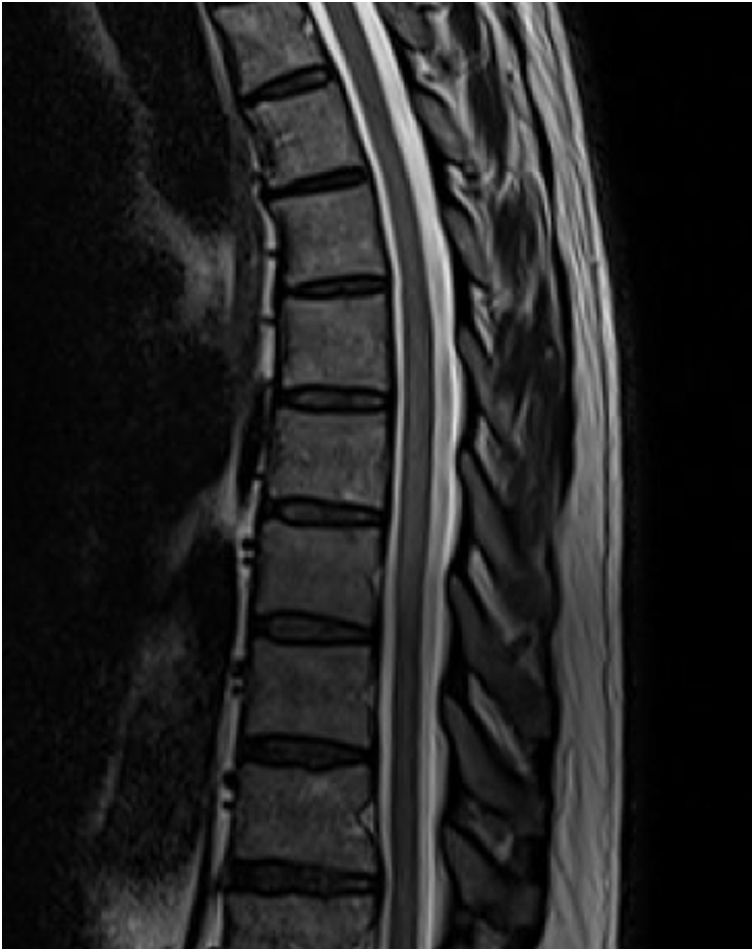
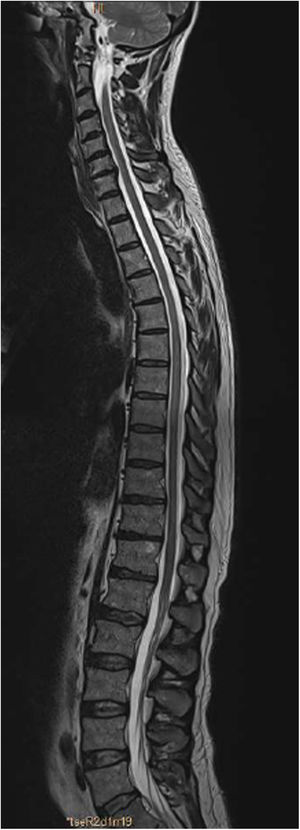
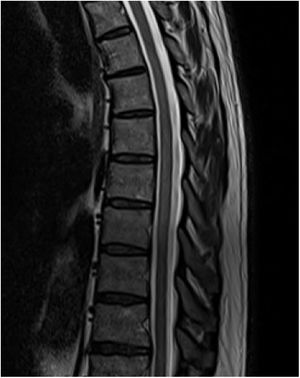
La resonancia magnética (RM) mostró una tenue alteración de señal, hiperintensa en secuencias T2, que afectaba a los segmentos dorsales de D6 a D11, sin realce tras la administración de gadolinio y sin efecto masa, compatible con una mielitis dorsal longitudinalmente extensa (figs. 1 y 2).
Iniciamos un ciclo de metilprednisolona a dosis de 1.000 mg por día durante cinco días, siendo ineficaz. Dada la refractariedad del cuadro, se administraron inmunoglobulinas endovenosas a dosis de 0,4 g/kg/día durante cinco días. El paciente evolucionó de forma satisfactoria y fue dado de alta tras lograr una deambulación autónoma, persistiendo afectación de la sensibilidad propioceptiva.
Las manifestaciones neurológicas de la infección por SARS-CoV-2 descritas hasta la fecha son diversas y se presentan hasta en un tercio de los pacientes4. Los síntomas más frecuentes son cefalea, mareos, alteración de conciencia y anosmia. Se han notificado casos aislados de crisis epilépticas, encefalitis aguda, accidente cerebrovascular, síndrome de Guillain-Barré y mielitis transversa3,4.
Los criterios diagnósticos de mielitis transversa incluyen la presencia de un síndrome sensitivo, motor y autonómico bilateral con un nivel sensitivo definido, progresión hasta máxima discapacidad entre cuatro horas y 21 días, con demostración de inflamación en la médula espinal por pleocitosis, índice inmunoglobulina G (IgG) elevado en LCR o captación de gadolinio en RM, excluyendo causas compresivas, neoplásicas, vasculares y postradiación5,6. El diagnóstico de infección por SARS-CoV-2 se realiza mediante la prueba de reacción en cadena de la polimerasa (PCR) de muestra nasofaríngea, dada la baja sensibilidad de la prueba PCR en LCR7. El tratamiento de elección es la metilprednisolona a dosis altas y, en caso de ineficacia, se debe considerar la administración de inmunoglobulinas endovenosas8,9.
El virus SARS-CoV-2 puede afectar al sistema nervioso mediante invasión directa o como consecuencia de una respuesta inflamatoria sistémica exagerada frente al virus. Este segundo mecanismo provoca un aumento de la permeabilidad de la barrera hematoencefálica y una liberación masiva de citosinas proinflamatorias que, en última instancia, producen edema y daño medular inmunomediado3. Se ha demostrado que el virus SARS-CoV-2 invade las células humanas mediante la unión al receptor de membrana de la enzima convertidora de la angiotensina II (ECA-II)8,10. Mediante estudios de microarrays, se ha identificado la expresión de ECA-II en la corteza cerebral, ganglios basales, hipotálamo, tronco encéfalo y endotelio capilar cerebral10. Esta alta expresión de receptores ECA-II en el cerebro humano11,12 podría explicar la capacidad neuroinvasiva del virus. Existe la posibilidad de que el virus pueda diseminarse al sistema nervioso central (SNC) a través del bulbo olfatorio, ya que la inoculación intranasal de SARS-CoV-2 en ratones ha demostrado la capacidad del virus de penetrar al encéfalo, tronco encefálico y médula espinal13.
Al día de hoy, los mecanismos de virulencia del SARS-CoV-2 y la fisiopatología de la enfermedad COVID-19 no son aún del todo conocidos. A pesar de ello, parece plausible que la abundante expresión de receptores ECA-II en el parénquima cerebral favorezca la interacción con el virus, aumentando el riesgo de sufrir complicaciones neurológicas.
FinanciaciónEste trabajo no ha recibido ningún tipo de financiación.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.