Los síndromes neurológicos paraneoplásicos (SNP) suceden en alrededor del 1% de los pacientes con tumores sólidos, y probablemente son más infrecuentes en los cánceres hematológicos1. El SNP más comúnmente asociado al linfoma de Hodgkin (LH) es la degeneración cerebelosa, mientras que la afectación del sistema nervioso periférico es más inhabitual2. La neuronopatía motora (NM) es un cuadro raramente descrito en pacientes con LH. Presentamos un caso de esta entidad y una breve revisión.
Un varón de 82 años, sin antecedentes relevantes fue diagnosticado de LH variedad clásica tras biopsia de adenopatías cervicales. No refería ningún síntoma B. El estudio de extensión fue negativo (estadio IA). Inició 2 meses después tratamiento con adriamicina, bleomicina, vinblastina y dacarbacina (ABVD). Como complicaciones presentó neutropenia y lesiones cutáneas. En 2 meses y tras 2 ciclos completos se alcanzó la remisión.
Ingresó procedente de urgencias por paraparesia rápidamente progresiva, de forma que en 8 días era incapaz de deambular de forma autónoma. No refería dolor, síntomas sensitivos ni alteración esfinteriana. En la exploración se evidenció paraparesia asimétrica de predominio izquierdo y distal, con arreflexia rotuliana y aquílea. Los reflejos miotáticos eran normales en las extremidades superiores, y los reflejos cutáneo-plantares flexores. La exploración de la sensibilidad era normal.
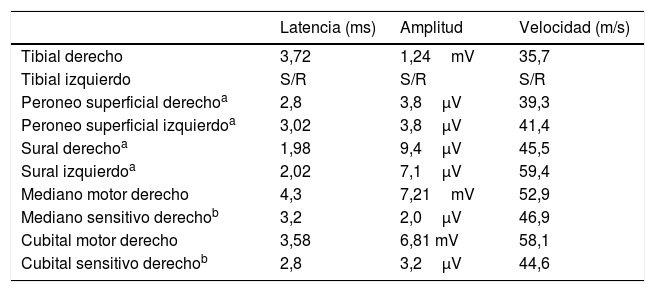
Las serologías (grupo herpes, VIH, borreliosis), inmunología (anticuerpos antinucleares, anti-citoplasma de neutrófilo, anti-gangliósidos) y análisis completo (incluyendo proteinograma) fueron normales. Se realizó una resonancia magnética (RM) cerebral y medular, normal. En la punción lumbar se obtuvo un líquido cefalorraquídeo (LCR) de características normales (glucosa 63mg/dl, proteínas 40mg/dl, leucocitos 0/mm, sin bandas oligoclonales). No se detectaron anticuerpos onconeuronales ni frente a antígenos sinápticos en suero ni en LCR. La citología del LCR fue negativa. Dos días después de su ingreso se realizó un electroneurograma (tabla 1) en el que destacaba disminución grave de las amplitudes de los potenciales motores en extremidades inferiores con latencias distales normales. No presentaba bloqueos de conducción. Los estudios de conducción sensitiva fueron normales. En el registro electromiográfico con aguja se registró un aumento de la actividad de inserción, con abundantes fibrilaciones y fasciculaciones de distribución difusa en cuádriceps, tibiales anteriores y gastrocnemios. Los potenciales de unidad motora presentaron un aumento marcado de las amplitudes y leve del índice de polifasia, y duración prolongada. El reclutamiento estaba disminuido. Se interpretó, por tanto, como neuropatía axonal motora grave con prominentes signos de denervación y reinervación. La presencia de estos últimos indica una evolución más prolongada que la referida por el paciente, y justifica la denominación de neuronopatía subaguda.
Resumen del estudio de neurografía
| Latencia (ms) | Amplitud | Velocidad (m/s) | |
|---|---|---|---|
| Tibial derecho | 3,72 | 1,24mV | 35,7 |
| Tibial izquierdo | S/R | S/R | S/R |
| Peroneo superficial derechoa | 2,8 | 3,8μV | 39,3 |
| Peroneo superficial izquierdoa | 3,02 | 3,8μV | 41,4 |
| Sural derechoa | 1,98 | 9,4μV | 45,5 |
| Sural izquierdoa | 2,02 | 7,1μV | 59,4 |
| Mediano motor derecho | 4,3 | 7,21mV | 52,9 |
| Mediano sensitivo derechob | 3,2 | 2,0μV | 46,9 |
| Cubital motor derecho | 3,58 | 6,81 mV | 58,1 |
| Cubital sensitivo derechob | 2,8 | 3,2μV | 44,6 |
ms: milisegundos; m/s: metros/segundo; mV: milivoltios; S/R: sin respuesta; μV: microvoltios.
El paciente mejoró espontáneamente durante el ingreso. Continuó recibiendo ABVD sin radioterapia. Un mes después presentó un ligero empeoramiento neurológico, por lo que se realizó prueba terapéutica con inmunoglobulinas intravenosas (IVIG), sin respuesta. Se mantuvo neurológicamente estable durante el resto del seguimiento. Tras completar 4 ciclos y medio de ABVD desarrolló pancitopenia con neutropenia grave, shock séptico y tromboembolismo pulmonar bilateral que provocó su fallecimiento.
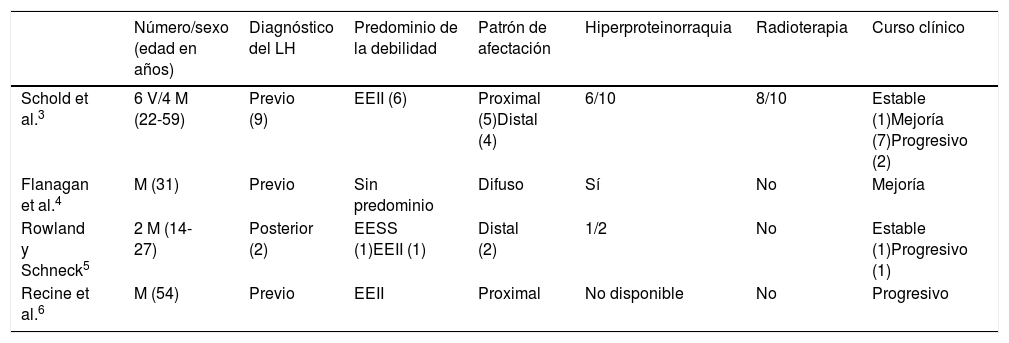
La NM asociada al LH es una entidad infrecuente, no recogida en el registro europeo de SNP en pacientes con linfomas2. La mayoría de los casos descritos son aislados o pequeñas series (tabla 2)3–6. Generalmente surge tras el diagnóstico del LH, incluso cuando se encuentra en remisión3. Suele afectar predominantemente a las extremidades inferiores, a nivel proximal o distal. No suele ser grave y tiende a estabilizarse o incluso mejorar sin tratamiento específico3, si bien recientemente se ha reportado una respuesta favorable a IVIG4. Las características del LCR son variables y está descrita una hiperseñal en las astas anteriores y captación de contraste en las raíces anteriores en la RM4. La anatomía patológica muestra degeneración del asta anterior de la médula, con presencia variable de elementos inflamatorios3,5,6. Todo ello sugiere que la lesión principal se encuentra en el cuerpo de las motoneuronas y no en los nervios periféricos, justificando la denominación de neuronopatía. Nunca se han descrito anticuerpos asociados.
Principales características de los pacientes descritos con NM asociada a LH
| Número/sexo (edad en años) | Diagnóstico del LH | Predominio de la debilidad | Patrón de afectación | Hiperproteinorraquia | Radioterapia | Curso clínico | |
|---|---|---|---|---|---|---|---|
| Schold et al.3 | 6 V/4 M (22-59) | Previo (9) | EEII (6) | Proximal (5)Distal (4) | 6/10 | 8/10 | Estable (1)Mejoría (7)Progresivo (2) |
| Flanagan et al.4 | M (31) | Previo | Sin predominio | Difuso | Sí | No | Mejoría |
| Rowland y Schneck5 | 2 M (14-27) | Posterior (2) | EESS (1)EEII (1) | Distal (2) | 1/2 | No | Estable (1)Progresivo (1) |
| Recine et al.6 | M (54) | Previo | EEII | Proximal | No disponible | No | Progresivo |
EEII: extremidades inferiores; EESS: extremidades superiores; LH: linfoma de Hodgkin; M: mujer; NM: neuronopatía motora; V: varón.
La etiopatogenia de la NM asociada al LH es desconocida. La exposición a radioterapia en parte de los casos publicados3 hace que no sea posible en ellos excluirse un efecto tóxico de este tratamiento. Con respecto a la posible causalidad de ABVD, únicamente la vinblastina se ha asociado a neuropatía sensitiva de fibra fina, y nunca a neuropatías motoras7. Es probable, también, que los pacientes agrupados bajo este diagnóstico correspondan a entidades diferentes, teniendo en cuenta su variabilidad clínica y las limitaciones en cuanto a estudios complementarios de las series más antiguas. El caso que presentamos no recibió radioterapia, lo que excluye esta posibilidad etiológica. Su evolución, al menos inicialmente favorable, sugiere más un trastorno funcional potencialmente reversible que un proceso degenerativo o inflamatorio que implique la muerte de las motoneuronas. En cualquier caso, es preciso realizar un adecuado diagnóstico diferencial que excluya entidades potencialmente tratables u otras que modifiquen el abordaje terapéutico del LH.