La punción lumbar (PL) es una técnica empleada con fines diagnósticos y menos frecuentemente terapeúticos1,2. Las principales complicaciones son la cefalea pospunción (CP) y la irritación transitoria de una raíz nerviosa3,4. Otras menos prevalentes son las neuropatías craneales, las infecciones, la herniación cerebral, el síncope vasovagal, la parada cardiaca, las hemorragias y la trombosis venosa cerebral (TVC)1,5. Esta última es excepcional, aunque se ha descrito tras anestesias epidurales, mielografías y punciones lumbares diagnósticas3,5,6.
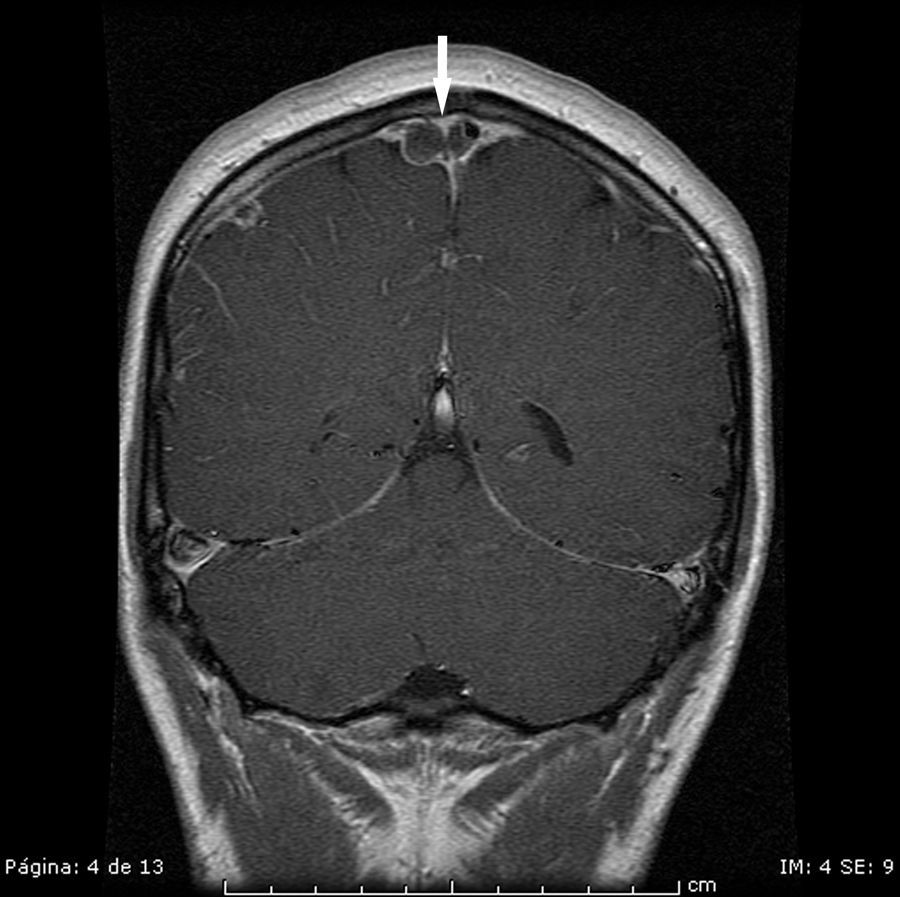
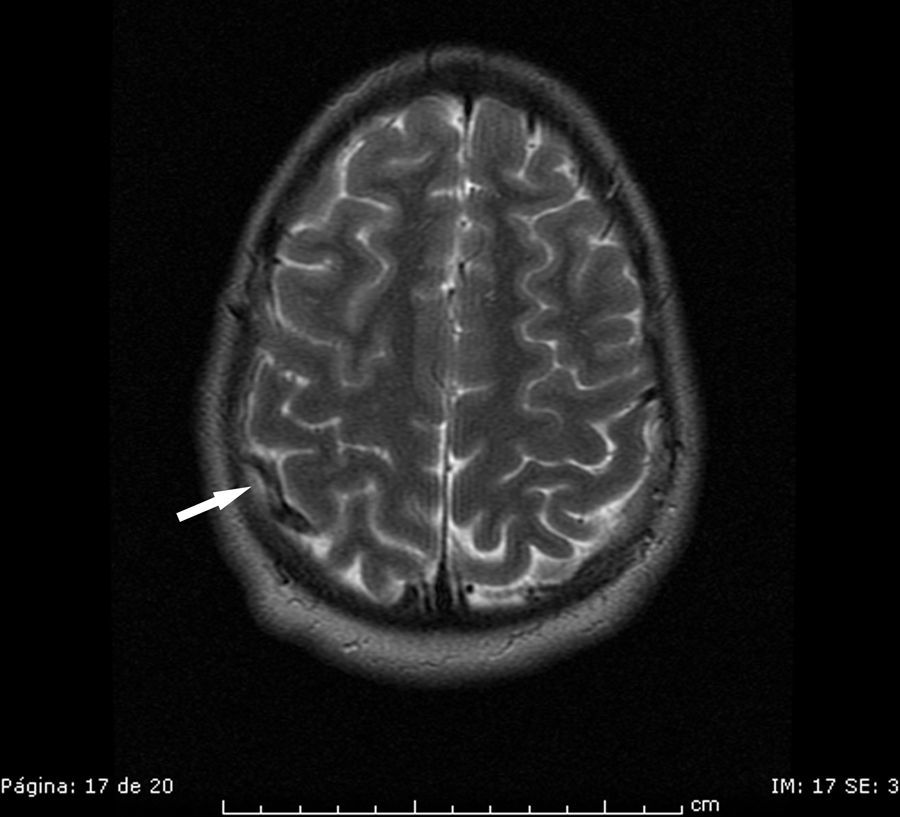
Se presenta el caso de un varón de 20 años de edad, sin factores de riesgo vascular conocidos, con antecedente de 2 episodios de neuritis óptica retrobulbar en los 3 años previos, con neuroimagen normal, que ingresa por cuadro subagudo de parestesias en las extremidades inferiores hasta la cintura. En la exploración, existe una hiperreflexia global, clonus aquíleo bilateral e hipoestesia con nivel D10. La RM muestra varias lesiones desmielinizantes a nivel cerebral y una medular D8, sin captación de contraste. Se realiza PL (no traumática) para estudio de citobioquímica de LCR y bandas oligoclonales por sospecha de esclerosis múltiple (EM) y a continuación inicia tratamiento con bolos de 1 g de metilprednisolona IV. A las 48 h el paciente refiere cefalea con la bipedestación, que a los 5 días se hace más intensa y sin mejoría con el decúbito. En la exploración neurológica, no se observa edema de papila ni nueva focalidad. La RM craneal muestra una trombosis parcial del seno venoso sagital superior, con estasis venosa meníngea bilateral e infartos isquémicos agudos lineales parietales (figs. 1 y 2). Ante estos hallazgos, inicia tratamiento con heparina de bajo peso molecular a dosis terapéuticas, pasando posteriormente a acenocumarol por vía oral, con el que se mantiene desde hace 6 meses. La evolución ha sido satisfactoria clínica y radiológicamente: desparece la cefalea a los pocos días del ingreso y se repermeabiliza el seno venoso en la RM de control realizada al mes. En el estudio de trombofilia se detecta una mutación heterocigota de la protrombina G20210A. Las bandas oligoclonales en LCR han resultado positivas.
Se ha sugerido que el mismo mecanismo que produce la CP puede contribuir a la TVC3. La CP se inicia a las 24-48 h de la PL, suele resolverse en una semana, aumenta de manera característica al incorporarse y disminuye con el decúbito1. Sucede por pérdida de LCR a través del orificio meníngeo de la punción que conduce a una hipotensión intracraneal del LCR. Esto condiciona fenómenos de tracción y dilatación de venas cerebrales que estimula los receptores del dolor en la región de los senos durales originando la cefalea3,5. Como consecuencia de esta dilatación, la velocidad del flujo sanguíneo disminuye y se produce una estasis venosa que contribuye al desarrollo de una TVC3,7,8. A pesar de que ambas (CP y TVC) comparten mecanismo de producción, la frecuencia de TVC es muy baja comparada con la de la CP. Esto sugiere que el grado de estasis venosa inducida por la salida del LCR a nivel espinal es habitualmente insuficiente para producir una TVC, excepto en pacientes que están predispuestos por otras razones (trombofilia congénita, anticonceptivos orales, posparto, migraña, etc.)3.
La TVC tras punción lumbar diagnóstica es muy poco frecuente y la mayoría de los casos descritos son pacientes en estudio por enfermedad desmielinizante6,9,10, como en nuestro caso. En la mayoría de ellos, la PL seguida de altas dosis de corticoides IV se ha considerado el principal factor de riesgo que contribuye al desarrollo de TVC, sobre todo si se asocia a otros factores de riesgo vascular9-12. Los autores no han encontrado una relación causal entre enfermedad desmielinizante y TVC6, si bien en los últimos años se ha prestado gran atención a los trastornos de la hemodinámica venosa intracraneal, postulándose que podrían estar implicados en la fisiopatología de la EM13,14.
Por otra parte, dado que el tratamiento con corticoides a altas dosis per se es un factor de riesgo protrombótico, Kalanie et al. sugieren incluso que estaría justificado el uso de enoxaparina profiláctica como prevención de la TVC en pacientes con EM a los que se les va a someter a altas dosis de metilprednisolona IV15.
El diagnóstico precoz es difícil, al solaparse los síntomas de la TVC con los de la CP. Debemos sospechar una TVC ante cualquier paciente con CP típica, que tras un periodo inicial se intensifica, no mejora con el decúbito o persiste más de una semana, sobre todo en pacientes con enfermedad desmielinizante, con factores de riesgo vascular o si han recibido inmediatamente después de la PL altas dosis de corticoides3. La aparición «de novo» de un edema de papila bilateral asociado a CP, apoya el diagnóstico de TVC, si bien a veces en pacientes con EM la existencia previa de neuritis óptica con atrofia papilar puede dificultar la interpretación.
Por todo lo anteriormente expuesto, creemos conveniente que exista un periodo ventana entre la realización de una PL y la administración de corticoides a altas dosis. Consideramos adecuado iniciar primero el tratamiento con esteroides IV para tratar el brote clínico y, tras un periodo de al menos un mes, realizar la PL.