La actividad física es definida como todo movimiento corporal, producido por los músculos esqueléticos, que origina un gasto energético mayor que el que se produce en reposo. El ejercicio es la parte de la actividad física que es planeada, estructurada y repetitiva, y que tiene como objetivo la mejoría o mantenimiento de la forma física1.
Existe una relación entre ejercicio físico y patología cardiovascular. En estudios epidemiológicos prospectivos se ha documentado una disminución del 50% de la tasa de esta patología en los individuos de mayor actividad física2. Además, esta actividad previene y ayuda al tratamiento de muchos factores de riesgo ya establecidos, como presión arterial elevada, resistencia a la insulina, intolerancia a la glucosa, concentraciones elevadas de triglicéridos, concentraciones bajas de colesterol ligado a proteínas de alta densidad (cHDL) y obesidad; en combinación con la disminución de peso puede reducir la tasa de colesterol ligado a proteínas de baja densidad (cLDL).
La magnitud del efecto del ejercicio está condicionada por sus características, la variación interindividual y la potencial reducción de peso corporal. Si bien el efecto producido sobre los factores de riesgo ateroscleróticos es menor que el obtenido por la terapia farmacológica, puede ser potenciado por otros cambios en el estilo de vida, como variaciones en la composición de la dieta y pérdida de peso.
El ejercicio produce un efecto beneficioso sobre diversos factores de riesgo. Un metaanálisis reveló un aumento del 4,6% de cHDL, así como un descenso del 3,7% de los triglicéridos, y del 5% del cLDL3. Se ha evidenciado igualmente una reducción media de la presión arterial sistólica y diastólica de 3,4 y 2,4 mmHg, respectivamente, por efecto del ejercicio físico, observándose un mayor descenso en individuos hipertensos (7,4 y 5,8 mmHg) que en normotensos (2,6 y 1,8 mmHg)4. Por otra parte, la actividad física reduce la resistencia a la insulina y la intolerancia a la glucosa, así como la hiperglucemia posprandial. Una revisión de estudios al respecto mostró que el ejercicio producía una disminución de 0,5-1% en la HbA1c en diabéticos tipo 25. Por último, la actividad física es un determinante importante, junto con la dieta, para alcanzar y mantener una pérdida de peso6.
El cambio en la realización de ejercicio desde la fase de adolescente a la de adulto es un buen predictor del riesgo cardiovascular de este último7. Por todo ello, un aumento de la actividad física diaria debe contribuir a mejorar los patrones favorables a la prevención de los factores de riesgo cardiovascular8, además de contribuir a reducir significativamente la mortalidad cardiovascular9. Sin embargo, la no realización de ejercicio físico alguno en España alcanzó el 46% en 1997, (39 y 52% en varones y mujeres, respectivamente), si bien un 21% de los varones desarrollaron algún tipo de actividad física regular frente a sólo un 11% en el caso de las mujeres10, porcentajes que se reducen con la edad. La falta de actividad física contribuye significativamente al aumento de mortalidad: en Estados Unidos se estiman 250.000 muertes al año como consecuencia del sedentarismo.
Intervención farmacéutica
La primera intervención consistirá en la identificación de individuos que no realizan una actividad física aeróbica adecuada. A continuación, se emitirá un consejo de aumento (a aquellas personas que no realicen suficientemente esta actividad) o de inicio (a las que sean inactivas). El consejo efectuado intentará interesar al individuo en la adopción de un programa de actividad física regular; asesorará acerca del tipo adecuado de ejercicio, así como de su intensidad, duración y frecuencia, y formará parte de los hábitos de vida diarios. El farmacéutico realizará un seguimiento de su correcto cumplimiento.
Prevención primaria
La actividad física en prevención primaria debería iniciarse en la escuela y continuar durante toda la vida. En adultos, las personas que tengan un gasto energético superior a las 3.000 kcal diarias es posible que no precisen aumentar la actividad física. Ahora bien, el resto debería11:
* Acumular 30 min o más de actividad física moderada-intensa, en la mayoría de los días de la semana, y hacer habituales en su vida diaria actividades como subir escaleras, trabajos caseros o caminar.
* Realizar algún ejercicio aeróbico en el tiempo libre, durante un mínimo de 3 días no consecutivos a la semana con una duración de entre 40 y 60 min cada vez.
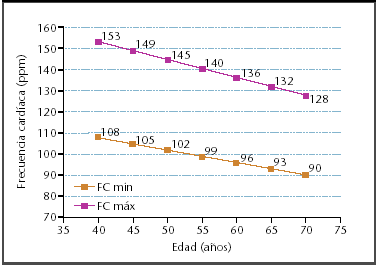
La intensidad del ejercicio realizado debería ser tal que alcanzara una frecuencia cardíaca que estuviera en el 50-85% del consumo máximo de oxígeno (VO2máx), que se corresponde con el 60-85% de la frecuencia máxima teórica (220 menos la edad en años)12 (fig. 1).
Fig. 1. Límites inferior y superior de la frecuencia cardíaca (FC) para realizar una actividad física aeróbica (ejemplo para el rango de edad de 40 a 70 años).
Prevención secundaria
El paseo es el modo recomendado de actividad en prevención secundaria. Se debe animar al individuo a iniciar un ejercicio en las 2 semanas posteriores a un infarto o cirugía de bypass coronario. Cuando su condición se estabilice, el paciente debería incrementar su actividad, si bien es preciso tener en cuenta ciertas recomendaciones. Inicialmente, la actividad será supervisada; posteriormente puede realizarla sin control. La actividad se desarrollará al menos durante 20-30 min. de 3 a 4 días por semana.
En ausencia de isquemia o de arritmias significativas, el ejercicio debería alcanzar una frecuencia de 20 ppm por encima de la frecuencia en reposo, o mejor, del 50-80% del VO2máx determinado por un test de ejercicio. Cuando el riesgo es moderado/alto (presencia de isquemia o arritmia), es preciso una supervisión médica. En este caso, si el test de ejercicio ofrece un alto grado de esfuerzo, puede ser usada una frecuencia del 50-60% de la máxima, siempre que ésta esté al menos 10 ppm por debajo de la frecuencia asociada con la anormalidad12.