Los problemas del aparato musculoesquelético son uno de los motivos de consulta más frecuentes en los centros sanitarios y, entre ellos, el dolor de hombro es la segunda causa de consulta1, y es un problema que aumenta con la edad y que tiene grandes implicaciones sociosanitarias1-3. El síndrome de pinzamiento subacromial (SPS) o síndrome de impingement puede originarse por múltiples causas. Es posible diferenciar un impingement primario y uno secundario; en el primario existe un estrechamiento mecánico del espacio por el cual sale el músculo supraespinoso (SE) debido a alteraciones estructurales de éste, como cambios congénitos en la morfología anterior del acromion, osteofitosis en el margen inferior de la articulación acromioclavicular y/o fracasos en la curación de las lesiones traumáticas en estructuras como la apófisis coracoides, el acromion o el troquíter. Las causas de estas alteraciones estructurales pueden ser artrósicas, postraumáticas o congénitas. El impingement secundario se debe a un estrechamiento relativo del espacio subacromial debido a un aumento de volumen de las estructuras situadas en ese espacio y/o a una elevación de la cabeza humeral4,5.
Aunque en la bibliografía no existen estudios sobre la prevalencia de las disfunciones en superioridad de la cabeza humeral, ésta es una de las posibles etiologías del SPS6 porque la disfunción osteopática glenohumeral en superioridad (DGHS) determina un ascenso relativo de la cabeza humeral que disminuye el espacio subacromiodeltoideo mencionado anteriormente y puede causar sufrimiento, por compresión, de las estructuras situadas entre la cabeza humeral y el arco acromiocoracoideo. El paciente que presenta esta disfunción puede tener dolor en la cara anteroexterna del hombro durante el movimiento de abducción activa y en el movimiento mano-cabeza (abducción y rotación externa), así como un espasmo del músculo deltoides. Una DGHS puede ser el origen de un SPS6, el cual es causa frecuente de dolor, rigidez y/o discapacidad funcional del hombro7-12.
Las diversas técnicas de la terapia manual son, a menudo, la primera línea de acción en el tratamiento de los problemas del hombro, aunque existe poca evidencia científica sobre su eficacia:
– En una revisión de la Cochrane para determinar la eficacia de las distintas intervenciones de fisioterapia en los problemas del hombro que cursan con dolor, rigidez y/o discapacidad funcional en la que se analizaron 26 ensayos clínicos, se determinó que hay poca evidencia científica en cuanto a la eficacia de esas intervenciones2.
– En otro estudio13, en el que se combinó una revisión crítica sistemática (MEDLINE, CINAHL y EMBASE data-base) realizada sobre estudios publicados entre enero de 1984 y diciembre de 1999 (se incluyeron 40 estudios) y las opiniones de los clínicos en cuanto a las distintas intervenciones realizadas (ajustes ergonómicos en el trabajo, medicación antiinflamatoria no esteroidea, acupuntura, terapia por ultrasonidos, TENS, termoterapia superficial, crioterapia y/o ejercicios de movilización, estiramiento o fortalecimiento) en pacientes con dolor de tipo subacromial y dolor de hombro de características inespecíficas, se llegó a la conclusión de que la calidad metodológica de los estudios era muy variada y de que sólo existía evidencia científica de la eficacia a corto plazo del tratamiento en los pacientes con dolor de hombro de tipo inespecífico, mediante la inyección de corticoides en la bolsa subacromial. Además, llegaron a la conclusión de que la confianza de los clínicos en las distintas intervenciones en el tratamiento del síndrome subacromial tenía una débil asociación con la evidencia científica.
– En otra revisión sistemática de 7 ensayos clínicos aleatorizados para evaluar la efectividad de la terapia manual ortopédica en el tratamiento del síndrome de impingement del hombro, sugerían algunos beneficios comparada esa terapia con otros tratamientos, como la acromioplastia, el placebo o la no intervención, pero afirman también que existe una significativa limitación en la evidencia científica que apoye la eficacia de la terapia manual ortopédica en el tratamiento de ese síndrome y que son necesarios estudios metodológicamente más sólidos para evaluar estas intervenciones14.
El presente trabajo se basa en la observación realizada en la práctica clínica habitual, en la que se evidencia una alta prevalencia de la DGHS en los pacientes que acuden a la consulta por dolor de hombro y, a la vista de la falta de ensayos clínicos que demuestren la eficacia de las técnicas de thrust en esas disfunciones, se ha realizado este estudio con el objetivo de verificar si una de las técnicas (técnica thrust) realizadas en el tratamiento de un paciente con DGHS es efectiva para disminuir el dolor durante el movimiento activo de abducción y para aumentar el umbral de dolor a la presión de los puntos gatillo (PG) del músculo deltoides medio.
MATERIAL Y MÉTODOSPoblaciónSe estudió a 20 pacientes de 2 centros de salud del Área 1 del SERMAS, con edades comprendidas entre los 18 y los 65 años, que acuden a consulta por dolor en la cara anterolateral del hombro de más de 7 días de evolución, así como dolor durante el movimiento activo de abducción. Los pacientes presentaban una DGHS (test de movilidad positivo) y dieron su consentimiento a participar en el estudio. Se excluyó del estudio a todos los sujetos que presentaban alguno de los siguientes criterios de exclusión: a) tendinopatía calcificada; b) artrosis de la articulación acromioclavicular, esternoclavicular y/o glenohumeral; c) morfología en gancho del acromion o inclinación acentuada de éste; d) rotura parcial o total del manguito de los rotadores; e) capsulitis retráctil del hombro en el momento del estudio o con anterioridad a éste; f) contraindicación a la radiaciones ionizantes; g) dolor de hombro causado por patologías tales como: enfermedad reumática, enfermedad inflamatoria, enfermedad neurológica, fractura, luxación, neoplasia o infección; h) cirugía abdominal de menos de 90 días; i) condiciones psiquiátricas severas, y j) pacientes que presenten daños estructurales en la dermis y tejido conectivo en la zona de ejecución de la técnica.
DiseñoSe realizó un estudio cuasi experimental pre-post con 2 intervenciones: en la primera intervención cada sujeto participó como sujeto del grupo control (ausencia de intervención) y en la segunda intervención, el mismo sujeto participó como sujeto del grupo intervención (técnica de thrust para la disfunción glenohumeral en superioridad). El estudio se desarrolló en el centro de salud de Atención Primaria Numancia del Área 1 del Servicio Madrileño de Salud (SERMAS).
Diagnóstico de la disfunción glenohumeral en superioridadLa presencia de la DGHS se ha verificado mediante la realización de una prueba manual de movilidad, pero como ésta no está validada por la comunidad científica, la prueba fue realizado por 3 terapeutas, ajenos al investigador principal, con el objetivo de poder establecer el grado de acuerdo entre ellos. Se obtuvo un índice de concordancia kappa de 0,4669, lo que supone un acuerdo moderado (0,41-0,60)15.
Medición de las variables de resultadoSe evaluaron, antes y después de cada intervención, las siguientes variables:
1. Dolor en el movimiento activo de abducción. El dolor en el movimiento de abducción se ha medido con la escala visual analógica (EVA), la cual consiste en una línea de 100 mm cuyos extremos presentan adjetivos con una dimensión en grado superlativo (no dolor/peor dolor posible). Las puntuaciones se obtienen midiendo la distancia desde el extremo que representa el valor mínimo y la marca del paciente, expresada en milímetros. Se considera dolor suave < 30 mm, dolor moderado de 31 a 54 mm y dolor severo > 55 mm. El cálculo del dolor medido con esta escala ha demostrado tener: adecuada consistencia interna (coeficiente alfa = 0,77), distribución normal y ser muy útil cuando se necesita máxima fiabilidad16. Se indica al paciente que realice el movimiento de abducción con una ligera flexión anterior del brazo de aproximadamente 3040º desde una posición en sedestación con los brazos a lo largo del cuerpo y las palmas de las manos mirando a sus muslos. Se le explica que debe realizar el movimiento con la intención de llegar a juntar las palmas de las manos en la vertical. El paciente debe observar cuánto le duele ese movimiento al realizarlo de forma activa y a continuación se le pide que marque en la línea un punto correspondiente con la magnitud de la dimensión medida. Se insiste en que valore la intensidad del dolor durante el movimiento, y no durante las actividades de la vida diaria o durante el descanso nocturno.
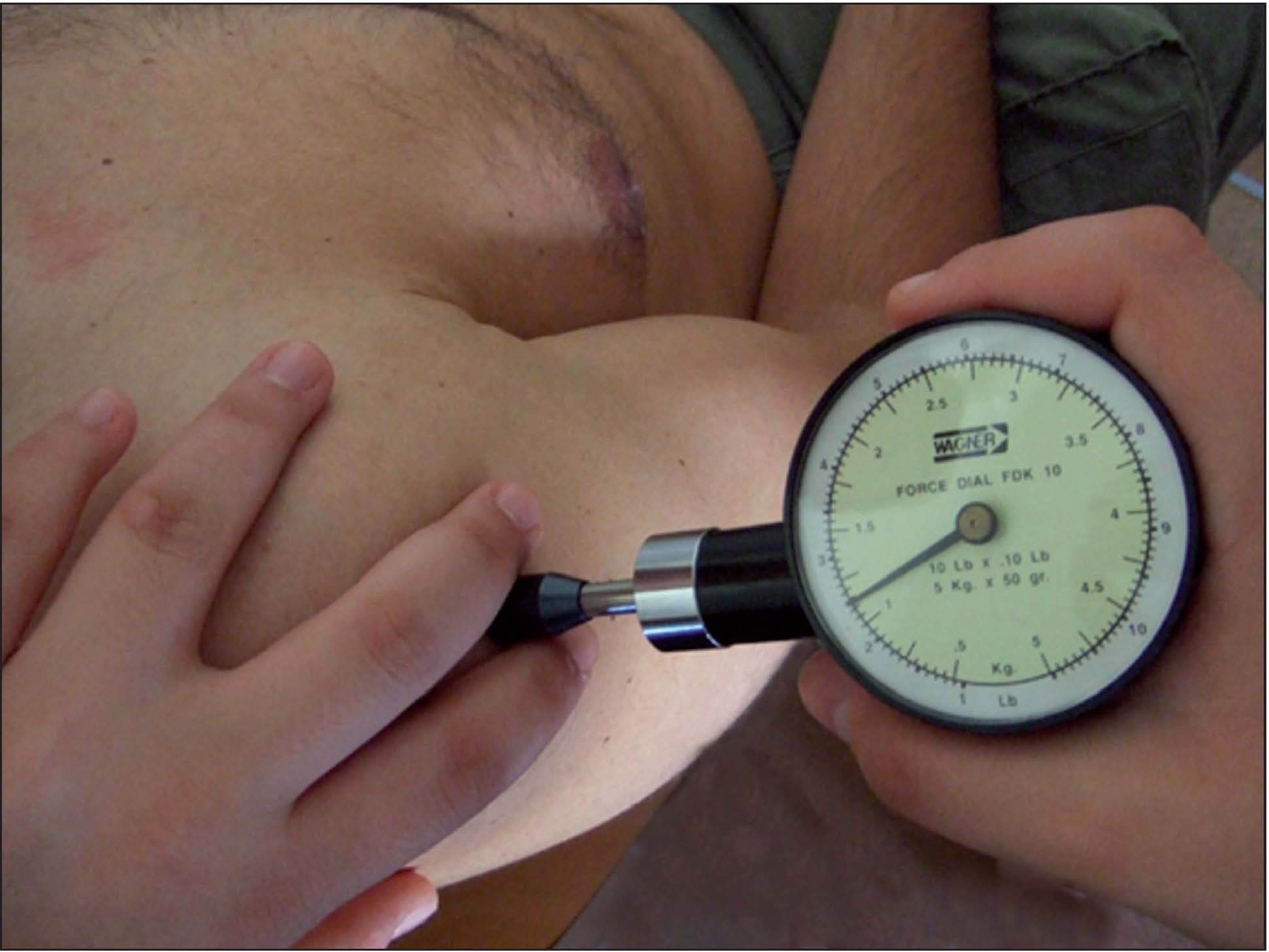
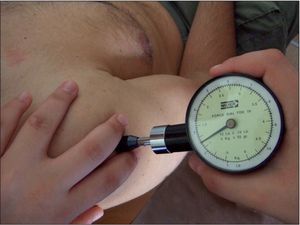
2. Umbral de dolor a la presión de los PG del músculo deltoides medio. El inicio del dolor a la presión o umbral de dolor a la presión (UDP) sobre los PG del músculo deltoides medio se ha medido con un algómetro17,18, puesto que es un instrumento fiable para medir la sensibilidad de los PG de la musculatura del hombro19-21. La presión requerida para alcanzar el umbral de dolor a la presión se mide en kilogramos, y dado que la presión se aplica a través de una punta circular de 1 cm2 de área, la medida que realmente se toma es la tensión aplicada tangencialmente a la piel y expresada en kg/cm2. Se ha medido la sensibilidad dolorosa de un nódulo en una banda tensa del deltoides medio, colocando un dedo a cada lado del nódulo y entre ellos se ha colocado la punta del algómetro, sirviendo estos de guía para mantener la posición del algómetro. La presión se ha aplicado progresivamente (fig. 1).
Figura 1. Medición del umbral de dolor a la presión de los puntos gatillo del músculo deltoides medio.
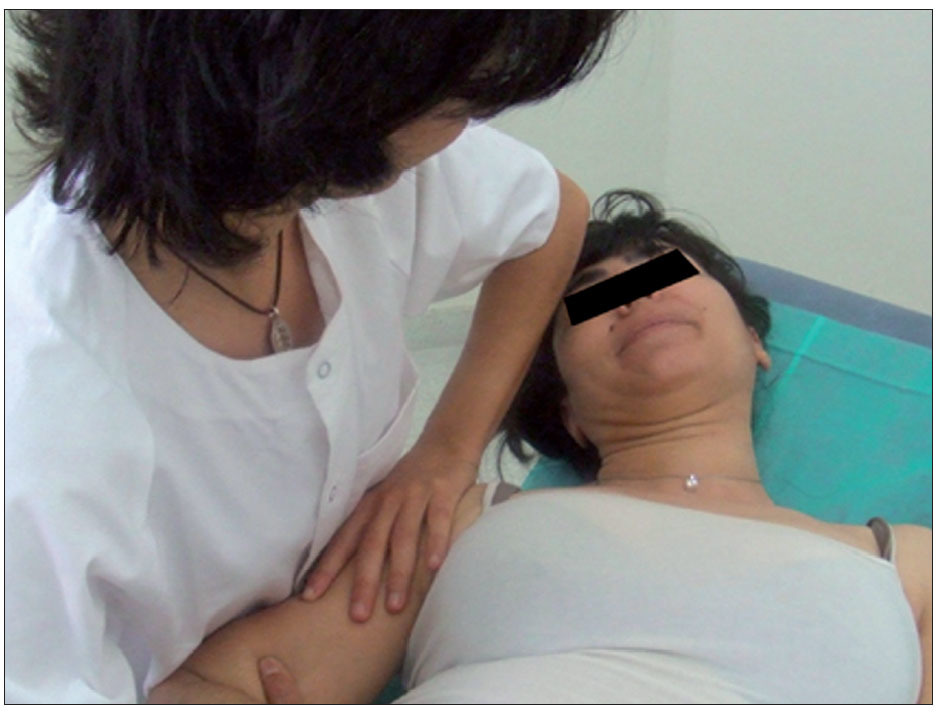
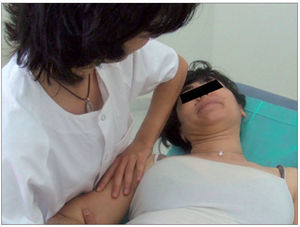
Técnicas aplicadasTodos los sujetos participan como sujetos del grupo control. Se les pide que se tumben en la camilla en decúbito supino durante el mismo período de tiempo que se necesita para la realización de la técnica de thrust, pero durante el cual no se realiza ninguna intervención o técnica. Los mismos sujetos del grupo control participan al día siguiente como sujetos del grupo intervención y se les realiza la técnica de thrust para la DGHS de la siguiente manera (fig. 2): el paciente está situado en decúbito supino al borde de la camilla del lado a tratar, el terapeuta posiciona la cabeza del paciente en rotación e inclinación homolateral al hombro en disfunción para proteger el plexo braquial, y se coloca en finta doble a la altura del tórax del paciente del lado de la lesión; con su mano caudal toma el brazo del lado en disfunción, manteniendo el codo del paciente flexionado 90º, y con su mano craneal toma un contacto mediante el pisiforme en la parte superior del troquíter, realizando previamente un atornillamiento de ese contacto. Una vez aplicados los dos contactos el terapeuta coloca su centro de gravedad sobre la lesión y reduce el slack traccionando en dirección caudal. El thrust se realiza aumentando la decoaptación articular vertical.
Figura 2. Técnica de thrust para la disfunción glenohumeral en superioridad.
Análisis estadísticoSe utilizó la prueba de la t de Student en el cálculo de medias de las variables: dolor en el movimiento activo de abducción y umbral de dolor a la presión del músculo deltoides medio. El análisis estadístico se realizó con un intervalo de confianza (IC) del 95%, por lo que se consideraron valores significativos aquellos cuyo valor p < 0,05.
Normas éticasSe han seguido las recomendaciones de la Declaración de Helsinki sobre investigación clínica y de la Declaración de Edimburgo del año 2000.
RESULTADOSVeinte sujetos con dolor de hombro y DGHS, 4 varones y 16 mujeres, con edades comprendidas entre los 39 y los 65 años (media: 52,4), participaron en el estudio. Todos los sujetos eran diestros aunque 10 (50%) de ellos presentaban dolor y disfunción del hombro izquierdo.
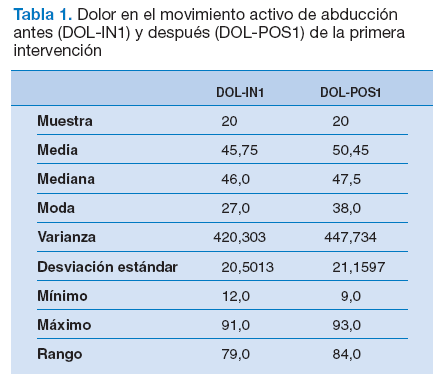
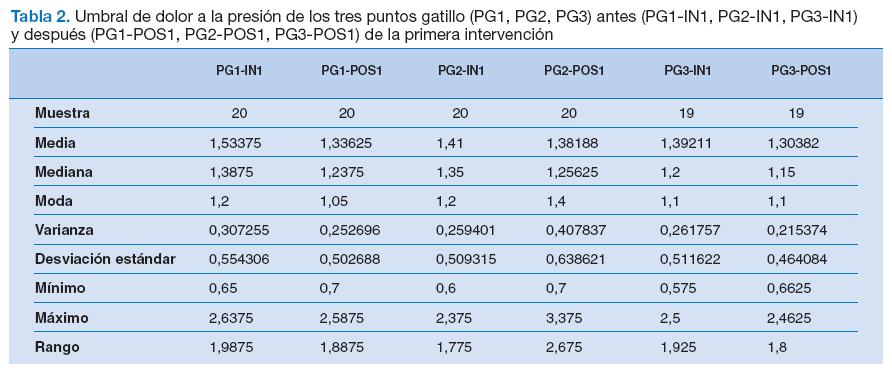
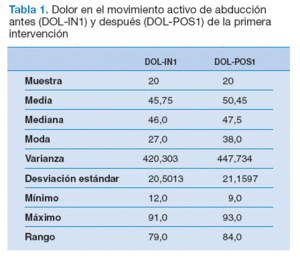
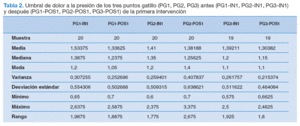
Como cabía esperar, no hubo diferencias estadística-mente significativas en el análisis del dolor en el movimiento activo de abducción (tabla 1) ni en el umbral del dolor a la presión de los PG del deltoides medio, en los sujetos con DGHS, antes-después de la primera intervención (ausencia de intervención) (tabla 2).
Tabla 1. Dolor en el movimiento activo de abducción antes (DOL-IN1) y después (DOL-POS1) de la primera intervención
Tabla 2. Umbral de dolor a la presión de los tres puntos gatillo (PG1, PG2, PG3) antes (PG1-IN1, PG2-IN1, PG3-IN1) y después (PG1-POS1, PG2-POS1, PG3-POS1) de la primera intervención
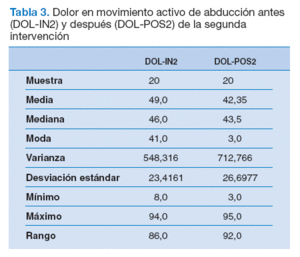
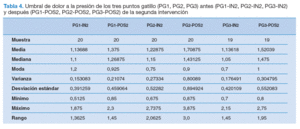
En el antes-después de la segunda intervención (técnica de thrust para la DGHS), no hubo diferencias estadísticamente significativas en la disminución del dolor en el movimiento activo de abducción (tabla 3), pero sí en el umbral de dolor a la presión de los PG del deltoides medio (p < 0,05) (tabla 4).
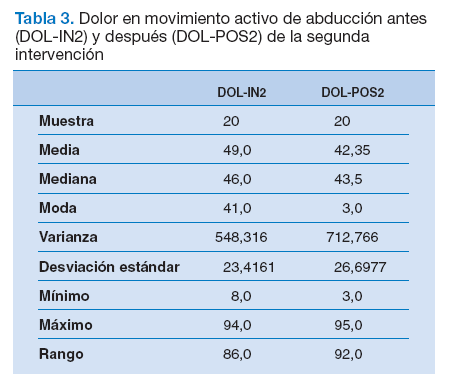
Tabla 3. Dolor en movimiento activo de abducción antes (DOL-IN2) y después (DOL-POS2) de la segunda intervención
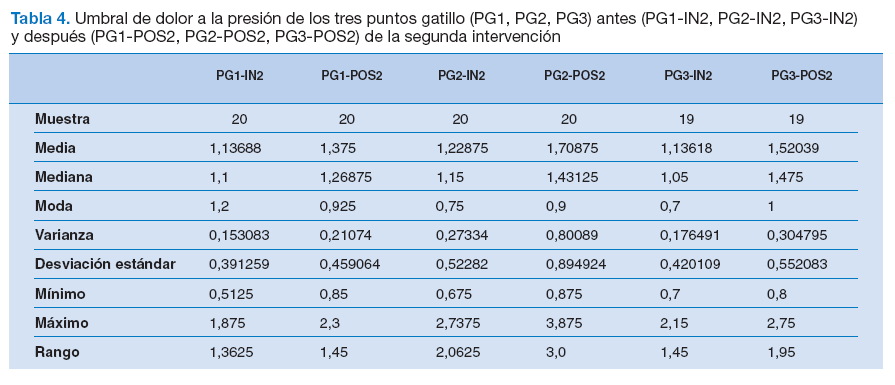
Tabla 4. Umbral de dolor a la presión de los tres puntos gatillo (PG1, PG2, PG3) antes (PG1-IN2, PG2-IN2, PG3-IN2) y después (PG1-POS2, PG2-POS2, PG3-POS2) de la segunda intervención
DISCUSIÓNComo no existe suficiente evidencia científica de la validez y fiabilidad de la prueba de movilidad para la DGHS, 3 terapeutas realizaron la prueba para establecer el grado de acuerdo entre ellos. Existe un estudio22 en el que se determinó que la prueba de movilidad para la DGHS ofrece valores de acuerdo interexaminador moderados en sujetos sin dolor de hombro y buenos en sujetos con periartritis escapulohumeral.
De los examinadores que participaron en la realización de la prueba, dos eran diestros y uno zurdo; no sabemos cómo esta diferencia en las características de los examinadores ha podido influir en el valor tomado por el índice de concordancia kappa (0,4669), ni si esa diferencia puede ser una de las razones de que el grado de acuerdo sea moderado y no sea bueno como en el estudio realizado por PVA Oliva22.
Los objetivos de este estudio fueron evaluar la efectividad de una técnica de thrust en la disminución del dolor de hombro en el movimiento activo de abducción, así como aumentar el umbral de dolor a la presión (UDP) del músculo deltoides medio. Pero, ¿por qué hemos evaluado el dolor en el movimiento activo de abducción y el UDP del deltoides medio? Para la ejecución fácil e indolora del movimiento activo de abducción son necesarios los movimientos menores articulares de deslizamiento de la cabeza humeral en sentido contrario al movimiento de la extremidad distal del húmero9,23,24. Si la DGHS determina un ascenso de ésta que puede disminuir el espacio subacromial6 y ocasionar una pérdida de ese movimiento articular menor de deslizamiento caudal, puede ser también la causa de dolor durante el movimiento activo de abducción. Por otro lado, los estudios electromiográficos han demostrado que el deltoides se activa durante todo el movimiento de abducción y que a medida que el movimiento progresa el deltoides provoca una fuerza que encaja la cabeza humeral en la cavidad glenoidea y otra que tiende a luxar-la hacia arriba y afuera25. Las fibras medias del deltoides son un poderoso separador del húmero y sólo éstas, por su orientación, pueden provocar una acción de luxación hacia arriba de la cabeza humeral26, favoreciendo el desarrollo de una DGHS.
En la observación de nuestra práctica clínica habitual, la DGHS es una disfunción con una alta prevalencia y, por ello, impera la necesidad de una técnica que mejore no sólo la capacidad del deslizamiento de la cabeza humeral en sentido caudal durante el movimiento activo de abducción, sino también el espasmo del músculo deltoides medio, el cual es el principal músculo que impacta la cabeza humeral contra la bóveda acromiocoracoidea26.
La técnica de thrust propuesta en este estudio no ha sido efectiva para disminuir el dolor en el movimiento activo de abducción (EVA); se ha observado que la prueba de la t de Student de comparación de medias entre el dolor en el movimiento activo de abducción antes y después de la técnica arroja un valor del estadístico de t = 0,837462, cuya significación (valor p > 0,05) no da pruebas de diferencias estadísticamente significativas de las medias observadas.
Hemos analizado 10 estudios (9 de ellos son ensayos clínicos aleatorizados y el otro es un estudio pre-postintervención) que valoran la efectividad de alguna técnica de tratamiento en el síndrome del hombro doloroso27-29 o en el SPS30-36:
– En 8 de los 10 estudios analizados se obtiene una mejoría del dolor de hombro tras la aplicación de la técnica. A pesar de que difieren en cuanto al tipo de técnica utilizada, existe una característica común en el desarrollo de ésta, y es que se aplicaron en el contexto de un protocolo de tratamiento durante un período de entre 3 y 8 semanas, y con un número mínimo de 10 sesiones de tratamiento. En la evaluación postintervención de todos estos estudios, el dolor del hombro tuvo una mejoría estadísticamente significativa (p < 0,05).
– En los 2 estudios restantes se comparan 2 tipos de intervención: en el primer estudio35, el grupo intervención es tratado con fisioterapia y electroterapia magnética pulsada y el grupo control con tratamiento de fisioterapia pero con electroterapia magnética pulsada simulada, y en el segundo estudio36 se compara el efecto del tratamiento de fisioterapia con la descompresión subacromial por vía artroscópica. En la evaluación postintervención de estos 2 estudios no hubo mejoría del dolor aunque, como en los estudios en los que sí hubo mejoría del dolor, el protocolo de tratamiento fue de 3 semanas en el primer estudio y de 12 meses de seguimiento en el segundo estudio.
Hemos analizado 2 revisiones sistemáticas de ensayos clínicos:
– En una revisión sistemática14 en la que se incluyeron 7 ensayos clínicos aleatorizados, se determinó que 4 de los 7 ensayos sugerían beneficios de la cinesiterapia o la terapia manual, comparada con otras técnicas como la acromioplastia, el placebo o la no intervención. Se hace también mención a la limitada evidencia científica que apoya la eficacia de la cinesiterapia y la terapia manual en el tratamiento del SPS.
– En otra de ellas se evaluó la efectividad de las técnicas de rehabilitación en los pacientes con SPS37 y se encontraron 12 ensayos clínicos que sugerían que el ejercicio y las movilizaciones articulares son eficaces para disminuir el dolor de hombro en los pacientes con SPS, mientras que la terapia por láser o el ultrasonido no aportan beneficios. Señalan también la necesidad de ensayos clínicos que investiguen los efectos a largo plazo de las diferentes técnicas de la terapia manual, así como la superioridad de unas técnicas sobre otras.
En las 2 revisiones sistemáticas14,37, las técnicas evaluadas se aplican igualmente en un protocolo de tratamiento y no en una única sesión, como se ha realizado en nuestro estudio con la técnica de thrust para la DGHS.
Los resultados obtenidos en este estudio, en cuanto a la disminución del dolor en el movimiento activo de abducción y los resultados que se esperaría encontrar según la revisión bibliográfica realizada, nos hacen pensar en la necesidad de realizar la técnica de thrust propuesta en el contexto de un tratamiento de todas las estructuras que pueden ser causa de dolor del complejo articular del hombro y durante el número de sesiones precisas.
A pesar de que en el movimiento activo de abducción no existan diferencias estadísticamente significativas entre la ausencia de intervención y la técnica de thrust, ésta si ha sido efectiva en la elevación del UDP de tres PG del deltoides medio: la prueba de la de Student de comparación de medias entre el umbral del dolor a la presión de los PG (PG1, PG2 y PG3) del deltoides medio, antes y después de realizar la técnica de thrust, arroja unos valores del estadístico t = –1,76553 para el PG1, t = –2,07113 para el PG2, y t = –2,41404 para el PG3, cuya significación (valor p < 0,05) da pruebas de diferencias estadísticamente significativas de las medias observadas. Teniendo en cuenta que lo que hemos identificado son PG activos del músculo deltoides medio que pueden ser responsables de dolor en la cara lateral del hombro, si con la técnica de thrust hemos conseguido disminuir la sensibilidad dolorosa a la presión de esos puntos es probable que el dolor espontáneo en la cara lateral del hombro haya disminuido, aunque el dolor en el movimiento de abducción no haya cambiado. En un ensayo clínico aleatorizado30 sobre pacientes con SPS en el que se comparó un programa de ejercicios en el domicilio, con y sin técnicas de fisioterapia (movilizaciones articulares y de los tejidos blandos, crioterapia, ejercicios de estiramiento y tonificación así como normas de higiene postural), se obtuvieron diferencias estadísticamente significativas en el umbral de dolor de los músculos evaluados por algometría.
Ante los resultados obtenidos en este estudio y las conclusiones derivadas del análisis de la bibliografía consultada, podemos señalar que la técnica de thrust para la disfunción glenohumeral en superioridad es efectiva para elevar el umbral de dolor a la presión de los puntos gatillo del deltoides medio, aunque no para disminuir el dolor en el movimiento activo de abducción, y creemos que es necesaria la inclusión de esa técnica en un protocolo de tratamiento global y holístico.
CONCLUSIONESLos autores declaran que no tienen ningún conflicto de intereses.
Correspondencia:
S.F. García Vila. Avda. de Lisboa 8, 6.º C, escalera izq. 28924 Alcorcón (Madrid). España. Correo electrónico: silviagarciavila@yahoo.es
Recibido el 10 de junio de 2008. Aceptado el 27 de octubre de 2008.