Introducción
El dolor es una percepción compleja que el cerebro activa ante la presencia de daño necrótico inminente, consumado o imaginado 1. Para ello, el cerebro se ayuda de una función nerviosa altamente especializada: la nocicepción (NC). Este sistema ayuda al cerebro a realizar sus evaluaciones de peligro, alertándole sobre la presencia de estímulos nocivos con capacidad de provocar daño tisular.
Pero existe NC sin dolor, así como dolor sin NC. La información aportada por el individuo o almacenada en la memoria basta para que el cerebro regule el dolor al alza o a la baja, realice evaluaciones de peligro y active el dolor en ausencia de estímulos físicos o químicos nocivos. Así, los factores cognitivos forman parte de la red neuronal encargada de regular el dolor en cada individuo 2.
El síntoma principal referido por los pacientes en una consulta de osteopatía es el dolor. A menudo, el osteópata se encuentra con patologías crónicas, como la fibromialgia, el síndrome de disfunción miofascial (SDM), lumbalgias crónicas, jaquecas, etc. Es frecuente que este tipo de pacientes acuda al osteópata, por lo que es importante que éste conozca a la perfección la fisiología del dolor.
Toda terapia conlleva una evaluación cognitiva por parte del individuo que la recibe, que puede otorgar más o menos credibilidad a la efectividad de la técnica. La confianza que ofrezca el osteópata, la necesidad de mejora del paciente o la información previa que haya recibido éste pueden ser algunos factores influyentes en el resultado obtenido con la técnica. Así, estos resultados pueden ser muy variables.
La manipulación vertebral (MV) es uno de los recursos terapéuticos más habituales dentro de la osteopatía y, a pesar de que en el mundo se realizan millones de manipulaciones vertebrales al año entre osteópatas y quiroprácticos, su mecanismo de acción despierta aún numerosas controversias 3,4.
Las investigaciones sobre la disfunción osteopática y la MV se han centrado en la facilitación medular ocasionada por un bombardeo propioceptivo 5 o nociceptivo 6,7, los cambios neuroplásticos de asta posterior medular 8, el umbral del dolor 9 o la actividad muscular 10,11.
Todos estos efectos analgésicos y sensoriomotores se explican a través de una modulación en astas dorsales de médula espinal. Toda la actividad neuronal supraespinal se resume como "factores psicológicos" o "factores individuales", que con frecuencia se emplean para dar explicación a la variabilidad en los resultados obtenidos con la terapia manual entre diferentes individuos.
Un trabajo realizado en 2006 estudió la respuesta de la corteza somatosensorial a una MV cervical 12. Los investigadores observaron una reducción en la respuesta cortical sensoriomotora a la aplicación de estímulos eléctricos en el nervio mediano tras una MV. Llegaron a la conclusión de que la disfunción vertebral es señalada al sistema nervioso central (SNC) mediante un bombardeo de las fibras Ia de los músculos intervertebrales profundos. La MV podría reducir esta excesiva actividad aferente y, por tanto, la consiguiente respuesta del SNC, tanto a nivel medular como cortical. Por tanto, este estudio atribuye los efectos de la MV a una respuesta del SNC y no directamente a una modulación en asta posterior medular.
Otro estudio realizado en 2008 13 aplicaba una MV creando expectativas previas negativas (en cuanto a empeoramiento del dolor tras la MV) y positivas (mejora del dolor) en los diferentes grupos, que mostraron diferencias significativas en los umbrales de dolor.
El campo de la neurociencia ha experimentado un avance vertiginoso en las últimas décadas, admitiendo al SNC como el principal modulador nociceptivo e integrador de los componentes sensorial, emocional y evaluativo del dolor 14,15.
Por tanto, el osteópata, junto con la MV, facilita una información que es escrupulosamente analizada por el SNC del receptor, e influye en la respuesta de éste a la técnica, es decir, en los resultados obtenidos.
En las situaciones de dolor crónico en ausencia de daño, la neuromatriz sufre cambios neuroplásticos destinados a facilitar la aparición de dolor ante mínimos estímulos, nociceptivos o no. Es decir, se requiere menos input para que aparezca dolor. El enfoque terapéutico de estas afecciones se centra en conductas de evitación del input (abandonar actividades físicas "nocivas", evitar el estrés o los disgustos, evitar el insomnio, etc.) o terapias pasivas que tratan de reducir este input nocivo (fármacos, terapias manuales, higiene postural, nutrición, etc.) 16.
En una situación de dolor crónico, la neuromatriz responde con dolor ante estímulos inocuos, lo que constituye una disfunción evaluativa. Por ello, necesita reprogramarse exponiendo al individuo, de manera progresiva, a las situaciones que le provocan dolor. La reeducación del output frente a la evitación del input podría ser un abordaje terapéutico eficaz en este tipo de patologías, y ello se consigue desde el conocimiento profundo de la fisiología del dolor.
Por ello, es interesante realizar estudios sobre la influencia que ejerce la información facilitada al paciente cuando se aplica una técnica osteopática. En este trabajo se introduce una información que condicione las expectativas del paciente frente a la MV y cree una ilusión de "desbloqueo" o "liberación" en la columna cervical y de relajación muscular que incida en el esquema corporal, valorando el dolor muscular pre y posmanipulación mediante algometría y escala visual analógica (EVA).
Material y métodos
Sujetos de estudio
Se reclutó la muestra en una clínica privada de fisioterapia y osteopatía en Vitoria, España. Se presentaron 108 sujetos, de los cuales se excluyó a 10. Finalmente, se incluyó en el estudio a 98 sujetos (46 mujeres y 52 varones; edad entre 21 y 60 años; 34 ± 9,7 años) que presentaban un punto gatillo miofascial (PGM) en estado latente del músculo trapecio superior, asociado a una lesión osteopática de extensión-rotación-lateroflexión (ERS) homolateral (tabla 1). Se siguieron los siguientes criterios de exclusión: a) edad < 18 años o > 65 años; b) patología inflamatoria, degenerativa, metabólica, infecciosa o tumoral asentada en columna cervical 17,18; c) malformaciones congénitas o adquiridas de la columna cervical; d) patología traumática cervical y episodios recientes de whiplash; e) cervicalgia en el momento del estudio 9; f) factores de riesgo o síntomas que indiquen que se trata de un sujeto en riesgo de sufrir un accidente vertebrobasilar 19-22; g) trastornos cardíacos o arteriales graves; h) positividad de la prueba de Kleyn o Jackson 17,19,20,23; i) trastornos psicológicos y rechazo a la MV, y j) consumo de fármacos o sustancias que puedan variar el umbral del dolor.
Todos los participantes firmaron una declaración expresa de no presentar los criterios de exclusión, así como el consentimiento informado necesario.
Grupos
Tras el proceso de aleatorización, se dividió a los sujetos en dos grupos, experimental y control, que recibieron diferente información:
— El grupo control recibió únicamente la información de que el estudio incluía una técnica no invasiva sobre la columna cervical, consistente en una MV.
— El grupo experimental recibió la siguiente información: "Le hemos incluido en el estudio porque presenta un PGM en el músculo trapecio asociado a un segmento cervical hipomóvil. Como ha comprobado durante la exploración, hay zonas del músculo que exhiben una mayor sensibilidad o dolor al presionarlas. Estos puntos se llaman PGM y se corresponden con una zona del músculo que se encuentra en un estado de contracción permanente. Si observamos este PGM al microscopio (se le muestra una imagen del músculo trapecio superior), veremos un nódulo de contracción incluido en una banda tensa. Si palpamos ese nódulo, lo apreciaremos como una zona más dura y sensible. Esta banda tensa puede favorecer la presencia de una disfunción articular en el segmento vertebral donde se inserta, lo que a su vez empeora las condiciones del músculo. Así, se crea un círculo vicioso que nosotros vamos a romper gracias a una MV. Mediante la MV vamos a restablecer el movimiento libre en la articulación y reducir la tensión muscular y el dolor a la presión en el PGM".
Esta información tiene dos objetivos:
1. Modificar el esquema corporal creando una ilusión de liberación o desbloqueo de la columna cervical y de relajación de una banda tensa muscular.
2. Crear una expectativa de mejora del dolor a la presión.
Para que el experimento sea doble ciego se oculta, tanto al paciente como al evaluador que toma las mediciones, el grupo al que pertenece el sujeto. Para ello se disponen dos salas dotadas con el mismo equipamiento y condiciones ambientales, con un osteópata en cada una de ellas.
En la primera sala el evaluador 1 realiza el diagnóstico y el condicionamiento. Tras la revisión de los criterios de exclusión y ejecución de las pruebas premanipulativas de Jackson 24 y Kleyn et al 19,20,21, se posiciona al paciente en decúbito supino para el diagnóstico, siguiendo los siguientes criterios 25: a) detección, mediante palpación en pinza, del PG1 del músculo trapecio superior, que se corresponde con la presencia de un nódulo sensible dentro de una banda tensa a nivel del tercio medio de su borde anterior, y b) identificación de la disfunción articular de C3 en ERS mediante la prueba de deslizamiento lateral, que posee la misma fiabilidad que un estudio radiológico 26.
Una vez incluido en el estudio y condicionado (sujetos del grupo experimental), el sujeto pasa a la segunda sala, donde se encuentra el evaluador 2, cegado con respecto al grupo del sujeto, que tomará las mediciones. Dos parámetros son los que se evalúan: a) umbral de dolor a la presión medido mediante algometría (algómetro electrónico modelo Wagner Force Ten TM Digital Force Gage), y b) intensidad de dolor percibida al aplicar una presión de 3 kg/cm 2 con el algómetro, cuantificada mediante la EVA.
Para la realización de la EVA, se configura una regleta con el dibujo de la escala, donde únicamente aparecen dos números: 0 al inicio de la escala, que se corresponde con ausencia de dolor, y 10 al final de la regleta, que se corresponde con un dolor insoportable. El paciente tiene que mover la flecha para situarla sobre la línea continua en función del dolor percibido. El evaluador 2 mide posteriormente, con una regla, la longitud marcada por el sujeto y anota el valor.
Ambos parámetros se evalúan antes y a los 10 min de la MV. Tanto la algometría como la EVA están validadas como métodos de valoración del dolor 27,28. Además, el evaluador 2 demostró una alta fiabilidad en sus mediciones algométricas (coeficiente de correlación intraclase [CCI] = 0,99) gracias a la realización de un estudio previo con 30 sujetos.
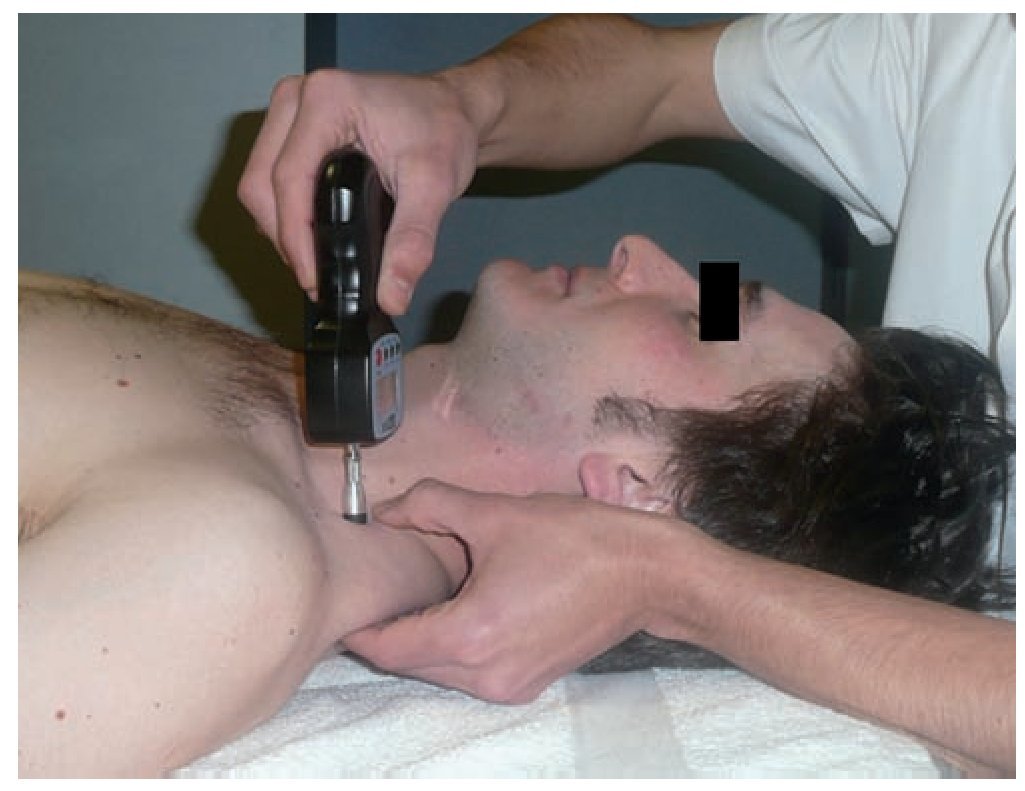
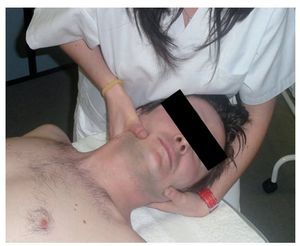
Previamente a las mediciones, el evaluador 2 realiza un minucioso entrenamiento al paciente sobre algometría. De esta manera, se asegura la correcta localización del aparato en el punto deseado (fig. 1) y la detección de la sensación adecuada definida como umbral de dolor. Este entrenamiento, junto con la colaboración del paciente durante la medición, fue clave en el estudio.
Figura 1 Colocación del algómetro en el punto gatillo del trapecio superior.
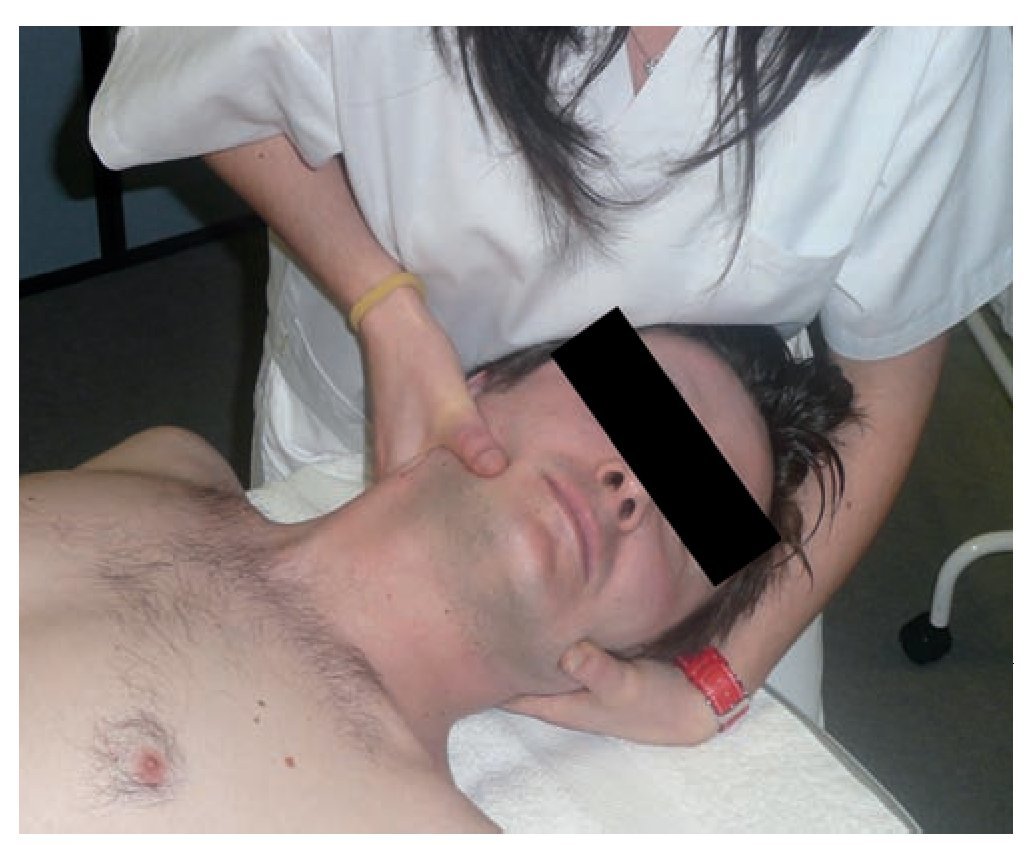
La MV empleada es una técnica semidirecta en rotación de C3 (fig. 2), que consiste en la realización de un thrust en rotación de C3 sobre C4, habiendo construido una palanca previa de lateroflexión-rotación contrarias 9.
Figura 2 Técnica semidirecta en rotación de C3.
Análisis estadístico
Para analizar los aspectos de la distribución se utiliza la prueba de Kolmogorov-Smirnov. Una vez se ha comprobado que las variables a analizar cumplen las propiedades deseadas, se procede al contraste de la hipótesis a estudiar. Para ello se aplica la prueba de la t de Student para muestras independientes.
Resultados
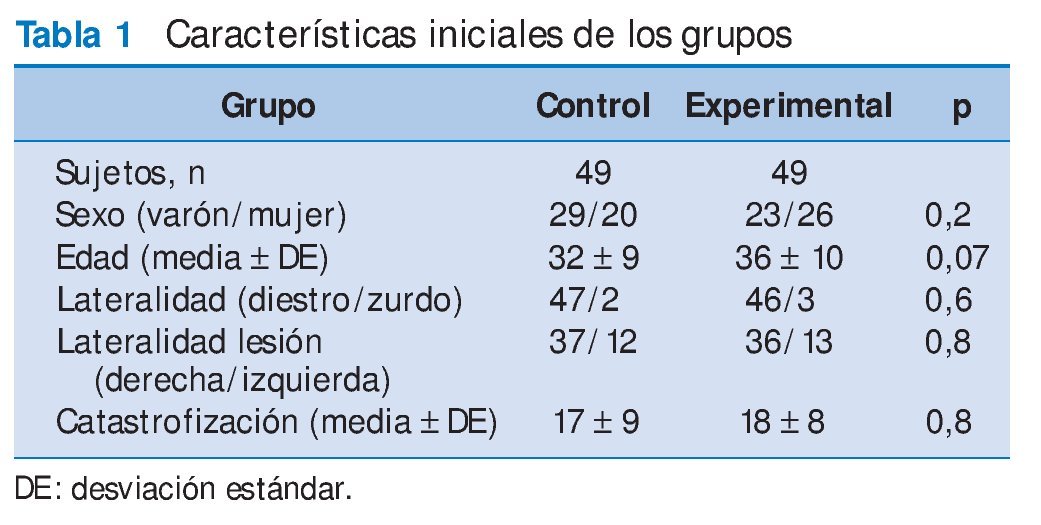
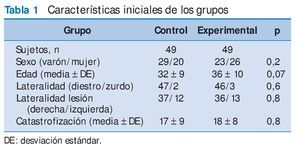
Se incluyó en el estudio a 98 sujetos que se dividieron aleatoriamente en dos grupos, control y experimental, de 49 participantes cada uno. Las características iniciales de los grupos no mostraron diferencias significativas en su distribución por sus diferentes variables: sexo (p = 0,225), edad (p = 0,370), lateralidad (p = 0,646), lado de la lesión (p = 0,817), catastrofización (p = 0,877), umbral de dolor a la presión premanipulación (p = 0,935) e intensidad del dolor a los 3 kg/cm 2 (EVA) (p = 0,602).
En este caso se cumplen los supuestos necesarios para aplicar contrastes paramétricos: independencia de las observaciones, nivel de medida y aspectos de la distribución. Para ello, aplicaremos la prueba de la t de Student para muestras independientes.
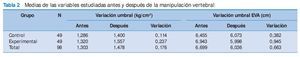
Con la prueba queremos comparar la media de las variables variación en el umbral de dolor (medidos a través de algometría y EVA) en dos grupos de individuos independientes (control y experimental), bajo la suposición de normalidad en ambos grupos (tabla 2).
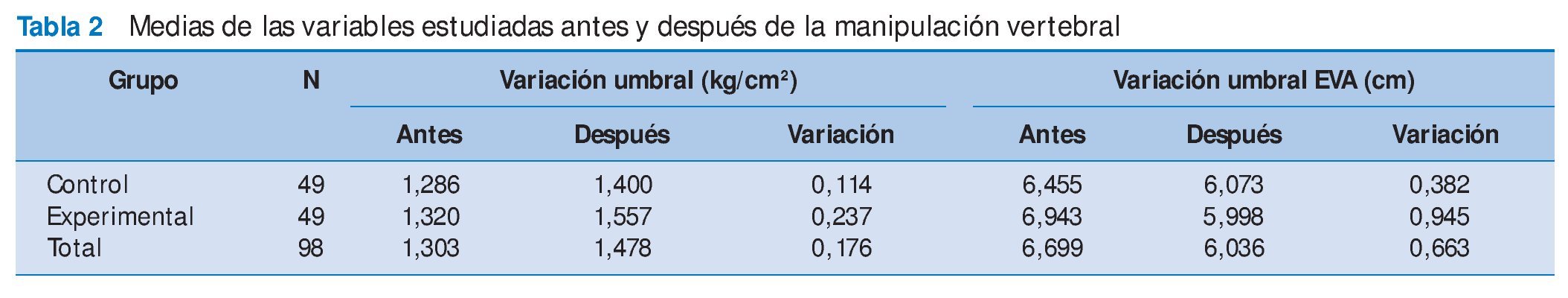
Tras la aplicación de la MV, se observó un aumento del umbral de dolor a la presión en ambos grupos, que fue de 0,114 kg/cm 2 en el grupo control y de 0,237 kg/cm 2 en el grupo experimental, lo que indica una mejoría del PG en ambos casos, que fue mayor en el grupo experimental. Sin embargo, esta diferencia en la mejoría no ha sido estadísticamente significativa, con un valor de significación de p = 0,090.
En el caso de la EVA, hubo una reducción de la intensidad en los dos grupos, que fue de 0,382 cm en el grupo control y de 0,945 cm en el grupo experimental. Esto indica igualmente una mejoría en el dolor percibido que, en el caso del grupo experimental, es mayor que en el grupo control. Estadísticamente, esta diferencia entre el grupo control y experimental tampoco es significativa, con un valor de significación p = 0,054.
Si comparamos estos valores de significación con los del resto de las variables, se observa que se encuentran muy cerca de tener significación estadística. El análisis comparativo del resto de las variables con la mejoría experimentada no mostró ninguna relación en cuanto al sexo, a la edad o a la escala de catastrofización.
Discusión
En cuanto a la EVA, llama la atención la intensidad del dolor percibido al aumentar la presión hasta 3 kg/cm 2. En la primera medición, hubo 8 personas que marcaron la máxima intensidad (10 cm) y otras 21 que referían una intensidad > 8 cm. La media de toda la muestra, antes de la MV, ha sido 6,699 cm, que parece igualmente alta para tratarse de un PG latente. Después de la MV, hubo 6 personas que marcaron 10 cm en la EVA, de las cuales 4 habían experimentado un aumento del dolor y 2 no se movieron de los 10 cm.
Tras la primera medición, antes de la MV, se observa, en la mayoría de los casos, una reacción eritematosa en la piel, que sería una indicación objetiva de una sensibilización nociceptiva 29. Esta reacción, denominada reflejo axonal o flare reaction, se corresponde con una activación de las fibras C mecano-insensibles o NC silentes, causantes de la aparición de una hiperalgesia secundaria tras la aplicación de un estímulo nocivo 30.
A pesar de tener la certeza de que esta reacción fue mayoritaria, al no haberla recogido desde el principio, no se ofrecen cifras sobre esta observación y, por tanto, no podemos establecer una relación con los resultados, sería interesante tenerlo en cuenta en próximos trabajos.
No obstante, este hecho nos permite tener constancia de que la algometría, tal y como está planteada en este estudio, ha sido una fuente de sensibilización nociceptiva. Esto y la elevada intensidad del dolor percibido nos hacen pensar que 3 kg/cm 2 de presión en un PG son excesivos, tanto si queremos observar los efectos terapéuticos de una técnica manual como si queremos evaluar otros factores relacionados con el dolor, como es el caso.
Estos dos factores expuestos en los párrafos anteriores han podido enmascarar los resultados de dos maneras: a) por un lado, la mejoría experimentada por ambos grupos podría no reflejar la efectividad de la MV en cuanto a mejora en el umbral del dolor y EVA, y b) por el otro, el hecho de experimentar un dolor tan intenso podría activar sistemas de alerta y crear cierta incertidumbre en el individuo, anulando así cualquier condicionamiento positivo previo. Por tanto, se propone, para trabajos similares posteriores, ejercer una presión < 3 kg/cm 2.
En cuanto al protocolo de recogida de datos, se destaca la destreza del evaluador 2 en el uso del algómetro. Un primer estudio piloto con 8 participantes puso de manifiesto las dificultades a la hora de manejar el algómetro. Siguiendo la detallada descripción y los consejos de Ruiz Sáez 9 (2006) en su trabajo, el evaluador 2 realizó un entrenamiento crítico y exigente, que dio como resultado un CCI del 0,99 en el estudio que se efectuó con 30 voluntarios para determinar la fiabilidad del evaluador.
Desde el primer momento fue evidente la importancia de realizar un entrenamiento previo sobre algometría a los participantes en el estudio. Gracias a las concisas explicaciones del evaluador 2, cada sujeto conoció perfectamente lo que se le pedía y tuvo la oportunidad de comunicar al evaluador si se producían errores en cuanto a la localización de la punta del aparato.
Tanto el entrenamiento personalizado como la alta fiabilidad demostrada nos han dado una gran confianza en las mediciones tomadas durante el estudio. Sin esta excelente comunicación entre osteópata y paciente habría sido imposible obtener este CCI tan alto, por lo que es un punto que se debe considerar, pues denota la importancia de la colaboración del paciente para el diagnóstico y tratamiento en el ámbito de la terapia manual. Existen grandes dificultades a la hora de validar pruebas diagnósticas o evaluar técnicas terapéuticas propias de la osteopatía, pero en este trabajo se demuestra que un entrenamiento previo es indispensable para obtener datos fiables. Así lo señaló también Ruiz Sáez 9 (2006) en su trabajo, que también obtuvo un alto CCI gracias al entrenamiento previo del terapeuta y las indicaciones del paciente en cuanto a localización del PGM.
En este caso, se desecharon las mediciones en las que el paciente refirió una localización incorrecta o una sensación de dolor diferente, pues en ocasiones señalaban el inicio del dolor antes de tiempo, lo cual daba una lectura errónea. El hecho de repetir estas mediciones, al tener la absoluta certeza de estar haciendo lo correcto, ha determinado que el CCI ha sea tan elevado. A pesar de ello, se estima que esta manera de realizar las mediciones es la adecuada y por ello se podría extrapolar a otros métodos diagnósticos dentro de la terapia manual.
Otro factor importante que se debe tener en cuenta es la ausencia de dolor espontáneo de origen miofascial en los sujetos de la muestra, puesto que se tomó como criterio de inclusión la presencia de un PGM en estado latente. La relevancia de este hecho radica en varios puntos:
— La posibilidad de experimentar mejoría se reduce, pues el sujeto es asintomático. Un estudio realizado en 1986 31 destacaba la mayor sensibilidad de los PGM activos frente a los latentes, medida mediante algometría. Esto supone que la mejoría potencial es menor en los PGM latentes.
— Las expectativas de un paciente que sufre dolor espontáneo debido a un PGM hubieran tenido probablemente más peso y hubieran sido más fácilmente influenciables que las de un sujeto asintomático.
— Pacientes con dolor crónico debido a un SDM hubieran sido de igual manera más aptos para el estudio, pues su afección obedece a un estado de SC, en la que los factores cognitivos individuales son decisivos 32.
Por tanto, el hecho de valorar un PGM latente ha podido ser una de las causas de la poca significación estadística de la diferencia observada entre los dos grupos. No obstante, este estudio podría servir como modelo para posteriores trabajos que investiguen la modulación central del dolor y la importancia de las creencias y expectativas en el ámbito de la terapia manual.
A pesar de ser conscientes de que la MV es sólo parte del abordaje terapéutico de un PGM, y de que esta técnica es mucho más efectiva si se combina con una técnica de tejidos blandos 9,33, se decidió realizar únicamente la MV por varios motivos:
— En el ámbito de la osteopatía, se describe, entre los efectos fisiológicos de la MV, un factor "psicológico" (término que proponemos cambiar por central) a tener en cuenta, pero no se profundiza demasiado en el tema. La elección de una técnica de tejidos blandos se habría saltado ese reconocimiento previo de los factores centrales.
— La intención de la autora no era valorar la efectividad de una técnica en concreto, sino el peso de las creencias individuales, por lo que se entendió que la técnica era la adecuada para este fin.
— La existencia de estudios anteriores que evalúan esta técnica en la misma localización 9,33 facilitaba el trabajo, por conocer los errores metodológicos ya cometidos y por servir como referencia a la que añadir nuestra aportación.
Teniendo en cuenta los factores descritos en los párrafos anteriores, y a pesar de ellos, ambos valores (umbral de dolor y EVA) han mostrado una clara tendencia a la significación estadística, lo cual requiere cierta atención. El hecho de que la información facilitada al grupo experimental haya tenido efecto en los resultados obtenidos parece inevitable pues, junto con la propia técnica, el osteópata administra una información adjunta y crea unas expectativas, no necesariamente de manera consciente.
El paciente que acude al osteópata por dolor tiene una versión propia de sus causas, creada a partir de la información proveniente del personal sanitario, familiares y amigos, cultura, etc. Sería interesante conocer la versión de los pacientes para poder corregir posibles errores antes de comenzar un tratamiento.
Las expectativas pueden haber sido inducidas antes del tratamiento gracias a testimonios ajenos (para bien o para mal) sobre el osteópata, necesidad de curación, experiencias previas con la terapia manual, creencias sobre dolor, etc.
Una vez recibido el tratamiento, el cerebro emplea toda la información disponible (tanto la previa como la recibida por el osteópata) para elaborar su propia interpretación, más o menos correcta, de la técnica, y decidir cómo responder a ésta:
— Suprimir el dolor si se evalúa como beneficiosa.
— Aumentar el dolor si se evalúa como peligrosa o nociva.
— No elaborar ninguna respuesta en cuanto al dolor.
Así, el hecho de que un paciente mejore tras nuestro tratamiento puede no deberse exclusivamente a las técnicas empleadas, pues la evaluación que el cerebro realiza tiene su importancia, como ya se ha mostrado en otros trabajos 13,34-37. Extrapolando estas reflexiones al paciente con dolor crónico, el osteópata debería valorar 3 niveles de actuación:
— Estructural: resolución de problemas mecánicos, restricciones miofasciales, etc.
— Funcional: corrección del uso que el individuo realiza de su estructura.
— Central: detección y reprogramación de disfunciones evaluativas del SNC respecto a la función del dolor.
El investigador Moseley 2,16,38 es uno de los pioneros en el abordaje de este último punto, apostando por la educación y retolerancia a los estímulos desencadenantes del dolor, frente a las conductas de evitación y terapias pasivas de la medicina tradicional.
El neurólogo Goicoechea 1,39 lleva años "reprogramando" cerebros jaquecosos y sacando interesantes conclusiones sobre la aplicabilidad clínica del conocimiento sobre cerebro y dolor. La mayor limitación encontrada ha sido probablemente la propia cultura que, médicos y pacientes, defienden a pesar de los errores que contiene.
Ambos, probablemente, han bebido en las mismas fuentes de conocimiento, pues han llegado a las mismas conclusiones por separado. Estas fuentes están al alcance de cualquier sanitario que quiera comprender el dolor, por lo que empieza a ser escandaloso que muchos de ellos renieguen de este abordaje terapéutico del dolor crónico. Como testigo de la lucha diaria que supone defender la verdad sobre el dolor, no puedo más que criticar estas posturas obsoletas.
Otras corrientes, como la terapia cognitivo-conductual o las terapias de aceptación y compromiso 40 y la medicina integrada del dolor (integrative pain medicine)6,41, aplican igualmente los conocimientos actuales sobre dolor a sus abordajes terapéuticos.
La causa de los pobres resultados estadísticos se debe, en parte, al hecho de valorar un PGM en estado latente, cuyo peso patógeno es leve y poco trascendente para el individuo. Por ello, las expectativas de curación o de mejora no han marcado apenas diferencias entre los dos grupos.
El hecho de que las creencias individuales y expectativas sobre dolor son de por sí moduladoras del mismo queda hoy en día fuera de toda duda, gracias al conocimiento actual sobre dolor y cerebro. Por ello, se propone seguir investigando este tema en pacientes con dolor crónico, pues podría aportar posibilidades de curación a gran número de ellos.
La osteopatía, como ciencia que aborda el cuerpo humano de manera global, debe, por tanto, integrar este conocimiento y participar en la educación del paciente sobre neuronas y cerebro. De esta manera, puede ayudarle a desarrollar una conducta de afrontamiento y (re)tolerancia de los estímulos que desencadenan el dolor, frente a la conducta de evitación y ayudas externas pasivas (fármacos, terapias físicas, ayudas ortopédicas, etc.) que practica la medicina actual.
ConclusionesTras el análisis estadístico realizado, se rechaza la hipótesis planteada: "La MV semidirecta en rotación de la lesión en ERS de C3 aumenta más el umbral del dolor medido en un punto gatillo latente del músculo trapecio superior (PG1) si el paciente posee unas expectativas positivas al respecto, incluyendo una modificación de la imagen corporal respecto a la zona manipulada".
Ambos grupos experimentan una mejoría en los parámetros umbral de dolor y EVA, y muestran una clara tendencia hacia la significación estadística; esta tendencia es más clara en el caso de la EVA.
Conflicto de intereses
Los autores han declarado no tener ningún conflicto de intereses.
*Autor para correspondencia.
Correo electrónico:javiguankenobi@terra.es (J. Rodríguez Díaz).
Recibido el 21 de octubre de 2009;
aceptado el 15 de febrero de 2010