Una serie de estudios ha informado de la acelerada ganancia ponderal tras la (adeno)amigdalectomía1-10. La falta de peso era un problema histórico habitual de los niños sometidos a adenoamigdalectomía y, en los estudios publicados hasta los primeros años noventa, el aumento de la ganancia ponderal era descrito invariablemente como un efecto beneficioso1-5. Posteriores publicaciones indicaron que el peso bajo dejó de ser una característica típica de los niños sometidos a (adeno)- amigdalectomía y que también se producía una acelerada ganancia ponderal en los niños que no mostraban falta de peso antes de la intervención quirúrgica. Un estudio publicado en 1997 informó que los niños sometidos a amigdalectomía tenían mayor peso que sus compañeros ya en el momento de la intervención quirúrgica, y que esta discrepancia aumentaba tras ella6. Estudios posteriores también han demostrado que el peso aumentó sustancialmente tras la (adeno)amigda- lectomía no sólo en los niños con falta de peso, sino también en los de peso normal y en los que mostraban sobrepeso7-10. En un reciente artículo sobre la apnea pediátrica del sueño, los autores mostraron su preocupación porque los cambios del equilibrio energético podrían causar un aumento de la ganancia ponderal que desembocase en el sobrepeso11. Los efectos de la adenoamigdalectomía sobre el crecimiento y el peso han sido estudiados en grupos relativamente pequeños de (entre 1 y 85) pacientes pero, que sepamos, hasta ahora no se ha estudiado la adenoamigdalectomía como factor de riesgo en la población general.
Investigamos la asociación entre la adenoidectomía y la amigdalectomía con el sobrepeso en una gran (n = 3.962 niños) cohorte prospectiva de nacimientos, reclutados en la población y seguidos de los 0 a los 8 años de edad. Supusimos que la adenoidectomía y la amigdalectomía se asocian de forma independiente con el posterior desarrollo de sobrepeso.
MATERIALES Y MÉTODOSDiseño y población del estudioLa población de estudio constó de niños que participaron en el estudio de la cohorte neerlandesa de nacimientos Prevention and Incidence of Asthma and Mite Allergy (PIAMA). Este estudio captó a mujeres embarazadas de la población general en 3 regiones distintas de los Países Bajos (n = 4.146). Sus hijos nacieron entre 1996 y 1997 y fueron seguidos hasta los 8 años de edad. Se ha publicado una descripción detallada del diseño del estudio12.Los datos se recogieron principalmente mediante cuestionarios postales anuales, que incluyeron preguntas sobre el peso y la talla del niño, su estilo de vida y distintos aspectos de la salud y la enfermedad. Se invitó a los niños a una exploración médica a los 8 años de edad, que incluyó la medición del peso y la talla. Los comités de Ética de las instituciones participantes aprobaron el protocolo de estudio y todos los padres recibieron el consentimiento informado.De la población inicial de 4.146 mujeres embarazadas, se perdió el seguimiento de 183 (5%) antes de recoger cualquier dato del niño. Por ello, el estudio comenzó con 3.963 neonatos; 2.214 ni-ños (el 63% de los invitados) participaron en la exploración médica a los 8 años de edad, donde se midió el peso y la talla.
Recogida de datosSegún los datos del cuestionario anual, definimos 3 grupos de exposición: 1) el grupo de referencia sin adenoidectomía ni amigdalectomía; 2) sólo adenoidectomía, y 3) (adeno)amigda- lectomía (niños con amigdalectomía con o sin adenoidectomía). En este último grupo identificamos un subgrupo denominado “adenoamigdalectomía”, compuesto por los niños sometidos a adenoidectomía y amigdalectomía a la misma edad.Los resultados antropométricos definidos fueron los siguientes: estado ponderal (peso normal, sobrepeso y obesidad) a los 8 años de edad; y el peso, la longitud y el IMC relativos entre los 0 y 8 años de edad.La variable “estado de peso a los 8 años” se basó en las mediciones de peso y talla obtenidas durante la exploración médica a los 8 años de edad. Se calculó el IMC (peso/metros al cuadrado [kg/m2]), y la definición de “sobrepeso” y “obesidad” correspondió a patrones internacionales específicos de edad y sexo, que aplican límites equivalentes a los 25 y 30 kg/m2 utilizados habitualmente para los adultos13. Aplicamos la expresión sobrepeso a todo el grupo de niños con exceso de peso, incluyendo a los obesos.La definición de “peso, longitud e IMC relativos” correspondió a la capacidad de comparar el peso, la talla y el IMC de los niños en distintos períodos de tiempo (como antes y después de la intervención quirúrgica), con independencia de la edad del niño en ese momento. Los datos de peso y talla notificados por los padres en los cuestionarios anuales (0-8 años de edad) permitieron calcular las puntuaciones SD del peso respecto a la edad, la talla respecto a la edad y el IMC respecto a la edad (pesoSDS, tallaSDS e IMCSDS) en relación con la población neerlandesa de referencia14, que fueron utilizadas como medida del peso, la talla y el IMC relativos.
Análisis de los datosAnalizamos las relaciones entre adenoidectomía aislada y (adeno)amigdalectomía y el estado de peso a los 8 años de edad mediante la regresión logística. Los modelos de regresión se ajustaron respecto al sexo, el peso al nacimiento, la escolarización materna (baja, media, alta), el sobrepeso materno (IMC de la madre > 25 kg/m2 cuando el niño tenía 1 año de edad, sí o no), el tabaquismo materno durante el embarazo (cualquier consumo de tabaco tras la cuarta semana de embarazo), la lactancia materna (nunca, 1-16 semanas o > 16 semanas) y el tabaquismo en el domicilio al menos una vez a la semana durante el primer año de vida del niño (sí o no). La región de nacimiento, la atopia en cualquiera de los padres, la edad materna, la presencia de hermanos mayores y la asistencia a guardería durante el primer año de vida también fueron consideradas como posibles factores de confusión, pero no se incluyeron en los análisis finales porque no influyeron sobre las asociaciones estudiadas.En el subgrupo de niños sometidos a adenoamigdalectomía, evaluamos el peso, la talla y el IMC relativos antes y después de la adenoamigdalectomía. Para ello utilizamos el pesoSDS, la tallaSDS y el IMCSDS obtenidos durante los siguientes períodos de tiempo: 2 años antes de la intervención quirúrgica; 1 año antes de la intervención quirúrgica; el año en que se realizó la intervención quirúrgica; el año posterior a la intervención quirúrgica; el segundo año tras la intervención quirúrgica, y el tercer año tras la intervención quirúrgica.Dispusimos de los datos completos sobre la adenoidectomía y la amigdalectomía, así como la determinación del peso y la talla a los 8 años, de 2.100 niños. Si los datos omitidos no tienen una distribución totalmente aleatoria, el análisis completo de los casos puede conducir a unos resultados sesgados15,16. Por ello utilizamos la imputación múltiple, que consideramos el mejor de los métodos disponibles para afrontar los datos omitidos de nuestro estudio. Los datos omitidos recibieron imputaciones varias veces, aplicando el procedimiento de imputación multivariada mediante ecuaciones encadenadas17,18 del programa estadístico R versión 2.5.019. Tras 100 iteraciones se alcanzó la convergencia, resultando en 5 conjuntos de datos imputados. Cada conjunto de datos imputados fue analizado mediante procedimientos de datos estándar completos, que ignoran la distinción entre valores reales e imputados. Los resultados de los análisis se combinaron mediante PROC MIANALYZE en SAS (SAS Institute, Cary, NC). Todos los análisis se realizaron sobre los datos del caso completo y los datos imputados. Los resultados ofrecidos corresponden al análisis del conjunto de datos imputados, a menos que se indique otra cosa.
RESULTADOSCaracterísticas de la población de estudioLa tabla 1 muestra las características de la población de estudio para los niños con datos completos sobre la adenoidectomía, la amigdalectomía y la determinación del peso y la talla a los 8 años de edad y del conjunto de datos imputados. Además, muestra las características por separado de los niños sometidos a adenoidectomía aislada o a (adeno)amigdalectomía y de los niños no operados.
TABLA 1. Características de la población de estudio de niños con datos completos sobra la adenoidectomía, la amigdalectomía y la medición del peso y la talla a los 8 años de edad, el conjunto de datos imputados, los niños sometidos a adenoidectomía aislada o a (adeno)amigdalectomía y los niños que no se han sometido a adenoidectomía ni a (adeno)amigdalectomía
Comparamos los niños con datos incompletos del momento de la adenoidectomía y la amigdalectomía o de la determinación del peso y la talla a los 8 años de edad (datos no ofrecidos) con los niños con datos completos respecto al número de características de las que se recogió información durante el primer año de estudio. En el grupo de niños con datos incompletos hubo una prevalencia relativamente elevada de escasa escolarización materna (27,5%), de ausencia de lactancia materna (19,9%) y de tabaquismo en el domicilio al año de edad (30,7%). En el conjunto de datos imputados, la incidencia acumulativa de adenoidectomía aislada y de (adeno)amigdalectomía fue ligeramente mayor que en el grupo de datos completos. Las diferencias de la prevalencia de las características entre los niños sometidos y los no sometidos a adenoidectomía aislada o a (adeno)amigdalectomía fueron similares en el conjunto de datos imputados y en el de casos completos (datos no ofrecidos).
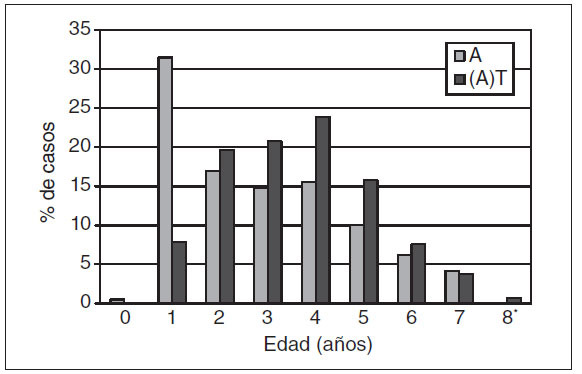
Incidencia de adenoidectomía aislada y de (adeno)amigdalectomíaEn esta población de estudio, captada de la población general, la incidencia acumulativa hasta los 8 años de edad fue del 12% para la adenoidectomía aislada y del 15% para la (adeno)amigdalectomía. En este último grupo, el 70% se había sometido a adenoamigdalectomía, el 26% tanto a adenoidectomía como a amigdalectomía, pero a distintas edades, y el 4% sólo a amigdalectomía. La (adeno)amigdalectomía se realizó entre los 2 y 5 años de edad en la mayoría de los casos, mientras que la adenoidectomía aislada también fue habitual antes de los 2 años de edad (fig. 1). En los chicos, la incidencia acumulativa de adenoidectomía aislada y de (adeno)amigda- lectomía fue mayor (13,3% y 16,7%, respectivamente) que en las niñas (10,7% y 13,9%, respectivamente). Los niños sometidos a adenoidectomía aislada o a (adeno)-amigdalectomía provenían de familias con una prevalencia relativamente elevada de escasa escolarización materna, sobrepeso materno, tabaquismo y ausencia de lactancia materna.
Fig. 1. Distribución de edad en los casos de adenoidectomía sola (A) y (adeno)tonsilectomía [(A)T]. Si la adenoidectomía o la tonsilectomía no se realizaron al mismo tiempo, se escogió la edad de la tonsilectomía.
Asociación entre adenoidectomía aislada, (adeno)amigdalectomía y sobrepesoLos niños sometidos a adenoidectomía aislada o a (adeno)amigdalectomía mostraron mayor prevalencia de sobrepeso y obesidad a los 8 años de edad que los niños no operados (tabla 1). Supusimos que la adenoidectomía y la (adeno)amigdalectomía aumentan el riesgo de posterior desarrollo de sobrepeso. En consecuencia, asumimos un cierto retraso temporal entre la intervención quirúrgica y la presencia de sobrepeso. Por ello valoramos la asociación entre adenoidectomía y (adeno)amigdalec- tomía entre los 0 y 7 años de edad y el sobrepeso a los 8 años de edad. Excluimos del análisis a los niños sometidos a adenoidectomía o (adeno)amigdalectomía des pués de su 7.º cumpleaños (n = 49). El análisis de regresión logística demostró que la (adeno)amigdalectomía se asoció significativamente con el sobrepeso y la obesidad a los 8 años de edad, tras el ajuste respecto a factores de confusión (tabla 2). La adenoidectomía aislada se asoció también con el aumento del riesgo de obesidad, pero la asociación fue más débil y la asociación con el sobrepeso no fue estadísticamente significativa. Para evaluar la posibilidad de que los niños ya tuvieron sobrepeso en el momento en que se sometieron a adenoidectomía aislada o a (adeno)amigdalectomía, analizamos la asociación entre el peso a los 2 años de edad y la incidencia de adenoidectomía aislada y de (adeno)amigdalectomía en los años posteriores. Este análisis demostró que el sobrepeso a los 2 años de edad no se asoció con un aumento del riesgo de adenoidectomía aislada o de (adeno)amigda- lectomía en los años posteriores (razón ajustada de probabilidades [ORa]: 0,98 [intervalo de confianza (IC) del 95%: 0,68-1,41]).
TABLA 2. Asociación de adenoidectomía aislada y (adeno)amigdalectomía entre los 0 y 7 años de edad con sobrepeso y obesidad a los 8 años de edad: prevalencias y razones de probabilidades brutas y ajustadas con IC 95% (n = 3.914)
Evaluamos la posibilidad de modificar el efecto del sexo, la escolarización materna y el peso a los 2 años de edad, pero no observamos interacción significativa alguna para estos factores.
Comparamos los resultados de los análisis del grupo de 2.100 niños con datos completos (datos no ofrecidos) con los de los análisis del conjunto de datos imputados. Los resultados de los 2 análisis fueron similares, aunque en el conjunto de datos completos las asociaciones entre (adeno)amigdalectomía y obesidad fueron más potentes (ORa: 1,99 [IC 95%: 1,40-2,84] para el sobrepeso y 2,77 [IC 95%: 1,42-5,41] para la obesidad) que en el conjunto de datos imputados, lo que indica que el análisis completo de los casos hubiera desembocado en la sobrevaloración de la potencia de las asociaciones.
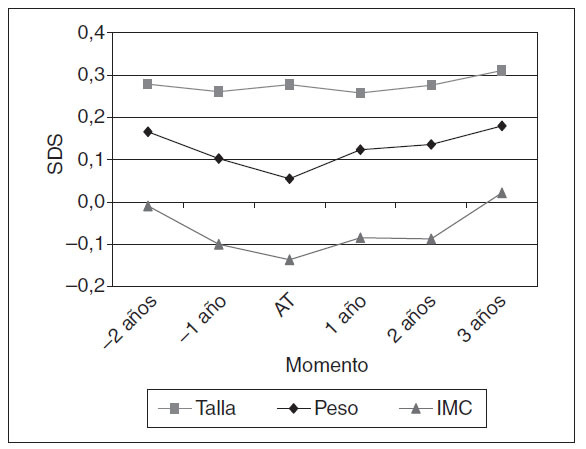
Desarrollo longitudinal del peso, la talla y el IMC en los pacientes sometidos a adenoamigdalectomíaPara conseguir nuevas perspectivas sobre el desarrollo del IMC tras la (adeno)amigdalectomía, evaluamos gráficamente el desarrollo del peso, la talla y el IMC relativos en el período comprendido entre 2 años antes y 3 años después de la adenoamigdalectomía (es decir, el subgrupo de niños sometidos a adenoidectomía y amigdalectomía a la misma edad; fig. 2). Si, por término medio, los pacientes sometidos a adenoamigdalectomía se mantuvieran en sus curvas de crecimiento iniciales durante estos 6 años, la media del peso, la talla y el IMC relativos se representarían por rectas horizontales. Así sucedió con la talla relativa, pero no con el peso ni el IMC relativos. La figura 2 demuestra que la adenoamigdalectomía constituía un punto de inflexión entre un período en el que los pacientes, por término medio, mostraban una disminución del peso y el IMC relativos a otro en el que su peso e IMC crecieron constantemente en relación con la población de referencia.
Fig. 2. Desarrollo longitudinal de la media relativa de peso, talla e IMC en niños sometidos a adenoamigdalectomía entre los 2 y 5 años de edad (n = 336), desde 2 años antes de la intervención quirúrgica hasta 3 años después de ella (operación = AT). IMC: índice de masa corporal.
ANÁLISISEn nuestra población de estudio, la incidencia acumulativa de adenoidectomía aislada y de (adeno)amig- dalectomía hasta los 8 años de edad fue del 12% y 15%, respectivamente. Estas tasas concuerdan con los datos nacionales sobre adenoidectomía y amigdalectomía, que son considerablemente mayores en los Países Bajos que en la mayoría de los demás países europeos y que en Estados Unidos20,21. Nuestros resultados demostraron que la (adeno)amigdalectomía realizada entre los 0 y 7 años de edad se asocia con un aumento del riesgo de sobrepeso y de obesidad a los 8 años de edad, también tras ajustar con respecto a los factores de confusión.
Potencias y limitaciones del estudioLas importantes potencias del estudio fueron el diseño prospectivo, la gran población de estudio, la disponibilidad de datos, tomados anualmente, de peso, talla, adenoidectomía y amigdalectomía, y la disponibilidad de datos sobre un importante número de factores de confusión. En nuestra muestra de población general de casi 4.000 niños, pudimos valorar la asociación entre adenoidectomía y amigdalectomía y el desarrollo de sobrepeso. Además, pudimos describir el desarrollo del peso, la talla y el IMC relativos desde 2 años antes a 3 años después de la intervención quirúrgica en el grupo de 336 niños que se sometieron a adenoamigdalectomía entre los 2 y 5 años de edad.
Sin embargo, se debe tener en cuenta una serie de limitaciones. Aunque las pérdidas de seguimiento de este estudio fueron pocas y las tasas de respuesta a los cuestionarios anuales elevadas, la respuesta a la exploración médica, donde se midió el peso y la talla, fue menor. Para evitar el sesgo debido a omisiones selectivas utilizamos la imputación múltiple, que consideramos el mejor método para afrontar los datos omitidos de nuestro estudio. Los resultados del análisis de casos completos y de los análisis de los conjuntos de datos imputados fueron similares, pero el empleo de la imputación múltiple de los datos omitidos ayudó a evitar la sobrevaloración de las potencias de las asociaciones y nos dotó de mejores estimaciones de las asociaciones estudiadas.
Otra limitación de nuestro estudio es que la mayoría de los datos fueron notificados por los padres. Sin embargo, no es probable que los padres olvidasen que su hijo había sido operado durante los 12 últimos meses. Los investigadores tomaron los datos de peso y talla cuando el niño tuvo 8 años de edad, y los padres los notificaron en los cuestionarios anuales entre los 0 y 8 años de edad. Aunque pedimos a los padres que copiaran los valores de los registros médicos o que pesaran y midieran ellos mismos al niño, un estudio de validación realizado a los 4 años de edad demostró que, por término medio, el IMC fue infravalorado en 0,7 kg/m2 en los niños del máximo cuartil de IMC, mientras que fue sobrevalorado en 0,4 kg/m2 en los niños del menor cuartil de IMC22. Esto significa que los mayores valores medios de IMC mostrados en la figura 2 pudieron estar influidos por la infravaloración y los menores valores medios del IMC por la sobrevaloración. Por lo tanto, el cambio real de la media de IMC entre el momento de la intervención quirúrgica y 3 años después pudo ser mayor que el mostrado.
Hallazgos de otros estudios
Nuestros resultados concuerdan con los de estudios sobre pacientes con (adeno)amigdalectomía. Casi todos los estudios que investigaron la ganancia de peso y talla tras la (adeno)amigdalectomía han observado un crecimiento acelerado. Esto se observó en distintas partes del mundo: en los lactantes y niños preescolares2,5 y en los niños en edad escolar3,8,10,23; en los niños que padecieron principalmente de amigdalitis recurrente1,6; en los niños con síntomas obstructivos o hipertrofia adenoamigdalar2,3,9,10,24-26; en los niños con síndrome de apnea obstructiva del sueño4,8,27, y en los niños tanto con falta de peso como de peso normal1-10. Todos estos estudios informaron de una ganancia ponderal acelerada tras la intervención quirúrgica, aunque no siempre observaron un aumento de la velocidad de crecimiento de la talla. Algunos estudios informaron de la ausencia de aumento de la talla relativa o de la velocidad de aumento de la talla5,10,23, uno informó de un mayor aumento de la velocidad de aumento de peso respecto a la de talla2 y 2 informaron de un aumento del peso respecto a la talla o del IMC tras la intervención quirúrgica4,7, lo que significa que el peso aumentó de forma más potente que la talla. La mayoría de los estudios realizados en los pacientes tuvo un período de seguimiento entre 6 y 18 meses, incluyeron una cifra de entre uno28,29 y 85 pacientes3, y sólo unos pocos estudios incluyeron un grupo de control de niños sanos1,9,27.
Interpretación de los resultadosNuestro estudio prospectivo y de población general y los que se han realizado en los pacientes muestran pruebas consistentes de la tendencia a una acelerada ganancia ponderal de la (adeno)amigdalectomía, Una serie de efectos de la (adeno)amigdalectomía podría ser responsable de ello, incluyendo el aumento del apetito30,31 y el de la ingestión de energía24, una disminución del gasto de energía4,10 y mayores valores de factor 1 insuliniforme de crecimiento o de proteína 3 de fijación del factor insuliniforme del crecimiento tras la intervención quirúrgica8,9,23-25.
Aunque la (adeno)amigdalectomía vaya seguida de un crecimiento de recuperación, persiste la duda de si éste también está causalmente relacionado con el posterior desarrollo de sobrepeso. Pudiera ser que los niños que desarrollan sobrepeso estuvieran predispuestos de todas maneras a ello, por causas genéticas o ambientales, y se hubieran desviado sólo temporalmente de su trayectoria hacia el sobrepeso cuando la (adeno)amigdalectomía restauró su salud y les ayudó a seguir su trayectoria inicial. Nuestros datos demostraron una mayor prevalencia de sobrepeso a los 8 años de edad en el grupo de niños sometidos a (adeno)amigdalectomía, pero también una prevalencia relativamente elevada de indicadores, como un estilo de vida poco saludable y posiblemente obesogénico, como el sobrepeso y el tabaquismo materno y la ausencia de lactancia materna. El ajuste respecto a estos factores atenuó la asociación entre la (adeno)amigdalec- tomía y el sobrepeso posterior, pero los resultados indican la asociación independiente entre (adeno)amigda- lectomía y sobrepeso posterior. También demostramos que la prevalencia de sobrepeso a los 2 años de edad no fue mayor en los niños sometidos a (adeno)amigdalec- tomía a edades posteriores que en los niños u operados, lo que indica que la asociación entre (adeno)amigdalec- tomía y sobrepeso no se explica por la existencia anterior de un sobrepeso.
¿Cómo podemos relacionar la (adeno)amigdalectomía y el desarrollo de sobrepeso? Supusimos que el período precedente a la intervención quirúrgica pudo caracterizarse por la adaptación metabólica a una situación en la que, a causa de las frecuentes infecciones respiratorias, el escaso apetito, la mala calidad del sueño o la dificultad respiratoria, el equilibrio entre ingestión y gasto de energía es insuficiente para mantener un crecimiento saludable. Cuando se recupera la salud, gracias a la (adeno)amigda- lectomía, esta adaptación metabólica a las condiciones de catabolismo puede cambiar el crecimiento de recuperación saludable por el desarrollo de sobrepeso. La inclinación de los padres a sobrealimentar al niño que se recupera tras un período de mala salud y escaso apetito también podría desempeñar un papel e interactuar con este supuesto mecanismo metabólico.
CONCLUSIONES Y CONSECUENCIASConcluimos que los niños sometidos a (adeno)amigda- lectomía corren mayor riesgo de desarrollar sobrepeso en los años posteriores a la intervención quirúrgica. El consejo dietético y del estilo de vida en el momento de la intervención quirúrgica y el control posterior del crecimiento podrían ayudar a los padres a mantener el crecimiento de recuperación del niño en unos límites saludables.
AGRADECIMIENTOSEl estudio Prevention and Incidence of Asthma and Mite Allergy está financiado por la Netherlands Organisation for Health Research and Development, la Netherlands Asthma Fund, el Netherlands Ministry of Planning, Housing and the Environment, el Netherlands Ministry of Health, Welfare, and Sport, y el National Institute for Public Health and the Environment.