La exposición a oxitocina sintética (OxtS) durante el parto es una práctica asociada hoy a baja prevalencia de lactancia materna exclusiva (LME).
ObjetivoComparar niveles de exposición a oxitocina sintética durante el parto, con la lactancia materna a los 2 meses posparto.
MétodoEstudio piloto cuantitativo, descriptivo, observacional prospectivo, muestra intencionada de 19 madres, usuarias del sistema público de salud chileno, años 2014-2015. Se consideraron variables biosociodemográficas, perinatales, la exposición a OxtS durante el parto y se caracterizó la lactancia materna a través de un cuestionario. Los datos se procesaron con software SPSS v19, se realizó análisis descriptivo univariado y bivariado. Investigación aprobada por Comité de ética del servicio de salud involucrado, participación previo consentimiento informado.
ResultadosEl promedio de edad de las madres fue 27 años, alfabetas, con pareja estable, buen apoyo social y familias funcionales. La prevalencia de LME fue del 63.15%, la exposición a OxtS fue del 52.63% y en estas la LME estuvo presente en el 60%. El 50% de las mujeres expuestas a anestesia raquídea mantuvo LME. La dosis y el tiempo de exposición a OxtS no influyeron en la LME, lo mismo ocurrió con la información de beneficios de la lactancia. Las expectativas para cumplir 6 meses de lactancia tuvieron un 100% de coherencia con la mantención de LME.
DiscusiónNo se logró determinar la influencia de la OxtS en la LME. Sin embargo, se observó que la exposición a anestesia raquídea y el parto por cesárea podrían incidir en una menor LME.
Exposure to synthetic oxytocin (SOT) during labour and delivery is currently associated with a low prevalence of the practice of exclusive breastfeeding (EBF).
ObjectiveTo compare levels of exposure to synthetic oxytocin during labour and delivery, and breastfeeding at 2 months post-partum.
MethodA quantitative, descriptive, prospective observational pilot study was conducted on a sample of 19 mothers, users of the Chilean public health system, during 2014-2015. Bio-socio-demographic and perinatal variables were recorded, as well as exposure to SOT during delivery. Breastfeeding details were gathered using a questionnaire. A descriptive univariate and bivariate analysis was performed using SPSS v19 software. The study was approved by the Research Ethics Committee of the health service involved, and participation was by prior informed consent.
ResultsThe mean age of mothers was 27 years old, literate, with a stable partner, and good social support and functional families. The prevalence of EBF was 63.15%. The exposure to SOT was 52.63%, and of these, 60% practised EBF. Exclusive breastfeeding was also practised by 50% of the women exposed to spinal anaesthesia. Dose and exposure time to SOT, as well as information on the benefits of breastfeeding, did not influence EBF. The expectations of breastfeeding for 6 months had a 100% consistency with maintaining EBF.
DiscussionIt was not possible to determine whether exposure to SOT influenced EBF. However, it was observed that exposure to spinal anaesthesia and caesarean section could lead to lower EBF.
La Organización Mundial de Salud define la lactancia materna exclusiva (LME) como la sola ingesta de leche materna, lo que excluye el consumo de cualquier otro alimento que no sea el que se deriva del pecho materno y sugiere su mantención hasta los 6 meses y luego, junto con otros alimentos, hasta los 2 años de vida1. Son reconocidos los beneficios de ella tanto en la madre como en el niño puesto que se han evidenciado ventajas nutricionales, inmunológicas, económicas e importantes beneficios en el desarrollo psicosocial del niño, lo cual también favorece a la sociedad2.
Se ha comprobado que haber recibido LME durante al menos 3 meses conlleva un menor grado de obesidad y menos complicaciones relacionadas con el síndrome metabólico durante la infancia y la adolescencia3. Por lo tanto, la lactancia favorece un adecuado crecimiento y desarrollo1, impactando en causas evitables de morbimortalidad, y esto sin distinción de nivel socioeconómico o trabajo materno4.
Por otro lado, la práctica de la obstetricia se ha modernizado y ha traído al uso cotidiano prácticas clínicas que sin duda han permitido disminuir las tasas de morbimortalidad perinatal. Sin embargo, existen pocos estudios que den a conocer las consecuencias de estas prácticas; entre ellos una investigación publicada el año 2010 señala que la prevalencia de la lactancia en la sala de parto fue significativamente mayor después del parto vaginal en comparación con la cesárea (71.5 versus 3.5%) y se encontró un intervalo de tiempo más largo entre el nacimiento y la primera lactancia en los recién nacidos por cesárea sin diferencias entre una intervención programada versus una urgencia. El parto vaginal se asoció con una mayor tasa de lactancia materna al alta y en las etapas posteriores5. Además, existe mayor probabilidad de mantener la LME hasta los 6 meses de edad si la resolución del parto fue vaginal6.
En este contexto, la oxitocina sintética (OxtS) es ampliamente utilizada durante el trabajo de parto como un medicamento rutinario. La oxitocina endógena representa un papel fundamental en el primer periodo de la vida, ya que ejerce un efecto en la regulación de numerosos sistemas que interactúan para apoyar las funciones neuroconductuales críticas en el desarrollo humano temprano7, y además es conocida por promover la protección neural fetal frente a condiciones de hipoxia leve durante el parto normal8,9, reconociéndole además que cumple un rol importante en el desarrollo afiliativo en el comportamiento de los padres10. Hay poca evidencia acerca de cómo la lactancia se ve afectada por los fármacos que son utilizados de forma rutinaria durante el parto. Un estudio publicado el año 2009 analizó la relación entre los fármacos usados rutinariamente en trabajo de parto y la lactancia en las 48 primeras horas posparto. Se encontró que a las 48h el 43.3% de las mujeres no daba lactancia materna; el análisis confirmó la asociación entre baja lactancia materna con analgesia epidural, analgesia opioide intramuscular y ergonometrina, y que la oxitocina en el posparto inmediato estaba relacionada a una reducción del 6-8% en la lactancia materna a las 48h después del parto11.
Procedimientos durante el parto y del recién nacido se han asociado con la aparición de alteraciones en las señales de prealimentación en las 2 primeras horas después del nacimiento12. Por cuanto, el periodo inmediatamente posterior al nacimiento podría dar señales que podrán relacionarse con principios de éxito en la lactancia. Se afirma que hay evidencia que las señales del comportamiento neurológico del recién nacido pueden ser sensibles a la OxtS 13. Esto podría derivar en una reducción del inicio de la lactancia, y por ende menor LME al alta hospitalaria14. Un estudio publicado el año 2012 reconoce una menor actividad de succión en los recién nacidos expuestos a alta dosis de oxitocina (4mU/min o más), y menos LME en las mujeres expuestas a estas altas dosis intraparto también15. En contraste, un mayor número de señales de prealimentación se asocia significativamente con un mejor acoplamiento temprano, y a una lactancia materna sostenida en aquellas mujeres a las que no se les administran medicamentos16.
En otro estudio que evaluó la liberación de oxitocina y prolactina en madres como respuesta a la lactancia materna durante el segundo día después del parto, se observó que aquellas madres que recibieron oxitocina por vía intravenosa para la estimulación del trabajo de parto o intramuscular para la prevención de la hemorragia posparto, y/o analgesia epidural, tuvieron un patrón pulsátil de oxitocina durante los primeros 10min de la lactancia materna, y que aquellas que habían recibido analgesia epidural e infusión de oxitocina tenían los niveles de oxitocina endógenos medios más bajos al segundo día posparto. También se observó que a mayor oxitocina intravenosa, menor era la producción de oxitocina endógena17.
La presente investigación tuvo como objetivo comparar los niveles de exposición a OxtS durante el parto, con la lactancia materna a los 2 meses posparto.
MetodologíaSe trata de un estudio cuantitativo, prospectivo, observacional, comparativo. El universo considera a las mujeres gestantes que se controlaron en centros de salud familiar y sus partos fueron atendidos en la maternidad de un hospital de la comuna de Concepción, Chile, perteneciente al sistema público. Se trabajó con una muestra a conveniencia de 19 mujeres. Los criterios de inclusión correspondieron a: mujeres con parto vaginal inducido o acelerado con OxtS durante el parto; mujeres con parto vaginal espontáneo sin uso de OxtS; mujeres con parto por cesárea de urgencia, con trabajo de parto previo; y mujeres con parto por cesárea electiva, sin trabajo de parto previo. Mientras que los criterios de exclusión correspondieron a: antecedentes de enfermedad materna-fetal grave tales como síndrome hipertensivo severo, infección ovular, restricción del crecimiento intrauterino, diabetes gestacional con tratamiento médico, malformaciones severas y mortinatos; también enfermedad mental severa de la madre con tratamiento médico como esquizofrenia, depresión y violencia intrafamiliar grave derivada a especialidad y con apoyo del equipo de salud mental; y parto pretérmino, cuya edad gestacional sea menor de las 37 semanas cumplidas.
Se evaluaron variables sociodemográficas que permitieron una caracterización general del grupo, tales como: la edad, el nivel educacional, la previsión de salud, entre otras. En cuanto a las variables biomédicas, los datos biopsicosociales e intraparto fueron obtenido de registros clínicos del centro de salud en donde de controlaba la usuaria y posteriormente con su lactante hasta los 2 meses posparto y de la ficha clínica del hospital en el cual tuvo su parto. De los registros clínicos del trabajo de parto, parto y posparto se extrajo la exposición a OxtS (dosis y tiempo) además de tomar una muestra de sangre desde el cordón umbilical al momento del nacimiento del recién nacido. Los datos de control de recién nacido y lactante hasta los 2 meses fueron tomados desde los registros clínicos del centro de salud involucrado.
La encuesta de la lactancia se realizó mediante un cuestionario aplicado en entrevista personal a la usuaria en visita domiciliaria, a los 2 meses posparto. Esta encuesta constó de 26 preguntas, en donde se reconocieron 2 grandes dimensiones: antecedentes personales y factores intervinientes para la lactancia materna; encuesta validada por expertas clínicas y metodológicas. Además, se incorporaron 2 variables confundentes: el apoyo social, evaluado mediante la Escala Multidimensional de Apoyo Social Percibido de Zimet et al. (1988), que recoge información del apoyo social percibido en 3 ámbitos: familia, amigos y otros significativos. Consta de 12 afirmaciones (ítems) que evalúan la percepción de apoyo social en las dimensiones de familia, amigos y persona significativa. Este instrumento ha sido utilizado en varias investigaciones en Chile, en donde se ha observado un adecuado nivel de confiabilidad, y sus ítems se comportan con una adecuada capacidad discriminativa18–20. La segunda variable confundente fue el funcionamiento familiar, medido a través de la escala FF SIL. Consta de 14 proposiciones y 7 categorías que definen el funcionamiento familiar. En Chile, fue validada en el año 200821.
La determinación de oxitocina sanguínea intraparto se realizó mediante la toma directa desde el cordón umbilical inmediatamente después de su corte, tomando una muestra de 5-10ml de sangre en tubo vacoutainer sin aditivo que fue centrifugado por 3min a 3,000rpm, y llevado a −4°C para ser transportado en cadena de frió al laboratorio donde se separan alícuotas de suero de 0.5ml aproximadamente donde se congelaran a −20°C y posteriormente se aplicó test de Elisa para la determinación final de oxitocina sanguínea con el Kit AB133050, obteniendo valores en picogramos por ml (pg/ml).
A modo referencial se aplicó durante el segundo mes la medición en saliva de la madre de los niveles de oxitocina. Para lo cual, durante la visita domiciliaria, previo a amamantar y con la boca limpia, se tomó una muestra saliva en un tubo vacoutainer de 10ml en donde la toma varió entre 3 y 8ml. Y se repitió esta misma toma posterior al amamantamiendo de su lactante. Las muestras obtenidas fueron mantenidas en cadena de frío a −4°C, transportadas al laboratorio y congeladas para posteriormente hacer sus mediciones a través de test de Elisa con el Kit AB133050, obteniendo valores en pg/ml. Todas las tomas de muestra de saliva de las madres se realizaron entre las 14:30 y 16:30 horas.
Los datos fueron digitados a una planilla Excel, el análisis estadístico se realizó con el software SPSS versión 19.0. Se hizo un análisis descriptivo univariado, en donde las variables de carácter cuantitativo se presentan en medias, desviación estándar (DE), mínimo y máximo; y las variables cualitativas en frecuencias absolutas y relativas Se realizaron tablas y gráficos que permiten hacer una representación comparativa de las variables en estudio para reconocer tendencia de posible asociación. En el análisis bivariado se aplicó la prueba de Fisher para determinar significación estadística en variables cualitativas.
El estudio forma parte de la investigación: «Efectos del uso de oxitocina sintética durante el parto en el neurodesarrollo y comportamiento social del niño(a) durante el primer año de vida» que fue aprobado por el Comité de Ética del Servicio de Salud. Todas las participantes acceden a participar en el estudio a través del consentimiento previo.
ResultadosEl presente estudio reconoce una muestra intencionada de 19 mujeres puérperas de segundo mes.
Características generalesLa media de edad se ubicó en los 27 años, con una mínima de 14 años y una máxima de 38 años. El 47.3% (n=9) de las mujeres resultó ser dueña de casa, un 26.32% estudiante (n=5), y en igual porcentaje trabajadoras ya sea dependientes o independientes.
Con respecto al nivel educacional de las mujeres en estudio, se puede observar que todas ellas eran mujeres alfabetas, pero presentan diferencias en la escolaridad: el 5.26% (n=1) básica incompleta; el 10.53% (n=2) básica completa, y en igual porcentaje mujeres con enseñanza media incompleta; el 52.63% (n=10) media completa; el 10.53% (n=2), técnica superior, y en igual porcentaje se observó mujeres con enseñanza universitaria incompleta.
El total de las mujeres estudiadas tenían previsión de salud del Fondo Nacional de Salud (FONASA), en donde el 57.89% (n=11) de ellas pertenecía al tramo A, que corresponde a un nivel de gratuidad total.
En cuanto al estado nutricional de las mujeres, se contó con el dato en 18 de ellas: el 50% (n=9) de las mujeres fue clasificada como obesa; el 27.78% (n=5) en sobrepeso; y solo un 22.22% (n=4) como normal. El 63.16% (n=12) de las mujeres estudiadas no presentaba ninguna enfermedad mientras que el 36.84% (n=7) sufrían enfermedades crónicas no graves, tales como asma, hipotiroidismo y colitis ulcerosa.
Se observó que la mayoría de las mujeres se encontraban en una convivencia estable con el padre de sus hijos, representando esto el 63.16%. (n=12).
En cuanto al consumo de sustancias, se pudo observar que solo una mujer manifestó haber consumido alcohol durante el embarazo, esto corresponde al 5.26% de la muestra. Mientras que 2 mujeres, es decir un 10.53% reconocieron haber consumido tabaco.
Características obstétricasCon respecto a la paridez del total de mujeres estudiadas, el 47.37% (n=9) correspondió a primigestas, y el 52.63% (n=10) a multíparas.
En el ámbito propio de la gestación, el 89.47% (n=17) manifestó tener un embarazo aceptado, un 10.53%, que corresponde solo a 2 personas, admitió no aceptarlo o estar en proceso de ello. La compañía significativa durante la gestación se observó solo en un 63.64% (n=7) de un total de 11 mujeres que poseían registrado el dato.
Un 42.11% (n=8) de las mujeres tuvo una cesárea (4 electivas y 4 de urgencias) y un 57.89%(n=11) de las mujeres un parto vaginal, de las cuales un 45.4% (n=4) fue espontáneo, un 18,18% (n=3) acelerado y un 36.36% inducido (n=4).
Exposición a oxitocina sintéticaDe las mujeres en estudio, se observó que el 52.63% (n=10) estuvo expuesta, y un 47.37% (n=9) no lo estuvo. La media de la dosis de inicio fue de 2.7mU/min, con un promedio en la dosis de mantención de 6.46mU/min, con una DE de 3.23mU/min, con un mínimo de 2mU/min y un máximo de 10.42mU/min. La dosis máxima de oxitocina recibida por las mujeres ubicó su media en 11mU/min. El promedio de tiempo de uso de OxtS fue de 398.2 min, lo que equivale a 6.63h de exposición, con un mínimo de 12min y un máximo de 14h.
Oxitocina sanguínea intrapartoAl medir la oxitocina en el momento del parto en el total de mujeres, expuestas y no expuestas, se observaron cifras promedio de 81.8pg/ml. Con un mínimo de 29pg/ml y un máximo de 145pg/ml.
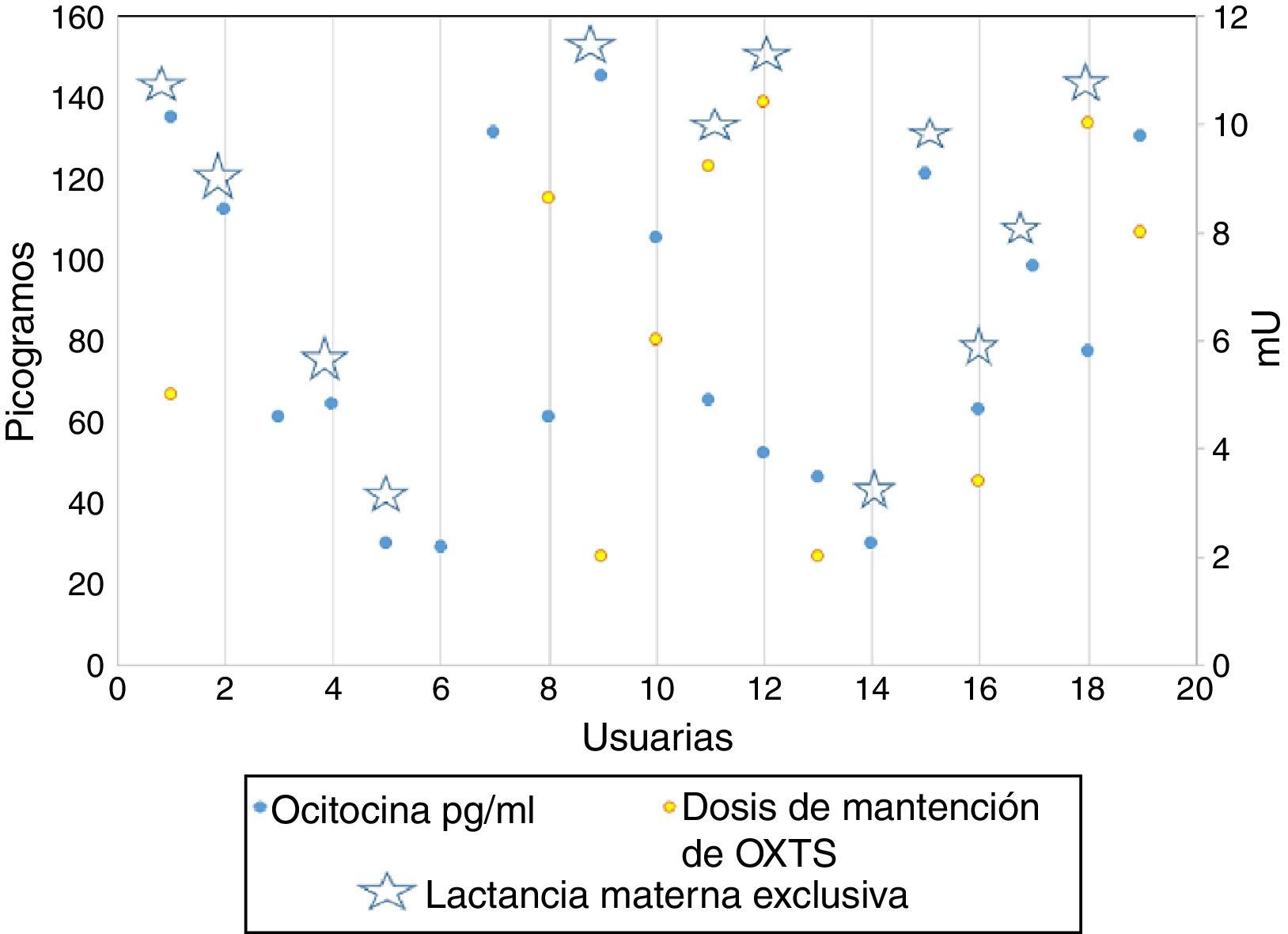
De las mujeres expuestas a OxtS, el promedio de oxitocina sanguínea fue de 87.9pg/ml con un mínimo de 46pg/ml y un máximo de 145pg/ml, mientras que las mujeres no expuestas a OxtS tuvieron un promedio de 75.1pg/ml con un mínimo de 29pg/ml y un máximo de 131pg/ml. La diferencia entre ambos grupos se sitúa sobre 10pg/ml más en mujeres expuestas.
Exposición a otras prácticas clínicas durante el trabajo de parto, parto y posparto inmediatoAnalgesia y anestesiaDe las mujeres que tuvieron trabajo de parto (n=10), un 40% (n=4) recibieron analgesia, 3 de ellas utilizaron el balón kinésico, y una recibió óxido nitroso. Un 15.78% (n=3) de las mujeres recibió anestesia epidural, y en un 100% de las mujeres que tuvieron cesárea (n=8) se utilizó anestesia raquídea, además 2 de ellas recibieron también epidural porque estuvieron antes en trabajo de parto.
Uso de uterotónicos pospartoAl 63.15% (n=12) de las mujeres se les aplicó uterotónico: metilergometrina (0.2mg) intramuscular en un 16.67% (n=2),y oxitocina de entre 5UI hasta 20UI intravenosa en el 83.33% (n=10) de los casos.
Contacto piel a piel inmediatoSolo las mujeres que tuvieron un parto vaginal pudieron realizar esta práctica, correspondiendo esto al 57.89% (n=11) y un 25% (n=2) de las mujeres de cesárea tuvieron un acercamiento con su recién nacido De quienes tuvieron contacto piel a piel solo el 72.72% (n=8) logró un inició de la succión del pezón en ese momento.
Compañía durante el partoUn 68.42% % (n=13) de las mujeres estuvo acompañada y en el 76.92% (n=10) de los casos el acompañante era el progenitor de su hijo.
Caracterización de los recién nacidosEl 73.68% (n=14) de los recién nacidos fueron identificados como adecuados para su edad gestacional y el 26.32% (n=5) correspondió a grandes. El 42.11% (n=8) fueron de sexo masculino y el 57.89% (n=11) de sexo femenino. La media del peso fue 3,701.52g, con una DE de 470g. Se observó un mínimo de peso de 2,970g y un máximo de 5,030g. Con respecto a la talla, se observó una media de 50.68cm, con una DE de 1.95cm, con un mínimo de 47cm y un máximo de 55cm. La media del APGAR a los 5 min fue de 9, con un mínimo de 9 y un máximo de 10.
Evolución del puerperio y posparto y el crecimiento pondoestatural de los lactantesEste periodo evolucionó en forma normal en todas las mujeres. En el 66.67% hubo inicio precoz de la lactancia. Todas las madres al alta recibieron indicaciones habituales. Del mismo modo el control de los 7 días estuvo dentro de los rangos esperados sin complicaciones maternas.
En la evaluación del lactante se observa un desarrollo dentro de los rangos normales con un peso promedio al primer mes en un total de 13 niños de 4,540.77g (DE: 731.54), con un mínimo de 2,800g y un máximo de 5,850g. De estos el 76.92% (n=10) tenía LME. Mientras que en el segundo mes, de 14 niños con los datos completos se observó una media de peso 5,566.43g (DE 940.13), con un mínimo de 3,220g y un máximo de 6,580g. De ellos el 64.28% (n=9) estaban con LME.
Apoyo social y funcionamiento familiarEl apoyo social percibido evaluado por la escala de Zimet se analizó con 18 mujeres porque una de ellas no respondió este cuestionario; el resultado arrojado en general fue que un 27.78% (n=5) de las mujeres señalan un bajo apoyo social, un 55.56% (n=10) un apoyo social medio y un 16.67% (n=3) un alto apoyo social. Respecto de las dimensiones evaluadas se observó que la familia fue percibida en un apoyo social medio para el 72.22% (n=13) mientras que el resto la consideró con bajo nivel de apoyo, 27.78 (n=5), y ninguna mujer resulto percibir un alto apoyo social. En la dimensión de amigos predomina la percepción de apoyo medio con un 55.56 (n=10) y aparece el nivel alto para el 16.67% (n=3) y se mantiene el porcentaje para nivel bajo de apoyo en 5 mujeres. En la dimensión de otros significativos el comportamiento se centra en un nivel medio con un 61.11% (n=11), alto con un 11.11 (n=2) y bajo con un 27.78% (n=5).
En la funcionalidad familiar, se pudo observar que solo el 5.56% (n=1) de las madres señala tener una familia moderadamente funcional con 56 puntos, mientras que las 17 restantes la reconoce como funcional con una media de 64.65 puntos (DE 4.29) puntaje mínimo de 57 y un máximo de 70. Una madre no respondió esta encuesta.
Caracterización de la lactanciaGeneralidadesSe obtuvo que el 63.15% (n=12) de los niños(as) estaba recibiendo LME hasta el segundo mes de vida. Dentro de los otros tipos de alimentos o líquidos recibidos se destaca que un 94.74% correspondieron a vitaminas, suplementos y/o medicinas y que un 42.11% recibió agua o líquidos similares. Durante el control del primer mes con el médico, solo el 68.42% recibió la indicación de LME. Las causas por las que las mujeres complementaban la lactancia materna se relacionaron con incorporación de su hijo a la sala cuna, considerar que su leche es de mala calidad, y 4 de ellas sin causa identificada.
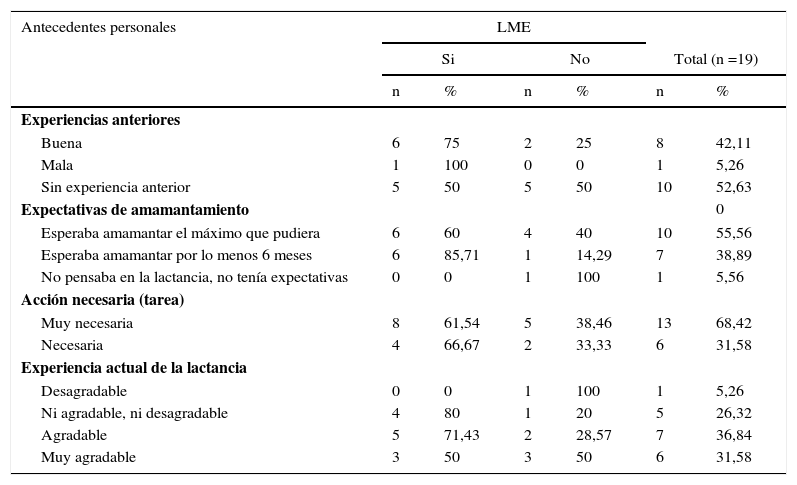
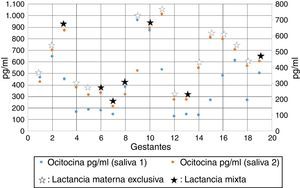
Antecedentes personalesEl 47.36% de las mujeres en estudio tuvo experiencias anteriores en lactancia materna con otro/s hijo/s, de ellas el 88.8% (n=8) identificó ese tipo de experiencia como buena y de ellas el 75% (n=6) está con LME al momento de estudio. Dentro de las expectativas del tiempo de amamantamiento se observó que el 55.56%(n=10) esperaba amamantar el máximo de tiempo y de ellas el 60% (n=10) estaba con LME; frente a la expectativa de amamantar al menos 6 meses el 38.39% (n=7) la señaló como opción, de las cuales el 85.71% (n=6) continuaba con LME. El 68.42%(n=13) de las mujeres considera que la lactancia materna es una tarea muy necesaria y se mantiene con LME el 61.54% (n=8). El 31.58% (n=6) señaló la experiencia de amamantar como muy agradable, condición que refleja en la mantención de la LME en un 50% (n=3). El detalle del desglose de estos elementos se detalla en la tabla 1.
Descripción de los antecedentes personales de las mujeres y su consecuencia en la mantención de la lactancia materna
| Antecedentes personales | LME | |||||
|---|---|---|---|---|---|---|
| Si | No | Total (n =19) | ||||
| n | % | n | % | n | % | |
| Experiencias anteriores | ||||||
| Buena | 6 | 75 | 2 | 25 | 8 | 42,11 |
| Mala | 1 | 100 | 0 | 0 | 1 | 5,26 |
| Sin experiencia anterior | 5 | 50 | 5 | 50 | 10 | 52,63 |
| Expectativas de amamantamiento | 0 | |||||
| Esperaba amamantar el máximo que pudiera | 6 | 60 | 4 | 40 | 10 | 55,56 |
| Esperaba amamantar por lo menos 6 meses | 6 | 85,71 | 1 | 14,29 | 7 | 38,89 |
| No pensaba en la lactancia, no tenía expectativas | 0 | 0 | 1 | 100 | 1 | 5,56 |
| Acción necesaria (tarea) | ||||||
| Muy necesaria | 8 | 61,54 | 5 | 38,46 | 13 | 68,42 |
| Necesaria | 4 | 66,67 | 2 | 33,33 | 6 | 31,58 |
| Experiencia actual de la lactancia | ||||||
| Desagradable | 0 | 0 | 1 | 100 | 1 | 5,26 |
| Ni agradable, ni desagradable | 4 | 80 | 1 | 20 | 5 | 26,32 |
| Agradable | 5 | 71,43 | 2 | 28,57 | 7 | 36,84 |
| Muy agradable | 3 | 50 | 3 | 50 | 6 | 31,58 |
El 89.47% (n=17) de las mujeres reconoce haber recibido información sobre los beneficios de la lactancia materna durante los controles prenatales en la atención primaria y de ellas el 64.7% (n=11), un porcentaje similar 84.21% (n=16), señaló que en la maternidad recibió información sobre técnicas de lactancia, y en igual porcentaje indicaron que recibieron información sobre los beneficios en el control de los 7 días por la profesional matrona.
El profesional matrón/a resultó ser la fuente de información más confiable con respecto a la lactancia materna independiente del nivel de atención con un porcentaje de un 84.21%, seguido por los amigos y/o familiares con un 10.53%
Se observó que el 50% (n=4) de las madres que perciben un apoyo social muy satisfactorio mantienen la LME. Una sola mujer estaba reincorporada al trabajo y mantenía la LME. El detalle completo de los factores intervinientes en la lactancia materna y su asociación con la LME se observan en la tabla 2.
Distribución de factores que influyen en la lactancia materna y su asociación con la presencia de lactancia materna exclusiva
| Factores evaluados | LME | Total (n= 19) | ||||
|---|---|---|---|---|---|---|
| Si | No | |||||
| n | % | n | % | n | % | |
| Beneficios de la LM | ||||||
| Información previa | 11 | 64,7 | 6 | 35,3 | 17 | 89,47 |
| Información (Cuando y medio) | ||||||
| Antes del Embarazo en medios de comunicación | 10 | 62,5 | 6 | 37,5 | 16 | 84,21 |
| Antes del embarazo por familia y/o amigos | 2 | 66,67 | 1 | 33,33 | 3 | 15,79 |
| Antes del parto por algún profesional de salud | 10 | 76,92 | 3 | 23,08 | 13 | 68,42 |
| Durante el embarazo en los controles prenatales | 9 | 60 | 6 | 40 | 15 | 78,95 |
| Durante el embarazo en talleres para gestantes | 8 | 80 | 2 | 20 | 10 | 52,63 |
| En la maternidad del hospital | 11 | 73,33 | 4 | 26,67 | 15 | 78,95 |
| Control postparto en CESFAM | 7 | 70 | 3 | 30 | 10 | 52,63 |
| Controles de Planificación Familiar | 6 | 85,71 | 1 | 14,29 | 7 | 36,84 |
| Fuente | ||||||
| Matrona | 11 | 68,75 | 5 | 31,25 | 16 | 84,21 |
| Familia/Amigos | 0 | 0 | 1 | 100 | 1 | 5,26 |
| Medico | 1 | 50 | 1 | 50 | 2 | 10,53 |
| Apoyo familiar | ||||||
| Muy satisfecha | 4 | 50 | 4 | 50 | 8 | 42,11 |
| Satisfecha | 8 | 80 | 2 | 20 | 10 | 52,63 |
| Medianamente satisfecha | 0 | 0 | 1 | 100 | 1 | 5,26 |
| Apoyo profesional | ||||||
| Muy satisfecha | 2 | 50 | 2 | 50 | 4 | 21,05 |
| Satisfecha | 9 | 75 | 3 | 25 | 12 | 63,16 |
| Medianamente satisfecha | 0 | 0 | 2 | 100 | 2 | 10,53 |
| Para nada satisfecha | 1 | 100 | 0 | 0 | 1 | 5,26 |
| Incorporación laboral | ||||||
| Si | 1 | 100 | 0 | 0 | 1 | 5,26 |
| No | 11 | 61,11 | 7 | 38,89 | 18 | 94,74 |
| Técnicas lactancia | ||||||
| Si | 11 | 68,75 | 5 | 31,25 | 16 | 84,21 |
| No | 1 | 33,33 | 2 | 66,67 | 3 | 15,79 |
| Refuerzo educativo primer control | ||||||
| Si | 11 | 68,75 | 5 | 31,25 | 16 | 84,21 |
| No | 1 | 33,33 | 2 | 66,67 | 3 | 15,79 |
De las 19 mujeres estudiadas, hubo un 52.63% (n=10) que estuvieron expuestas a OxtS durante el parto, y un 47.36% (n=9) que no lo estuvo. De las expuestas, un 60% (n=6) presentó LME, mientras que de las no expuestas lo hicieron en un 66.67% (n=6).
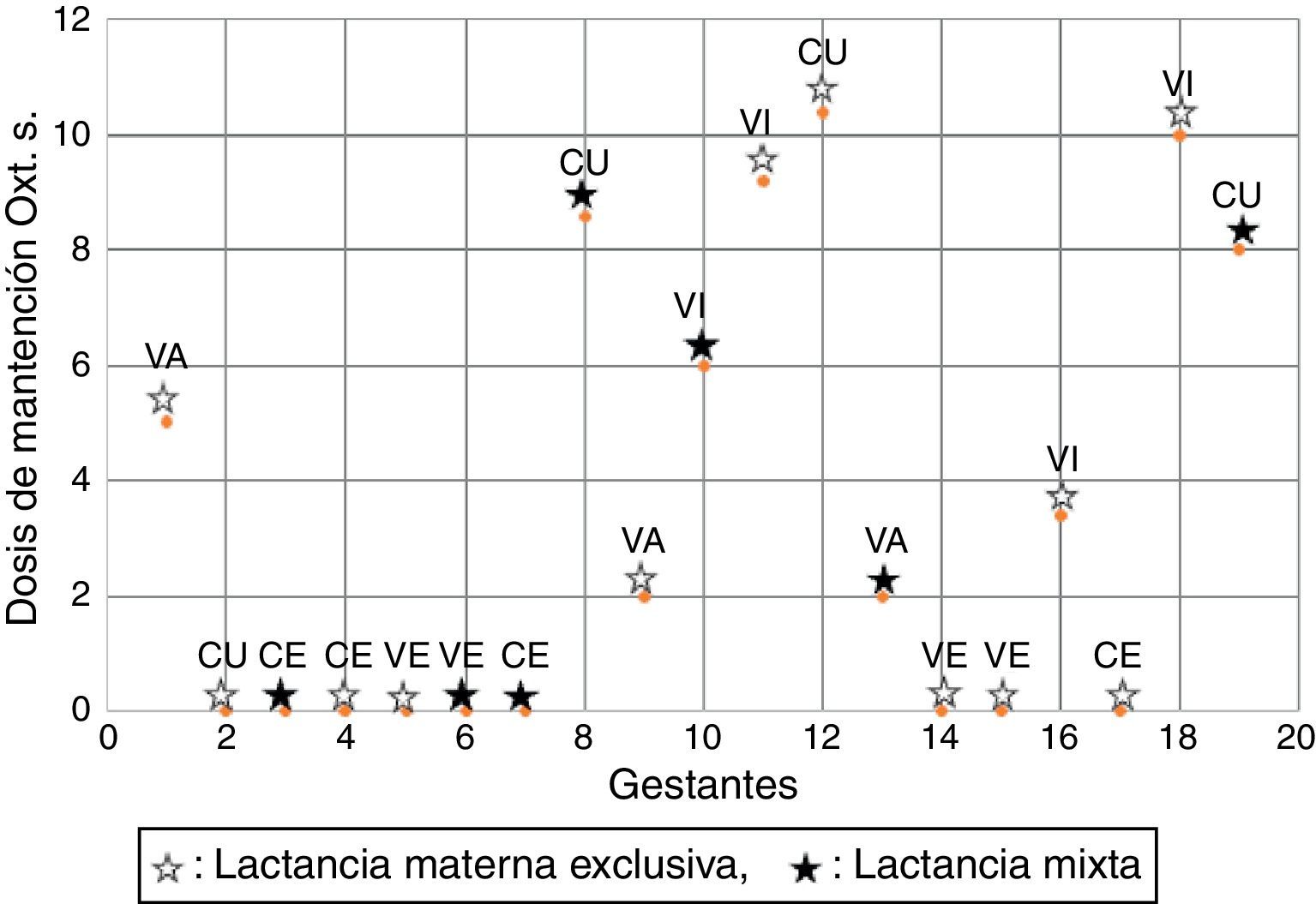
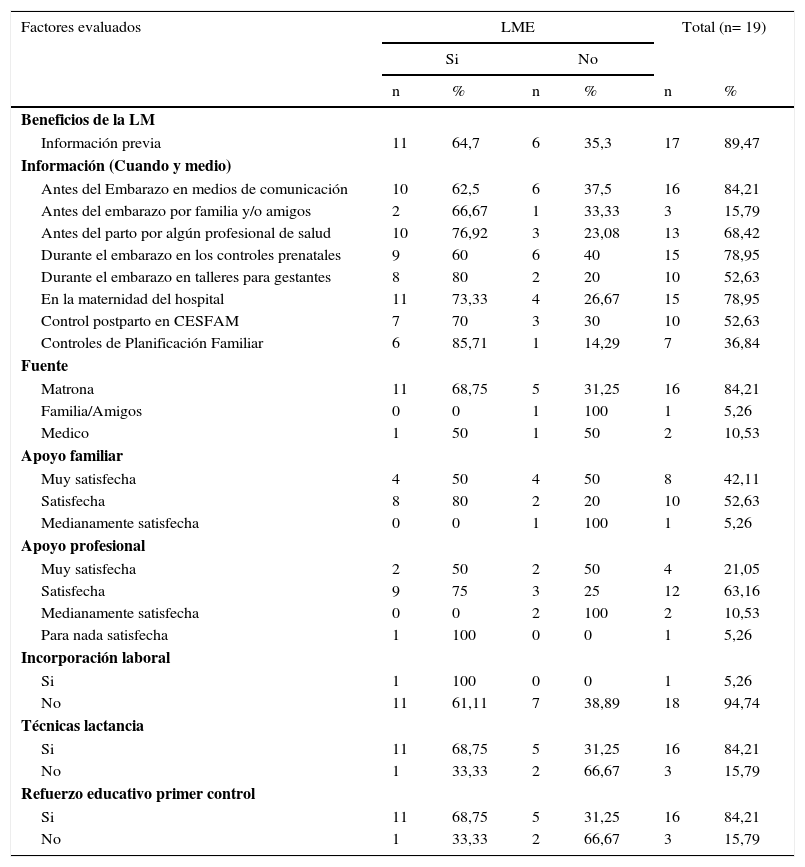
La dosis de exposición a OxtS corresponde en promedio a 6.46mU/min, con un mínimo de 2mU, y un máximo de 10.4mU. El tiempo de exposición a OxtS correspondió en promedio a 398min (6.63h) con un mínimo de 12min y un máximo de 840min (14h). El tipo de parto de las mujeres expuestas a OxtS se distribuyó de la siguiente manera: 4 inducciones, 3 aceleraciones y 3 cesáreas de urgencia. Los tipos de parto de las 9 mujeres restantes fueron: 4 cesáreas electivas, una de urgencia y 4 partos vaginales espontáneos. El tamaño muestral y el comportamiento de la variable no permite aplicar pruebas de significación estadística en este caso. Se reconoce una comparación distributiva de las variables mencionadas, que se observa en la figura 1.
Exposición a analgesia o anestesia farmacológica y lactancia materna exclusivaDurante el trabajo de parto, el uso de óxido nitroso como analgesia farmacológica se observó en el 5.26% (n=1) de las mujeres y la anestesia epidural en el 15.78% (n=3). En el caso de cesárea, la anestesia utilizada fue raquídea, lo que correspondió al 31.57% (n=6) de las mujeres. Además ocurrió que un 10.52%(n=2) de las mujeres recibieron anestesia epidural más anestesia raquídea frente a cesárea de urgencia.
De las mujeres expuestas solo a anestesia epidural el 66.6% (n=2 de 3) mantiene LME, de las mujeres expuestas a anestesia raquídea el 50% (n=3 de 6) mantiene LME, de las mujeres expuestas a anestesia epidural y raquídea el 50% (n=1 de 2) mantiene LME, mientras que aquella mujer que solicitó óxido nitroso está con LME, y de las mujeres no expuestas a este tipo de analgesia o anestesia el 71.4% (n=5 de 7) continúa con LME. Para identificar si existía relación estadística se aplicó la prueba de Fisher para variables cualitativas, la cual no resulto significativa con una p=0.68.
Uso de uterotónico posparto y lactancia materna exclusivaEl uso de uterotónico en el posparto estuvo presente en el 63.15% (n=12) de las mujeres estudiadas y de ellas el 58% (n=7) mantenía LME. Se usaron 2 medicamentos: oxitocina y metilergometrina. Se usó oxitocina en un 83.33% (n=10), con dosis que variaron entre las 5 y 20UI vía intravenosa. La mantención de la LME en este grupo de mujeres fue del 60%. Mientras que a 2 mujeres se les aplicó 0.2mg de metilergometrina vía intramuscular y continuaba con LME el 50% (n=1).
Contacto piel a piel pospartoEsta práctica la vivenciaron un total de 13 mujeres del grupo y de ellas el 76.9 (n=10) presentó LME a los 2 meses posparto. Mientras que la succión del pezón por parte del hijo(a) que pudo estar en contacto piel a piel ocurrió inmediatamente posparto en un 61.53% (n=8) de ellos; quienes tuvieron esta experiencia se mantenían en LME en un 75% (n=6).
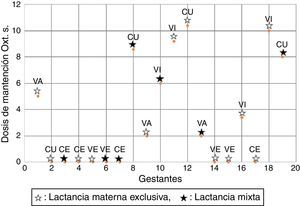
Niveles sanguíneos de oxitocina versus dosis de exposición a oxitocina sintética y lactancia materna exclusivaLa determinación sanguínea de oxitocina demuestra un patrón irregular en cuanto a sus valores en comparación con las dosis de exposición y la presencia de LME puesto que de las 10 mujeres expuestas a OxtS, se mantienen con LME el 50% (n=5). En cuanto a una dosis mayor de exposición, sobre 5mU/ml de OxtS, las mujeres expuestas fueron 5, de ellas el 60% (n=3) mantiene la LME. El detalle de comportamiento por cada madre se observa en la figura 2.
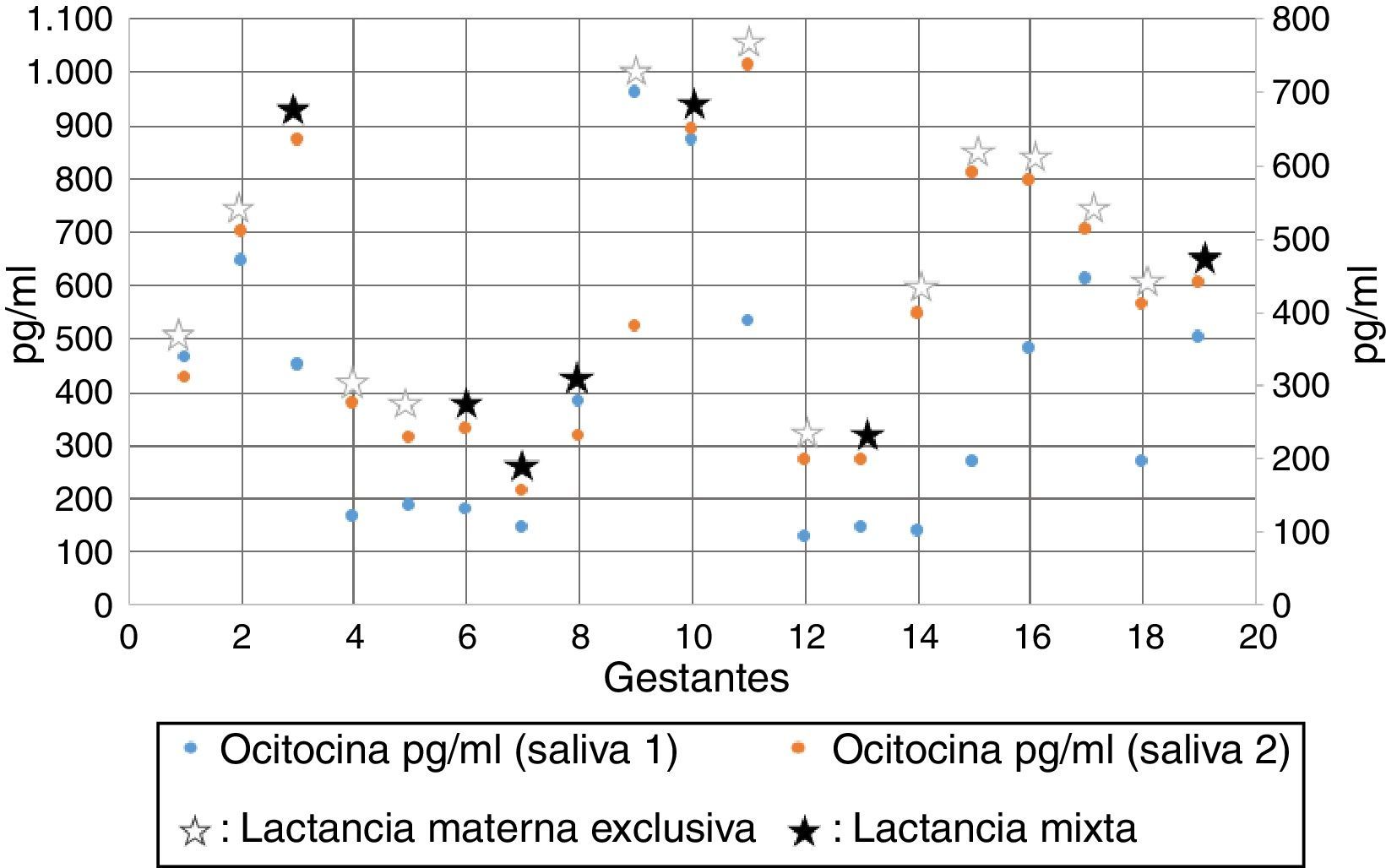
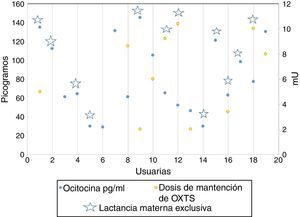
Tipo de Lactancia materna y niveles de oxitocina en saliva en la madre, pre- y postamamantamiento a los 2 meses pospartoEl tipo de alimentación y niveles de oxitocina en saliva pre- y poslactancia se observa en la figura 2, de ella se desprende que el promedio de oxitocina de todas las mujeres en estudio en la primera toma de muestra de saliva (prelactancia) fue de 81.84pg/ml, y en la segunda muestra (poslactancia) el promedio fue de 403.78pg/ml.
El promedio de oxitocina en las mujeres que presentaron LME fue de 404.16pg/ml en la toma de muestra prelactancia y de 426.91pg/ml en la poslactancia. Esto evidencia un aumento de 22.75pg/ml poslactancia. También se observó que el promedio de oxitocina en las mujeres que no presentaron LME fue de 381.14pg/ml en la toma de muestra prelactancia y de 364.14pg/ml en la poslactancia. Esto evidencia una disminución de 17pg/ml poslactancia. Estos resultados se observan en la figura 3.
DiscusiónSe estudiaron 19 mujeres, con un promedio de edad de 27 años, todas eran mujeres alfabetas y que mantenían una relación de pareja estable y un 63.15% de ellas logró mantener una LME al segundo mes posparto.
De las 19 mujeres, un 52.63% (n=10) estuvo expuesta a OxtS durante el trabajo de parto, de las cuales un 60% (n=6) mantuvo una LME, también un 52.63% (n=10) estuvo expuesta a uterotónicos oxitocinérgicos, de las cuales un 60% logró una LME.
En la exposición a anestesia se observó que la presencia de anestesia raquídea disminuyó en un 50% la LME, mientras que el contacto piel a piel y la succión del pezón al momento del nacimiento mantuvo la LME en aproximadamente el 75%.
Las dosis y el tiempo de exposición a OxtS no logran demostrar relación con la LME. La determinación plasmática y de saliva son solo cifras testigos de la presencia de niveles de oxitocina pero no permiten establecer una relación con la exposición pre- o posparto de las mujeres a la OxtS.
No se logró observar una relación entre la mantención de la lactancia y el apoyo social familiar y el funcionamiento familiar, ambos considerados como variantes confundentes.
Condiciones como la ocupación y el nivel educacional no inciden en la presencia de LME a los 2 meses en el grupo de estudio. Situación similar a lo que se encontró en un estudio realizado en mujeres estadounidenses, mexicanas y de América central, publicado el año 2013; en donde de 185, 135 (73%) siguieron amamantando hasta los 6 meses después del parto, y en donde no se observaron diferencias significativas sobre ello22. Con respecto a la edad materna y su asociación con la continuidad de LM: no se observaron diferencias en la edad de las mujeres en estudio, ya que tanto mujeres menores de 25 años como mayores a esta edad presentaron LME en alrededor del 60%. Cuestión contraria al resultado de un estudio realizado en el Reino Unido, publicado en el año 2015, en donde se detalló la ingesta de comida desde el nacimiento hasta el cese de la lactancia materna en 718 lactantes, y donde se encontró que el 49% de las madres más jóvenes (<25 años) dejó de amamantar antes de que su bebé cumpliera 3 semanas de edad23.
La experiencia previa de lactancia materna en el grupo en estudio resultó ser un factor positivo para estar con LME en un 66.67% versus un 33.33% de mujeres sin experiencia previa. Esto concuerda con un estudio ya citado que indica que las madres latinas que amamantaron anteriormente tuvieron un rápido inicio de la lactancia y su mantención hasta los 6 meses22.
Al primer mes se encontró que el 84.21% recibía LME, y al segundo mes disminuyó al 63.15%, cifras comparables con un estudio español, donde se observó que el 72.2% de los niños recibía LME al primer mes y el 68.9% al segundo mes24. El presente estudio encontró solo una mujer que daba por lo menos el 50% de leche de fórmula a su hijo al segundo mes posparto; ella reconoció haber abandonado la LME debido a la poca producción láctea, y el médico al control del mes le indicó lactancia mixta. En el mismo estudio español citado anteriormente se encontró que durante los primeros 3 meses posparto una de las razones más comunes de abandono es la hipogalactia (19.4%), abandono que se adopta en su mayoría sin la participación de ningún profesional sanitario (65.1%)24.
En esta investigación, de las mujeres en estudio, se observó que un 57.89% (n=11) de las mujeres tuvieron un parto vaginal, y de ellas un 72.72% (n=8), estaban con LME al segundo mes posparto. Al contrario, entre las mujeres que tuvieron cesárea, ya sea electiva o de urgencia (n=8), solo un 50% (n=4) presentó LME al segundo mes posparto. En un estudio de Zanardo en 2010 se pudo observar que la prevalencia de la lactancia en la sala de parto fue significativamente mayor después del parto vaginal en comparación con la cesárea (71.5 versus 3.5%), y no se encontraron diferencias en las tasas de lactancia materna entre los grupos de cesáreas electivas y de urgencia, situación similar al resultado del grupo estudiado. En comparación con el parto por cesárea electiva, el parto vaginal se asocia con una mayor tasa de lactancia materna al alta y en las etapas posteriores5. Además, existe mayor probabilidad de mantener la LME hasta los 6 meses de edad si la resolución del parto fue vaginal6.
En las mujeres que tuvieron como resolución de su embarazo una cesárea de urgencia (n=4), se observa que el 75% (n=3) de ellas estuvo expuesta a oxitocina, lo que concuerda con estudios que señalan que el uso de OxtS se asocia con un mayor riesgo de efectos adversos del feto, debido al riesgo de anoxia fetal de la actividad uterina excesiva, con la consiguiente necesidad de cirugía cesárea25,26.
Cabe mencionar también que se utilizó en el periodo de posparto un uterotónico en el 63.15% (n=12) de las mujeres estudiadas, y se encontró que había LME en el 58.33% (n=7) de las mujeres expuestas a alguno de los uterotónicos. Un estudio realizado en el Reino Unido, publicado en el 2009, confirma la asociación entre baja lactancia materna con analgesia epidural, analgesia opioide intramuscular y ergonometrina, encontrando que a las 48h el 43.3% (20,933/48,366) de las mujeres expuestas no daba lactancia materna; además se demostró en el mismo estudio que la oxitocina en el posparto inmediato estaba relacionada a una reducción del 6-8% en la lactancia materna a las 48h después del parto11.
En las mujeres que solo tuvieron parto vaginal se observó que de aquellas que estuvieron expuestas a OxtS (n=7) 5 tuvieron LME al segundo mes posparto, lo que correspondió al 71.42%; en cambio, de las que no estuvieron expuestas a oxitocina (n=3), el 100% tuvo LME. En un estudio a 47 recién nacidos a término sanos (36 expuestos y 11 no expuestos a OxtS intraparto) observó un menor número de señales de prealimentación en los niños expuestos12. Situación que podría explicar la causa de la diferencia de LME entre mujeres expuestas versus no expuestas, y que pudiera ser causa de la propia capacidad de estimulación del recién nacido.
El promedio de oxitocina en las mujeres que presentaron LME fue de 404.16pg/ml en la toma de muestra prelactancia, y de 426.91pg/ml en la poslactancia. Esto evidencia un aumento de 22.75pg/ml poslactancia. También se observó que el promedio de oxitocina en las mujeres que no presentaron LME fue de 381.14pg/ml en la toma de muestra prelactancia y de 364.14pg/ml en la poslactancia. Esto evidencia una disminución de 17pg/ml poslactancia. Este resultado se puede comparar con una investigación estadounidense en 20 mujeres entre uno y 3 meses posparto, con 12 de ellas que reportaron lactancia materna sobre un 90% y 8 que reportaron alimentación con leche de formula sobre un 80%; se encontró también en las madres que reportaron lactancia materna sobre un 90%, una media de oxitocina superior en el plasma (+36%) y la saliva (23%) en comparación con aquellas que habían reportado alimentación sobre un 80% con formula27.
Con respecto a la succión precoz del pezón, se pudo recopilar información de 15 mujeres, de las cuales un 46.67% (n=7) no logró la succión precoz del pezón; de ellas, solo 2 tuvieron contacto piel a piel inmediato posparto y 5 no. En cambio un 53.33% (n=8) sí lo logró la succión precoz del pezón, y de ellas las 8 tuvieron un contacto piel a piel con su recién nacido. Situación similar a un estudio publicado recientemente en donde sus resultados son similares, el contacto piel a piel inmediato al nacimiento tienen un éxito en la iniciación de la lactancia materna28.
Limitaciones del estudioLas limitaciones de esta investigación se basan principalmente en el tamaño de la muestra.
Asimismo en la dificultad de realizar un registro completo de las variables al ser un estudio prospectivo observacional, ya que se depende del registro realizado por el profesional que otorga la atención y no es participante del estudio.
ConclusionesLas dosis y el tiempo de exposición a OxtS no logran demostrar relación con la LME. El tipo de parto y el uso de anestesia raquídea en la cesárea muestran una tendencia a afectar negativamente la lactancia materna. El parto vaginal con mínima intervención y que permita el contacto piel a piel de inmediato es aparentemente una de las estrategias que favorecería el amamantamiento.
Las expectativas de la madre en cuanto al tiempo de amamantamiento al menos de 6 meses parece fortalecer la continuidad de la LME. El profesional matrón/a es la fuente de información más confiable con respecto a la lactancia materna. La asistencia a talleres educativos prenatales parece mejorar la adherencia de la LME.
FinanciaciónProyecto de la Vicerrectoría de Investigación de Desarrollo de la Universidad de Concepción n.o 212.084.013-1.0: Efectos de la OxtS utilizada durante el parto, en el neurodesarrollo y comportamiento del niño(a) durante el primer año de vida.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A las madres y sus hijos que aceptaron participar, al personal de los centros clínicos involucrados, a los estudiantes colaboradores en la recolección de datos.