Los prematuros pueden presentar lesiones por reperfusión hiperóxica, por lo que se deben evitar niveles nocivos de oxígeno.
ObjetivoDeterminar, durante la reanimación neonatal de recién nacidos de 27 a 30 semanas de edad gestacional, los requerimientos de oxígeno, el porcentaje de saturación y su relación con la morbilidad neonatal.
Material y métodosEstudio transversal observacional y analítico. Se incluyeron neonatos de 27 a 30 semanas de gestación; se excluyeron neonatos con malformaciones congénitas mayores y las defunciones antes de las 36 semanas de edad gestacional corregida. Se dividieron en grupo 1, neonatos de 27 y 28 semanas, y grupo 2, neonatos de 29 y 30 semanas; se analizaron variables maternas y neonatales con requerimiento de FiO2 y saturación de oxígeno a los 5 y 10 minutos, así como el desarrollo de morbilidad neonatal.
ResultadosIngresaron 39 neonatos en el grupo 1 y 31 en el grupo 2. La FiO2 en promedio para el grupo 1 a los 5 minutos fue del 77.56%, y para el grupo 2, del 64.9% (p=0.045). El grupo 1 necesitó mayor concentración de oxígeno para alcanzar saturaciones >80%. Hubo un aumento de riesgo para hemorragia intraventricular (OR 3.21; IC95%: 1.07-9.60) en el grupo 1. La morbilidad no tuvo relación con la saturación de oxígeno durante la reanimación neonatal.
ConclusiónLa morbilidad neonatal es multifactorial. En este estudio no se encontró relación con la saturación de oxígeno durante la reanimación neonatal.
Due to the risk of premature infants suffering from hyperoxic reperfusion injury, it is reasonable to control the oxygen supply without exposing them to excessive levels.
ObjectiveTo determine the oxygen requirements and saturation levels, at 5 and 10minutes during neonatal resuscitation, and their association with neonatal morbidity in premature neonates between 27 and 30 weeks of gestational age.
Material and methodsAn observational and analytical study was conducted. The inclusion criteria were, neonates between 27 and 30 weeks of gestational age, and the exclusion criteria were, major congenital defects, and death before 36 weeks of gestational age. They were divided into two groups: Group 1, those with gestational age of 27-28 weeks, and Group 2, those with 29-30 weeks. An analysis was performed on the prenatal and neonatal variables, oxygen requirements, oxygen saturation, and neonatal morbidity.
ResultsThere were 39 patients in Group 1, and 31 in Group 2. The fraction inspired average of oxygen for Group 1 at 5minutes was 77.56% and for Group 2 it was 64.9%, P=.045. Group 1 required a higher concentration of oxygen to reach saturations >80%. An increased risk of intraventricular haemorrhage was observed in Group 1 (OR 3.21, 95% CI; 1.07-9.60). As regards the morbidity of both groups, there was no relationship with oxygen saturation during the neonatal resuscitation.
ConclusionNeonatal morbidity is multifactorial. In this study no relationship was found between neonatal morbidity and oxygen saturation during resuscitation.
La Organización Mundial de la Salud (OMS) informa una tasa de nacimientos prematuros del 5 al 18%. Se estima que cada año nacen aproximadamente 15 millones de prematuros, cifras que han incrementado las complicaciones relacionadas con la prematuridad1. En México para el 2015, del total de nacimientos, el 7% corresponden a nacimientos por debajo de las 37 semanas de gestación. El 35% del total de muertes registradas en el periodo neonatal corresponden a las asociadas a partos pretérmino. El Instituto Mexicano del Seguro Social (IMSS), en el periodo comprendido entre los años 2007 y 2012, informa que el 7.7% fueron recién nacidos pretérmino2.
Aproximadamente un 10% de todos los recién nacidos requieren de asistencia ventilatoria al nacimiento, y solo el 1% necesitará una reanimación avanzada, particularmente los prematuros menores de 1,500g3.
Los recién nacidos pretérmino tienen mayor dificultad para establecer una respiración eficaz después del nacimiento, ya que sus pulmones son estructuralmente inmaduros, deficientes en agentes tensoactivos, haciéndolos más susceptibles al daño por el uso de oxígeno suplementario, incrementando así el riesgo de displasia broncopulmonar. Por lo tanto, una estrategia de protección pulmonar debe comenzar inmediatamente después del nacimiento y durante la reanimación neonatal con el fin de facilitar el desarrollo de la capacidad residual funcional eficaz, reducir el atelectotrauma y mejorar la oxigenación4.
Consecuentemente, el recién nacido pretérmino tiene mayor riesgo de complicaciones derivadas de los factores que produjeron el nacimiento, o de la inmadurez fisiológica o anatómica secundaria a la misma prematuridad, requiriendo en la mayoría de los casos maniobras de reanimación. Debido al riesgo que tienen los prematuros de presentar lesiones por reperfusión hiperóxica, ya que los mecanismos que protegen al cuerpo contra lesiones oxidantes aún no están totalmente desarrollados, es razonable equilibrar la necesidad de oxígeno con el fin de corregir el estado hipoxémico, sin llegar a la exposición del mismo a niveles excesivos.
Según la 7.a edición del manual de reanimación, se ha demostrado que la reanimación con fracción inspirada de oxígeno (FiO2) inicial al 30%, para llegar a saturaciones de entre el 80 y el 85% a los 5 minutos de vida, disminuye el estrés oxidativo y reduce la incidencia de displasia broncopulmonar en comparación con una FiO2 del 90% en menores de 28 semanas de gestación5.
En un estudio realizado en Australia, Malasia y Qatar entre diciembre de 2009 y junio de 2014, denominado TO2RPIDO (Targeted Oxygen for the Resuscitation of Preterm Infants and their Developmental Outcomes), reclutaron recién nacidos pretérmino menores de 32 semanas, dividiéndolos en dos grupos al momento de la reanimación: el primero, con administración de oxígeno al 100%, y el segundo, con aire ambiente. Se demostró un incremento en los marcadores de estrés oxidativo en los reanimados con oxígeno al 100% a las 12 horas de vida extrauterina; sin embargo, observaron un aumento de la mortalidad con oxígeno al 21%6.
En un estudio de cohorte retrospectivo, donde se incluyeron recién nacidos de entre 23 y 27 semanas de edad gestacional entre los años 2004 y 2009, basándose en las indicaciones de la 6.a edición del manual de reanimación, que recomienda la disminución de la concentración de oxígeno suplementario al momento de la reanimación, compararon dos grupos: los que recibieron oxígeno al 100% y los que recibieron del 21 al 40%. Se encontró que el riesgo de lesión neurológica grave y muerte se incrementó en el grupo que se reanimó con bajas concentraciones de oxígeno (OR 1.36; IC 95%:1.11-1.66) y que disminuyó el puntaje de Apgar a los 5 y 15 minutos de vida7, aunque Saugstad et al. no observen significancia entre las concentraciones para el resultado combinado de muerte o lesión grave del desarrollo neurológico8.
Tataranno et al. enfatizan que en diversos estudios en los cuales se compara el inicio de oxígeno suplementario durante la reanimación, con FiO2 al 30% comparado con el inicio a concentraciones de oxígeno más altas, se observa un incremento de radicales libres, los cuales pueden generar daño a nivel sistémico (inflamación, isquemia, lipoperoxidación que conlleva la muerte celular). Llama la atención que en aquellos que iniciaron con concentraciones bajas de oxígeno se incrementó la probabilidad de lesión neurológica grave6.
Una revisión sistemática de 8 estudios en recién nacidos menores de 28 semanas, reanimados con concentraciones de oxígeno al 21-30% vs. 60-100%, entre 1990 y 2015 (509 pacientes), informó que no existe diferencia para displasia broncopulmonar y hemorragia intraventricular, retinopatía del prematuro y enterocolitis necrosante en los dos grupos de estudio9.
El objetivo del presente estudio fue determinar en recién nacidos de 27 a 30 semanas de edad gestacional, nacidos en el Instituto Nacional de Perinatología, Isidro Espinosa de los Reyes, en la Ciudad de México, los requerimientos de oxígeno y el porcentaje de saturación registrado durante la reanimación neonatal a los 5 y 10 minutos, y su relación con la morbilidad neonatal.
Material y métodosSe realizó un estudio transversal observacional y analítico. Se incluyeron neonatos con edad gestacional de entre 27 y 30 semanas de gestación, que forman parte de una cohorte de neonatos menores de 1,500g al nacer ingresados a la unidad de cuidados intensivos (UCIN), en el periodo comprendido entre el 1 de marzo del 2016 y el 28 de febrero del 2017. Se excluyeron los neonatos portadores de malformaciones congénitas mayores y los que fallecieron antes de las 36 semanas de edad gestacional corregida. Los pacientes se dividieron en 2 grupos de estudio: el grupo 1, de 27 y 28 semanas, y el grupo 2, de 29 y 30 semanas; se analizaron variables maternas (antecedentes maternos y patología durante el embarazo) y variables neonatales: género, peso al nacer, edad gestacional, condiciones al nacimiento, calificación de Apgar al minuto y a los 5 minutos, requerimiento de FiO2 y saturación de oxígeno (saturación adecuada a los 5 minutos [80-85%] y a los 10 minutos [85-95%]; saturación baja a los 5 minutos [<80%] y a los 10 minutos [<85%] y saturaciones por arriba de lo recomendado a los 5 minutos [>85%] y 10 minutos [>95%]), así como el desarrollo de morbilidad neonatal (displasia broncopulmonar, conducto arterioso permeable, hemorragia intraventricular, retinopatía del prematuro y enterocolitis necrosante).
La reanimación en todos los neonatos se inició con FiO2 al 30%, y se incrementó para obtener la saturación preductal objetivo como lo establece la 7.a edición del manual de reanimación neonatal; posteriormente se disminuyó la FiO2, para mantener saturaciones adecuadas. Desde el inicio de la reanimación se colocó un oxímetro de pulso, un mezclador de oxígeno marca Care Fushion modelo ultrablender de bajo flujo, y un monitor de saturación marca Spacelabs IM Care 2400.
Se utilizaron medidas de tendencia central y porcentajes. En la búsqueda de factores asociados, se utilizó la prueba t de Student, la prueba exacta de Fisher y la odds ratio (OR) con intervalo de confianza al 95%.
ResultadosEn el periodo de estudio nacieron 82 neonatos pretérmino de entre 27 y 30 semanas de gestación con un peso menor de 1,500g, de los cuales 11 fallecieron antes de las 36 semanas de edad corregida y uno nació fuera de la unidad tocoquirúrgica. Ingresaron en el estudio 70 pacientes: 28 recién nacidos de sexo femenino y 42 recién nacidos de sexo masculino. En el grupo 1 se reclutaron 39 pacientes, y en el grupo 2, 31 pacientes.
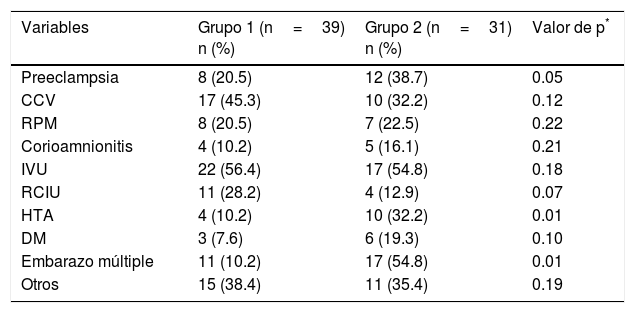
En relación con las variables maternas, no se encontraron diferencias en cuanto a la edad materna para ambos grupos. De las patologías que se observan en la tabla 1, solamente el embarazo múltiple y la hipertensión arterial tuvieron una frecuencia significativa para el grupo 2.
Patologías maternas durante el embarazo
| Variables | Grupo 1 (n=39) n (%) | Grupo 2 (n=31) n (%) | Valor de p* |
|---|---|---|---|
| Preeclampsia | 8 (20.5) | 12 (38.7) | 0.05 |
| CCV | 17 (45.3) | 10 (32.2) | 0.12 |
| RPM | 8 (20.5) | 7 (22.5) | 0.22 |
| Corioamnionitis | 4 (10.2) | 5 (16.1) | 0.21 |
| IVU | 22 (56.4) | 17 (54.8) | 0.18 |
| RCIU | 11 (28.2) | 4 (12.9) | 0.07 |
| HTA | 4 (10.2) | 10 (32.2) | 0.01 |
| DM | 3 (7.6) | 6 (19.3) | 0.10 |
| Embarazo múltiple | 11 (10.2) | 17 (54.8) | 0.01 |
| Otros | 15 (38.4) | 11 (35.4) | 0.19 |
Una paciente pudo tener más de un diagnóstico.
CCV: cervicovaginitis; DM: diabetes mellitus; HTA: hipertensión arterial; IVU: infección de vías urinarias; RCIU: retardo en el crecimiento intrauterino; RPM: rotura prematura de membranas.
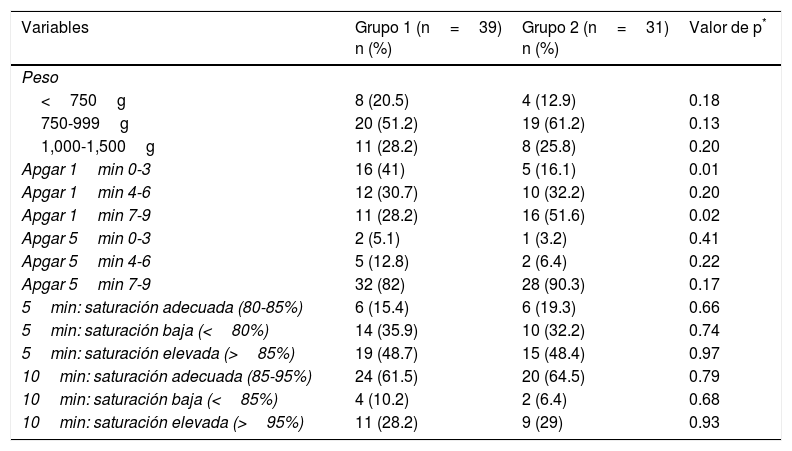
De las variables neonatales, no se encontró diferencia significativa para el peso, aunque se registró un mayor porcentaje de peso menor de 750g para el grupo 1; el Apgar al minuto solo ofreció diferencia significativa para el puntaje 7-9; en el grupo 2, a los 5 minutos no hubo diferencia. Del total de pacientes, el 15.4% y el 19.3%, respectivamente, alcanzaron una saturación adecuada a los 5 minutos. A los 10 minutos, el 61.5% y el 64.5%, respectivamente, alcanzaron una saturación adecuada (tabla 2).
Peso al nacer y calificación de Apgar
| Variables | Grupo 1 (n=39) n (%) | Grupo 2 (n=31) n (%) | Valor de p* |
|---|---|---|---|
| Peso | |||
| <750g | 8 (20.5) | 4 (12.9) | 0.18 |
| 750-999g | 20 (51.2) | 19 (61.2) | 0.13 |
| 1,000-1,500g | 11 (28.2) | 8 (25.8) | 0.20 |
| Apgar 1min 0-3 | 16 (41) | 5 (16.1) | 0.01 |
| Apgar 1min 4-6 | 12 (30.7) | 10 (32.2) | 0.20 |
| Apgar 1min 7-9 | 11 (28.2) | 16 (51.6) | 0.02 |
| Apgar 5min 0-3 | 2 (5.1) | 1 (3.2) | 0.41 |
| Apgar 5min 4-6 | 5 (12.8) | 2 (6.4) | 0.22 |
| Apgar 5min 7-9 | 32 (82) | 28 (90.3) | 0.17 |
| 5min: saturación adecuada (80-85%) | 6 (15.4) | 6 (19.3) | 0.66 |
| 5min: saturación baja (<80%) | 14 (35.9) | 10 (32.2) | 0.74 |
| 5min: saturación elevada (>85%) | 19 (48.7) | 15 (48.4) | 0.97 |
| 10min: saturación adecuada (85-95%) | 24 (61.5) | 20 (64.5) | 0.79 |
| 10min: saturación baja (<85%) | 4 (10.2) | 2 (6.4) | 0.68 |
| 10min: saturación elevada (>95%) | 11 (28.2) | 9 (29) | 0.93 |
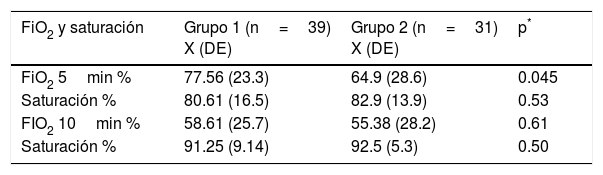
Cuando se comparó la concentración de oxígeno de ambos grupos y la saturación a los 5 y 10 minutos se encontró que la FiO2 en promedio para el grupo 1 a los 5 minutos fue del 77.56%, y para el grupo 2, del 64.9% (p=0.045), es decir, que se necesitó una mayor concentración de oxígeno para llegar al 80% de saturación para el grupo 1, aunque cuando se compararon las saturaciones entre los grupos no existió diferencia (p=0.53). A los 10 minutos no existió diferencia ni para la FiO2 ni para la saturación (tabla 3). También se comparó la FiO2 para cada grupo a los 5 minutos comparada con los 10 minutos y se observó que para el grupo 1 (77.56% vs. 58.61%) hubo una diferencia significativa de p=0.001, y para el grupo 2 (64.9% vs. 55.38%) la diferencia fue no significativa (p=0.19).
Concentración de oxígeno y saturación
| FiO2 y saturación | Grupo 1 (n=39) X (DE) | Grupo 2 (n=31) X (DE) | p* |
|---|---|---|---|
| FiO2 5min % | 77.56 (23.3) | 64.9 (28.6) | 0.045 |
| Saturación % | 80.61 (16.5) | 82.9 (13.9) | 0.53 |
| FIO2 10min % | 58.61 (25.7) | 55.38 (28.2) | 0.61 |
| Saturación % | 91.25 (9.14) | 92.5 (5.3) | 0.50 |
X (DE): promedio (desviación estándar).
En la tabla 4 se observa la morbilidad, encontrando aumento de riesgo solo para la hemorragia intraventricular en el grupo 1 (OR 3.21; IC 95%: 1.07-9.60).
Morbilidad neonatal de ambos grupos
| Variable | Grupo 1 (n=39) n (%) | Grupo 2 (n=31) n (%) | p | OR (IC 95%) |
|---|---|---|---|---|
| DBP | 38 (97.4) | 30 (96.7) | 0.57 | 1.26 (0.07-21.10) |
| HIV | 17 (43.5) | 6 (19.3) | 0.05 | 3.21 (1.07-9.60) |
| PCA | 18 (46.1) | 18 (58) | 0.21 | 0.61 (0.23-1.60) |
| ROP | 22 (56.4) | 14 (45.6) | 0.48 | 1.57 (0.60-4.05) |
| ECN | 8 (20.5) | 5 (16.1) | 0.87 | 1.34 (0.39-4.60) |
DBP: displasia broncopulmonar; ECN: enterocolitis necrosante; HIV: hemorragia intraventricular; PCA: persistencia del conducto arterioso; ROP: retinopatía del prematuro.
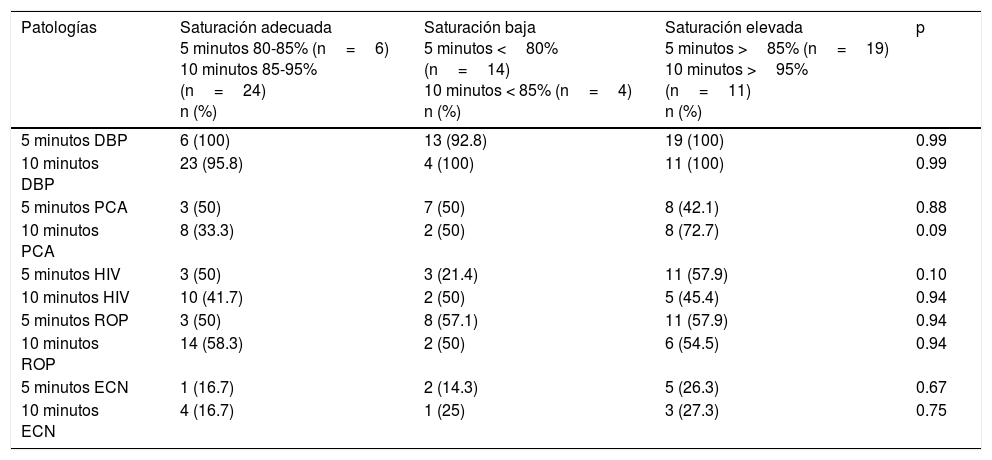
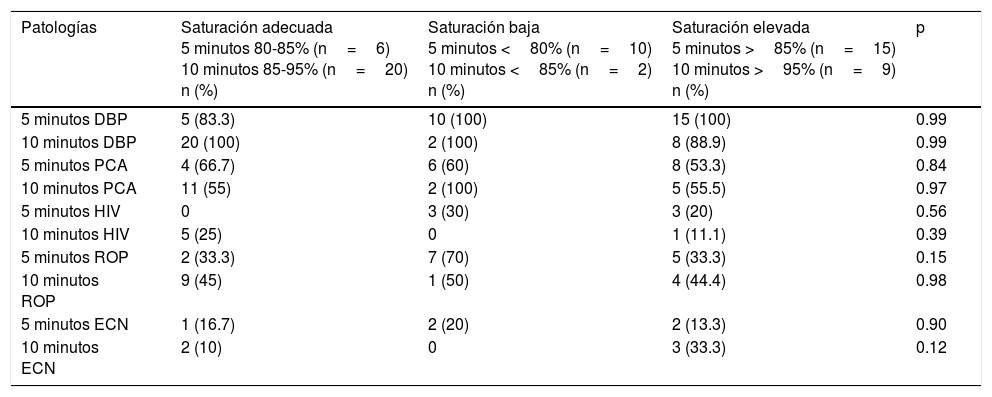
Se compararon los resultados de saturaciones adecuada, baja y elevada de ambos grupos a los 5 y 10 minutos, no encontrando diferencias para el desarrollo de morbilidad neonatal de displasia broncopulmonar, hemorragia intraventricular, conducto arterioso permeable, retinopatía del prematuro y enterocolitis necrosante (tablas 5 y 6).
Saturación de oxígeno a los 5 y 10 minutos de vida en neonatos de 27 y 28 semanas de gestación y morbilidad neonatal
| Patologías | Saturación adecuada 5 minutos 80-85% (n=6) 10 minutos 85-95% (n=24) n (%) | Saturación baja 5 minutos <80% (n=14) 10 minutos < 85% (n=4) n (%) | Saturación elevada 5 minutos >85% (n=19) 10 minutos >95% (n=11) n (%) | p |
|---|---|---|---|---|
| 5 minutos DBP | 6 (100) | 13 (92.8) | 19 (100) | 0.99 |
| 10 minutos DBP | 23 (95.8) | 4 (100) | 11 (100) | 0.99 |
| 5 minutos PCA | 3 (50) | 7 (50) | 8 (42.1) | 0.88 |
| 10 minutos PCA | 8 (33.3) | 2 (50) | 8 (72.7) | 0.09 |
| 5 minutos HIV | 3 (50) | 3 (21.4) | 11 (57.9) | 0.10 |
| 10 minutos HIV | 10 (41.7) | 2 (50) | 5 (45.4) | 0.94 |
| 5 minutos ROP | 3 (50) | 8 (57.1) | 11 (57.9) | 0.94 |
| 10 minutos ROP | 14 (58.3) | 2 (50) | 6 (54.5) | 0.94 |
| 5 minutos ECN | 1 (16.7) | 2 (14.3) | 5 (26.3) | 0.67 |
| 10 minutos ECN | 4 (16.7) | 1 (25) | 3 (27.3) | 0.75 |
DBP: displasia broncopulmonar; ECN: enterocolitis necrosante; HIV: hemorragia intraventricular; PCA: persistencia del conducto arterioso; ROP: retinopatía del prematuro.
Saturación de oxígeno a los 5 y 10 minutos de vida en neonatos de 29 y 30 semanas de gestación y morbilidad neonatal
| Patologías | Saturación adecuada 5 minutos 80-85% (n=6) 10 minutos 85-95% (n=20) n (%) | Saturación baja 5 minutos <80% (n=10) 10 minutos <85% (n=2) n (%) | Saturación elevada 5 minutos >85% (n=15) 10 minutos >95% (n=9) n (%) | p |
|---|---|---|---|---|
| 5 minutos DBP | 5 (83.3) | 10 (100) | 15 (100) | 0.99 |
| 10 minutos DBP | 20 (100) | 2 (100) | 8 (88.9) | 0.99 |
| 5 minutos PCA | 4 (66.7) | 6 (60) | 8 (53.3) | 0.84 |
| 10 minutos PCA | 11 (55) | 2 (100) | 5 (55.5) | 0.97 |
| 5 minutos HIV | 0 | 3 (30) | 3 (20) | 0.56 |
| 10 minutos HIV | 5 (25) | 0 | 1 (11.1) | 0.39 |
| 5 minutos ROP | 2 (33.3) | 7 (70) | 5 (33.3) | 0.15 |
| 10 minutos ROP | 9 (45) | 1 (50) | 4 (44.4) | 0.98 |
| 5 minutos ECN | 1 (16.7) | 2 (20) | 2 (13.3) | 0.90 |
| 10 minutos ECN | 2 (10) | 0 | 3 (33.3) | 0.12 |
DBP: displasia broncopulmonar; ECN: enterocolitis necrosante; HIV: hemorragia intraventricular; PCA: persistencia del conducto arterioso; ROP: retinopatía del prematuro.
En este estudio se observó que los neonatos de 27 a 30 semanas de gestación tienen un bajo porcentaje de saturación adecuada a los 5 minutos de vida, y no es sino hasta los 10 minutos que presentan una saturación normal del 61.5% para el grupo 1 y del 64.5% para el grupo 2.
Durante más de 100 años, los profesionales de la salud han utilizado el 100% de oxígeno libremente para la reanimación en la sala de partos. Esta premisa fue causada en gran medida por la depresión del recién nacido asfixiado aduciendo la necesidad de una mayor concentración de oxígeno para su reanimación1,2,10.
Hoy en día, es bien sabido que el oxígeno es esencial para la vida, pero también puede generar radicales libres tóxicos, especies que tienen el potencial de causar daño celular y orgánico1,10.
Existen pruebas sólidas de que el uso de aire ambiente en lugar del 100% de oxígeno para reanimar a lactantes asfixiados reduce el estrés oxidativo y la mortalidad. Sin embargo, la necesidad para la reanimación de recién nacidos a término a menudo es completamente diferente a la de los neonatos prematuros, que por lo general necesitan una cierta cantidad de oxígeno debido a la inmadurez pulmonar4,6,11-13. En este estudio, a los 5 minutos de vida, el 48% de los pacientes en ambos grupos tuvieron saturaciones por arriba de lo recomendado, y a los 10 minutos de vida, este porcentaje disminuyó a un 28.2 y 29%, respectivamente.
Los recién nacidos prematuros son particularmente susceptibles a estrés oxidativo, lo cual se debe en parte al cambio de ambiente del útero, que es pobre en oxígeno, hacia un ambiente relativamente rico, y también a la deficiencia de protección antioxidante de los prematuros.
En el estudio, aunque no se relacionaron las concentraciones de oxígeno con el Apgar al minuto de 0-3, fue significativamente menor para el grupo 1.
Rabi et al. encontraron que las puntuaciones de Apgar a los minutos 1 y 5 fueron más bajas para el grupo reanimado con concentraciones menores del 100% de oxígeno. Este resultado también ha sido considerado en otros estudios relacionados con reanimación de prematuros12,14,15.
Cuando se midió la concentración de oxígeno de ambos grupos y su relación con la saturación, se encontró que la necesidad de oxígeno para alcanzar saturaciones por arriba del 80% a los 5 minutos fue significativamente mayor para el grupo 1, posiblemente porque los neonatos de este grupo fueron de edades gestacionales más pequeñas y menor peso, aunque no fue significativo. A los 10 minutos no hubo diferencias entre los grupos, pero las concentraciones de oxígeno disminuyeron significativamente en el grupo 1 de los 5 a los 10 minutos para alcanzar concentraciones de más del 91%, lo que por otro lado demuestra el manejo dinámico de las concentraciones de oxígeno en la reanimación en la sala de partos.
Se midieron los riesgos de las diferentes patologías comparando ambos grupos, encontrando solo aumento de riesgo para el grupo 1 en relación con la hemorragia intraventricular (OR 3.21; IC 95%: 1.07-9.60). Cabe mencionar que en este grupo se encuentran los más pequeños de edad gestacional y peso, siendo los más susceptibles a este tipo de eventos por su inmadurez y por la fragilidad de la vasculatura a nivel de la matriz germinal. Lamberska et al. en Praga encontraron que con la reanimación estándar y el inicio con FiO2 al 30% se llegó a peor respuesta de bradicardia, aumento de la mortalidad y hemorragia intraventricular en los bebés de menos de 25 semanas de gestación16.
Para las diferentes patologías no se encontraron diferencias, sin embargo, en la literatura se ha observado una reducción significativa en las tasas de conducto arterioso permeable que necesitan tratamiento en los lactantes que recibieron menos del 100% de oxígeno durante la reanimación (OR 0.53; IC 95%: 0.35-0.80). La explicación para esta observación no está clara, pero está en consonancia con el hallazgo de que la exposición a altas concentraciones de oxígeno conduce a la producción incrementada de radicales libres, que se ha demostrado relajan el conducto arterioso; por otro lado, Clyman et al. han demostrado que los radicales de oxígeno dilatan los anillos ductales en corderos mediante el aumento de la producción de prostaglandina E2.
Estos resultados son apoyados por una revisión sistemática de 8 estudios en recién nacidos menores de 28 semanas, reanimados con concentraciones de oxígeno al 21-30% vs. 60-100%, donde se concluye que no existe diferencia para displasia broncopulmonar y hemorragia intraventricular, retinopatía del prematuro y enterocolitis necrosante en los grupos de estudio7,9,17.
La Ciudad de México se encuentra a una altura de 2,240m sobre el nivel del mar y se ha observado que, en recién nacidos a término y pretérmino, la saturación de oxígeno durante la reanimación neonatal y en los primeros 3 días de vida es menor que lo reportado a nivel del mar18,19, por lo que se deberán realizar más estudios y determinar si las recomendaciones de los límites a alcanzar de saturación de oxígeno a los 5 y 10 minutos son aplicables a ciudades que se encuentran por arriba de los 2,200m sobre el nivel del mar20.
En conclusión, en cualquier caso, los resultados de nuestro estudio tienen limitaciones, pero ponen de relieve la necesidad de un mayor número de estudios antes de emitir recomendaciones. La ausencia de evidencia no es evidencia de ausencia. El oxígeno es uno de los elementos más importantes en la reanimación de cualquier recién nacido, y la administración inadecuada tendrá el potencial de afectar profundamente los resultados de millones de bebés en todo el mundo si esta pregunta no se resuelve5,21.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.