La acroangiodermatitis es una enfermedad cutánea angioproliferativa benigna, clínica e histopatológicamente muy similar al sarcoma de Kaposi. Se asocia a diversas condiciones, más frecuentemente a insuficiencia venosa de extremidades inferiores. Presentamos 2 casos de acroangiodermatitis asociados a esta enfermedad vascular crónica.
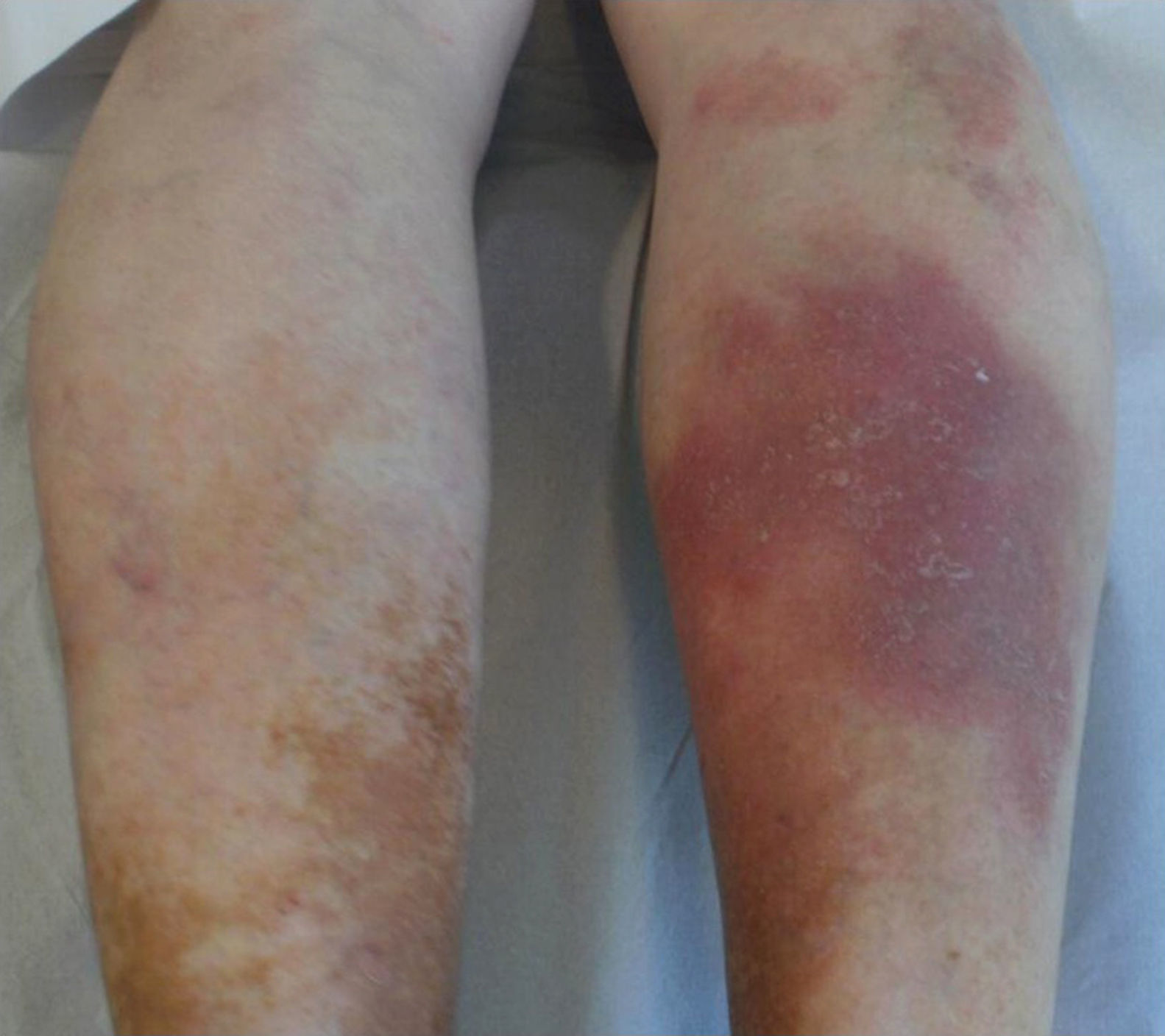
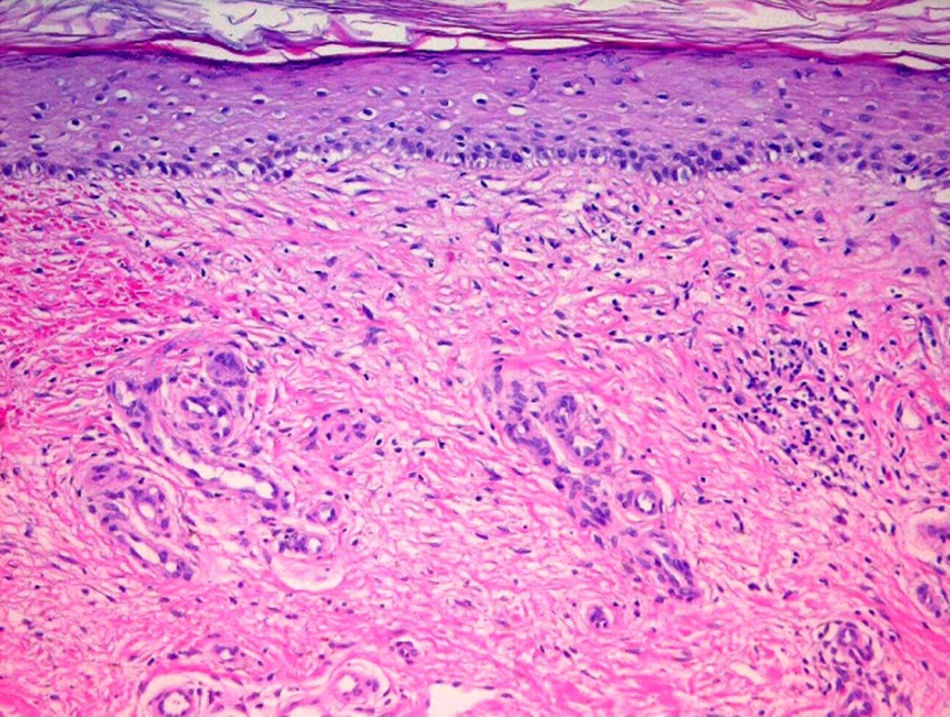
Caso 1El primer paciente es un varón de 81 años de edad sin antecedentes relevantes. Consultó por lesiones en ambas piernas de 3 años de evolución con episodios recurrentes de aumento de temperatura, prurito y dolor. Previamente su cuadro se había interpretado como celulitis y había sido tratado con antibióticos orales y tópicos. En el examen físico se observó, en la zona posterior del tercio medio de la pierna derecha, una placa eritematoviolácea de 10cm de diámetro, de borde irregular y con descamación fina. Además, se observaban 2 placas similares más pequeñas en la fosa poplítea ipsilateral (fig. 1). Se realizó una biopsia de la piel. El estudio histológico mostró una fibrosis superficial en la dermis con proliferación de vasos superficiales, especialmente de tipo venoso, microfocos hemorrágicos e infiltrados linfocitarios. Además, se observó atrofia epidérmica (fig. 2). Los cambios histopatológicos fueron compatibles con la acroangiodermatitis. Con este resultado se solicitó una ecografía Doppler venosa y arterial de las extremidades inferiores que demostró insuficiencia venosa bilateral. Se indicó uso de medias compresivas. Dos meses después no presenta lesiones, solo hiperpigmentación postinflamatoria.
El segundo paciente es otro varón de 77 años con antecedente de insuficiencia venosa crónica de extremidades inferiores y de recambio valvular aórtico en tratamiento con anticoagulantes orales. Consultó por placas en extremidades inferiores de un mes de evolución asintomáticas. Se había tratado con corticoides tópicos sin respuesta. En el examen físico se identificaron placas eritematosas brillantes, de aspecto esclerótico, bien delimitadas y en la zona anterior de ambas piernas. El estudio histológico de las placas mostró proliferación fibroblástica, vasos sanguíneos de neoformación, depósitos de hemosiderina e infiltrado inflamatorio perivascular e intersticial con linfocitos, histiocitos y macrófagos, compatible con la acroangiodermatitis. Se indicó tratamiento con compresión elástica y eritromicina y tacrolimus tópicos. Evolucionó con una resolución parcial de las placas al control mensual.
ComentarioEl término acroangiodermatitis fue usado por primera vez por Mali en 1965 para describir un cuadro de lesiones violáceas en las superficies extensoras de los pies de pacientes con insuficiencia venosa crónica de las extremidades inferiores1. También se denomina seudosarcoma de Kaposi por su similitud clínica e histopatológica con esta neoplasia.
La acroangiodermatitis es una entidad benigna, infrecuente, relacionada con la insuficiencia venosa crónica (subtipo de Mali), malformaciones arteriovenosas (denominado síndrome de Stewart-Bluefarb por quienes lo describieron)2, fístulas arteriovenosas (FAV) para hemodiálisis3, extremidades paralíticas4, uso de prótesis en pacientes amputados5, síndromes vasculares como Klippel-Trenaunay6, trombofilias y el uso de fármacos intravenosos7. Hay un reporte de un caso no asociado a ninguna enfermedad que se denominó acroangiodermatitis espontánea8.
Su etiopatogenia no está totalmente comprendida. La ectasia venosa con insuficiencia de la bomba muscular de la pantorrilla aumentaría la presión poscapilar, provocando hipoxia tisular crónica que finalmente induciría a neovascularización reactiva y proliferación fibroblástica4,7. Se han mencionado como factores implicados en el proceso la prostaglandina E15, el factor heparina-símil5, el VEGF9 y mediadores de mastocitos como histamina, heparina y TNF-alfa6. También hay otros factores causantes de la proliferación vascular y fibroblástica como la succión y el microtrauma por acople imperfecto en el caso de los pacientes usuarios de prótesis5 y la inervación vascular alterada en caso de extremidades paralíticas5,10.
Clínicamente se reconoce por máculas, pápulas, placas y/o nódulos violáceos en las extremidades inferiores, especialmente en los tobillos y en el dorso de los pies, de forma uni o bilateral dependiendo de la enfermedad de base. En el caso de la acroangiodermatitis de Mali, que es la que afecta a nuestros pacientes, el compromiso es bilateral. Las lesiones pueden ulcerarse y pueden o no ser dolorosas11.
En la histopatología se observa una proliferación capilar en la dermis en disposición lobular a partir de vasos preexistentes con células endoteliales cuboidales. Los capilares están rodeados por fibroblastos, eritrocitos extravasados, depósitos de hemosiderina y un infiltrado de linfocitos, macrófagos, eosinófilos y escasas células plasmáticas. Puede haber trombosis intracapilares7,11. Casi no hay cambios en la epidermis pero puede observarse hiperqueratosis7,11,12. Con técnicas inmunohistoquímicas es posible observar tinción positiva en las células endoteliales para CD31 y CD34 y antígeno asociado al factor viii7, tinción negativa en las células perivasculares para CD34 y tinción positiva con anticuerpo antifactor xiiia en los fibroblastos5.
La diferenciación entre la acroangiodermatitis y el sarcoma de Kaposi es difícil. En la biopsia del segundo se observan interrupciones vasculares, proliferación de células fusiformes, proliferación vascular independiente de los vasos existentes7 e infiltrado perivascular con abundantes células plasmáticas12. Las mayores diferencias se pueden observar con la inmunohistoquímica, pues en esta neoplasia la tinción para CD34 es positiva tanto en las células endoteliales como en las perivasculares5 y la tinción es negativa para el antígeno asociado al factor viiien las células endoteliales7. Otra diferencia es que se puede identificar HHV-8 en el núcleo de las células endoteliales del sarcoma de Kaposi pero no en la acroangiodermatitis9.
En el diagnóstico diferencial corresponde plantear varias enfermedades como las reacciones liquenoides, la dermatosis purpúrica pigmentada, las vasculitis, la lipodermatoesclerosis, la celulitis y las neoplasias de origen vascular, siendo el diagóstico diferencial principal el sarcoma de Kaposi11.
Las complicaciones que se pueden observar son deformaciones ungueales13, ulceración, infección, hemorragia, dolor, hipertrofia de tejidos, desmineralización ósea y fallo cardíaco congestivo5.
El tratamiento es el de la enfermedad de base. En el caso de insuficiencia venosa crónica se recomienda el uso de medias compresivas (como en nuestros 2 casos) y el cuidado de úlceras con curación que tardan entre 2 y 20 meses7,11, la mayoría de las veces dejando hiperpigmentación residual, como se observó en nuestros pacientes. Las malformaciones arteriovenosas se pueden corregir con cirugía, escleroterapia o embolización10. En la acroangiodermatitis secundaria a FAV es de utilidad ligar la fístula13, mientras que en la acroangiodermatitis por el uso de prótesis se realiza el cambio de esta5. En casos aislados se han usado antibióticos tópicos14 y orales7,9 y corticoides tópicos de distinta potencia7,8 pero siempre asociados al manejo de la insuficiencia venosa crónica, tal como se hizo en el segundo caso clínico.
En conclusión, la acroangiodermatitis es una entidad infrecuente, siendo el subtipo más común aquel secundario a insuficiencia venosa de las extremidades inferiores. Su principal diagnóstico diferencial, tanto clínico como histopatológico, es el sarcoma de Kaposi, aunque con frecuencia se sospecha celulitis y se indica tratamiento antibiótico por largos períodos. Se debe tener un alto nivel de sospecha y se debe confirmar con la histopatología. Corrigiendo la enfermedad de base suele evolucionar hacia la curación.