Artículo
Comprando el artículo el PDF del mismo podrá ser descargado
Precio 19,34 €
Comprar ahora
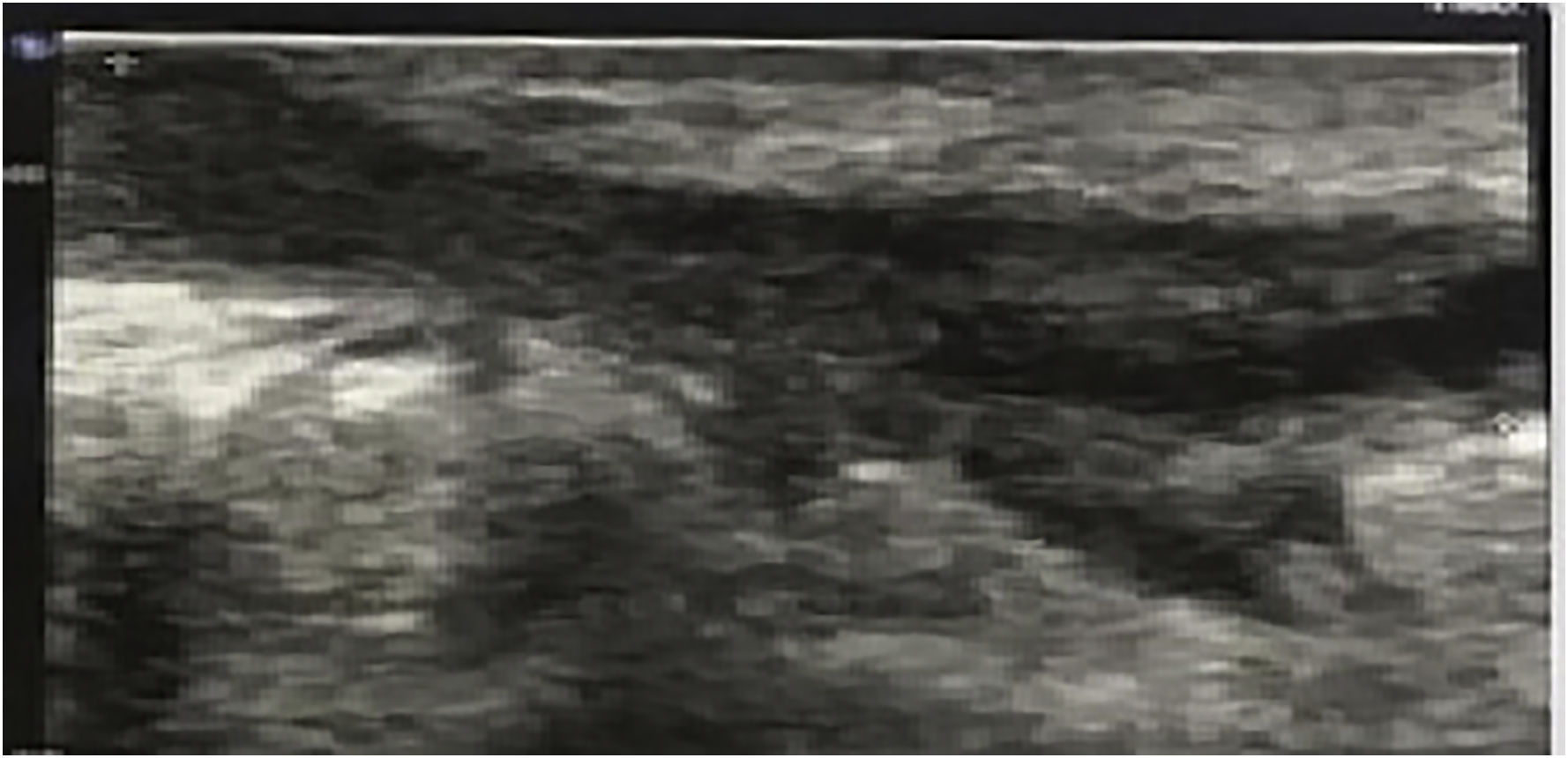
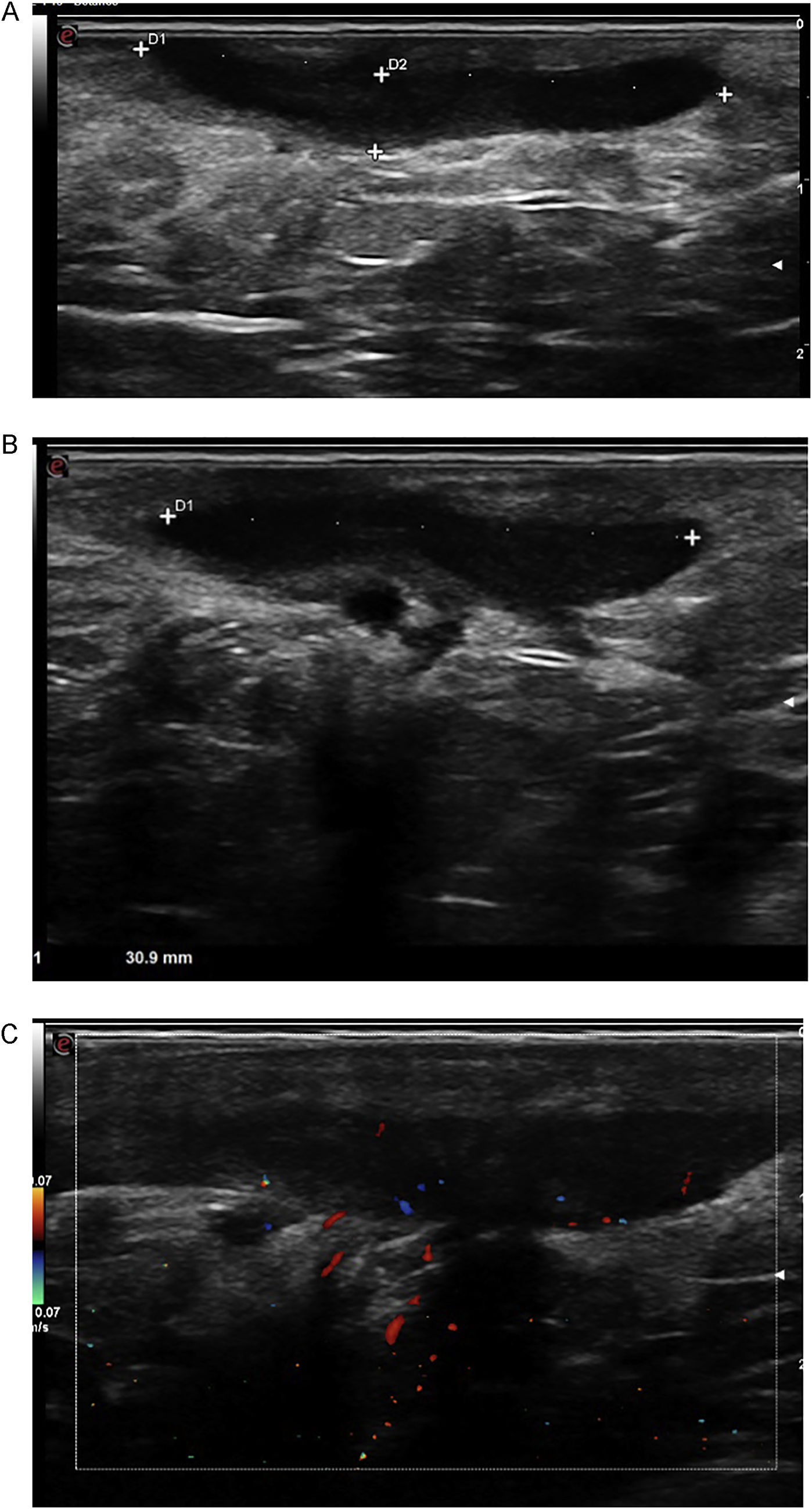
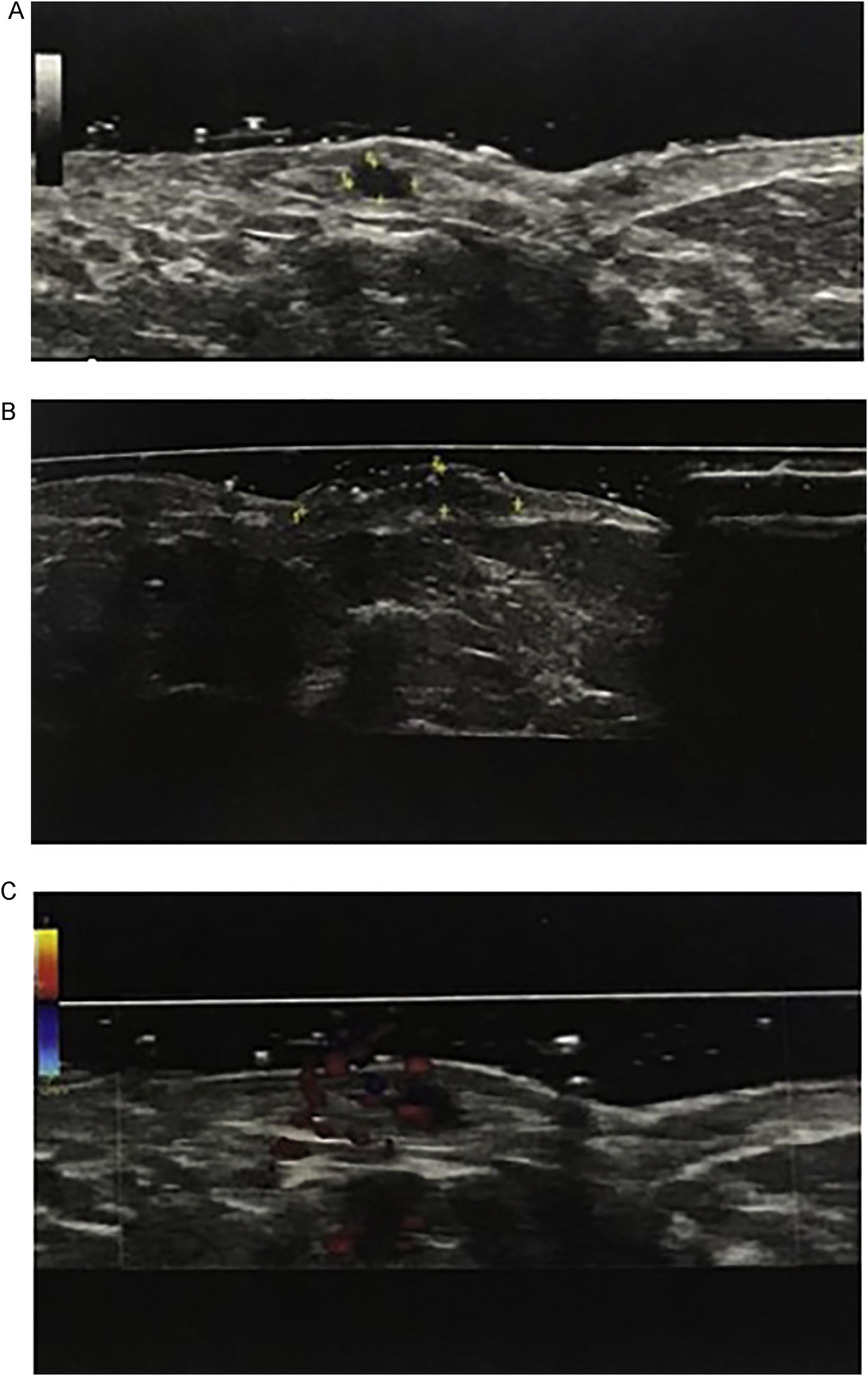
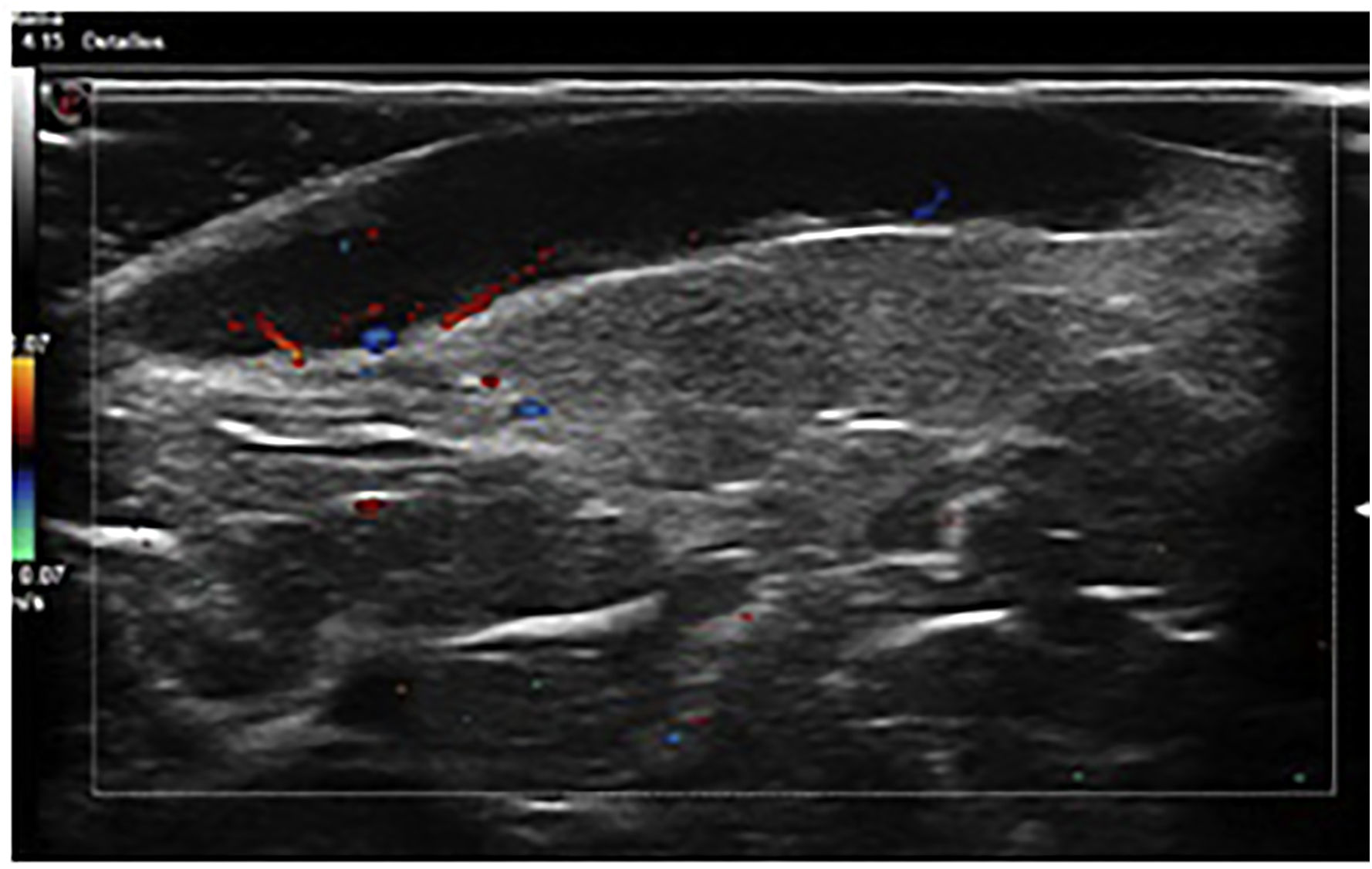
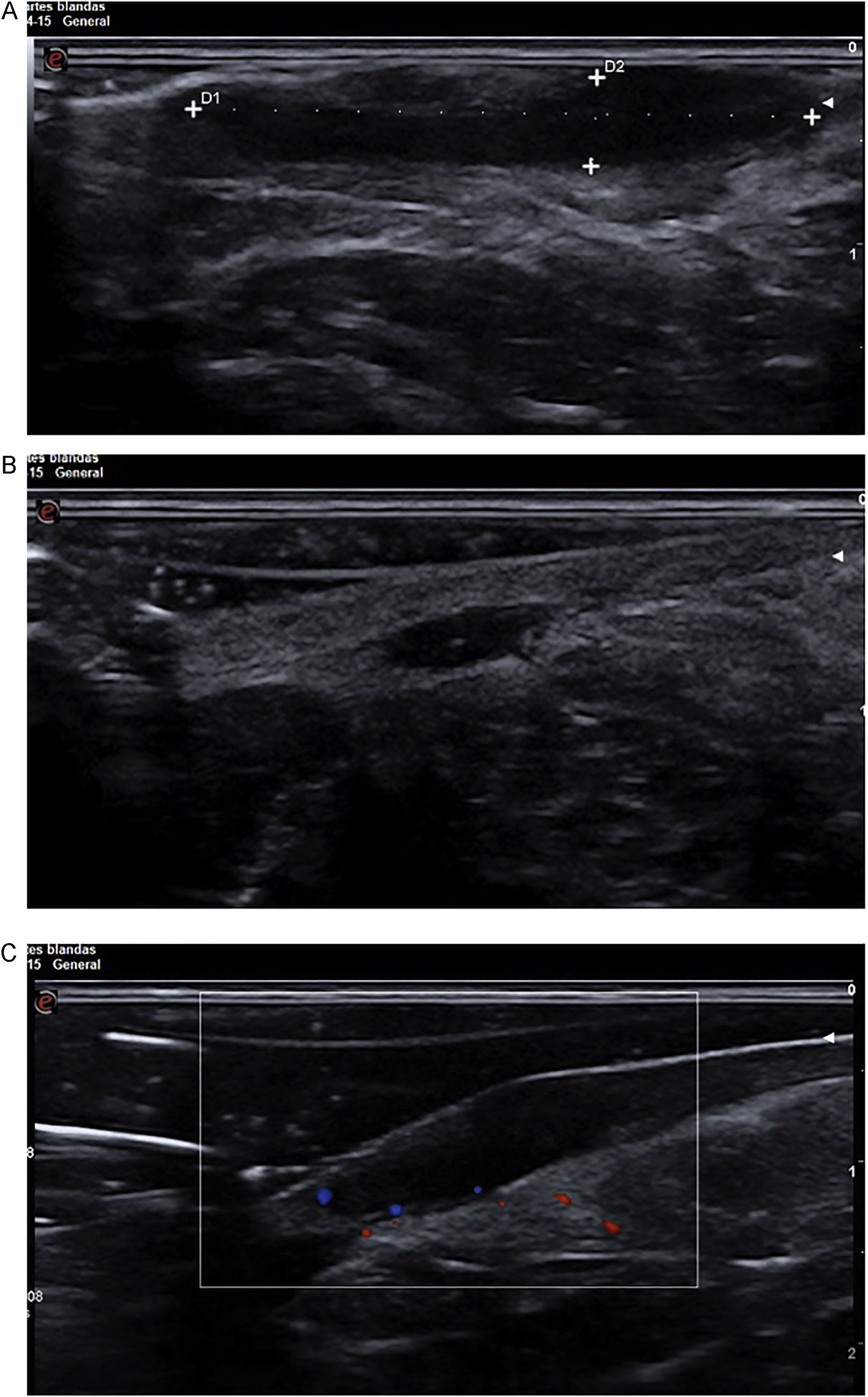
array:23 [ "pii" => "S0213925120304500" "issn" => "02139251" "doi" => "10.1016/j.piel.2020.11.002" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "2187" "copyright" => "Elsevier España, S.L.U.. Todos los derechos reservados" "copyrightAnyo" => "2020" "documento" => "article" "crossmark" => 1 "subdocumento" => "sco" "cita" => "Piel. 2021;36:551-62" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "itemSiguiente" => array:18 [ "pii" => "S0213925120304354" "issn" => "02139251" "doi" => "10.1016/j.piel.2020.10.006" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "2172" "copyright" => "Elsevier España, S.L.U." "documento" => "article" "crossmark" => 1 "subdocumento" => "crp" "cita" => "Piel. 2021;36:563-5" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "es" => array:11 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">Carta clínica</span>" "titulo" => "Leishmaniasis cutánea tratada con itraconazol oral" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "563" "paginaFinal" => "565" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Cutaneous leishmaniasis treated with oral itraconazole" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:8 [ "identificador" => "f0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 534 "Ancho" => 945 "Tamanyo" => 63018 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0005" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0005" class="elsevierStyleSimplePara elsevierViewall">Múltiples pápulas y nódulos eritemato-escamosos localizados en dorso de la mano izquierda. La dermatoscopia presenta sobre un fondo eritematoso un patrón queratósico en forma de estallido blanquecino, estructuras blanco-algodonosas (estrella), vasos lineales irregulares, algunos en forma de horquilla (flecha), asociados a erosiones superficiales.</p>" ] ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Francisco José Navarro-Triviño" "autores" => array:1 [ 0 => array:2 [ "nombre" => "Francisco José" "apellidos" => "Navarro-Triviño" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S0213925120304354?idApp=UINPBA00004N" "url" => "/02139251/0000003600000008/v1_202110130601/S0213925120304354/v1_202110130601/es/main.assets" ] "itemAnterior" => array:18 [ "pii" => "S0213925120303944" "issn" => "02139251" "doi" => "10.1016/j.piel.2020.06.018" "estado" => "S300" "fechaPublicacion" => "2021-10-01" "aid" => "2151" "copyright" => "Elsevier España, S.L.U." "documento" => "article" "crossmark" => 1 "subdocumento" => "sco" "cita" => "Piel. 2021;36:543-50" "abierto" => array:3 [ "ES" => false "ES2" => false "LATM" => false ] "gratuito" => false "lecturas" => array:1 [ "total" => 0 ] "es" => array:11 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">Terapéutica dermatológica</span>" "titulo" => "Tratamiento de la micosis fungoide con fototerapia" "tienePdf" => "es" "tieneTextoCompleto" => "es" "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "543" "paginaFinal" => "550" ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Phototerapy for mycosis fungoides" ] ] "contieneTextoCompleto" => array:1 [ "es" => true ] "contienePdf" => array:1 [ "es" => true ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:8 [ "identificador" => "f0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 2340 "Ancho" => 2953 "Tamanyo" => 330203 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0005" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0005" class="elsevierStyleSimplePara elsevierViewall">A) La MF se caracteriza por la proliferación de linfocitos CD4<span class="elsevierStyleHsp" style=""></span>+ atípicos, acompañada de algunos linfocitos CD8<span class="elsevierStyleHsp" style=""></span>+, esto ocasiona predominio de la respuesta Th2, con aumento de citoquinas IL-4, IL-5, IL-10, disminución de INF alfa, gamma e IL-12, generando proliferación de linfocitos CD4<span class="elsevierStyleHsp" style=""></span>+. B) La PUVAterapia penetra hasta la dermis, disminuye las citoquinas Th2, generando disminución de LTCD4 atípicos y aumento de monocitos M1. Adicionalmente el psoraleno se une a las bases de pirimidina en el ADN e induce apoptosis de LTCD4<span class="elsevierStyleHsp" style=""></span>+ atípicos.</p>" ] ] ] "autores" => array:1 [ 0 => array:2 [ "autoresLista" => "Juliana Ordóñez Parra, Lina Paola González Cardona, Martha Cecilia Valbuena Mesa" "autores" => array:3 [ 0 => array:2 [ "nombre" => "Juliana Ordóñez" "apellidos" => "Parra" ] 1 => array:2 [ "nombre" => "Lina Paola" "apellidos" => "González Cardona" ] 2 => array:2 [ "nombre" => "Martha Cecilia" "apellidos" => "Valbuena Mesa" ] ] ] ] ] "idiomaDefecto" => "es" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S0213925120303944?idApp=UINPBA00004N" "url" => "/02139251/0000003600000008/v1_202110130601/S0213925120303944/v1_202110130601/es/main.assets" ] "es" => array:14 [ "idiomaDefecto" => true "cabecera" => "<span class="elsevierStyleTextfn">Cirugía dermatológica</span>" "titulo" => "Criocirugía computarizada guiada por ultrasonografía en el tratamiento de fístulas en los pacientes con hidradenitis supurativa" "tieneTextoCompleto" => true "paginas" => array:1 [ 0 => array:2 [ "paginaInicial" => "551" "paginaFinal" => "562" ] ] "autores" => array:1 [ 0 => array:4 [ "autoresLista" => "Alberto Jose Lavieri, Claudio Federico Greco, Emiliano Baccarini, Mariana Kuyumllian, Guzman Lopardo-Villarino" "autores" => array:5 [ 0 => array:4 [ "nombre" => "Alberto Jose" "apellidos" => "Lavieri" "email" => array:1 [ 0 => "alavi010@hotmail.com" ] "referencia" => array:2 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">a</span>" "identificador" => "af0005" ] 1 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">*</span>" "identificador" => "cr0005" ] ] ] 1 => array:3 [ "nombre" => "Claudio Federico" "apellidos" => "Greco" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">b</span>" "identificador" => "af0010" ] ] ] 2 => array:3 [ "nombre" => "Emiliano" "apellidos" => "Baccarini" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">c</span>" "identificador" => "af0015" ] ] ] 3 => array:3 [ "nombre" => "Mariana" "apellidos" => "Kuyumllian" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">d</span>" "identificador" => "af0020" ] ] ] 4 => array:3 [ "nombre" => "Guzman" "apellidos" => "Lopardo-Villarino" "referencia" => array:1 [ 0 => array:2 [ "etiqueta" => "<span class="elsevierStyleSup">e</span>" "identificador" => "af0025" ] ] ] ] "afiliaciones" => array:5 [ 0 => array:3 [ "entidad" => "Unidad de Dermatología, Hospital General de Agudos Dr. I. Pirovano, Buenos Aires, Argentina" "etiqueta" => "a" "identificador" => "af0005" ] 1 => array:3 [ "entidad" => "Servicio de Dermatología, Sanatorio Colegiales, Buenos Aires, Argentina" "etiqueta" => "b" "identificador" => "af0010" ] 2 => array:3 [ "entidad" => "Servicio de Dermatología, Hospital Alende, Buenos Aires, Argentina" "etiqueta" => "c" "identificador" => "af0015" ] 3 => array:3 [ "entidad" => "Servicio de Diagnóstico por Imágenes, Centro de Diagnóstico Dr. Enrique Rossi, Buenos Aires, Argentina" "etiqueta" => "d" "identificador" => "af0020" ] 4 => array:3 [ "entidad" => "Servicio de Diagnóstico por Imágenes, Hospital Quirón Salud Torrevieja, Alicante, España" "etiqueta" => "e" "identificador" => "af0025" ] ] "correspondencia" => array:1 [ 0 => array:3 [ "identificador" => "cr0005" "etiqueta" => "⁎" "correspondencia" => "Autor para correspondencia." ] ] ] ] "titulosAlternativos" => array:1 [ "en" => array:1 [ "titulo" => "Ultrasonography-guided computed cryosurgery to treat fistulas in patients with hidradenitis suppurativa" ] ] "resumenGrafico" => array:2 [ "original" => 0 "multimedia" => array:8 [ "identificador" => "f0015" "etiqueta" => "Figura 3" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr3.jpeg" "Alto" => 2394 "Ancho" => 1778 "Tamanyo" => 328524 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0015" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0015" class="elsevierStyleSimplePara elsevierViewall">Caso 1 (junio de 2019). A) Fístula que compromete la hipodermis, con dilatación de los folículos pilosos y edema en la dermis. B) Estructura lineal hiperecogénica sugestiva de fragmento piloso en su interior y presencia de seudópodos. C) Edema del tejido celular subcutáneo.</p>" ] ] ] "textoCompleto" => "<span class="elsevierStyleSections"><span id="s0005" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0015">Hidradenitis supurativa</span><p id="p0005" class="elsevierStylePara elsevierViewall">La hidradenitis supurativa (HS) es una enfermedad autoinflamatoria, sistémica, crónica, recurrente, debilitante y potencialmente discapacitante, que afecta a todas las etnias, con una prevalencia mundial estimada del 1% basada en estudios europeos, no existen datos latinoamericanos publicados<a class="elsevierStyleCrossRef" href="#bb0005"><span class="elsevierStyleSup">1</span></a>. Las mujeres presentan de 3 a 5 veces más posibilidades de padecer HS que los hombres. Puede iniciarse en la pubertad y en el 2-3% antes de los 11 años<a class="elsevierStyleCrossRef" href="#bb0010"><span class="elsevierStyleSup">2</span></a>.</p><p id="p0010" class="elsevierStylePara elsevierViewall">El folículo piloso juega un rol fundamental en el desarrollo de la enfermedad, con la presencia de tapones de queratina como fenómeno de inicio y como evento secundario la inflamación de la glándula apocrina. La consecuente obstrucción del folículo genera la dilatación del mismo y la aparición de los primeros eventos inflamatorios. Seguidamente, se produce la rotura folicular con derrame de su contenido (bacterias, sebo, queratina, fragmentos pilosos) a la dermis, dando comienzo a un proceso inflamatorio tardío con la formación de nódulos, abscesos, tractos sinusales y fístulas.</p><p id="p0015" class="elsevierStylePara elsevierViewall">Este proceso ocurre en un terreno predispuesto, determinado por diversos factores de riesgo (alteraciones genéticas, tabaquismo y obesidad) y distintas modificaciones en la flora microbiana, provocando la activación de la inmunidad innata que se traduce con una respuesta inflamatoria exagerada y sostenida<a class="elsevierStyleCrossRef" href="#bb0015"><span class="elsevierStyleSup">3</span></a>.</p><p id="p0020" class="elsevierStylePara elsevierViewall">La HS puede asociarse a enfermedades concomitantes o secundarias tales como la obesidad, el síndrome metabólico, la enfermedad inflamatoria intestinal, las enfermedades reumáticas y las manifestaciones sindromáticas, entre otras<a class="elsevierStyleCrossRef" href="#bb0020"><span class="elsevierStyleSup">4</span></a>.</p><p id="p0025" class="elsevierStylePara elsevierViewall">El impacto psicoemocional de la HS es muy alto y también se observa aumento de adicciones. Es por esto que el trabajo interdisciplinario es primordial<a class="elsevierStyleCrossRefs" href="#bb0025"><span class="elsevierStyleSup">5–8</span></a>.</p><p id="p0030" class="elsevierStylePara elsevierViewall">La HS tiene complicaciones agudas (sobreinfecciones) y crónicas como pueden ser obstrucciones linfáticas, linfedema, tumores cutáneos, etc. Presenta además complicaciones sistémicas (supuración crónica, anemia, hiponatremia y amiloidosis)<a class="elsevierStyleCrossRef" href="#bb0045"><span class="elsevierStyleSup">9</span></a>.</p><p id="p0035" class="elsevierStylePara elsevierViewall">El diagnóstico de la enfermedad es clínico y la ecografía juega un rol fundamental en el diagnóstico de lesiones subclínicas y en la clasificación de gravedad. Se presenta con nódulos no inflamatorios e inflamatorios, que pueden resolver espontáneamente en 7-15 días o progresar a abscesos, fístulas y/o cicatrices. Las localizaciones más frecuentes son las zonas de flexión, como las axilas y la región inguinal, si bien pueden extenderse en otros sitios<a class="elsevierStyleCrossRefs" href="#bb0050"><span class="elsevierStyleSup">10–12</span></a>.</p><p id="p0040" class="elsevierStylePara elsevierViewall">En la actualidad coexisten diferentes guías terapéuticas de HS en el mundo, siendo las más empleadas la European S1 Guideline for the treatment of HS/acne inversa (2015)<a class="elsevierStyleCrossRef" href="#bb0005"><span class="elsevierStyleSup">1</span></a> y la Evidence-based approach to the treatment of HS/acne inversa, based on the European Guidelines for HS (2016)<a class="elsevierStyleCrossRef" href="#bb0065"><span class="elsevierStyleSup">13</span></a>. Con base en los diversos grados de intensidad se realizan recomendaciones terapéuticas de primera, segunda y tercera línea, según el modelo GRADE.</p><p id="p0045" class="elsevierStylePara elsevierViewall">En Argentina utilizamos una guía nacional, realizada en 2019 por el Grupo de Trabajo HS y enfermedades autoinflamatorias de la Sociedad Argentina de Dermatología (SAD)<a class="elsevierStyleCrossRef" href="#bb0070"><span class="elsevierStyleSup">14</span></a>.</p></span><span id="s0010" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0020">Criocirugía dermatológica</span><p id="p0050" class="elsevierStylePara elsevierViewall">A mediados de 1800, James Arnott, un médico inglés, describió los beneficios de la aplicación del frío local en una variedad de entidades como erisipela, cáncer y otras enfermedades cutáneas. En 1885, Olszenki fluidificó el aire por primera vez y, después, von Linde comercializó el aire líquido. En los siguientes años se hizo el mismo proceso con el oxígeno, el nitrógeno y el hidrógeno<a class="elsevierStyleCrossRefs" href="#bb0075"><span class="elsevierStyleSup">15–18</span></a>.</p><p id="p0055" class="elsevierStylePara elsevierViewall">El prefijo crio- se deriva de la palabra griega «<span class="elsevierStyleItalic">kruos</span>», que significa frío. Se define como un método quirúrgico que permite la destrucción controlada de tejidos en un área determinada, en donde se aplican temperaturas bajo cero sobre una lesión para causar destrucción local, con posterior desprendimiento del tejido lesionado<a class="elsevierStyleCrossRef" href="#bb0095"><span class="elsevierStyleSup">19</span></a>. Se postulan diversos mecanismos<a class="elsevierStyleCrossRef" href="#bb0100"><span class="elsevierStyleSup">20</span></a>: 1) Daño celular (inmediato) por una <span class="elsevierStyleItalic">vía de</span> «<span class="elsevierStyleItalic">congelación rápida</span>» que conlleva a la formación de cristales de hielo intracelular; otra de «<span class="elsevierStyleItalic">congelación lenta</span>» que produce un shock térmico, químico y mecánico que altera el complejo lípidos-proteínas y por el posterior proceso de «<span class="elsevierStyleItalic">descongelación</span>» que lleva a la recristalización. 2) Daño vascular (tardío) por la «<span class="elsevierStyleItalic">congelación</span>» que produce vasoconstricción, disminución del flujo e hipoxia generando un efecto procoagulante. Posteriormente la «<span class="elsevierStyleItalic">descongelación</span>» provoca una recristalización intravascular y vasodilatación reactiva. Esto conlleva a un aumento de la permeabilidad vascular, edema, activación plaquetaria, hemoconcentración, estasis y formación de microtrombos que se manifiesta con la oclusión vascular. 3) Desde el punto de vista molecular se identifica un tercer mecanismo de muerte celular asociado con la criocirugía, conocido como apoptosis o muerte celular regulada por genes, descrito por Kerr et al. en 1972<a class="elsevierStyleCrossRefs" href="#bb0105"><span class="elsevierStyleSup">21,22</span></a>. 4) Daño inmunológico con la formación de antígenos autógenos del tejido congelado, a través de la liberación de lipoproteínas de la membrana celular (crioestímulo); desarrollándose así una respuesta inmune (crioinmunológica) por parte del huésped, de tipo humoral y celular.</p><p id="p0060" class="elsevierStylePara elsevierViewall">Finalizado el procedimiento se produce edema y congestión. A los 3 o 4 días aparece una necrosis del área y varios días después comienza un proceso de regeneración, donde el tejido necrótico es reemplazado por tejido fibroso de cicatrización.</p><p id="p0065" class="elsevierStylePara elsevierViewall">Este método terapéutico está indicado en una gran variedad de enfermedades dermatológicas: tumores benignos y malignos (queratosis actínicas, carcinomas basocelulares, etc.); enfermedades inflamatorias (prurigo nodular, acné vulgar, rosácea, alopecia areata, liquen escleroso, etc.); enfermedades infecciosas (condiloma acuminado, herpes labial, verrugas vulgares, planas, filiformes, plantares, molusco contagioso, etc.); enfermedades granulomatosas (granuloma anular, sarcoidosis); alteraciones melanocíticas (efélides, lentigo solar, fotoenvejecimiento, melasma); alteraciones vasculares (várices, hemangioma, lagos venosos); y otras como prurito anal, poroqueratosis, elastosis perforante serpiginosa y procesos perforantes adquiridos<a class="elsevierStyleCrossRef" href="#bb0115"><span class="elsevierStyleSup">23</span></a>.</p><p id="p0070" class="elsevierStylePara elsevierViewall">Al tratar lesiones cutáneas benignas se recomienda una velocidad de congelación moderada a rápida con una descongelación lenta, alcanzando una temperatura tisular de −<span class="elsevierStyleHsp" style=""></span>25 °C. La duración del congelamiento generalmente no excede los 30 segundos y la mayoría de las veces es suficiente realizar un solo ciclo de congelación-descongelación.</p><p id="p0075" class="elsevierStylePara elsevierViewall">Mientras que en las lesiones malignas la velocidad de congelación debe ser rápida con una descongelación lenta, alcanzando una temperatura tisular de −<span class="elsevierStyleHsp" style=""></span>50 °C. La duración del congelamiento debe ser mayor al minuto y se debe realizar más de un ciclo de congelación-descongelación<a class="elsevierStyleCrossRef" href="#bb0120"><span class="elsevierStyleSup">24</span></a>.</p></span><span id="s0015" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0025">Fístulas en la hidradenitis supurativa</span><p id="p0080" class="elsevierStylePara elsevierViewall">Las fístulas se visualizan ecográficamente como trayectos hipoecogénicos que pueden o no comunicar las colecciones entre sí, con la superficie o la profundidad del tejido cutáneo. Martorell et al. proponen clasificar a las fístulas en 4 tipos, basándose comparativamente en la clasificación de fístulas de la enfermedad inflamatoria intestinal (<a class="elsevierStyleCrossRef" href="#t0005">tabla 1</a>; <a class="elsevierStyleCrossRef" href="#f0005">fig. 1</a>)<a class="elsevierStyleCrossRef" href="#bb0125"><span class="elsevierStyleSup">25</span></a>.</p><elsevierMultimedia ident="t0005"></elsevierMultimedia><elsevierMultimedia ident="f0005"></elsevierMultimedia><p id="p0085" class="elsevierStylePara elsevierViewall">La presencia de fístulas denota mayor gravedad de la enfermedad (Hurley II-III), debido a un proceso inflamatorio en forma sostenida.</p><p id="p0090" class="elsevierStylePara elsevierViewall">Las fístulas están recubiertas por un microbioma bacteriano (biofilm), demostrado mediante biopsia y cultivo, que podrían relacionarse con el inicio de la enfermedad o con la perpetuación de la misma, desencadenando la cascada inflamatoria<a class="elsevierStyleCrossRefs" href="#bb0130"><span class="elsevierStyleSup">26,27</span></a>. Por tal motivo, un tratamiento precoz y eficaz es fundamental para evitar el empeoramiento del cuadro clínico, basándose en el concepto de ventana de oportunidad modificado, presentado en el Congreso Mundial de Dermatología (Milano, 2019), bajo la autoría de los doctores A. Lavieri, C. Greco y M. Bittar, definiéndose como el adelantamiento en el tiempo de indicación de la terapia biológica (Hurley IA con sonografía SOS-HS II-III y Hurley IB-IC) sin escalonar con otros tratamientos previos y que se incluyó en la Guía Nacional Argentina de HS<a class="elsevierStyleCrossRef" href="#bb0070"><span class="elsevierStyleSup">14</span></a>.</p><p id="p0095" class="elsevierStylePara elsevierViewall">Las fístulas tipo A se pueden tratar efectivamente en su gran mayoría con terapia antibiótica y/o biológica. En tanto que las tipo B, responden a dichas terapias en un 40-60%, mientras que el resto necesitaría una eventual cirugía. Por su parte las tipo C-D son exclusivamente de manejo quirúrgico<a class="elsevierStyleCrossRef" href="#bb0125"><span class="elsevierStyleSup">25</span></a>.</p><p id="p0100" class="elsevierStylePara elsevierViewall">Las técnicas quirúrgicas empleadas varían desde el destechamiento y/o marsupialización hasta la escisión local limitada o con márgenes amplios, según la severidad de las mismas<a class="elsevierStyleCrossRefs" href="#bb0005"><span class="elsevierStyleSup">1,13</span></a>. Las cirugías ocasionan pérdida de tejido, fibrosis, resultados antiestéticos y hasta la pérdida de la movilidad del área. Otras complicaciones posquirúrgicas son el dolor (40%), la deficiencia en la curación de la herida (6%) y las infecciones (5%)<a class="elsevierStyleCrossRef" href="#bb0140"><span class="elsevierStyleSup">28</span></a>.</p><p id="p0105" class="elsevierStylePara elsevierViewall">El destechamiento presenta una recurrencia del 27%, seguida del 22% en escisiones locales limitadas y del 13% en escisiones amplias. A su vez existen tasas de recurrencia según el tipo de cierre de la cirugía, que se estiman del 15% en cierre primario, del 8% en colgajos y del 6% en injertos<a class="elsevierStyleCrossRef" href="#bb0145"><span class="elsevierStyleSup">29</span></a>.</p><p id="p0110" class="elsevierStylePara elsevierViewall">Toda intervención quirúrgica conlleva a la pérdida de días laborales y hasta un promedio de 15 días de internación en casos de cirugías amplias, provocando una pérdida económica en el paciente y alterando la farmacoeconomía de los sistemas sanitarios<a class="elsevierStyleCrossRef" href="#bb0140"><span class="elsevierStyleSup">28</span></a>.</p></span><span id="s0020" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0030">Criocirugía computarizada guiada por ultrasonografía</span><p id="p0115" class="elsevierStylePara elsevierViewall">Teniendo en cuenta todo lo expuesto anteriormente, se propone para el tratamiento de fístulas en HS, la criocirugía computarizada guiada por ultrasonografía que cuenta con múltiples ventajas (<a class="elsevierStyleCrossRef" href="#t0010">tabla 2</a>).</p><elsevierMultimedia ident="t0010"></elsevierMultimedia></span><span id="s0025" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0035">Técnica quirúrgica</span><p id="p0120" class="elsevierStylePara elsevierViewall">La técnica consiste en seleccionar el área a tratar, realizar una ultrasonografía con transductores de alta frecuencia (< 15 MHz) para tener de referencia para los controles posteriores. Durante la ecografía se selecciona un tracto fistuloso, se lo clasifica y se obtienen sus dimensiones para utilizar un tubo flexible según el tamaño de la misma. Este se conectará a un equipo de videocriocirugía computarizado Cry AC TRACKER (Brymill).</p><p id="p0125" class="elsevierStylePara elsevierViewall">El equipo computarizado nos permite conocer exactamente la temperatura del nitrógeno líquido y el tiempo de congelación, y grabar el tratamiento.</p><p id="p0130" class="elsevierStylePara elsevierViewall">Introducir el tubo flexible lo más profundamente posible, guiado a través del ultrasonido (<a class="elsevierStyleCrossRef" href="#f0010">fig. 2</a>A), comenzar con la aplicación del nitrógeno líquido a −<span class="elsevierStyleHsp" style=""></span>70 °C durante 60 segundos. Se puede observar a través del ultrasonido la «nube gaseosa», por lo cual podemos confirmar que se ha realizado correctamente (<a class="elsevierStyleCrossRef" href="#f0010">fig. 2</a>B). Esperar el tiempo de descongelación (120 segundos) y volver a repetir la aplicación del nitrógeno, para realizar 2 ciclos.</p><elsevierMultimedia ident="f0010"></elsevierMultimedia><p id="p0135" class="elsevierStylePara elsevierViewall">A continuación, retirar 5 mm el tubo flexible, medido por el ultrasonido y repetir toda la secuencia de tratamiento hasta completar toda la fístula y llegar al orificio de salida. Con el control por ultrasonido se puede observar todo el «bloque gaseoso» a lo largo de la fístula (<a class="elsevierStyleCrossRef" href="#f0010">fig. 2</a>C).</p><p id="p0140" class="elsevierStylePara elsevierViewall">Las fístulas tipo B, C y D tienen por lo menos 2 orificios de salida. Se puede introducir en primera instancia el tubo flexible en un orificio de salida hasta la zona central de la fístula, realizar el tratamiento detallado y luego tratar el otro 50% de la fístula desde el otro orificio de salida. El tratamiento se puede realizar desde todos los orificios de salida.</p><p id="p0145" class="elsevierStylePara elsevierViewall">Se recomienda realizar curas planas en forma diaria. Se indican antiinflamatorios, controles clínicos periódicos y realizar una ultrasonografía a los 30 días para controlar la evolución de la fístula.</p><p id="p0150" class="elsevierStylePara elsevierViewall">A continuación, se presentan 2 casos de pacientes con HS, en las cuales se realizó una criocirugía computarizada guiada por ultrasonografía en fístulas complejas.</p></span><span id="s0030" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0040">Caso 1</span><p id="p0155" class="elsevierStylePara elsevierViewall">Una mujer de 30 años de edad presentaba una HS de 7 años de evolución. En el examen físico presentaba compromiso de ambas axilas y de la región inguinal. Se constataron nódulos, abscesos y fístulas drenantes. Hurley III, Hurley modificado III y SOS-HS III (<a class="elsevierStyleCrossRef" href="#f0015">fig. 3</a>).</p><elsevierMultimedia ident="f0015"></elsevierMultimedia><p id="p0160" class="elsevierStylePara elsevierViewall">Realizó múltiples tratamientos con terapias tópicas, antibióticos sistémicos y retinoides sistémicos, sin respuesta. Se realizaron destechamientos y cirugías locales. Se indicó adalimumab 80 mg cada 14 días.</p><p id="p0165" class="elsevierStylePara elsevierViewall">A los 2 meses presentaba respuesta HiSCR con descenso de la inflamación que se mantuvo en el tiempo, pero sin resolución de las fístulas (<a class="elsevierStyleCrossRef" href="#f0020">fig. 4</a>).</p><elsevierMultimedia ident="f0020"></elsevierMultimedia><p id="p0170" class="elsevierStylePara elsevierViewall">Decidimos realizar una criocirugía computarizada guiada por ultrasonografía en una fístula compleja, previo consentimiento informado, sabiendo que no hay experiencias previas publicadas con esta metodología. Se realizó el procedimiento en la axila izquierda según la técnica detallada en el punto anterior.</p><p id="p0175" class="elsevierStylePara elsevierViewall">Durante la primera semana presentó un edema local y leves molestias durante las primeras 48 h, evolucionó sin complicaciones y sin necesidad de terapia complementaria.</p><p id="p0180" class="elsevierStylePara elsevierViewall">A los 30 días se realizó una ultrasonografía de control en su axila izquierda (<a class="elsevierStyleCrossRef" href="#f0025">fig. 5</a>).</p><elsevierMultimedia ident="f0025"></elsevierMultimedia><p id="p0185" class="elsevierStylePara elsevierViewall">A los 3 meses del procedimiento se realizó un control ecográfico (<a class="elsevierStyleCrossRef" href="#f0030">fig. 6</a>).</p><elsevierMultimedia ident="f0030"></elsevierMultimedia><p id="p0190" class="elsevierStylePara elsevierViewall">Conclusión ecográfica: Al mes de la realización del procedimiento, se observaba un marcado aumento de la ecogenicidad del tejido celular subcutáneo, así como de la vascularización sugestiva de edema y del proceso inflamatorio activo. También se mencionaba la presencia de material particulado dentro de la fístula, que podrían indicar tejido de degranulación agudo/subagudo. A los 3 meses desde la realización del procedimiento, se apreciaba una disminución en el tamaño de la fístula, sin visualización de seudópodos hacia la hipodermis. También se visualizaba la reducción del edema y de la vascularización del tejido conectivo adyacente.</p></span><span id="s0035" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0045">Caso 2</span><p id="p0195" class="elsevierStylePara elsevierViewall">Un varón de 28 años de edad presentaba una HS de 10 años de evolución. En el examen físico presentaba compromiso de ambas axilas, de la región inguinal y glútea. Se constataron nódulos, abscesos y fístulas drenantes. Hurley III, Hurley modificado III y SOS-HS III (<a class="elsevierStyleCrossRef" href="#f0035">fig. 7</a>). Realizó múltiples tratamientos con terapias tópicas, antibióticos sistémicos, corticoides intralesionales y sistémicos, dapsona y retinoides sin respuesta. Se realizaron destechamientos y cirugías locales. Se indició adalimumab 40 mg semanales.</p><elsevierMultimedia ident="f0035"></elsevierMultimedia><p id="p0200" class="elsevierStylePara elsevierViewall">Se observó una mejoría del componente inflamatorio, con reducción de la intensidad y el número de brotes. HiSCR positivo. A los 6 meses presentó resolución de la colección líquida, pero con persistencia de la fístula dermoepidérmica simple en la axila derecha (<a class="elsevierStyleCrossRef" href="#f0040">fig. 8</a>). Se realizó un procedimiento con criocirugía endoluminal.</p><elsevierMultimedia ident="f0040"></elsevierMultimedia><p id="p0205" class="elsevierStylePara elsevierViewall">A los 2 meses del procedimiento se realizó un control ecográfico (<a class="elsevierStyleCrossRef" href="#f0045">fig. 9</a>).</p><elsevierMultimedia ident="f0045"></elsevierMultimedia><p id="p0210" class="elsevierStylePara elsevierViewall">Conclusión ecográfica: a los 2 meses desde la realización del procedimiento, se apreciaba una disminución en el tamaño de la fístula, con material de degranulación en su interior, reducción del edema y de la vascularización del tejido conectivo adyacente.</p></span><span id="s0040" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0050">Conclusión</span><p id="p0215" class="elsevierStylePara elsevierViewall">Se describe una técnica que si bien es conocida y en la que los dermatólogos tienen amplia experiencia, no había sido referida en la bibliografía para ser utilizada en el tratamiento de fístulas en los pacientes con HS mediante el procedimiento denominado «criocirugía computarizada guiada con ultrasonografía».</p><p id="p0220" class="elsevierStylePara elsevierViewall">Consideramos que es una propuesta innovadora y de fácil aplicación para los especialistas en dermatología y una alternativa eficaz y segura para los pacientes seleccionados con HS.</p></span><span id="s0050" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0060">Conflicto de intereses</span><p id="p0255" class="elsevierStylePara elsevierViewall">Los autores declaran no tener ningún conflicto de intereses.<elsevierMultimedia ident="tb0005"></elsevierMultimedia></p></span></span>" "textoCompletoSecciones" => array:1 [ "secciones" => array:10 [ 0 => array:2 [ "identificador" => "s0005" "titulo" => "Hidradenitis supurativa" ] 1 => array:2 [ "identificador" => "s0010" "titulo" => "Criocirugía dermatológica" ] 2 => array:2 [ "identificador" => "s0015" "titulo" => "Fístulas en la hidradenitis supurativa" ] 3 => array:2 [ "identificador" => "s0020" "titulo" => "Criocirugía computarizada guiada por ultrasonografía" ] 4 => array:2 [ "identificador" => "s0025" "titulo" => "Técnica quirúrgica" ] 5 => array:2 [ "identificador" => "s0030" "titulo" => "Caso 1" ] 6 => array:2 [ "identificador" => "s0035" "titulo" => "Caso 2" ] 7 => array:2 [ "identificador" => "s0040" "titulo" => "Conclusión" ] 8 => array:2 [ "identificador" => "s0050" "titulo" => "Conflicto de intereses" ] 9 => array:1 [ "titulo" => "Bibliografía" ] ] ] "pdfFichero" => "main.pdf" "tienePdf" => true "multimedia" => array:12 [ 0 => array:8 [ "identificador" => "f0005" "etiqueta" => "Figura 1" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr1.jpeg" "Alto" => 743 "Ancho" => 3333 "Tamanyo" => 176800 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0005" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0005" class="elsevierStyleSimplePara elsevierViewall">Clasificación de las fístulas: A) Fístula simple dérmica. B) Fístula simple dermoepidérmica. C) Fístula dermoepidérmica compleja. D) Fístula hipodérmica inflamada.</p>" ] ] 1 => array:8 [ "identificador" => "f0010" "etiqueta" => "Figura 2" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr2.jpeg" "Alto" => 2598 "Ancho" => 1255 "Tamanyo" => 253487 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0010" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0010" class="elsevierStyleSimplePara elsevierViewall">A) Fístula dermoepidérmica simple. Se observa colocación de tubo flexible. B) Aplicación del nitrógeno líquido, generando múltiples estructuras hiperecogénicas, simulando una «nube gaseosa». C) Formación del «bloque gaseoso»; área hiperecogénica lineal formando una sombra acústica posterior.</p>" ] ] 2 => array:8 [ "identificador" => "f0015" "etiqueta" => "Figura 3" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr3.jpeg" "Alto" => 2394 "Ancho" => 1778 "Tamanyo" => 328524 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0015" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0015" class="elsevierStyleSimplePara elsevierViewall">Caso 1 (junio de 2019). A) Fístula que compromete la hipodermis, con dilatación de los folículos pilosos y edema en la dermis. B) Estructura lineal hiperecogénica sugestiva de fragmento piloso en su interior y presencia de seudópodos. C) Edema del tejido celular subcutáneo.</p>" ] ] 3 => array:8 [ "identificador" => "f0020" "etiqueta" => "Figura 4" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr4.jpeg" "Alto" => 2240 "Ancho" => 1834 "Tamanyo" => 262342 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0020" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0020" class="elsevierStyleSimplePara elsevierViewall">Caso 1 (diciembre de 2019). A) Fístula hipodérmica con seudópodos y presencia de dilatación de los folículos pilosos. B) Leve vascularización Doppler y edema en el tejido celular subcutáneo.</p>" ] ] 4 => array:8 [ "identificador" => "f0025" "etiqueta" => "Figura 5" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr5.jpeg" "Alto" => 860 "Ancho" => 1778 "Tamanyo" => 117198 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0025" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0025" class="elsevierStyleSimplePara elsevierViewall">Caso 1 (enero de 2020). Fístula hipodérmica con seudópodos, se observa un aumento del tejido de granulación y fibrosis en su interior. Hiperecogenicidad del tejido celular subcutáneo.</p>" ] ] 5 => array:8 [ "identificador" => "f0030" "etiqueta" => "Figura 6" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr6.jpeg" "Alto" => 2598 "Ancho" => 1398 "Tamanyo" => 285891 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0030" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0030" class="elsevierStyleSimplePara elsevierViewall">Caso 1 (marzo de 2020). A) Disminución del tamaño de la fístula dermoepidérmica, con menor componente inflamatorio y disminución del edema del tejido celular subcutáneo. B) Menor compromiso hipodérmico dado al menor número de seudópodos. Presencia de tejido de degranulación en su interior y estructura lineal hiperecogénica sugestiva de fragmento piloso en su interior. C) Vascularización periférica al Doppler.</p>" ] ] 6 => array:8 [ "identificador" => "f0035" "etiqueta" => "Figura 7" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr7.jpeg" "Alto" => 2598 "Ancho" => 1639 "Tamanyo" => 247289 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0035" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0035" class="elsevierStyleSimplePara elsevierViewall">Caso 2 (julio de 2019). A) Presencia de un nódulo seudoquístico. B) Colección líquida restringida a la dermis. C) Fístula dermoepidérmica simple, con vascularización periférica, con escaso edema adyacente.</p>" ] ] 7 => array:8 [ "identificador" => "f0040" "etiqueta" => "Figura 8" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr8.jpeg" "Alto" => 1126 "Ancho" => 1778 "Tamanyo" => 155252 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0040" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0040" class="elsevierStyleSimplePara elsevierViewall">Caso 2 (enero de 2020). Fístula dermoepidérmica simple, con vascularización periférica, con escaso edema adyacente.</p>" ] ] 8 => array:8 [ "identificador" => "f0045" "etiqueta" => "Figura 9" "tipo" => "MULTIMEDIAFIGURA" "mostrarFloat" => true "mostrarDisplay" => false "figura" => array:1 [ 0 => array:4 [ "imagen" => "gr9.jpeg" "Alto" => 2598 "Ancho" => 1615 "Tamanyo" => 310231 ] ] "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0045" "detalle" => "Figura " "rol" => "short" ] ] "descripcion" => array:1 [ "es" => "<p id="sp0045" class="elsevierStyleSimplePara elsevierViewall">Caso 2 (marzo de 2020). A) Se observa una disminución en el tamaño de la fístula, con presencia de tejido de degranulación en su interior y un ligero edema del tejido subcutáneo. B) Corte transversal. Se observa una línea hiperecogénica, sugestiva de fragmento piloso. C) Leve vascularización periférica al Doppler.</p>" ] ] 9 => array:8 [ "identificador" => "t0005" "etiqueta" => "Tabla 1" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0050" "detalle" => "Tabla " "rol" => "short" ] ] "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:2 [ "tabla" => array:1 [ 0 => """ <table border="0" frame="\n \t\t\t\t\tvoid\n \t\t\t\t" class=""><tbody title="tbody"><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Grupo A: Fístula inflamada sin drenaje y sin cicatrices (fístula simple dérmica) \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Grupo B: Fístula inflamada drenante sin cicatrices (fístula simple dermoepidérmica) \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Grupo C: Fístula inflamada con cicatrices (fístula dermoepidérmica compleja) \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Grupo D: Fístula inflamada profunda <span class="elsevierStyleItalic">(fístula hipodérmica inflamada)</span> \t\t\t\t\t\t\n \t\t\t\t</td></tr></tbody></table> """ ] "imagenFichero" => array:1 [ 0 => "xTab2717879.png" ] ] ] ] "descripcion" => array:1 [ "es" => "<p id="sp0050" class="elsevierStyleSimplePara elsevierViewall">Clasificación de las fístulas en la hidrodenitis supurativa</p>" ] ] 10 => array:8 [ "identificador" => "t0010" "etiqueta" => "Tabla 2" "tipo" => "MULTIMEDIATABLA" "mostrarFloat" => true "mostrarDisplay" => false "detalles" => array:1 [ 0 => array:3 [ "identificador" => "al0055" "detalle" => "Tabla " "rol" => "short" ] ] "tabla" => array:1 [ "tablatextoimagen" => array:1 [ 0 => array:2 [ "tabla" => array:1 [ 0 => """ <table border="0" frame="\n \t\t\t\t\tvoid\n \t\t\t\t" class=""><tbody title="tbody"><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Pacientes que no son candidatos a cirugías por riesgo-beneficio \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Tratamiento de múltiples zonas afectadas y fístulas independientemente de la severidad \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Sin anestesia general ni necesidad de anestesia local (es bien tolerado-opcional) \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t"><span class="elsevierStyleItalic">Sin necesidad de quirófano ni internación (terapia ambulatoria)</span> \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Tiempo de ejecución corto (aproximadamente 30 minutos) \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Técnica monitoreada por ultrasonografía \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Procedimiento seguro, con pocas o leves complicaciones \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Se puede realizar durante el embarazo y/o lactancia \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Sin alteraciones estéticas significativas y con rápida recuperación \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Sin pérdida de días laborales o de estudio \t\t\t\t\t\t\n \t\t\t\t</td></tr><tr title="table-row"><td class="td" title="\n \t\t\t\t\ttable-entry\n \t\t\t\t " align="" valign="\n \t\t\t\t\ttop\n \t\t\t\t">Bajo costo y sin alterar la economía del paciente o del sistema de salud \t\t\t\t\t\t\n \t\t\t\t</td></tr></tbody></table> """ ] "imagenFichero" => array:1 [ 0 => "xTab2717878.png" ] ] ] ] "descripcion" => array:1 [ "es" => "<p id="sp0055" class="elsevierStyleSimplePara elsevierViewall">Ventajas de la criocirugía endoluminal</p>" ] ] 11 => array:5 [ "identificador" => "tb0005" "tipo" => "MULTIMEDIATEXTO" "mostrarFloat" => false "mostrarDisplay" => true "texto" => array:1 [ "textoCompleto" => "<span class="elsevierStyleSections"><span id="s0045" class="elsevierStyleSection elsevierViewall"><span class="elsevierStyleSectionTitle" id="st0055">Puntos clave</span><p id="p0225" class="elsevierStylePara elsevierViewall"><ul class="elsevierStyleList" id="l0005"><li class="elsevierStyleListItem" id="li0005"><span class="elsevierStyleLabel">•</span><p id="p0230" class="elsevierStylePara elsevierViewall">Se presenta la criocirugía como una nueva alternativa quirúrgica para las fístulas en la hidradenitis supurativa.</p></li><li class="elsevierStyleListItem" id="li0010"><span class="elsevierStyleLabel">•</span><p id="p0235" class="elsevierStylePara elsevierViewall">La criocirugía es una opción quirúrgica menos invasiva que las fistulectomías tradicionales.</p></li><li class="elsevierStyleListItem" id="li0015"><span class="elsevierStyleLabel">•</span><p id="p0240" class="elsevierStylePara elsevierViewall">La realización de la criocirugía de las fístulas de hidradenitis supurativa bajo observación ultrasonográfica concomitante aporta precisión.</p></li><li class="elsevierStyleListItem" id="li0020"><span class="elsevierStyleLabel">•</span><p id="p0245" class="elsevierStylePara elsevierViewall">La criocirugía aplicada en las fístulas de hidradenitis supurativa es una técnica eficaz y segura.</p></li><li class="elsevierStyleListItem" id="li0025"><span class="elsevierStyleLabel">•</span><p id="p0250" class="elsevierStylePara elsevierViewall">La técnica crioquirúrgica aplicada a las fístulas de hidradenitis supurativa es sensiblemente más económica que las cirugías tradicionales.</p></li></ul></p></span></span>" ] ] ] "bibliografia" => array:2 [ "titulo" => "Bibliografía" "seccion" => array:1 [ 0 => array:2 [ "identificador" => "bs0005" "bibliografiaReferencia" => array:29 [ 0 => array:3 [ "identificador" => "bb0005" "etiqueta" => "1" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "European S1 guideline for the treatment of hidradenitis suppurativa/acne inversa" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:3 [ 0 => "C.C. Zouboulis" 1 => "N. Desai" 2 => "L. Emtestam" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Eur Acad Dermatol Venereol</span>." "fecha" => "2015" "volumen" => "29" "numero" => "4" "paginaInicial" => "619" "paginaFinal" => "644" ] ] ] ] ] ] 1 => array:3 [ "identificador" => "bb0010" "etiqueta" => "2" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Early-onset hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "R.A. Palmer" 1 => "M. Keefe" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Clin Exp Dermatol</span>." "fecha" => "2001" "volumen" => "26" "numero" => "6" "paginaInicial" => "501" "paginaFinal" => "503" ] ] ] ] ] ] 2 => array:3 [ "identificador" => "bb0015" "etiqueta" => "3" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Hidradenitis suppurativa: viewpoint on clinical phenotyping, pathogenesis and novel treatments" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "H.H. Van der Zee" 1 => "J.D. Laman" 2 => "J. Boer" 3 => "E. Prens" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Exp Dermatol</span>." "fecha" => "2012" "volumen" => "21" "numero" => "10" "paginaInicial" => "735" "paginaFinal" => "739" ] ] ] ] ] ] 3 => array:3 [ "identificador" => "bb0020" "etiqueta" => "4" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "The genetics of hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "J.R. Ingram" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatol Clin</span>." "fecha" => "2016" "volumen" => "34" "numero" => "1" "paginaInicial" => "23" "paginaFinal" => "28" ] ] ] ] ] ] 4 => array:3 [ "identificador" => "bb0025" "etiqueta" => "5" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Psychosocial impact of hidradenitis suppurativa a qualitative study" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "S. Esmann" 1 => "G.B.E. Jemec" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Acta Derma Venerol</span>." "fecha" => "2010" "volumen" => "91" "numero" => "3" "paginaInicial" => "328" "paginaFinal" => "333" ] ] ] ] ] ] 5 => array:3 [ "identificador" => "bb0030" "etiqueta" => "6" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Hidradenitis suppurativa markedly decreases quality of life and professional activity" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "L. Matusiak" 1 => "A. Bienieck" 2 => "J.C. Szepietowski" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Am Acad Dermatol</span>." "fecha" => "2010" "volumen" => "62" "numero" => "4" "paginaInicial" => "706" "paginaFinal" => "708" ] ] ] ] ] ] 6 => array:3 [ "identificador" => "bb0035" "etiqueta" => "7" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Incidence of hidradenitis suppurativa and associated factors a population-based study of Olmsted County, Minnesota" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "B.G. Vazquez" 1 => "A. Alikhan" 2 => "A.L. Weaver" 3 => "D.A. Wetter" 4 => "M.D. Davis" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Invest Dermatol</span>." "fecha" => "2013" "volumen" => "133" "numero" => "1" "paginaInicial" => "97" "paginaFinal" => "103" ] ] ] ] ] ] 7 => array:3 [ "identificador" => "bb0040" "etiqueta" => "8" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Depression in patients with hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:3 [ 0 => "A.J. Onderdijk" 1 => "H.H. Van der Zee" 2 => "S. Esmann" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Eur Acad Dermatol Venereol</span>." "fecha" => "2013" "volumen" => "27" "numero" => "4" "paginaInicial" => "473" "paginaFinal" => "478" ] ] ] ] ] ] 8 => array:3 [ "identificador" => "bb0045" "etiqueta" => "9" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Complications of hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "J.T. Yuan" 1 => "H.B. Naik" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Semin Cutan Med Surg</span>." "fecha" => "2017" "volumen" => "36" "numero" => "2" "paginaInicial" => "79" "paginaFinal" => "85" ] ] ] ] ] ] 9 => array:3 [ "identificador" => "bb0050" "etiqueta" => "10" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Hidradenitis suppurativa: a disease primer," "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "A.B. Kimball" 1 => "G.B.E. Jemec" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Libro" => array:6 [ "edicion" => "1ra ed." "fecha" => "2016." "paginaInicial" => "p. 25" "paginaFinal" => "33" "editorial" => "Springer" "editorialLocalizacion" => "Switzerland" ] ] ] ] ] ] 10 => array:3 [ "identificador" => "bb0055" "etiqueta" => "11" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Ultrasound examination of hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "A. Martorell" 1 => "J.M. Segura Palacios" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Actas Dermosifiliogr</span>." "fecha" => "2015" "volumen" => "106" "numero" => "1" "paginaInicial" => "49" "paginaFinal" => "59" ] ] ] ] ] ] 11 => array:3 [ "identificador" => "bb0060" "etiqueta" => "12" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Ultrasound in-depth characterization and staging of hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "X. Wortsman" 1 => "C. Moreno" 2 => "R. Soto" 3 => "J. Arellano" 4 => "C. Pezo" 5 => "J. Wortsman" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatologic Surg</span>." "fecha" => "2013" "volumen" => "39" "numero" => "12" "paginaInicial" => "1835" "paginaFinal" => "1842" ] ] ] ] ] ] 12 => array:3 [ "identificador" => "bb0065" "etiqueta" => "13" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Evidence-based approach to the treatment of hidradenitis suppurativa/acne inversa, based on the European guidelines for hidradenitis suppurativa" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "W. Gulliver" 1 => "C.C. Zouboulis" 2 => "E. Prens" 3 => "G.B.E. Jemec" 4 => "T. Tzellos" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Rev Endocr Metab Disord</span>." "fecha" => "2016" "volumen" => "17" "numero" => "3" "paginaInicial" => "343" "paginaFinal" => "351" ] ] ] ] ] ] 13 => array:3 [ "identificador" => "bb0070" "etiqueta" => "14" "referencia" => array:1 [ 0 => array:1 [ "referenciaCompleta" => "Lavieri, AJ, Bittar M, Bourren P, et al. Consenso nacional de hidradenitis supurativa: guia de tratamiento 2019, 1ra. Edición. Buenos Aires, Argentina; Sociedad Argentina de Dermatología (SAD). Disponible en: <a target="_blank" href="https://sad.org.ar/wp-content/uploads/2019/12/Consenso-Hidradenitis%20Supurativa-2019-14112019.pdf">https://sad.org.ar/wp-content/uploads/2019/12/Consenso-Hidradenitis Supurativa-2019-14112019.pdf</a>" ] ] ] 14 => array:3 [ "identificador" => "bb0075" "etiqueta" => "15" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "History of dermatologic cryosurgery" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "E.G. Kuflik" 1 => "A.A. Gage" 2 => "R.R. Lubritz" 3 => "G.F. Graham" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatol Surg</span>." "fecha" => "2000" "volumen" => "26" "numero" => "8" "paginaInicial" => "715" "paginaFinal" => "722" ] ] ] ] ] ] 15 => array:3 [ "identificador" => "bb0080" "etiqueta" => "16" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "A simple and effective technique for the cryotherapy of digital mucous cysts" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:3 [ 0 => "S. Minami" 1 => "N. Nakagawa" 2 => "T. Ito" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatol Surg</span>." "fecha" => "2007" "volumen" => "33" "numero" => "10" "paginaInicial" => "1280" "paginaFinal" => "1282" ] ] ] ] ] ] 16 => array:3 [ "identificador" => "bb0085" "etiqueta" => "17" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Cryosurgery for benign, premalignant, and malignant lesions." "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "G.F. Graham" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "LibroEditado" => array:5 [ "editores" => "R.G.Wheeland" "titulo" => "Cutaneous surgery" "paginaInicial" => "835" "paginaFinal" => "869" "serieFecha" => "1994" ] ] ] ] ] ] 17 => array:3 [ "identificador" => "bb0090" "etiqueta" => "18" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Cryosurgery for cutaneous malignancy. An update" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "E.G. Kuflik" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatol Surg</span>." "fecha" => "1997" "volumen" => "23" "numero" => "11" "paginaInicial" => "1081" "paginaFinal" => "1087" ] ] ] ] ] ] 18 => array:3 [ "identificador" => "bb0095" "etiqueta" => "19" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Cryosurgery" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:2 [ 0 => "G. Castro-Ron" 1 => "P. Pasquali" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "LibroEditado" => array:5 [ "editores" => "J.K.Robinson, C.W.Hanke, R.D.Sengelmann, D.M.Siegel" "titulo" => "Surgery of the skin (procedural dermatology)" "paginaInicial" => "191" "paginaFinal" => "202" "serieFecha" => "2005" ] ] ] ] ] ] 19 => array:3 [ "identificador" => "bb0100" "etiqueta" => "20" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Actualización: mecanismo de lesión tisular en criocirugía" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "R.J. Dittrich" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Rev Asoc Médica Arg</span>." "fecha" => "2008" "volumen" => "121" "numero" => "3" "paginaInicial" => "28" "paginaFinal" => "39" ] ] ] ] ] ] 20 => array:3 [ "identificador" => "bb0105" "etiqueta" => "21" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Caspases: apoptosis inducing molecules" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "C.M. Elinos-Báez" 1 => "V. Maldonado" 2 => "J. Meléndez-Zajgla" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Gac Méd Méx</span>." "fecha" => "2003" "volumen" => "139" "numero" => "5" "paginaInicial" => "493" "paginaFinal" => "499" ] ] ] ] ] ] 21 => array:3 [ "identificador" => "bb0110" "etiqueta" => "22" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Cryosurgery - a putative approach to molecular-based optimization" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:5 [ 0 => "J.G. Baust" 1 => "A.A. Gage" 2 => "D. Clarke" 3 => "J.M. Baust" 4 => "R. Van Buskirk" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1016/j.cryobiol.2004.01.005" "Revista" => array:7 [ "tituloSerie" => "Cryobiology" "fecha" => "2004" "volumen" => "48" "numero" => "2" "paginaInicial" => "190" "paginaFinal" => "204" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/15094094" "web" => "Medline" ] ] ] ] ] ] ] ] 22 => array:3 [ "identificador" => "bb0115" "etiqueta" => "23" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Criocirugía" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:3 [ 0 => "M.X. Tobón" 1 => "M.E. Franco" 2 => "E. Fierro" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Rev Asoc Colomb Dermatol</span>." "fecha" => "2014" "volumen" => "22" "numero" => "4" "paginaInicial" => "303" "paginaFinal" => "316" ] ] ] ] ] ] 23 => array:3 [ "identificador" => "bb0120" "etiqueta" => "24" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Principles of cutaneous cryosurgery: an update" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:1 [ 0 => "C.C. Zouboulis" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Dermatology</span>." "fecha" => "1999" "volumen" => "198" "numero" => "2" "paginaInicial" => "111" "paginaFinal" => "117" ] ] ] ] ] ] 24 => array:3 [ "identificador" => "bb0125" "etiqueta" => "25" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Defining fistular structures in Hidradenitis suppurativa: impact in the management. Abstracts of the 7th European HS Foudation" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:4 [ 0 => "A. Martorell" 1 => "G. Giovanardi" 2 => "P. Palencia-Gomez" 3 => "V. Sanz-Motilva" ] ] ] ] ] "host" => array:1 [ 0 => array:2 [ "doi" => "10.1111/exd.13538" "Revista" => array:7 [ "tituloSerie" => "Exp dermatol." "fecha" => "2018" "volumen" => "27" "numero" => "suppl 1" "paginaInicial" => "5" "paginaFinal" => "32" "link" => array:1 [ 0 => array:2 [ "url" => "https://www.ncbi.nlm.nih.gov/pubmed/29745435" "web" => "Medline" ] ] ] ] ] ] ] ] 25 => array:3 [ "identificador" => "bb0130" "etiqueta" => "26" "referencia" => array:1 [ 0 => array:1 [ "referenciaCompleta" => "Hercule S. Iniciativa estratégica de salud para la definición del estandart óptimo de cuidado para pacientes con hidradenitis supurativa 2017. Asociación de Enfermos de Hidrosadenitis (ASENDHI). Madrid: SL Tubau María; 2017. p. 22–27." ] ] ] 26 => array:3 [ "identificador" => "bb0135" "etiqueta" => "27" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Bacterial biofilm in chronic lesions of HS" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:3 [ 0 => "H.C. Ring" 1 => "L. Bay" 2 => "M. Nilsson" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">Br J Dermatol</span>." "fecha" => "2017" "volumen" => "176" "numero" => "4" "paginaInicial" => "993" "paginaFinal" => "1000" ] ] ] ] ] ] 27 => array:3 [ "identificador" => "bb0140" "etiqueta" => "28" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "The role of wide local excision for the treatment of severe hidradenitis suppurativa (hurley grade III): retrospective analysis of 74 patients" "autores" => array:1 [ 0 => array:2 [ "etal" => false "autores" => array:6 [ 0 => "C. Posch" 1 => "B. Monshi" 2 => "T. Quint" 3 => "I. Vujic" 4 => "N. Lilgenau" 5 => "K. Rappersberger" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Acad Am Dermatol</span>." "fecha" => "2017" "volumen" => "77" "numero" => "1" "paginaInicial" => "123" "paginaFinal" => "129" ] ] ] ] ] ] 28 => array:3 [ "identificador" => "bb0145" "etiqueta" => "29" "referencia" => array:1 [ 0 => array:2 [ "contribucion" => array:1 [ 0 => array:2 [ "titulo" => "Recurrence of hidradenitis suppurativa after surgical management: a systematic review and meta-analysis" "autores" => array:1 [ 0 => array:2 [ "etal" => true "autores" => array:3 [ 0 => "A. Mehdizadeh" 1 => "P.G. Hazen" 2 => "F. Bechara" ] ] ] ] ] "host" => array:1 [ 0 => array:1 [ "Revista" => array:6 [ "tituloSerie" => "<span class="elsevierStyleItalic">J Acad Am Dermatol</span>." "fecha" => "2015" "volumen" => "73" "numero" => "5" "paginaInicial" => "S70" "paginaFinal" => "S77" ] ] ] ] ] ] ] ] ] ] ] "idiomaDefecto" => "es" "url" => "/02139251/0000003600000008/v1_202110130601/S0213925120304500/v1_202110130601/es/main.assets" "Apartado" => array:4 [ "identificador" => "8265" "tipo" => "SECCION" "en" => array:2 [ "titulo" => "Cirugía dermatológica" "idiomaDefecto" => true ] "idiomaDefecto" => "en" ] "PDF" => "https://static.elsevier.es/multimedia/02139251/0000003600000008/v1_202110130601/S0213925120304500/v1_202110130601/es/main.pdf?idApp=UINPBA00004N&text.app=https://www.elsevier.es/" "EPUB" => "https://multimedia.elsevier.es/PublicationsMultimediaV1/item/epub/S0213925120304500?idApp=UINPBA00004N" ]
Consulte los artículos y contenidos publicados en este medio, además de los e-sumarios de las revistas científicas en el mismo momento de publicación
Esté informado en todo momento gracias a las alertas y novedades
Acceda a promociones exclusivas en suscripciones, lanzamientos y cursos acreditados
Piel es una revista orientada a la formación continuada en dermatología. Por ello, su interés no se limita al dermatólogo, sino que se extiende a los médicos que se inician en esta especialidad, a los que desempeñan sus funciones lejos de los grandes centros hospitalarios, y a aquellos médicos no especialistas que diariamente deben enfrentarse a problemas dermatológicos en su práctica cotidiana. Para cumplir esta finalidad, la revista está estructurada en las siguientes secciones: Novedades, Revisiones, Signos guía/Diagnóstico diferencial, Casos para el diagnóstico, La Piel en la práctica diaria, La Piel en el contexto de la Medicina y sus especialidades, Terapéutica dermatológica, entre otras. El comité editorial de la revista vela tanto por el rigor, la calidad, el interés práctico y la capacidad didáctica gracias a una cuidada selección de temas y autores como por la variedad de tablas e iconografía que utiliza.
SJR es una prestigiosa métrica basada en la idea de que todas las citaciones no son iguales. SJR usa un algoritmo similar al page rank de Google; es una medida cuantitativa y cualitativa al impacto de una publicación.
Ver másSNIP permite comparar el impacto de revistas de diferentes campos temáticos, corrigiendo las diferencias en la probabilidad de ser citado que existe entre revistas de distintas materias.
Ver más¿Es usted profesional sanitario apto para prescribir o dispensar medicamentos?
Are you a health professional able to prescribe or dispense drugs?
Você é um profissional de saúde habilitado a prescrever ou dispensar medicamentos