Comentario
Edición Española
ASOCIACIÓNENTRELAPRIORIZACIÓNDELAVISOYLAGRAVEDADCLÍNICAINMEDIATADELPACIENTE
Vicente Sánchez-Brunete Ingelmo
Subdirector Médico. SUMMA 112. Madrid. España.
La interpretación de los resultados del estudio que se presenta en este artículo requiere de una puesta en contexto de cómo se efectúa el trabajo de recepción de llamada en nuestro medio. A falta de estándares, los centros de recepción de llamadas de emergencia médica se organizan de modo muy heterogéneo en nuestro país. En cuanto al sistema de clasificación de las llamadas y priorización de los recursos móviles tampoco hay homogeneidad. En el ámbito internacional, el Medical Priority Dispatch System que se usa en el estudio, está diseñado para centros de emergencia de llamadas en un solo escalón telefónico y está ampliamente distribuido en países angloparlantes. Otras organizaciones que además de emergencias tienden a través del teléfono otro tipo de demanda sanitaria, usan sistemas que permiten optimizar el uso de recursos mediante interrogatorios más largos para las prioridades bajas y el uso de segundos escalones telefónicos atendidos por enfermeros o médicos que trabajan en un centro coordinador. Un ejemplo es el NHS Direct de Reino Unido, con un sistema propio de clasificación de pacientes atendido por enfermería y validado externamente. En el Centro Coordinador del SUMMA 112 (Servicio de Urgencias Médicas de Madrid) se trabaja con un sistema de 2 escalones. Las tipificaciones de las llamadas se hacen registrando la causa de la llamada y el motivo de consulta. El número de estas tipificaciones es finito y se llega a él en un máximo de 4 preguntas que el sistema sugiere al operador telefónico. El sistema propone una resolución que incluye una prioridad asistencial de 0 (máxima prioridad) a 3 (no urgencia), y acciones que incluyen el despacho automático de unidades de soporte vital avanzado en las emergencias vitales detectadas (prioridad 0) o la derivación de la llamada priorizada al siguiente nivel, que puede ser un enfermero o un médico dependiendo de la naturaleza de la llamada. El estudio que comentamos trata de responder a la pregunta de si su sistema de clasificación telefónica es discriminatorio para asignar una respuesta de mayor prioridad a los pacientes que luego resultan ser los más graves. La probabilidad de que esto suceda es más alta cuanta más alta es la clasificación de gravedad, lo que apoya que el sistema es coherente. Desafortunadamente, el estudio no llega al nivel del eslabón final, porque no ofrece datos acerca del diagnóstico al alta hospitalaria de los pacientes en cada uno de los grupos de gravedad, ni puede analizar si el paciente transportado siquiera es ingresado en el hospital. El nuevo (y antiguo) reto sigue siendo demostrar que nuestros centros receptores de llamadas de emergencia médica detectan a los pacientes graves y que son capaces de enviarles con la menor demora la ayuda del nivel adecuado (...y que además sólo hacen esperar a los pacientes que lo pueden hacer con seguridad para su salud). Una semántica común e indicadores estandarizados que permiten la comparación entre centros y sistemas parece el siguiente paso para la mejora.
ASOCIACIÓNENTRELAPRIORIZACIÓNDELAVISOYLAGRAVEDADCLÍNICAINMEDIATADELPACIENTE
INTRODUCCIÓN
Las diferencias entre las emergencias hospitalarias y extrahospitalarias comienzan con la clasificación de los pacientes:
¿ En los servicios de urgencia hospitalarios hay un profesional de enfermería que realiza la anamnesis, obtiene un conjunto completo de los signos vitales y evalúa inicialmente al paciente para hacerse una idea del nivel de gravedad clínica de su problema.
¿ Sin embargo, 2 de esas 3 funciones son imposibles en lo que se refiere al coordinador de emergencias médicas (CEM).
¿ El CEM sólo puede hacer un conjunto de preguntas que normalmente se realizan de forma secuencial para determinar la categoría de clasificación.
La equiparación entre los recursos y las demandas tiene una enorme importancia para la supervivencia de los sistemas de servicio de emergencias médicas eficientes
Los centros de llamadas que utilizan el Medical Priority Dispatch System (MPDS®, Salt Lake City, UT) asignan los avisos a través de un esquema integrado de preguntas secuenciales.
¿ Los avisos se codifican en última instancia según la sintomatología del paciente y también reciben un nivel determinante que ayuda al operador a asignar el nivel de respuesta del sistema de servicio de emergencias médicas (SEM).
¿ Los niveles determinantes se denominan con las letras «A» a «E», o bien con los términos alpha, bravo, Charlie, delta y echo.
¿ En el MPDS se deja bien claro que los niveles determinantes no se deben considerar una puntuación de «gravedad clínica» y que no están relacionados linealmente.
¿ Los diseñadores de este sistema indican que los niveles determinantes se deben utilizar en el contexto de una matriz para determinar el tipo de respuesta del sistema SEM, incluyendo si la respuesta debe ser urgente o no, y el tipo de recursos (es decir, soporte vital avanzado [SVA] o soporte vital básico) que se deben enviar al escenario.
¿ Los sistemas SEM que utilizan el MPDS aplican el nivel determinante y del SECP para decidir cuál debe ser la respuesta del sistema SEM.
OBJETIVO DEL ESTUDIO
Analizar la relación que pueda haber entre los códigos determinantes de la priorización del aviso y la realización del traslado de la víctima desde el escenario con uso de luces rojas y sirenas (LRS).
¿ Se ha analizado la posibilidad de que haya una tendencia en la probabilidad del traslado con uso de LRS desde el escenario, en función de los niveles determinantes asignados.
- La hipótesis nula fue que no deberían haber diferencias entre las proporciones de pacientes trasladados con LRS desde el escenario al hospital, por un lado, y el nivel determinante, por otro.
- La hipótesis alternativa es que hay una proporción significativa de trasladados urgentes desde el escenario hasta el hospital en relación con el nivel determinante mayor.
¿ Se llevó a cabo en una ciudad de carácter urbano-suburbano y localizada en el oeste medio, con una población de 450.000 personas. El sistema SEM es un sistema public utility model de un solo escalón asistencial (SVA) que responde anualmente a más de 90.000 avisos y que realiza cada año más de 60.000 traslados de pacientes.
RESULTADOS
Los pacientes que recibieron niveles determinantes elevados por parte de los operadores de los centros de llamadas de los sistemas SEM presentaron una probabilidad mayor de ser trasladados desde el escenario con uso de LRS.
¿ El nivel alpha fue el que se acompañó de un riesgo menor de requerir un traslado con uso de LRS.
¿ Los niveles bravo y Charlie no presentaron diferencias significativas entre sí, pero ambos se acompañaron todavía de un riesgo bajo de traslado con uso de LRS desde el escenario.
¿ Los pacientes a los que se aplicaron los niveles determinantes delta o echo presentaron un riesgo significativamente mayor de requerir un traslado de emergencia desde el escenario.
¿ Los pacientes con determinantes echo mostraron una probabilidad 32 veces mayor de requerir el traslado de emergencia desde el escenario, en comparación con la población total de pacientes atendidos por el sistema SEM.
CONCLUSIONES
¿ Se han realizado numerosos estudios de investigación acerca de la forma de entrevistar a las personas que realizan el aviso, de las preguntas efectuadas y, lo más importante, del grado de correlación entre el supuesto estado clínico del paciente (SECP) y la situación real del paciente cuando llega a su lado el sistema SEM.
¿ Ha habido un acuerdo en todos estos estudios en el sentido que la asignación correcta de un nivel de gravedad clínica del paciente puede ser más importante que la validez del SECP.
¿ Tras la revisión de los resultados se consideró que esta estrategia puede ser un marcador sustituto de la gravedad clínica, sencillo y de la aplicación fácil. El uso de LRS como marcador sustituto de la gravedad clínica está apoyado adicionalmente por los resultados obtenidos por Hinchey.
¿ Son necesarios nuevos estudios para definir la necesidad médica y la gravedad clínica de los pacientes a través de la investigación de los avisos clasificados por los centros de llamadas de los sistemas SEM.
INTRODUCCIÓN
Las diferencias entre las emergencias hospitalarias y extrahospitalarias comienzan con la clasificación de los pacientes. Generalmente, en los servicios de urgencia hospitalarios hay un profesional de enfermería que realiza la anamnesis, obtiene un conjunto completo de los signos vitales y evalúa inicialmente al paciente para hacerse una idea del nivel de gravedad clínica de su problema. Sin embargo, 2 de esas 3 funciones son imposibles en lo que se refiere al operador telefónico de emergencias médicas (OTEM). El OTEM sólo puede hacer un conjunto de preguntas que normalmente se realizan de forma secuencial para determinar la categoría de clasificación. Se han realizado numerosos estudios de investigación acerca de la forma de entrevistar a las personas que realizan el aviso, de las preguntas efectuadas y -lo más importante- del grado de correlación entre el supuesto estado clínico del paciente (SECP) y la situación real del paciente cuando llega a su lado el sistema SEM1-20.
Los centros de llamadas que utilizan el Medical Priority Dispatch System (MPDS®, Salt Lake City, UT) asignan los avisos a través de un esquema integrado de preguntas secuenciales. Los avisos se codifican en última instancia según la sintomatología del paciente y también reciben un nivel determinante que ayuda al operador a asignar el nivel de respuesta del sistema SEM. Los niveles determinantes se denominan con las letras "A" a "E", o bien con los términos alpha, bravo, Charlie, delta y echo. También hay varios subgrupos en cada nivel determinante. En el MPDS se deja bien claro que los niveles determinantes no se deben considerar una puntuación de "gravedad clínica" y que no están relacionados linealmente. Más que ello, los diseñadores de este sistema indican que los niveles determinantes se deben utilizar en el contexto de una matriz para determinar el tipo de respuesta del sistema SEM, incluyendo si la respuesta debe ser urgente o no, y el tipo de recursos (es decir, soporte vital avanzado [SVA] o soporte vital básico [SVB]) que se deben enviar al escenario21.
Los sistemas SEM que utilizan el MPDS aplican el nivel determinante y del SECP para decidir cuál debe ser la respuesta del sistema SEM. Los avisos codificados con un nivel determinante elevado generalmente indican la necesidad de un tiempo de respuesta menor. Además, el nivel determinante también tiene utilidad para decidir si al mismo tiempo debe acudir o no al escenario una dotación de primeros intervinientes correspondiente al departamento de bomberos. Algunos sistemas incluyen una penalización económica adicional en los casos en los que el sistema SEM no cumple los parámetros de tiempo de respuesta correspondientes a los avisos de "alta prioridad" a los que está obligado contractualmente. Dado que la priorización de estos avisos no solamente influye en el tipo de respuesta del sistema SEM sino también en los aspectos económicos y en la estrategia de despliegue de los recursos del servicio de ambulancias, hay presiones abundantes para conseguir que el sistema de avisos del SEM tenga unos niveles de sensibilidad y especificidad razonables respecto a la gravedad clínica y respecto a la aplicación de recursos suficientes. La equiparación entre los recursos y las demandas tiene una enorme importancia para la supervivencia de los sistemas SEM eficientes.
Una parte importante de la investigación relativa a los avisos que se realizan a los sistemas SEM se ha centrado en la especificidad y la sensibilidad del SECP, en comparación con la sensibilidad y la especificidad de los diagnósticos efectuados por los técnicos de la emergencia prehospitalaria o por los médicos4,5,8,9,13, 15,16. Sin embargo, en estudios recientes, el centro de interés se ha desplazado desde la validez del SECP asignado por el OTEM a la determinación de la idoneidad de la gravedad clínica (o de la configuración de la respuesta)7,11,19,20. La mayor parte de estos estudios se ha centrado en la validación de los niveles determinantes de "baja prioridad" con uso de definiciones distintas de lo que es un "paciente con gravedad clínica elevada". Sin embargo, son pocos los datos que hay respecto al espectro completo de niveles determinantes.
En nuestro estudio se ha analizado la posibilidad de que haya una tendencia en la probabilidad del traslado con uso de LRS desde el escenario, en función de los niveles determinantes asignados. La hipótesis nula fue que no deberían haber diferencias entre las proporciones de pacientes trasladados con luces rojas y sirenas (LRS) desde el escenario al hospital, por un lado, y el nivel determinante, por otro. La hipótesis alternativa es que hay una proporción significativa de trasladados urgentes desde el escenario hasta el hospital en relación con el nivel determinante mayor.
Este estudio fue considerado exento de revisión por parte del Institutional Review Board for Adult Sciences de la University of Missouri, en la Kansas City School of Medicine.
MÉTODOS
Nuestro estudio se llevó a cabo en una ciudad de carácter urbano-suburbano y localizada en el oeste medio, con una población de 450.000 personas. El sistema SEM es un sistema Public Utility Model (PUM) de un solo escalón asistencial (SVA) que responde anualmente a más de 90.000 avisos y que realiza cada año más de 60.000 traslados de pacientes. Todos los avisos correspondientes a emergencias médicas se reciben y procesan en un único centro de llamadas del SEM. En el momento de realización del estudio, el centro de llamadas estaba en el proceso de solicitud de una certificación "Center of Excellence" que otorga la National Association of Emergency Medical Dispatch (NAEMDTM); el centro de llamadas consiguió dicha certificación después de la finalización del estudio. El centro de llamadas utilizó el Advanced Medical Priority Dispatch System (MPDS v 11.2 Medical Priority Consultants Inc, Salt Lake City, UT) durante el período del estudio, además de un sistema Tritech Computer Aided Dispatch (San Diego, CA). El centro de llamadas del SEM está atendido por técnicos de la emergencia prehospitalaria certificados con un mínimo de 2 años de experiencia de campo. Todos los operadores poseen una formación específica respecto al control del sistema y una certificación de operador telefónico de emergencias médicas (OTEM). Como parte de un proceso de garantía de la calidad formal, los operadores reciben una serie de llamadas de carácter aleatorio que se revisan por profesionales OTEM especializados en garantía de la calidad utilizando para ello el programa informático comercializado AQUA® (Salt Lake City, UT). Las tripulaciones de campo están constituidas por técnicos de la emergencia prehospitalaria y por técnicos de emergencias médicas (TEM). Todos los técnicos de la emergencia prehospitalaria están registrados en el ámbito nacional y poseen los certificados formativos ACLS, BCLS, PEPP y BTLS. La primera respuesta la proporciona el departamento de bomberos de la ciudad con acreditación para el uso del desfibrilador externo automatizado (DEA) y en el que participan TEM certificados en el ámbito estatal. Todos los componentes del sistema SEM, incluyendo el centro de llamadas, son supervisados por la oficina del director médico del sistema SEM del departamento de salud de la ciudad, que determina el nivel de respuesta del SEM en función del SECP concreto y del nivel determinante.
Cuando reciben el aviso, los técnicos de la emergencia prehospitalaria que acuden al escenario reciben también la información correspondiente al supuesto estado clínico del paciente en forma de términos como "disnea" o "dolor abdominal", pero no se les indica el nivel determinante A-E. Sin embargo, los técnicos de la emergencia prehospitalaria de campo sí reciben la prioridad de aviso respecto al sistema SEM, lo que les da una idea general de la gravedad clínica supuesta del paciente. Las respuestas de código 1 son las de prioridad máxima y se consideran avisos de emergencia correspondientes a pacientes con problemas potencialmente mortales; en estos avisos el requerimiento de respuesta es de 8 min y 59 s. Esta categoría incluye todos los avisos delta y echo, así como el 28% de los avisos bravo y el 72% de los avisos Charlie. La respuesta de código 2 es una emergencia que no amenaza de manera inmediata la vida del paciente y cuyo requerimiento de tiempo de respuesta es de 11 min y 59 s. Los avisos de código 2 son el 71 y el 28% de los avisos bravo y Charlie, respectivamente, así como el 100% de los avisos alpha. La respuesta de código 3 se considera una emergencia que requiere una respuesta inmediata pero en la que no es necesario el uso de luces rojas ni de sirenas, y en la que el intervalo de tiempo de respuesta es de 19 min y 59 s. Esta categoría se evaluó respecto a ciertos avisos alpha durante el período de estudio, y durante este período ninguno de los avisos se asignó a este código de respuesta a partir de una llamada al 112.
La decisión del traslado de emergencia desde el escenario queda a discreción de los técnicos de la emergencia prehospitalaria. No hay ningún protocolo que indique cuáles son los pacientes en los que es necesario un traslado de emergencia.
Nuestro estudio ha consistido en una revisión retrospectiva de cohortes correspondiente a todos los avisos efectuados al 112 y recibidos en el centro de llamadas del sistema SEM durante el año 2003. Todos los datos se recogieron y almacenaron electrónicamente en tiempo real por parte del OTEM en la base de datos CAD, incluyendo el SECP, el nivel determinante y la prioridad del traslado. Para la inclusión de una llamada en el estudio, fue necesario que se hubieran determinado el SECP y la asignación del nivel determinante, y también que se hubiera establecido la prioridad del traslado desde el escenario hasta el hospital.
Todas las llamadas se agruparon en función de su nivel determinante respectivo.
Se realizó el análisis χ2 para la tendencia mediante el uso de la proporción de avisos con traslado con uso de LRS desde el escenario hasta el hospital, analizados en función de su nivel de gravedad clínica. Se calcularon los cocientes de posibilidades (CP) con sus intervalos de confianza (IC) del 95%, considerando significativo un valor de p < 0,05 (Epinfo, CDC, Atlanta GA).
RESULTADOS
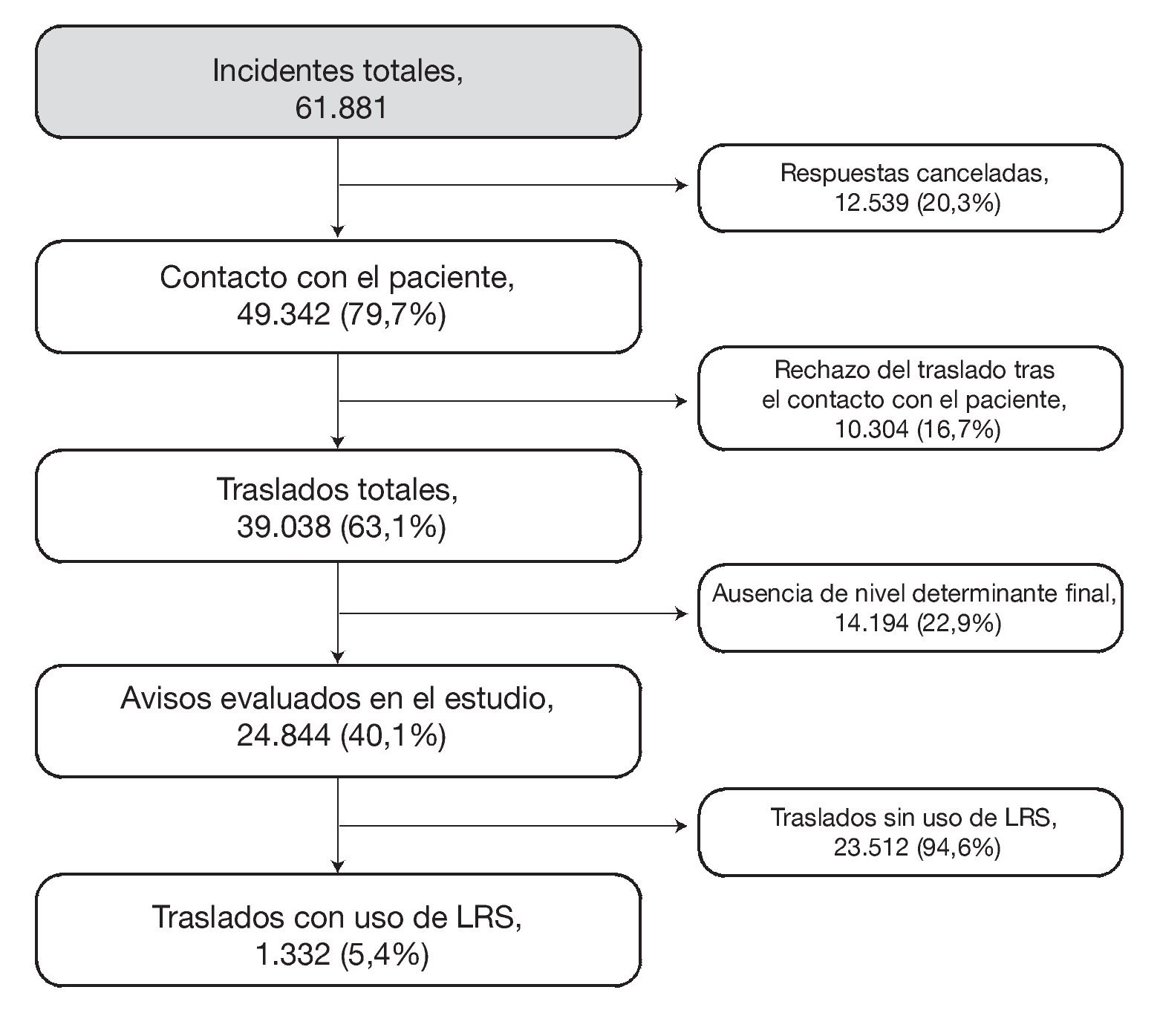
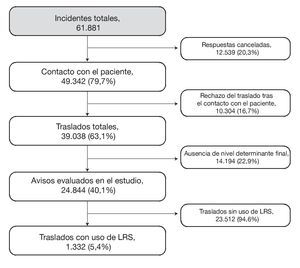
El período de estudio incluyó los avisos registrados desde el 1 de enero hasta el 31 de diciembre de 2003. Durante este período se recibieron 61.181 avisos en el servicio de emergencias. De ellos, en 12.539 avisos (20,3%) se canceló el traslado mediante ambulancia antes de que se estableciera contacto con el paciente. Las razones principales para la cancelación de la ambulancia fueron la presencia de una unidad del SEM más cerca del escenario (26,4%), la anulación por parte del departamento de policía presente en el escenario (17,7%), la anulación por parte de la persona que realizó el aviso (14,7%) y la cancelación antes de que el aviso entrara en el sistema del centro de llamadas (10,8%). Por ello, quedaron 49.323 avisos en los que fue identificado un paciente. De estos pacientes, 10.304 rechazaron el traslado, lo que dejó 39.038 pacientes trasladados. En 14.194 pacientes no se estableció el nivel determinante final. La razón más importante para la falta de asignación de un nivel determinante final fue el hecho de que los avisos procedentes de la policía o de otras agencias de seguridad pública solicitaron en muchos casos una ambulancia sin haber interrogado previamente a la persona que había realizado el aviso (63,3%); el 32,5% de las llamadas carentes de nivel determinante provino de terceras partes correspondientes a centros públicos generales y sanitarios que no pudieron responder a las preguntas relativas a la situación clínica de los pacientes; hubo un 3,0% de llamadas en las que no se ofreció ninguna razón y un 1,2% de llamadas al 112 en las que la persona que llamaba colgó el teléfono.
En el conjunto de pacientes en los que no se estableció un nivel determinante final, el 6,4% fue trasladado desde el escenario con uso de LRS. Todo ello dejó a 24.844 pacientes que cumplían los criterios de participación en el estudio. De todos los avisos contemplados en el estudio, hubo 1.322 (5,4%) en los que el traslado del paciente desde el escenario al hospital se realizó con uso de LRS (fig. 1).
FIGURA 1.
El número mayor de avisos en su totalidad y el número mayor de avisos que implicaron un traslado de emergencia desde el escenario al hospital pertenecieron a la categoría delta, lo que es congruente con los resultados obtenidos en otros estudios7. Sin embargo, la proporción mayor de traslados de emergencia desde el escenario hasta el hospital tuvo lugar en la categoría echo (tabla 1).
En el análisis χ2 para la tendencia se demostró una heterogeneidad significativa entre los niveles determinantes y el resultado fue significativo para una tendencia lineal (χ2 = 204,477, p < 0,001, 5 grados de libertad). Se observó un incremento absoluto y proporcional en el traslado con uso de LRS desde el escenario entre los distintos niveles determinantes. La probabilidad de que fuera necesario un traslado con uso de LRS en función del nivel determinante permitió establecer 2 grupos diferentes. Los pacientes que fueron asignados a los niveles alpha (A) a Charlie (C) tuvieron una probabilidad menor de ser trasladados desde el escenario con uso de LRS, en comparación con la población general de pacientes atendidos por el sistema SEM (CP [rango], 0,13-0,58; IC del 95%, 0,10-0,69). Los avisos correspondientes al nivel alpha presentaron un riesgo significativamente menor (CP, 0,13; IC del 95%, 0,10-0,19); sin embargo, no hubo diferencias estadísticas entre los niveles determinantes bravo (CP, 0,49; IC del 95%, 0,40-0,62) y Charlie (CP, 0,58; IC del 95%, 0,50-0,69). Los pacientes con los niveles determinantes delta (CP, 1,63; IC del 95%, 1,49-1,79) o echo (CP, 32,11; IC del 95%, 24,22-42,61) presentaron una probabilidad significativamente mayor de requerir un traslado con uso de LRS desde el escenario hasta el hospital. Más de la mitad (64,5%) de todos los pacientes que recibieron un nivel determinante echo fueron trasladados al hospital desde el escenario con uso de LRS.
DISCUSIÓN
Hay diferencias significativas en la clasificación de los pacientes atendidos en el contexto extrahospitalario, en comparación con la clasificación de los pacientes atendidos en el contexto hospitalario. Los operadores de los centros de llamadas que actúan en el ámbito extrahospitalario dependen de manera importante en la capacidad del paciente o de alguna otra persona que permanece en el escenario para trasmitir información vital relativa al paciente durante la estresante situación que tiene lugar en el transcurso de la llamada telefónica. La clasificación extrahospitalaria es especialmente difícil debido a que la persona que llama puede no estar viendo al paciente o es incapaz de efectuar ninguna forma de exploración física.
Muchos sistemas SEM han investigado la asistencia limitante de nivel de técnico de la emergencia prehospitalaria en función del síntoma del paciente considerando al operador del centro de llamadas como el elemento de conexión respecto a la información1,3. Sin embargo, la asistencia SVA limitante no es un problema en todos los sistemas SVA-PUM. Por tanto, la precisión del operador del centro de llamadas del sistema SEM tiene una enorme importancia para que estos sistemas puedan cumplir sus objetivos de rentabilidad económica (tasa baja de clasificación excesiva y cumplimiento de los tiempos de respuesta regulados contractualmente) y de seguridad respecto a los pacientes (tasa baja de clasificación insuficiente) a través del uso adecuado de los recursos y de la priorización de los avisos.
La National Academy of EMD señala en el material formativo que elabora que los niveles determinantes utilizados con el programa informático MPDS deben servir como guía para el desarrollo de la respuesta del SEM y que no están relacionados de manera lineal con la gravedad clínica del paciente21. Sin embargo, se ha señalado que es razonable considerar que si el sistema SEM necesita una respuesta más sólida en función del nivel determinante, entonces lo natural es que el potencial de morbilidad en el paciente sea mayor y también que el nivel determinante bajo represente al paciente con una "gravedad clínica baja". Hasta el momento son pocos los estudios de investigación que se han realizado para verificar si los niveles determinantes MPDS representan realmente la "gravedad clínica" en todo el espectro de determinantes.
Se han publicado varios estudios en los que se ha intentado evaluar si las personas a las que se aplican niveles determinantes alpha son pacientes con gravedad clínica baja7,11,20. Shah et al evaluaron los avisos telefónicos clasificados como de nivel alpha para determinar si estos avisos realmente tenían una "gravedad clínica baja" según los criterios a priori de cualquier paciente evaluado o tratado mediante oximetría de pulso, determinación de la glucemia, desfibrilación, administración de cualquier medicamento o colocación de un catéter intravenoso. En este estudio se observó que algunos avisos clasificados con el nivel determinante alpha cumplían los criterios de inclusión respecto a los pacientes con "gravedad clínica baja"; sin embargo, algunos otros avisos de este tipo no alcanzaban su umbral del 90% de avisos relativos a pacientes que no cumplían los criterios ya señalados19. En un estudio efectuado con seguimiento, estos mismos investigadores también incluyeron a pacientes que fueron trasladados con uso de LRS con el fundamento de que éstos presentaban subjetivamente una "gravedad clínica elevada". Los avisos clasificados con el nivel determinante alpha que alcanzaron el umbral se validaron como realmente identificativos de la definición propuesta por los autores para los pacientes con "gravedad clínica baja", incluyendo los que no fueron trasladados con uso de LRS20. En un estudio similar, Michael y Sporer, de San Francisco, utilizaron criterios similares para la identificación de los pacientes con "gravedad clínica elevada" en su sistema. Observaron que ninguno de los determinantes del nivel alpha alcanzó el umbral de los pacientes con gravedad clínica baja en su sistema11. El grupo de San Francisco también incluyó las maniobras sobre la vía respiratoria en su definición de "gravedad clínica elevada". No obstante, es difícil comparar estos resultados contradictorios debido a las diferentes características de los sistemas SEM. Específicamente, en el grupo de San Francisco no hubo ninguna opción para el traslado por unidades de SVB, lo que pudo introducir un sesgo en sus resultados hacia una asistencia más de tipo SVA debido a que en el traslado de los pacientes siempre estuvieron implicados los técnicos de la emergencia prehospitalaria.
Recientemente, Hichey et al han publicado un artículo en el que utilizan una definición distinta de los pacientes con "gravedad clínica elevada" en la que se incluyen características objetivas de los pacientes y otras intervenciones recogidas en la conferencia Neely. Entre ellas, la aplicación de diversos medicamentos y tratamientos correspondientes al SVA, así como el traslado de los pacientes desde el escenario con uso de LRS7.
La definición precisa de lo que constituye un "paciente sin gravedad clínica baja" o con necesidad médica es controvertida y los criterios utilizados anteriormente para ello introducen ciertos sesgos debido a que hay grandes variaciones en la práctica clínica extrahospitalaria entre los diferentes sistemas SEM. Con el uso de estos criterios los sistemas más conservadores tendrán menos pacientes con "gravedad clínica elevada", mientras que los que aplican protocolos más liberales tendrán más pacientes de este tipo. Sin embargo, esta diferencia no se traduce en una desigualdad en las proporciones de los pacientes con gravedad clínica elevada. En el estudio de Hinchey se utilizaron criterios definidos de manera más estricta para la evaluación de los pacientes con gravedad clínica elevada, lo que puede ser un parámetro más válido de la gravedad clínica de los pacientes debido a que según estos criterios serían excluidos los pacientes que simplemente recibieron un tratamiento por vía intravenosa (i.v.) o glucosa, sin intervenciones de otro tipo.
Los aspectos relacionados con los parámetros apropiados de necesidad han quedado subrayados recientemente en la declaración de consenso efectuada en la conferencia NAEMSP Neely, en la que la conclusión básica fue que no había consenso en este parámetro. La única intervención acerca de la que hubo un acuerdo universal en el grupo respecto a que podría constituir un "parámetro adecuado de evolución" en la evaluación de los criterios de clasificación aplicados en el centro de llamadas fue la intervención realizada con medios aéreos10.
No obstante, sí que ha habido un acuerdo en todos estos estudios en el sentido de que la asignación correcta de un nivel de gravedad clínica del paciente puede ser más importante que la validez del SECP. En un estudio previo en el que se evaluó la precisión del centro de llamadas respecto a los avisos correspondientes a parada cardíaca en nuestro sistema, el operador del sistema SEM presentó una sensibilidad del 68% respecto a la identificación de los pacientes con parada cardíaca. Sin embargo, cuando en los datos únicamente se evaluó si el aviso había recibido una clasificación de "prioridad alta", el operador alcanzó un nivel de sensibilidad del 97,9%5.
En nuestro estudio decidimos investigar únicamente si el nivel determinante presentaba una tendencia respecto al traslado con uso de LRS desde el escenario. Tras la revisión de los resultados se consideró que esta estrategia puede ser un marcador sustituto de la gravedad clínica sencillo y de la aplicación fácil. El uso de LRS como marcador sustituto de la gravedad clínica está apoyado adicionalmente por los resultados obtenidos por Hinchey. Al comparar la cohorte de pacientes clasificados como con "gravedad clínica elevada" con las proporciones de pacientes trasladados con uso de LRS, no hubo diferencias estadísticamente significativas entre las distintas poblaciones, con independencia de que algunos pacientes con "gravedad clínica elevada" pudieran no haber sido trasladados con uso de LRS y con independencia también de que solamente una proporción de los traslados realizados con uso de LRS cumplió la definición de "gravedad clínica elevada". La homogeneidad de estas proporciones se puede explicar a través de razones múltiples, incluyendo la necesidad de los técnicos de la emergencia prehospitalaria menos experimentados de trasladar a un paciente con uso de LRS a pesar de que por definición hubiera sido clasificado como con "gravedad clínica baja", o la sensación de los técnicos de la emergencia prehospitalaria más experimentados que no estaba justificado el traslado con uso de LRS en los pacientes con "gravedad clínica elevada". Esta homogeneidad también podría significar que un técnico de la emergencia prehospitalaria no se dio cuenta de que un paciente necesitaba realmente el traslado con uso de LRS o bien que el paciente mejoró sustancialmente mientras era atendido por los técnicos de la emergencia prehospitalaria. No obstante, la similitud en estas proporciones sugiere que el uso de LRS permite estimar la "gravedad clínica" y puede ser utilizado razonablemente para ello, al menos en nuestro sistema SEM, debido a que en ambos casos se alcanzaron proporciones similares.
Otros problemas relativos a la metodología en la fiabilidad del aviso son los referentes al grado de cumplimiento de los protocolos implementados en los centros de llamadas. A pesar de que los diferentes sistemas SEM utilizan el mismo sistema MPDS, hay una amplia variabilidad en el grado de cumplimiento de los protocolos.
En el MPDS se recogen criterios estrictos relativos a la certificación de "centro de excelencia". Estos criterios son la garantía del cumplimiento en las entradas apropiadas de los casos, los síntomas principales, las preguntas clave, las instrucciones hasta que llega físicamente el SEM, las instrucciones posteriores al aviso y los códigos de aviso. Parece razonable que un sistema que sea más estricto y que utilice protocolos de cumplimiento ofrezca una fiabilidad mayor en lo relativo a la asignación de los niveles determinantes; sin embargo, no hay datos suficientes para apoyar esta conclusión.
LIMITACIONES
Nuestro estudio se realizó de manera retrospectiva, pero los datos se recogieron en tiempo real y, por ello, no tendría que haber diferencias con respecto a la situación en la que los datos se hubieran obtenido de manera prospectiva. Por otra parte, la naturaleza retrospectiva del estudio puede tener utilidad debido a que puede reducir el efecto Hawthorne en el sentido de que los operadores prestan una atención mayor a la idoneidad de los avisos atendidos debido a que son conscientes de que se está realizando un estudio acerca de ellos22.
El centro de llamadas evaluado no era todavía un "centro de excelencia" mientras se realizó el estudio; sin embargo, en ese momento se estaba trabajando activamente para conseguir la certificación y había grados elevados de cumplimiento de los protocolos correspondientes a los centros de llamadas.
Hubo una proporción considerable de pacientes en la que no se estableció un nivel determinante final. En su mayor parte, estos pacientes correspondieron a avisos que procedían de la policía o de otras agencias de seguridad pública. La proporción de pacientes que fueron trasladados desde el escenario con uso de LRS fue mayor que la observada en la población del estudio (el 6,4 frente al 5,4%) y desde el punto de vista estadístico estos pacientes presentaron una probabilidad mayor de ser trasladados con uso de LRS (χ2 = 20,66, 1 grado de libertad; riesgo relativo [RR] = 1,21 [IC del 95%, 1,11-1,31]). Este dato se podría explicar por las solicitudes efectuadas por los profesionales del sistema SEM respecto al envío de recursos adicionales en incidentes graves y a las solicitudes efectuadas por los profesionales de la policía en relación con los pacientes de gravedad mayor implicados en actos de violencia, todo lo cual podría sesgar los datos hacia los niveles determinantes de mayor "gravedad clínica"; sin embargo, no pudimos obtener estos datos. En el momento en que se redactó este artículo se habían añadido procedimientos para garantizar la aplicación de un nivel determinante final en estos avisos.
En última instancia, no pudimos determinar si la decisión del traslado de emergencia desde el escenario hasta el hospital fue válida. Sin embargo, dadas las definiciones de los pacientes con "gravedad clínica elevada" utilizadas en otros estudios, y teniendo en cuenta el consenso Neely respecto a las "maniobras sobre la vía respiratoria" así como los datos recogidos en el estudio de Hinchey, ciertamente parece razonable y más rápido utilizar el traslado desde el escenario con uso de LRS como marcador sustituto de la gravedad clínica de los pacientes en lo relativo a algunas poblaciones atendidas por los sistemas SEM. No obstante, el uso del traslado de emergencia desde el escenario está sometido a un sesgo cuando se comparan los distintos sistemas SEM, debido a las diferencias existentes entre los protocolos, prácticas y aspectos culturales de los sistemas SEM locales.
CONCLUSIONES
Los pacientes que recibieron niveles determinantes elevados por parte de los operadores de los centros de llamadas de los sistemas SEM presentaron una probabilidad mayor de ser trasladados desde el escenario con uso de LRS. El nivel alpha fue el que se acompañó de un riesgo menor de requerir un traslado con uso de LRS. Los niveles bravo y Charlie no presentaron diferencias significativas entre sí, pero ambos se acompañaron todavía de un riesgo bajo de traslado con uso de LRS desde el escenario. Los pacientes a los que se aplicaron los niveles determinantes delta o echo presentaron un riesgo significativamente mayor de requerir un traslado de emergencia desde el escenario. Los pacientes con determinantes echo mostraron una probabilidad 32 veces mayor de requerir el traslado de emergencia desde el escenario, en comparación con la población total de pacientes atendidos por el sistema SEM.
Son necesarios nuevos estudios para definir la necesidad médica y la gravedad clínica de los pacientes a través de la investigación de los avisos clasificados por los centros de llamadas de los sistemas SEM. En los estudios futuros también se debería incluir el grado de cumplimiento de los protocolos de los centros de llamadas como un componente necesario en la evaluación de la fiabilidad o la eficacia de dichos protocolos. Es posible que puedan haber subgrupos importantes en los determinantes bravo y Charlie que permitan diferenciar con mayor claridad la gravedad clínica de los pacientes pertenecientes a estos grupos.
Recibido el 25 de abril de 2007 por parte del Washington Hospital Center, Georgetown University School of Medicine, Department of Emergency Medicine (AGG); la Emergency Medical Services Section, Kansas City Missouri Health Department (MCG, JM, DL); el Truman Medical Center, University of Missouri, Kansas City School of Medicine, Department of Emergency Medicine (MCG); el Metropolitan Ambulance Services Trust Kansas City, Missouri (EG). Revisión recibida el 29 de agosto de 2007; aceptado para publicación el 29 de agosto de 2007.
Presentado en la NAEMSP Conference de 2005, en Sanibel, FL.
Dirección para correspondencia y solicitud de separatas: Alex G. Garza, MD, MPH, FACEP, 2309 Colonel Lindsay Ct, Falls Church, VA 22043.
Correo electrónico: alexgarza@cox.net
doi: 10.1080/10903120701710579