Tradicionalmente, el uso del torniquete ha tenido lugar bajo el principio de primum non nocere, es decir, «lo primero, no causar daño». Se ha considerado que los torniquetes son una herramienta peligrosa en manos de los profesionales de la asistencia prehospitalaria y, generalmente, se han contemplado como un último recurso a utilizar por parte de los técnicos de emergencias sanitarias (TES). La razón de ello ha sido una experiencia de carácter anecdótico en las últimas guerras, en las que los torniquetes se han colocado en ocasiones de manera innecesaria y se han mantenido durante prolongados períodos, causando de esta manera isquemia en los miembros, alteraciones musculares y nerviosas, y gangrena, con necesidad de amputación. Sin embargo, las experiencias más recientes relativas al uso de los torniquetes por parte de profesionales sanitarios militares bien entrenados, tanto en Estados Unidos como en otros países, ha dado lugar a un entusiasmo renovado por el uso de este instrumento en la asistencia militar de emergencia. En los modernos campos de batalla es posible salvar vidas mediante el uso apropiado de los torniquetes en combinación con la evacuación rápida de las víctimas hasta zonas de asistencia definitiva. Los paralelismos con los sistemas de servicios de emergencias médicas (SEM) modernos son obvios y ha llegado el momento de reconsiderar el torniquete como un instrumento valioso que puede salvar la vida de los pacientes cuando es utilizado por los TES actuales que actúan en el ámbito civil.
De la misma manera que cualquier otra forma de tratamiento médico, los torniquetes se acompañan de ciertos riesgos que son inherentes a su uso. Estas limitaciones y complicaciones potenciales se deben abordar antes de recomendar su uso más frecuente por parte de los SEM civiles. Los buenos resultados obtenidos recientemente con los torniquetes en el ámbito militar no deberían dar lugar a un uso irracional y desenfrenado de los torniquetes. Más aún, el uso de los torniquetes por parte de TEM civiles bien entrenados y con una actuación bajo protocolo puede constituir una herramienta adicional de gran utilidad en el arsenal terapéutico de los profesionales de las emergencias prehospitalarias, dado que permiten solucionar problemas difíciles relativos al control de las hemorragias en las extremidades. Las actividades terroristas más recientes han puesto en evidencia la utilidad de los torniquetes en los contextos de desastres. Los desastres, tanto los de origen natural como los causados por la mano del hombre, pueden dar lugar a numerosas víctimas con hemorragia. En las fases iniciales de estos incidentes puede ser necesario que los profesionales de rescate clasifiquen y atiendan a un elevado número de víctimas. Sin embargo, el número de estos profesionales puede ser insuficiente para mantener durante el tiempo necesario una presión directa sobre las heridas que sangran de manera profusa. En estas circunstancias, puede ser apropiado el uso temprano de un torniquete bajo protocolo. Así, la estrategia del torniquete primario, o estrategia de «lo primero el torniquete», puede salvar vidas debido a que permite que los TES interrumpan rápidamente las hemorragias en las extremidades, atiendan a otras víctimas y vuelvan más adelante para evaluar al paciente al que han aplicado inicialmente el torniquete, con posibilidad de retirarlo si las circunstancias son más «estables». Éste es el modelo que está demostrando salvar vidas en los campos de batalla de Irak y Afganistán, y que también se debería considerar para su aplicación por parte de los TES que actúan en el contexto civil.
En este artículo se recoge una revisión de la bibliografía médica centrada en la historia, la fisiología y las complicaciones de los torniquetes, su uso actual y las alternativas que hay para el control de las hemorragias. Más adelante, se aborda el uso de los torniquetes en la asistencia prestada por los SEM en el ámbito civil. A continuación, se exponen las razones por las que los TES pueden aplicar con seguridad y facilidad estos dispositivos en las situaciones que no se contemplan adecuadamente por los protocolos actuales. Finalmente, se propone que los SEM civiles y los organismos relacionados con el cumplimiento de la ley deberían ampliar las indicaciones para el uso de los torniquetes bajo protocolos específi cos.
HistoriaDesarrollo y usos iniciales2El origen del torniquete fue consecuencia de la necesidad de control de la hemorragia durante las amputaciones quirúrgicas realizadas por los cirujanos en el campo de batalla, y su uso se conoce ya desde la antigua Roma. A Ambrose Pare (aproximadamente, 1510-1590) se le atribuye la autoría del término torniquete y también la primera recomendación para el uso quirúrgico de este instrumento. Además, Pare realizó la primera modifi cación conocida del torniquete: colocó un tornillo sobre el vaso principal de una extremidad y lo apretó mediante el incremento de la tensión sobre una correa circunferencial. Aproximadamente, en el siglo xvii William Fabry y Etienne Morel utilizaron un torno con giro sobre un palo, con el objetivo de apretar aún más una banda de constricción. Muchos de los diseños modernos incluyen un dispositivo de torno para facilitar el ajuste de la tensión.
Lister y Esmarch utilizaron torniquetes a mediados del siglo xix para introducir la cirugía «sin sangre». Los avances tecnológicos hicieron que Gushing abandonara los diseños originales del torniquete e introdujera en 1904 un torniquete neumático. Este modelo de torniquete se podía aplicar y retirar con mayor facilidad, y permitía la aplicación de una presión más uniforme sobre el miembro, en comparación con los modelos anteriores. A mediados del siglo xx el uso de torniquete se convirtió en una medida rutinaria en la cirugía sobre las extremidades para la obtención de «campos quirúrgicos sin sangre».
El torniquete en los primeros auxiliosEl uso del torniquete en el campo de los primeros auxilios ha sido controvertido a lo largo de muchas generaciones. Los torniquetes han estado incluidos durante mucho tiempo en los equipos de primeros auxilios, aunque muchos cirujanos que los utilizan de manera entusiasta en sus intervenciones quirúrgicas han suscrito el principio de que «el torniquete no desempeña ninguna función como elemento de primeros auxilios»2. Se consideraba que los profesionales asistenciales civiles no eran capaces de utilizar con seguridad o efi cacia este dispositivo, y también han existido experiencias militares previas de lesiones causadas por el uso inapropiado del torniquete en miembros con hemorragia3. Los manuales más recientes de la American Heart Association y la Cruz Roja Norteamericana reflejan esta fi losofía. A pesar de que reconocen el papel clave que desempeñan los torniquetes en el control de la hemorragia, las directrices de primeros auxilios del National First Aid Science Advisory Board correspondientes a 2005 recomiendan únicamente el uso de medidas de compresión directa y de vendajes de compresión (con vendas elásticas) para la interrupción de la hemorragia, antes de que acudan los profesionales del SEM4.
Consideraciones militaresEl torniquete tiene una rica tradición histórica en la medicina militar, a diferencia de lo que ocurre con el uso de este instrumento en el ámbito civil. Los torniquetes fueron incluidos en los equipos quirúrgicos de la guerra civil norteamericana5 y la falta de aplicación de un torniquete a un general del ejército confederado pudo haber influido en el resultado de la guerra y, por tanto, en la historia estadounidense6. Paradójicamente, es posible que la ambivalencia respecto al torniquete se originara en esta misma guerra: la colocación de un torniquete durante un período prolongado hasta la asistencia definitiva dio lugar con frecuencia a complicaciones sistémicas graves. Este hecho hizo que algunos cirujanos de aquella época consideraran que era más seguro dejar que el miembro sangrara, más que colocar un torniquete sobre él7.
Los torniquetes han constituido un elemento están-dar en los equipos de medicina militar, aunque también ha habido un rechazo a utilizarlos, excepto en las circunstancias más extremas. En la década de los sesenta hubo incluso iniciativas para eliminarlos de los equipos médicos y de los currículos formativos de los profesionales de la sanidad militar2.
Mabry describe un ciclo en el que el torniquete fue inicialmente bienvenido en el ámbito militar, aunque al poco tiempo perdió popularidad debido a la percepción de su utilización inadecuada, al mismo tiempo que muchas personas que podrían haber sido salvadas fallecieron a consecuencia de hemorragias potencialmente controlables7. Este ciclo se ha repetido hasta que el análisis de los datos de mortalidad correspondientes a la guerra de Vietnam dio lugar a un interés renovado por el uso del torniquete. En este análisis se señaló que se podría haber evitado un porcentaje importante de víctimas de combate en el caso de que se hubiera utilizado un torniquete. En uno de los estudios realizados a este respecto, se estimó que la aplicación apropiada y a tiempo de un torniquete habría salvado la vida de 105 (38%) de un conjunto de 277 soldados que fallecieron debido a hemorragias arteriales en las extremidades8.
La experiencia más reciente ha reforzado esta tendencia hacia el uso más liberal del torniquete en el contexto militar9-11. Las técnicas modernas de combate dan lugar a tasas elevadas de traumatismos en las extremidades, lo que —en combinación con el reconocimiento de que muchas de las personas que fallecen por heridas en el combate podrían haber sobrevivido si se hubiera utilizado un torniquete para interrumpir la hemorragia— constituye el fundamento para el uso del torniquete en las condiciones modernas de combate12. Sebesta, que ha detallado su experiencia como cirujano en un hospital militar de apoyo de combate, señala que «los torniquetes representan un tratamiento esencial, en función de la experiencia más reciente obtenida en Irak»9.
Este fundamento queda reforzado adicionalmente por las circunstancias en las que tiene lugar una parte importante de la asistencia prehospitalaria durante un conflicto militar. Las acciones hostiles realizadas por el enemigo, las condiciones ambientales desfavorables, los tiempos frecuentemente prolongados de traslado de las víctimas a los puestos de asistencia avanzada, la austeridad de la logística, y la existencia de víctimas múltiples en un contexto de capacidades limitadas de clasificación y de tratamiento son todos ellos elementos que apoyan el uso oportuno de los torniquetes. Hay que tener en cuenta que en algunas ocasiones, poco frecuentes, estas condiciones se dan también en los contextos civiles en los que actúan los SEM.
En la actualidad, los cuerpos de la armada y de infantería de marina estadounidenses incluyen torniquetes en los equipos individuales de primeros auxilios de soldados e infantes de marina, y forman a estos combatientes para que los puedan utilizar adecuadamente13,14. El recordatorio que se utiliza en el contexto del soporte vital traumatológico prehospitalario (SVTPH) de la armada es actualmente «MARCH» (hemorragia masiva [massive bleeding], vía respiratoria [airway], respiraciones [respirations], circulación [circulation] y traumatismo craneoencefálico [head Injury]), más que el de «ABC» (vía respiratoria [airway], respiración [breathing] y circulación [circulation]), en reconocimiento del hecho de que la amenaza principal para la supervivencia en el campo de batalla es la hemorragia masiva y que este problema se debe atender de manera rápida9.
No obstante, a pesar de los cambios introducidos, según un informe relativo a la guerra de Irak, la aplicación correcta de un torniquete hubiera permitido evitar más del 50% de los fallecimientos debidos a una hemorragia aislada en una de las extremidades11. No se sabe el número de pacientes con lesiones multisistémicas en los que se colocaron torniquetes, ni tampoco si esta intervención mejoró o empeoró su evolución15. La realización de nuevas revisiones acerca del uso del torniquete en los escenarios de combate permitiría documentar con mayor detalle estos resultados.
Uso del torniquete por parte de los SEM en el contexto civilHa existido una tendencia hacia la liberalización del uso del torniquete en los sistemas SEM civiles, aunque no sin controversia. En la actualidad, la mayor parte de los sistemas SEM todavía utiliza el torniquete como último recurso, bajo protocolos que recomiendan la compresión directa, el vendaje compresivo, la aplicación de puntos de presión, la elevación y la aplicación de frío como medidas principales de tratamiento de las hemorragias graves en las extremidades. De estas medidas, solamente la compresión directa se puede recomendar en función de la evidencia existente4. La declaración de consenso más reciente de la National Association for EMS Physicians relativa al cuidado de las heridas en las situaciones de retraso o prolongación del traslado de la víctima recomienda el uso de torniquete solamente en casos de amputación16.
A pesar de la amplia experiencia con los torniquetes que hay en los servicios médicos militares estadounidenses y de otros países, los sistemas docentes más recientes de los SEM civiles no han aceptado de manera plena este instrumento que puede salvar las vidas de las víctimas17. Así, muchos sistemas SEM no permiten que sus tripulaciones lleven torniquetes consigo. Por desgracia, este hecho puede obligar a la improvisación de un torniquete en circunstancias en las que es necesario su uso. Los torniquetes improvisados tienen una menor posibilidad de ser efi caces10 y también se acompañan de una incidencia mayor de complicaciones neurovasculares.
La experiencia positiva con los torniquetes en el campo de batalla es un dato prometedor en lo relativo a la asistencia traumatológica que prestan los SEM civiles: los protocolos militares modernos relativos al uso de los torniquetes se pueden incorporar con facilidad en los sistemas de SEM civiles.
Fisiología, complicaciones y uso seguro de los torniquetesFisiologíaLos torniquetes arteriales actúan a través de la compresión del músculo y de otros tejidos que rodean a las arterias de las extremidades, lo que hace que se produzca un colapso de la luz de dichas arterias con interrupción del flujo distalmente al torniquete. La tensión o la fuerza necesarias para que un torniquete comprima la arteria depende del tamaño de la extremidad y de la anchura del propio torniquete. En general, cuanto mayor es las circunferencia de una extremidad, mayor es la tensión que es necesario aplicar18. Característicamente, para una tensión dada, los torniquetes más anchos son más efi caces para interrumpir el flujo sanguíneo arterial, en comparación con los torniquetes estrechos19.
ComplicacionesEl torniquete es un método bien aceptado para la cirugía «sin sangre» de las extremidades, aunque se ha asociado a complicaciones locales y sistémicas (tabla 1). El uso quirúrgico temprano de los torniquetes dio lugar al reconocimiento de que el diseño inadecuado del torniquete o su aplicación excesivamente prolongada (más de 1,5-2 h) podía causar lesiones musculares, nerviosas y vasculares, con un síndrome denominado parálisis del torniquete. Además, también es conocida la lesión isquémica irreversible del miembro en los casos en los que el torniquete se mantiene colocado durante más de 6 horas; en estas circunstancias se recomendó inicialmente la amputación del miembro por encima del nivel del torniquete, en lo que todavía constituye un principio quirúrgico básico2.
Tabla 1. Posibles complicaciones por el uso de torniquetesa
El tiempo de aplicación del torniquete (es decir, el tiempo total durante el que se puede interrumpir con seguridad el flujo sanguíneo arterial distalmente al torniquete) es un aspecto controvertido. La evidencia obtenida en estudios realizados con animales de experimentación demuestra que el uso de un torniquete durante tan sólo unos pocos minutos induce alteraciones en la fisiología muscular y nerviosa, así como también efectos sistémicos. En estos estudios se demostró que al cabo de 1 h no había evidencia de lesión muscular, mientras que al cabo de 2 h de isquemia se produjo una elevación de las concentraciones de ácido láctico y de creatina fosfocinasa, lo que sugiere la presencia de lesión muscular21.
La mayor parte de las directrices quirúrgicas y la mayoría de los resultados obtenidos en estudios de tipo clínico recomiendan un tiempo operativo de torniquete no superior a los 60-90 min con el objetivo de que el uso de este método sea seguro. Un límite alto del tiempo de torniquete que se puede considerar como una «guía útil» es el de 2 h20. Los pacientes de edad avanzada, con enfermedades vasculares y con lesiones traumáticas muestran un riesgo mayor de complicaciones, incluyendo las lesiones nerviosas y musculares. Se han observado lesiones nerviosas al cabo de tan sólo 30 min de tiempo de torniquete. El músculo, especialmente el que queda directamente por debajo del torniquete, muestra lesiones al cabo de 1 h, aunque la mionecrosis real parece tener lugar solamente a partir de las 3 h22. El denominado síndrome postorniquete (debilidad, parestesias, palidez y rigidez) es frecuente, aunque suele desaparecer al cabo de aproximadamente 3 semanas23.
La experiencia militar reciente apoya la seguridad de estos tiempos de torniquete breves en los pacientes atendidos en el contexto prehospitalario9-11. Chambers et al consiguieron el rescate del miembro en 11 de 14 (79%) pacientes con lesiones arteriales, a pesar de un tiempo de torniquete total promedio de 2 h24.
Todas las complicaciones conocidas de los torniquetes parecen empeorar con los tiempos de torniquete prolongados. Por desgracia, la tradición ha hecho que, una vez colocados, los torniquetes se dejan en su posición hasta que son retirados por un médico. Posiblemente, esta medida se aplicó inicialmente debido a que el aflojamiento y la apretadura repetidos de un torniquete dan lugar a un incremento de la pérdida de sangre. A pesar de que estos «intervalos de reperfusión» son controvertidos (se exponen con detalle más adelante), el protocolo que proponen los autores de este artículo (avalado por la doctrina militar actual) recomienda que los TES lleven a cabo una revaluación de la necesidad del mantenimiento del torniquete y de su posible retirada antes de llegar con la víctima al hospital.
El uso del torniquete también puede dar lugar a complicaciones venosas, tales como el empeoramiento de una hemorragia venosa o la tromboembolia venosa (TEV). Una de las críticas principales que han recibido los torniquetes es que, si no se aplican adecuadamente, los torniquetes pueden incrementar realmente la hemorragia al ocluir el retorno venoso en pacientes en los que no se ha conseguido una interrupción completa del flujo arterial. La trombosis se puede deber a la estasis venosa durante el uso del torniquete. Más tarde, antes o después del uso del torniquete, los coágulos formados pueden presentar embolia hacia la circulación pulmonar. La función de los torniquetes respecto a la inducción de trombosis venosa y embolia pulmonar no ha sido aclarada. Se ha señalado que el uso del torniquete durante la cirugía incrementa la incidencia de TEV; sin embargo, otros autores han señalado que esta complicación es consecuencia de la propia cirugía, más que del uso del torniquete25-27.
Los vendajes elásticos o de compresión también han sido criticados debido a que pueden incrementar la hemorragia y la incidencia de estasis venosa y TEV. Una desventaja adicional es el hecho de que si se colocan con demasiado celo se pueden convertir en un torniquete arterial encubierto.
Otra complicación del uso del torniquete ha sido el síndrome compartimental. En la mayor parte de los casos se ha considerado que este síndrome se debe a la lesión que obliga al uso de un torniquete, más que al uso del torniquete en sí mismo, excepto en las situaciones de isquemia inducida por la aplicación excesivamente prolongada de un torniquete (más de 3 h) o de aplicación de un torniquete con una compresión excesiva23.
El mantenimiento de un torniquete durante un período excesivo puede dar lugar a alteraciones sistémicas del equilibrio acidobásico. La isquemia en el miembro causa acidosis láctica en los tejidos distales al torniquete. Tras la liberación del torniquete, la reperfusión de la extremidad transporta el ácido láctico y los radicales libres hacia la circulación central, un síndrome que se denomina lesión por isquemia-reperfusión (ischemia-perfusion injury). La hiperpotasemia y la acidosis sistémica pueden dar lugar a arritmias cardíacas, entre otros problemas. La experiencia clínica relativa a los efectos metabólicos sistémicos que conlleva la liberación del torniquete es contradictoria y puede depender de la técnica anestésica. En un estudio no se demostró ninguno de estos resultados tras un tiempo de torniquete de 1-3 h, en un grupo de ancianos intervenidos mediante cirugía ortopédica28, mientras que en otro estudio se observaron modifi caciones signifi cativas en el pH, la presión del oxígeno en sangre arterial (PaO2), la presión del dióxido de carbono en sangre arterial (PaCO2) y las concentraciones arteriales de lactato y potasio tras la liberación del torniquete29.
Hay evidencia plena de la aparición de hipertensión y del incremento de la presión venosa central tras la aplicación del torniquete durante la cirugía, aunque estas complicaciones podrían estar relacionadas con la propia intervención: la elevación y la compresión de la extremidad para crear un campo quirúrgico sin sangre dan lugar a la autotransfusión de la sangre de la extremidad hacia la circulación central30. Esta eventualidad no es frecuente cuando el torniquete se utiliza en el escenario de un accidente.
Otras modificaciones sistémicas, como la aparición de una respuesta inflamatoria sistémica y de un incremento de la actividad fibrinolítica, parecen ser transitorias y carentes de signifi cación clínica31,32.
El dolor asociado al torniquete es un problema importante. Algunos autores han señalado que los torniquetes pueden causar un «dolor atroz»33 a pesar de su aplicación apropiada. Sin embargo, en un estudio se observó que un grupo de voluntarios conscientes y no anestesiados en los que se colocaron torniquetes hinchados hasta 100 mmHg por encima de su presión sistólica, toleraron el torniquete durante 25 min en su antebrazo y durante 18 min en la parte superior del brazo34. No se ha demostrado que las presiones inferiores, suficientes únicamente para interrumpir la hemorragia, se puedan tolerar durante más tiempo. Quizá, a consecuencia de su mayor circunferencia, las extremidades inferiores muestran tiempos promedio de tolerancia al dolor superiores, de alrededor de 30 min35. No obstante, es evidente que en la mayor parte de los pacientes conscientes en los que se utiliza un torniquete es necesaria la administración de un analgésico36.
Uso prehospitalario seguroEl uso prehospitalario seguro de un torniquete depende de diversos factores y está recogido en protocolos específicos y de carácter conservador que defi nen sus indicaciones, los métodos de aplicación y retirada, y los tiempos de mantenimiento o aplicación. Al igual que en otros contextos, la formación regular y protocolizada de los profesionales de la asistencia prehospitalaria es clave. El perfil de los protocolos seguros y efectivos relativos al uso prehospitalario del torniquete se puede extrapolar a partir de la importante experiencia reciente que hay con estos dispositivos, tanto en el contexto quirúrgico como en el ámbito militar.
Los factores básicos relativos al uso seguro del torniquete son: diseño del torniquete, zona de aplicación, tensión con la que se aplica y tiempo de aplicación.
En lo que se refiere al diseño del torniquete, es bien conocido el hecho de que los torniquetes más anchos y con bordes redondeados (más que finos) son mejores para limitar la lesión de las estructuras subyacentes. El torniquete se debe fabricar con un material uniforme y liso, y se sabe que los refuerzos de alambre predisponen a la aparición de lesiones vasculares directas debido a que bajo los propios alambres tiene lugar la aplicación desigual de la presión37. En lo relativo al torniquete neumático, teóricamente es ideal el manguito utilizado para determinar la presión arterial debido a que aplica una presión uniforme sobre una superficie grande. Sin embargo, su uso práctico está limitado en cierta medida por su tamaño y su peso, así como por la imposibilidad de mantenimiento de presiones elevadas durante períodos prolongados. También es difícil colocar con seguridad este tipo de manguito sobre un muñón residual corto, en los casos de amputación traumática.
En la mayoría de los manuales quirúrgicos se recomienda la colocación del torniquete en la parte más gruesa del miembro, con objeto de maximizar la cantidad de tejido sobre el que se aplica la presión, minimizando, al mismo tiempo, la presión necesaria para interrumpir el flujo arterial y, por tanto, el riesgo de lesión de la piel, el músculo, los nervios y los vasos subyacentes. Esta medida también puede limitar el dolor asociado al uso del torniquete, aunque en algunos estudios no se ha llegado a esta conclusión33,38.
En cualquier caso, los profesionales de los SEM han sido formados tradicionalmente para colocar el torniquete inmediatamente por encima de la lesión, evitando siempre su aplicación sobre una articulación39. Esta recomendación de una colocación más distal procede, probablemente, de la preocupación por la necesidad de una amputación tras el tratamiento definitivo. El objetivo es el de preservar la mayor longitud posible del miembro. Sin embargo, cuando el diseño del torniquete y el tiempo de su aplicación son los apropiados, es preferible la colocación más proximal en la porción más voluminosa de la extremidad debido a que se acelera la aplicación, se minimiza la lesión por compresión de los tejidos subyacentes y disminuye la posibilidad de que aparezcan múltiples puntos de hemorragia en zonas distales. Cuando se aplica un torniquete hay que utilizar la presión efectiva menor con objeto de minimizar las complicaciones isquémicas subyacentes. El torniquete sólo se debe apretar hasta la presión necesaria para detener la hemorragia.
No hay ningún fundamento para aplicar un torniquete oclusivo en forma de un vendaje con presión alta, colocándolo directamente sobre el vendaje de una herida, debido a que no va a actuar de manera efectiva sobre el fl ujo arterial de la herida en esta localización. Sin embargo, utilizado con un objetivo no oclusivo, se puede aplicar un torniquete de manera efectiva para incrementar la compresión de un vendaje y mantenerlo fijo en su localización, tal como se ha sugerido en una revisión reciente relativa al uso del torniquete40.
Algunos autores han intentado prolongar el tiempo de torniquete mediante el uso de los denominados «intervalos de reperfusión». A pesar de que se recogen en algunos manuales muy populares de primeros auxilios en la naturaleza41,42, estos intervalos carecen de valor práctico en los escenarios prehospitalarios. Se ha demostrado clínicamente que los intervalos de reperfusión reducen las complicaciones únicamente cuando la perfusión se restablece durante 30 min o más43. Así, para ser eficaces respecto a la disminución de las complicaciones isquémicas, también tendrían que facilitar una exsanguinación lenta. Una sugerencia interesante para reducir la lesión de los tejidos situados directamente bajo el dispositivo es el uso de 2 torniquetes adyacentes con uso alternante de uno y otro44.
Cualquier forma de uso de un torniquete debe quedar bien documentada y se tiene que comunicar en los procedimientos de trasferencia asistencial. De esta manera disminuye la posibilidad de que los profesionales asistenciales que reciben al paciente puedan pasar por alto la presencia de un torniquete y mantenerlo así inadvertidamente durante un período prolongado. El tiempo de aplicación debe quedar registrado en la etiqueta de clasificación o bien escrito físicamente en la piel de la víctima, para lo cual se ha sugerido utilizar la frente del paciente. En las tarjetas de clasifi cación hay que anotar cuidadosamente que una víctima es portadora de un torniquete y también el momento en el que se colocó, así como también en el formulario 1380 DD field medical card actual. Uno de los primeros defensores del torniquete recomendó que las víctimas que permanecen inconscientes reciban instrucciones para decir a todos los profesionales que les atienden que son portadoras de un torniquete45. Por esta misma razón, los torniquetes no se deben cubrir nunca. Hay pruebas de que el enfriamiento de una extremidad en una zona distal al torniquete puede reducir las complicaciones46. La colocación de una manta sobre un torniquete puede ser doblemente perjudicial, tanto por el hecho de que calienta la extremidad isquémica como por el hecho de que dificulta la visualización del torniquete. Lo mejor es dejar la extremidad descubierta, excepto en situaciones en las que la temperatura exterior conlleve un riesgo de lesión directa por frío. Si fuera posible, también se debe colocar en la zona del torniquete algún tipo de marcador o señal de color brillante.
Idealmente, el torniquete se debe haber fabricado con este objetivo. Los torniquetes improvisados tienden a aplicar una presión desigual y a menudo poseen bordes cortantes, lo que incrementa el riesgo de lesión tisular subyacente. Son ejemplos de torniquete improvisados no idóneos los cinturones y correas de características similares, que pueden introducirse en la piel y lesionarla directamente. Los fulares (es decir, los vendajes de configuración triangular) y los vendajes elásticos (p. ej., los vendajes ACE®) pueden apelotonarse cuando son apretados con un mecanismo de torno47. A pesar de que estos dispositivos improvisados a menudo se recomiendan en los manuales de primeros auxilios, se debe evitar su uso a menos que no haya ninguna otra opción para detener la hemorragia.
Finalmente, el aspecto más importante se refiere a la minimización del tiempo de torniquete. En la mayor parte de los casos, esto quiere decir el traslado rápido del paciente a un nivel asistencial superior. La comunicación al responsable del traslado en un accidente con víctimas en masa de la presencia de pacientes con un torniquete puede facilitar la prioridad del traslado de éstos a un hospital. En nuestro protocolo no se aplica a ningún paciente con torniquete un código de clasificación inferior al de «amarillo». Además, se pueden utilizar protocolos específi cos para eliminar los torniquetes en los que, tras una revaluación posterior, se determina que ya no son necesarios para el control de la hemorragia.
Alternativas al torniqueteVendajes compresivosLos vendajes compresivos son adecuados para la interrupción de la mayor parte de los casos de hemorragia, tanto si ésta se origina en las extremidades como en otras partes del cuerpo. Uno de los vendajes compresivos comercializados que ya son utilizados por los militares con este objetivo es el denominado «vendaje israelí». Otros vendajes compresivos puede ser improvisados con grandes cantidades de gasa y con una venda elástica que se enrolla alrededor del miembro herido, como se describe en un manual SVTPH reciente39. Estos vendajes actúan sobre el principio de aplicar una compresión para reducir el flujo de sangre a través de los vasos lesionados (principalmente capilares y venas) al tiempo que constituyen un «armazón» sobre el que se puede coagular la sangre. Como ya se ha mencionado previamente, se puede utilizar un torniquete colocado cuidadosamente para comprimir de manera estrecha un vendaje de forma que actúe como un vendaje compresivo, pero solamente cuando la presión que ejerce no es sufi ciente para ocluir el flujo arterial o bien para incrementar la hemorragia venosa distal.
La experiencia con los vendajes compresivos demuestra que, cuando los aplican profesionales experimentados, son útiles para interrumpir todas las «hemorragias de grado moderado» y la mayor parte de las «hemorragias profusas» (81%), según los resultados obtenidos en un estudio. En este estudio también se necesitó un torniquete en un paciente con «hemorragias profusa»48.
Una desventaja importante de este tipo de vendaje es el hecho que para su aplicación se requiere bastante tiempo, y también el hecho de que a menudo requiere más de «un par de manos». Además, debe ser revaluado con frecuencia para comprobar que se ha interrumpido realmente la hemorragia, lo que requiere el acceso a la zona del vendaje y también el uso de una fuente de luz. Es previsible que haya circunstancias en las que no sea posible efectuar estas comprobaciones, y que tampoco haya el tiempo o el personal necesarios para realizarlas. Por el contrario, una vez colocados y apretados para interrumpir la hemorragia, es muy poco probable que los torniquetes modernos pierdan su efectividad. Sin embargo, tras la reanimación puede ser necesario una nueva apretadura del torniquete si la presión arterial de la víctima aumenta en grado sufi ciente como para dar lugar a un fl ujo distal36.
La autoaplicación de un vendaje compresivo adecuado puede ser extremadamente difícil, si no imposible, y ciertamente lleva mucho tiempo. Los torniquetes modernos, incluyendo el modelo utilizado preferentemente en el ámbito militar, han sido diseñados específicamente para su autoaplicación con una sola mano. El objetivo es la autoaplicación rápida para permitir que la víctima pueda continuar su misión, en el caso de que sea capaz de hacerlo físicamente.
Finalmente, puede ser difícil o imposible colocar adecuadamente los vendajes compresivos sobre miembros que han sufrido una amputación parcial o completa.
En resumen, los vendajes compresivos son instrumentos excelentes para el control de la mayor parte de las causas de hemorragia, pero no se pueden utilizar con facilidad en circunstancias en las que hay limitaciones de tiempo y de personal, tras la amputación o en los casos en los que se requiere la autoaplicación. En estas situaciones es mucho más fácil y efectivo el uso de un torniquete.
Agentes hemostásicos tópicosLos agentes hemostásicos tópicos se desarrollaron como respuesta a la demostración de que la hemorragia incontrolada es una fuente importante de mortalidad prevenible en los contextos de combate. Las fuerzas armadas estadounidenses han utilizado varios de estos agentes en acciones de combate recientes en todo el mundo49 y han publicado sus ventajas e inconvenientes en la bibliografía médica50-52.
A pesar de que pueden ser elementos complementarios útiles, los agentes hemostásicos no son tan sencillos de utilizar ni tan efi caces como los vendajes compresivos o los torniquetes. La experiencia en modelos animales ha demostrado que muchos agentes hemostásicos simplemente no actúan con la rapidez o la efi cacia necesarias para interrumpir las hemorragias profusas51. HemCon es un vendaje de gasa impregnada con chitosán, un producto extraído del caparazón de las gambas y que facilita la coagulación. Aunque en la guerra de Irak se consideró que este vendaje había tenido utilidad para la hemostasia en los heridos, la mayor parte de los casos en los que se utilizó correspondió a hemorragias venosas52. Otro agente hemostásico, QuikClot, ha dado lugar a quemaduras y otras complicaciones en los tejidos blandos adyacentes cuando se ha utilizado en la forma en polvo comercializada inicialmente51. Se ha señalado que una nueva formulación de este último producto no da lugar a dicha complicación.
Las heridas pequeñas y profundamente penetrantes, como las causadas por las balas, también son problemáticas en lo que se refiere a los agentes hemostásicos tópicos, que se deben recortar o modificar de alguna otra manera y colocados sobre las heridas en contacto directo con las zonas de hemorragia para conseguir la hemostasia. En el caso del vendaje HemCon, para que el vendaje tuviera efectividad era necesaria su colocación bajo visión directa, incluso las heridas grandes «en cavidades», inmediatamente por encima de la zona de hemorragia51. Finalmente, hay que tener en cuenta que, con excepción de QuikClot, todos estos agentes hemostásicos son caros y perecederos. Los problemas señalados limitan la utilidad de estos agentes y los convierten en elementos de tipo complementario, más que en tratamientos primarios de las hemorragias que tienen lugar en las extremidades a consecuencia de situaciones de desastre o de otros problemas atendidos por los sistemas SEM50.
Agentes hemostásicos sistémicosEn el pasado reciente se han desarrollado y utilizado de manera preliminar agentes hemostásicos sistémicos que potencian la coagulación, especialmente en los pacientes con politraumatismo y que presentan hipotermia, alteraciones de la coagulación y acidosis. Por ejemplo, el concentrado de factor Vila se ha utilizado de manera frecuente y con buenos resultados por parte de los equipos quirúrgicos en Afganistán e Irak9,53.
Las publicaciones relativas al uso hospitalario específico de estos agentes son escasas o nulas54. En la mayor parte de los casos, estos agentes se han utilizado en pacientes con hemorragias cavitarias o viscerales, más que externas, y la posibilidad de su aplicación en las lesiones de las extremidades es desconocida. Además, los agentes actuales son prohibitivamente caros para su uso sistemático por parte de los sistemas SEM y en las situaciones de desastre.
Recomendaciones para el uso de torniquetes en los sistemas SEM civilesSistemas SEM tácticos y policíaLos profesionales de los sistemas SEM tácticos (SEMT), que generalmente son profesionales de la emergencia prehospitalaria, actúan como apoyo de los equipos de armas y tácticas especiales (SWAT, special weapons and tactics) o de los equipos de operaciones especiales que desempeñan su trabajo en el contexto de muchos organismos policiales civiles, desde el nivel municipal hasta el nivel federal. La mayor parte de estos profesionales procede de sistemas SEM civiles y han sido formados en la tradición de evitar los torniquetes. Las tendencias actuales en el contexto de la policía, especialmente en lo que se refiere a su impacto sobre las operaciones SWAT, exige una revaluación de la idoneidad de la aplicación de las prácticas habituales de los sistemas SEM civiles a los entornos policiales y de los SEMT. Los incidentes civiles con armas de fuego se están convirtiendo cada vez más en operaciones de envergadura militar.
Las armas de estilo militar, con proyectiles grandes y de alta velocidad, han proliferado durante los últimos años y se han convertido en las armas preferidas por las mafias, los traficantes de drogas y los grupos terroristas. Ya no es posible asumir que la policía puede «desarmar» con facilidad a los sospechosos a los que debe detener.
En coincidencia con el cambio en la naturaleza de estas armas ha tenido lugar también el cambio en las heridas y las lesiones causadas por su uso. De la misma manera que los militares actuales, la policía utiliza característicamente elementos de blindaje corporal con el objetivo de reducir en la medida de lo posible el incremento de los riesgos a los que se enfrenta en relación con los sospechosos fuertemente armados. Al tiempo que han reducido el riesgo de fallecimiento o de lesiones graves por heridas en el torso, estos blindajes o chalecos blindados no han disminuido el número ni la gravedad de las lesiones en las extremidades como posible causa de muerte en los altercados de ámbito urbano55.
En 1997, 2 ladrones de banco fuertemente armados y con chalecos antibalas trajeron de cabeza a la policía de Los Angeles hasta que pudieron ser heridos mortalmente. Uno de los policías que participó en la operación sufrió una herida en el muslo que dio lugar a una pérdida estimada del 40% de su volumen sanguíneo total; el paciente perdió el conocimiento y casi llegó a fallecer. Si él mismo se hubiera aplicado un torniquete habría podido interrumpir la hemorragia y quizá incluso habría podido seguir apoyando la misión en la que participaba.
Las armas utilizadas por la policía en respuesta a los delincuentes violentos también podrían generar circunstancias en las que se podría demostrar la utilidad del torniquete. Un forense médico señaló que uno de los delincuentes que participaron en el incidente que se acaba de describir falleció debido a heridas en el muslo que causaron exsanguinación. El personal de los sistemas SEM civiles careció de la capacidad o de la voluntad necesarias para acceder al escenario de este incidente56. La familia del sospechoso demandó al ayuntamiento de Los Angeles por su «notoria» falta de asistencia. La aplicación de un torniquete en estas circunstancias, quizá incluso de un torniquete ofrecido a la víctima con instrucciones para que se lo colocara ella misma, podría haber salvado la vida de esta persona57.
Más allá de las armas de fuego, el uso de explosivos y otros elementos por parte de los terroristas está des-dibujando la distinción entre los conflictos militares y los escenarios delictivos civiles. Las estadísticas del Bureau of Alcohol, Tobacco, Firearms and Explosives (ATF) y del Federal Bureau of Investigation (FBI) demuestran que, incluso antes de que las bombas de Oklahoma City y los sucesos del 9 de septiembre hicieran que el terrorismo se convirtiera en una preocupación máxima en Estados Unidos, ya se había producido un elevado número de explosiones por motivos tanto delictivos como «de diversión»58,59.
El modelo civil tradicional de asistencia al politraumatizado, ejemplificado por el concepto de la «hora de oro», va a quedar desdibujado con estos cambios. Los fallecimientos debidos a armas y explosivos de tipo militar muestran una distribución diferente en cuanto a su cronología, en comparación con la experiencia civil traumatológica más típica. La mayor parte de los fallecimientos tiene lugar en las fases muy tempranas, antes de la asistencia hospitalaria; muchos de ellos se deben a exsanguinación60 y la hemorragia en las extremidades es la causa principal de muerte en víctimas que podrían haber sido salvadas12.
Todas estas consideraciones son argumentos a favor del entrenamiento y el equipamiento de la policía para que sus profesionales puedan utilizar torniquetes, tanto sobre sí mismos como en otras personas, tal como ocurre en las tropas militares que actúan en vanguardia. Aunque la disponibilidad generalizada de dispositivos de torniquete entre los «profesionales civiles» puede parecer algo inquietante, tenemos que destacar el hecho de que los soldados individuales han sido capaces de utilizar con buenos resultados estos dispositivos tanto sobre sí mismos como sobre compañeros heridos15. Además, se considera justifi cado que los profesionales de la policía especialmente entrenados utilicen torniquetes sobre víctimas civiles como parte de los primeros auxilios. Ya hay una experiencia importante con la aplicación de cuidados de primera respuesta por parte de los profesionales de la policía, incluyendo la asistencia cardíaca mediante el uso de desfibriladores externos automatizados. Los policías también han sido entrenados para la realización de tareas de clasificación de víctimas en los incidentes con víctimas en masa61. No se han cumplido los malos augurios iniciales respecto al grado de aceptación de estas funciones por parte de los profesionales de la policía62,63.
Clasificación de las víctimas en situaciones de desastre y de víctimas en masaLas lesiones aisladas de las extremidades que causan exsanguinación también se observan en la práctica civil de los sistemas SEM. Se han notificado casos de fallecimientos prevenibles debidos a la incapacidad del personal prehospitalario y de los profesionales hospitalarios para interrumpir la hemorragia en un miembro. En un estudio, el 57% de los pacientes que fallecieron en el área metropolitana de Houston debido a un traumatismo penetrante aislado en una extremidad, presentaba hemorragia en una localización que hubiera podido responder a la aplicación de un torniquete64.
Los acontecimientos del 11 de septiembre de 2001 demostraron que el terrorismo mundial también puede convertirse ahora en un incidente local. Con el terrorismo llegan las armas de efectos masivos. A pesar de que hasta el momento la atención principal se ha centrado en las amenazas biológicas (como el carbunco), químicas y nucleares/radiológicas, los ataques con armas convencionales, explosivos y armas de fuego siguen constituyendo «el tipo más frecuentes de ataque terrorista en la historia moderna»65.
Los datos relativos a las víctimas y las tendencias en la mortalidad en relación con altercados civiles, especialmente en lo que se refiere a las explosiones, han reafirmado los argumentos a favor del uso de torniquetes en el contexto asistencial prehospitalario: aproximadamente, la mitad de las personas afectadas de gravedad presenta lesiones penetrantes en las extremidades66. Este incremento en los traumatismos de las extremidades no se limita a los adultos, las víctimas pediátricas de la violencia también muestran tasas elevadas de lesiones penetrantes en las extremidades, en comparación con las víctimas infantiles de «lesiones no relacionadas con el terrorismo»67.
A través de sus efectos primarios, secundarios y terciarios, los explosivos causan amputaciones totales, amputaciones parciales y heridas penetrantes en las extremidades de las personas afectadas por ellos. Las experiencias recientes en Líbano68, Palestina69, Israel65, Kosovo70, Bali71, Madrid72, Londres73 y otras zonas han demostrado que se puede producir un elevado número de víctimas con lesiones complejas, incluyendo mutilaciones y amputaciones de extremidades, amputaciones parciales y heridas causadas por proyectiles, además de lesiones en la cabeza, la columna vertebral y los distintos órganos.
Se ha destacado el hecho de que estos tipos de episodios combinan los diferentes mecanismos de lesión asociados característicamente a los combates militares con los cortos intervalos entre la lesión y el traslado rápido hacia zonas de tratamiento definitivo que tienen lugar de forma característica en la experiencia traumatológica civil74. En estas circunstancias, muchas víctimas sólo requieren intervenciones muy sencillas por parte de los profesionales de los sistemas SEM: el uso de torniquetes durante breves períodos con objeto de limitar la pérdida de sangre y un traslado rápido para que el paciente pueda recibir una intervención que permita salvar su vida.
El control de la hemorragia tiene utilidad para la supervivencia de las víctimas75. Así, incluso en las que sobreviven a pesar de una hemorragia masiva, la disminución de las pérdidas de sangre y, por tanto, la preservación de la capacidad vital de transporte de oxígeno, reducen complicaciones como el síndrome de la dificultad respiratoria del adulto y el fracaso multiorgánico. Un torniquete que interrumpe de manera completa la hemorragia antes de la reanimación permite maximizar la conservación de los hematíes.
Los profesionales que realizan la clasifi cación de las víctimas o las tripulaciones de los sistemas SEM que acuden a un episodio con víctimas en masa deben ser capaces de actuar con rapidez y mediante la aplicación de intervenciones sencillas que permitan maximizar la supervivencia de las víctimas. El tiempo y el personal necesarios para la colocación de vendajes compresivos pueden alterar la implementación adecuada de los algoritmos de clasificación en los episodios con víctimas en masa. Por ejemplo, en la versión más reciente del manual SVTPH se recomienda un período de 10-15 min de compresión digital directa para interrumpir una hemorragia39. Claramente, esta medida carece de valor práctico o es imposible en muchas situaciones de desastre. Además de las heridas penetrantes en las extremidades, las que se localizan en la cabeza y el torso también pueden exigir una estabilización inmediata. La presencia de lesiones múltiples y graves hace que las medidas para el control de la hemorragia que requieren una gran cantidad de tiempo se conviertan en un lujo inasequible.
En estas circunstancias, los profesionales de los sistemas SEM deben tener acceso a los torniquetes arteriales y deben estar formados para su uso. Es imprescindible la implementación de un protocolo que recomiende el uso de los torniquetes como primera medida, más que como último recurso. La colocación de un torniquete en una extremidad con hemorragia (con anotación del momento de su aplicación) seguida de la atención a la víctima siguiente permite a los profesionales asistenciales la interrupción inmediata de hemorragias que, de otra manera, contribuirían a un cuadro de shock hemorrágico e incluso podrían causar el fallecimiento de la víctima. En la actualidad, los cursos formativos en soporte vital avanzado traumatológico reconocen la necesidad de interrumpir las «hemorragias externas obvias» durante la evaluación inicial76.
Una vez que se ha realizado la clasificación de todas las víctimas, o bien ha tenido lugar la llegada de recursos adicionales, los profesionales prehospitalarios pueden volver a las víctimas a las que colocaron un torniquete. Ahora se pueden revaluar las heridas y quizá sea posible la eliminación de los torniquetes y su sustitución por vendajes compresivos. Aunque esta estrategia parece constituir una violación de la enseñanza tradicional, en el sentido de que un torniquete colocado en el escenario del episodio se debe mantener hasta que la víctima es trasladada a un hospital, hay circunstancias en las que podemos considerar que sí es razonable (p. ej., en los casos en los que se puede anticipar un retraso del traslado de la víctima o un traslado prolongado). Se han desarrollado algoritmos para la colocación primaria de los torniquetes con revaluación de éstos mediante su conversión en sistemas de hemostasia distintos del torniquete10,77, y estos algoritmos se han utilizado con buenos resultados en el 76% de los casos10.
Los torniquetes son dispositivos muy simples. El personal de seguridad no sanitario, así como cualquier persona de la calle (como los «heridos con capacidad para caminar»), pueden recibir una formación rápida para la aplicación segura y efectiva de estos elementos. Las propias víctimas pueden utilizar incluso de forma efectiva algunos tipos de torniquete en sus propias extremidades heridas78. Los resultados obtenidos en varios estudios realizados en Canadá demuestran que la mayor parte de los modelos comercializados de torniquete se puede aplicar eficazmente en menos de 30-40 s79. A los profesionales se les puede enseñar rápida y eficazmente la aplicación de los torniquetes. Los cursos de soporte vital se han modificado para simplifi car las técnicas que deben aplicar los profesionales que los realizan. Los torniquetes deben formar parte del conjunto de técnicas estándar para el control de la hemorragia. La compresión de los puntos de sangrado y la elevación de los miembros son métodos que se suelen enseñar a la gente de la calle. Posiblemente, estas técnicas no son más sencillas que la aplicación de un torniquete y, a diferencia de lo que ocurre con el torniquete, no se ha demostrado su utilidad terapéutica4.
Uso sistemático de los torniquetes por parte de los sistemas SEMLos torniquetes también pueden tener utilidad en episodios en los que solamente hay una víctima, pero únicamente si los profesionales de los sistemas SEM tienen acceso a los protocolos, la formación y el equipo apropiados. Estos profesionales deben estar familiarizados con las indicaciones y las técnicas relativas al uso de los torniquetes, con el objetivo de evitar un temor inapropiado (e histórico) hacia estos elementos. Los torniquetes son compatibles de manera natural con la estrategia de «rescate y huída» en la asistencia traumatológica, en la que las intervenciones sencillas, rápidas y que salvan potencialmente la vida de las víctimas se combinan con un traslado rápido hacia zonas de asistencia defi nitiva.
El uso de un torniquete para controlar la hemorragia en una extremidad maximiza la capacidad de los profesionales de los sistemas SEM para conseguir la reanimación de un paciente hipotenso mediante el método de «interrupción de la pérdida de sangre». La hemorragia continuada en una extremidad disminuye las posibilidades de una reanimación adecuada. Las perfusiones de líquido por vía intravenosa (i.v.) simplemente diluyen la valiosa hemoglobina transportadora de oxígeno y también los factores de la coagulación63,80.
La estrategia de «lo primero, el torniquete» aplicada a un paciente con lesiones múltiples, le permite al profesional del SEM interrumpir de manera inmediata una hemorragia obvia en una extremidad, de manera que pueda ocuparse a continuación de las prioridades de control de la vía respiratoria y la respiración, que requieren más tiempo. Después del control de estos elementos, el profesional debe volver sobre la extremidad que sangra y puede cambiar el torniquete por un vendaje compresivo.
La colocación de un torniquete también facilita el traslado de los pacientes en el contexto prehospitalario. El personal sanitario no tiene que mantener una compresión digital ni tampoco debe comprobar o reforzar con frecuencia los vendajes, de manera que queda libre para prestar más atención al mantenimiento de los signos vitales, a la canulación i.v. o a la realización de una evaluación secundaria en el trayecto hasta el hospital. En circunstancias más difíciles, como las que tienen lugar en la naturaleza, en las situaciones de desastre y en los contextos de combate, esta ventaja es todavía más importante debido a que los profesionales quedan liberados para realizar otras funciones o para atender a otras víctimas.
También sabemos que los torniquetes improvisados pueden no ser tan seguros como los torniquetes fabricados y comercializados (las combinaciones de vendajes y mecanismos de torno pueden «convertirse» en bandas de constricción47) y a menudo son inefi caces10. Es mejor el uso de un equipo diseñado específi camente para el control de las hemorragias de carácter catastrófico por parte de profesionales formados adecuadamente respecto a su uso, más que el uso de dispositivos improvisados que se deben crear en circunstancias estresantes y posiblemente amenazantes desde el punto de vista físico.
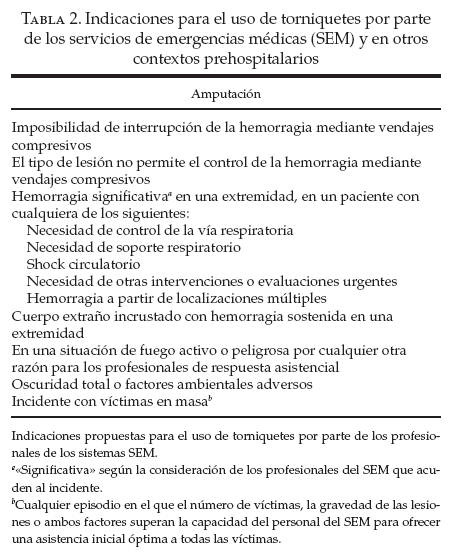
Protocolos para el uso prehospitalario de torniquetes en cuadros de hemorragia grave en las extremidadesIndicacionesLa tabla 2 recoge las indicaciones propuestas para el uso prehospitalario de los torniquetes, incluyendo su uso sistemático por parte de los profesionales de los sistemas SEM en contextos que no corresponden a desastres. Tal como se han presentado en este artículo, el objetivo de los torniquetes es conseguir que el personal prehospitalario pueda detener de manera segura, rápida y efectiva las hemorragias localizadas en las extremidades, liberando así al profesional para que pueda realizar la clasificación y el tratamiento de otros pacientes, o bien para que aborde rápidamente otras cuestiones urgentes en los casos de pacientes como víctimas únicas. Estos fundamentos se pueden aplicar indistintamente a las situaciones de víctimas en masa y a la asistencia de pacientes aislados. Su objetivo es maximizar la eficiencia del profesional de rescate y potenciar la seguridad, tanto del paciente como del profesional durante las fases de clasificación y tratamiento.
Tabla 2. Indicaciones para el uso de torniquetes por parte de los servicios de emergencias médicas (SEM) y en otros contextos prehospitalarios
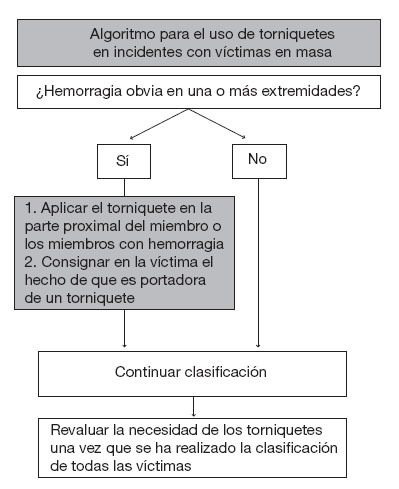
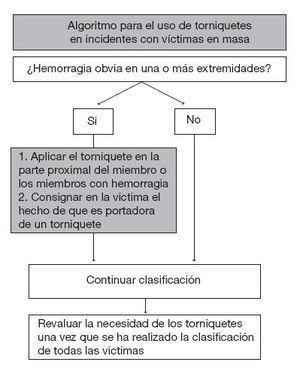
Figura 1. Propuesta de algoritmo para el uso de torniquetes en incidentes con víctimas en masa. Los equipos de clasifi cación deben aplicar los torniquetes a los pacientes que presentan heridas hemorrágicas en las extremidades y, después, deben continuar con el protocolo START (simple triage and rapid transport) o con otros protocolos de clasifi cación similares. También tienen que consignar en la propia víctima el hecho de que es portadora de un torniquete, con objeto de alertar a todas las personas implicadas en su asistencia.
Víctimas en masa y situaciones de desastreEn el entorno militar, el uso de torniquetes durante un episodio con víctimas en masa es una medida bien establecida y su adaptación a la asistencia en las situaciones de desastres civiles se considera algo natural.
La figura 1 muestra un algoritmo que recomienda que lo primero que hagan los profesionales de respuesta es la interrupción de la hemorragia potencialmente masiva: este paso se puede conseguir con facilidad y seguridad mediante un torniquete. La interrupción rápida de una hemorragia en una extremidad minimiza la pérdida de sangre y le permite al profesional encargado de la clasificación actuar con rapidez en otros pacientes. En las situaciones con víctimas múltiples pueden no existir el tiempo o los profesionales suficientes para la aplicación de un vendaje compresivo adecuado.
Tras la finalización de la clasificación y de otros procedimientos de carácter urgente, como la estabilización de la vía respiratoria, los profesionales sanitarios pueden quedar liberados para revaluar la necesidad del torniquete en los pacientes en los que lo han aplicado previamente. La posibilidad de que los profesionales puedan, en circunstancias más tranquilas, revaluar las heridas respecto a la necesidad de mantener el torniquete maximiza la seguridad y la efectividad de esta herramienta. Más adelante se recogen algoritmos para la revaluación y la eliminación de los torniquetes.
Finalmente, con el objetivo de minimizar el tiempo durante el que se mantiene aplicado el torniquete, nuestra recomendación es que en ningún paciente en el que se ha colocado un torniquete se aplique un código de clasificación inferior al de «amarillo» y también consideramos que estos pacientes deben tener prioridad para el traslado. La presencia del torniquete y el momento en el que se aplicó deben quedar marcados de manera destacada en cada paciente.
Uso sistemático de los torniquetes por parte de los profesionales de los sistemas SEM y consideraciones relativas a los profesionales de la policía
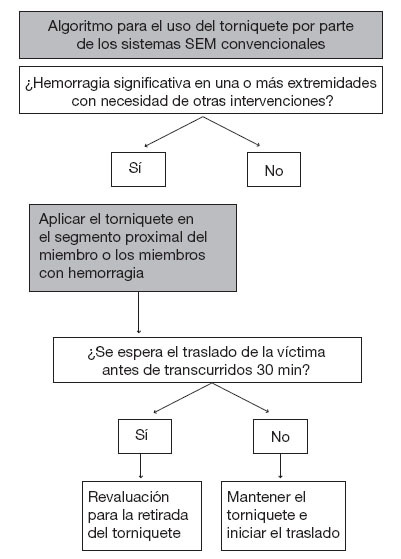
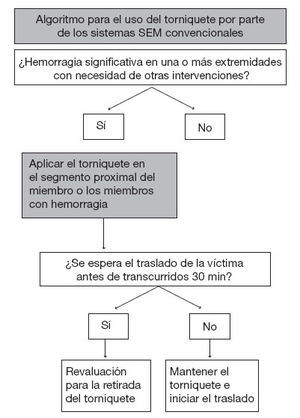
Los protocolos más utilizados respecto a la aplicación de torniquetes por parte de los sistemas SEM limitan de manera estricta el uso de estos dispositivos. El torniquete no es necesario en la mayor parte de las situaciones en las que solamente hay un paciente que presenta hemorragia en una extremidad; en estos casos, suele ser suficiente la aplicación de un vendaje compresivo convencional. Sin embargo, el uso de un torniquete es necesario en los casos de amputación, hemorragia grave, pacientes múltiples o pacientes únicos con hemorragia en una extremidad combinada con problemas urgentes en la vía respiratoria o la respiración, y, debido a ello, los profesionales deben estar bien entrenados para su uso. La fi gura 2 muestra un algoritmo para el uso sistemático, seguro y racional de los torniquetes por parte de los sistemas SEM que actúan en contextos civiles.
Los profesionales de los sistemas SEM tienen la responsabilidad de ofrecer una asistencia sofisticada en su trabajo diario: intervenciones sobre la vía respiratoria, acceso vascular, administración de medicamentos, desfibrilación, etc. Ciertamente, la decisión respecto a la idoneidad de aplicación o no de un torniquete queda dentro del ámbito de su formación y su práctica asistencial. El hecho de permitir a estos profesionales la revaluación y eliminación de los torniquetes, así como el control de hemorragias adicionales que puedan haber, es también simplemente una cuestión de sentido común que requiere únicamente la aplicación de protocolos sencillos y una formación también simple.
El control de la hemorragia es especialmente importante en los pacientes con politraumatismo que requieren intervenciones múltiples y un traslado inmediato. El control rápido de la hemorragia originada en una extremidad mediante la aplicación de un torniquete facilita otras intervenciones y permite el traslado rápido de la víctima a un punto de asistencia defi nitiva, minimizando al mismo tiempo la pérdida de sangre. Nuestra propuesta en los pacientes con lesiones múltiples es permitir que lo primero que hagan los profesionales sea colocar un torniquete para interrumpir inmediatamente la hemorragia, pasando después a atender la vía respiratoria, la respiración y otras prioridades urgentes, en función del protocolo «MARCH» militar. Después de ello, el profesional puede revaluar el torniquete para determinar si todavía es necesario. En los casos en los que el tiempo de traslado es breve y está claramente dentro de los márgenes de seguridad del tiempo de torniquete, está indicado el traslado rápido del paciente sin retirada del torniquete. Cuando se anticipa un retraso del traslado o un traslado prolongado, es necesario intentar sustituir el torniquete por un vendaje compresivo.
También queremos sugerir que se permita a los profesionales de la policía (especialmente a los que actúan en contextos operativos de riesgo alto) que lleven encima torniquetes y que reciban formación para su uso sobre sí mismos, sobre sus compañeros y sobre otras víctimas, con el objetivo que puedan interrumpir hemorragias graves en las extremidades mientras esperan la llegada de los profesionales de los sistemas SEM.
Figura 2. Propuesta de algoritmo para el uso de torniquetes por parte de los sistemas SEM convencionales. La hemorragia en los pacientes con las indicaciones que se recogen la tabla 2 se interrumpe mediante un torniquete colocado de manera primaria. Si lo permitieran el tiempo, la situación clínica y el número de profesionales que actúan en el incidente, en primer lugar se debe intentar un vendaje compresivo.
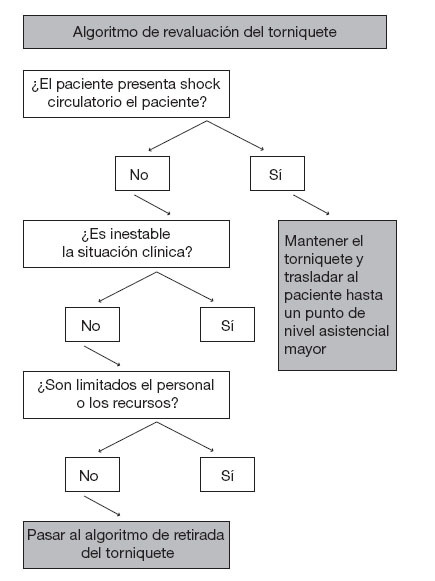
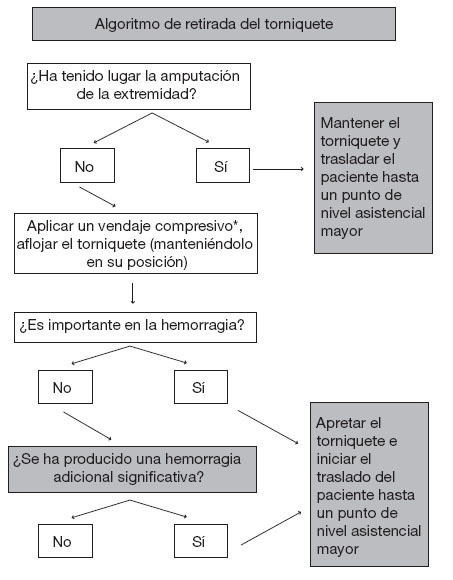
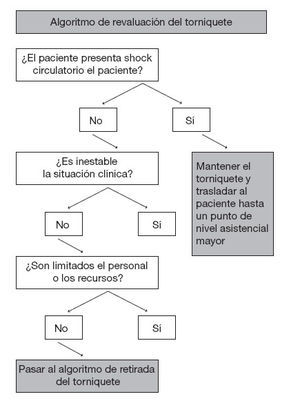
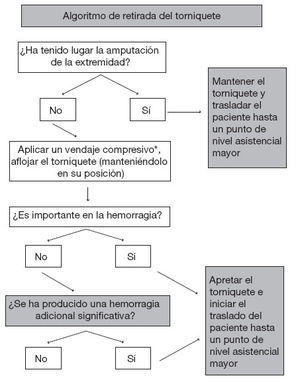
Revaluación y retirada de los torniquetesEn las discusiones anteriores relativas al uso de torniquetes en el contexto prehospitalario se recomendaba característicamente mantener los torniquetes hasta que los retirara un médico, con independencia del tiempo transcurrido desde su colocación; no obstante, en ocasiones se aconsejaba el aflojamiento intermitente de los torniquetes para facilitar intervalos breves de reperfusión en los pacientes en los que era necesario un traslado prolongado. Personalmente, rechazamos ambas estrategias. En función de la evidencia que hay en este momento, tanto la revaluación segura de la necesidad del torniquete como su retirada en el propio escenario del incidente se pueden llevar a cabo a través de unos protocolos y una formación sencillos y estandarizados. Las figuras 3 y 4 muestran algoritmos propuestos para la revaluación de la necesidad del mantenimiento del torniquete y para su retirada, respectivamente.
Figura 3. Pasos a dar para determinar la necesidad de mantener el torniquete. El torniquete no se debe retirar si la situación es inestable o en el escenario no hay el personal o el equipo necesarios para colocar un vendaje compresivo adecuado y controlar la herida para descartar la recidiva de la hemorragia.
Figura 4. Algoritmo para la retirada del torniquete en el escenario del incidente. Se debe aplicar un vendaje compresivo (*con uso de un agente hemostásico tópico si existiera y fuera necesario). Se afl oja el torniquete pero se mantiene en su posición y se vigila la herida. Si se produjera una nueva hemorragia, se aprieta el torniquete para interrumpirla.
Líneas futurasMejoras en el diseño de los torniquetesEn el diseño de los torniquetes se pueden introducir múltiples modificaciones para mejorar su eficacia y seguridad en la asistencia prehospitalaria y en las situaciones de desastre. Por ejemplo, los torniquetes curva-dos, que se ajustan a la confi guración redondeada natural de una extremidad mejor que los torniquetes rectangulares rectos, permiten conseguir la hemostasia con presiones menores y posiblemente se puedan mantener durante períodos más prolongados20.
El almohadillado en la parte interna del torniquete con una capa doble de vendaje, tal como en los vendajes elásticos (stockinettes) o en las escayolas almohadilladas, reduce la lesión cutánea que pueden causar estos dispositivos81. En los modelos de torniquete no neumáticos se puede incorporar un almohadillado adicional para reducir el riesgo de lesión de la piel. Otras modificaciones sencillas y potencialmente efi caces en el diseño son el ensanchamiento de la correa de nailon que se utiliza en la mayor parte de los modelos nuevos, y la fabricación de los torniquetes en colores brillantes para hacerlos más llamativos.
Finalmente, es posible incorporar elementos de microelectrónica para maximizar tanto la efectividad
Protección de los tejidosLa lesión por isquemia y reperfusión (LIR) es una complicación conocida del uso prolongado de un torniquete y de la liberación de radicales libres y otros compuestos tras su retirada.
En un estudio reciente en el que se utilizaron n-acetil-cisteína y medidas de preacondicionamiento no se obtuvieron buenos resultados82, pero a medida que se incrementen nuestros conocimientos acerca de este proceso podemos prever que los profesionales de la asistencia prehospitalaria van a tener acceso a compuestos o técnicas que puedan reducir la LIR y mejorar así los resultados obtenidos con los torniquetes aplicados en los miembros.
Investigación y creación de registrosEs necesaria una revisión de las indicaciones actuales y futuras de los torniquetes para la mejora continua de los protocolos relativos a éstos. Los comités de tumores, los registros de lesiones y traumatismos, y otros sistemas de información de diseño prospectivo han incrementado el conocimiento clínico de diferentes enfermedades. Es necesario potenciar la creación de registros similares respecto al uso de torniquetes, que se podrían implementar de manera especialmente sencilla con uso de los datos procedentes de la experiencia militar más reciente. Estos registros tendrían utilidad para refi nar los protocolos e incrementar la seguridad futura de los torniquetes. Debido a diversas consideraciones éticas y clínicas, no es probable que sean factibles los ensayos clínicos realizados con control acerca del uso prehospitalario de los torniquetes. En el anexo 1 se muestra un formulario de recogida de datos para su aplicación en un registro de torniquetes.
PediatríaNo se han publicado estudios acerca de la experiencia prehospitalaria con torniquetes para el control de la hemorragia en los niños. Tal como se ha señalado previamente, las víctimas pediátricas de la violencia a menudo presentan los mismos patrones de lesión que los adultos; así, en los niños también puede estar indicado el uso de torniquetes con el objetivo de un control rápido de las hemorragias en los miembros. Para conseguir niveles máximos de seguridad y utilidad clínica en los pacientes de todos los grupos de edad, son necesarios estudios de investigación adicionales para evaluar las consideraciones especiales relativas al ámbito pediátrico, como el tamaño de los torniquetes, las características fisiológicas de los niños y otros aspectos relacionados con este tipo de pacientes.
FormaciónLa formación adecuada de los profesionales respecto al uso de los torniquetes va a permitir la utilización sistemática y segura de estos elementos en el contexto prehospitalario. En el anexo 2 se recoge una propuesta curricular relativa a la formación en el uso de torniquete.
CONCLUSIÓNTradicionalmente, el cálculo de la relación riesgo-bene-ficio correspondiente al uso de torniquetes por parte de los profesionales de los sistemas SEM ha estado fundamentado en el principio de «perder un miembro y salvar una vida»5, debido a que estos dispositivos pueden causar una lesión isquémica en un miembro, incluso cuando se utilizan para interrumpir una hemorragia potencialmente mortal. Algunos expertos, preocupados por el uso inapropiado de los torniquetes y por la lesión por reperfusión a pesar de su uso adecuado, recomiendan la prohibición de estos elementos. Señalan que no hay ninguna razón «exclusivamente clínica» para aplicar torniquetes, de manera que no se deberían utilizar excepto en circunstancias muy concretas de situaciones militares o de desastre83.
Por el contrario, Lee et al han sugerido que hay algunas circunstancias «infrecuentes» en las que puede estar indicado el uso de un torniquete40. No obstante, la experiencia militar reciente con aplicación generalizada de torniquetes por parte de soldados individuales, profesionales de la emergencia prehospitalaria que actúan en primera línea de combate y profesionales de los hospitales de vanguardia, en combinación con la aceptación casi universal del uso de los torniquetes para evitar la hemorragia en el campo quirúrgico de la cirugía sobre las extremidades, indican que la máxima de «el torniquete como último recurso» aplicada por los sistemas SEM que actúan en el contexto civil está claramente anticuada. Más que ello, estos dispositivos —que pueden salvar la vida de las víctimas— deberían desempeñar un papel prominente en la asistencia prehospitalaria civil. Los profesionales de los sistemas SEM deben recibir la formación necesaria para el uso de los torniquetes y se tienen que sentir cómodos en su aplicación cuando la hemorragia en una extremidad representa una amenaza y los métodos convencionales como la compresión directa y la elevación del miembros son ineficaces o carecen de valor práctico.
El traumatismo penetrante en una extremidad es una complicación cada vez más frecuente en el contexto civil actual, debido a lesiones accidentales, violencia con armas de fuego o incidentes de carácter terrorista. La experiencia y la investigación demuestran que el uso de un simple torniquete puede detener de manera rápida y fiable una hemorragia potencialmente mortal. Este dispositivo permite que el escaso número de profesionales que actúan en un incidente lleve a cabo la clasificación rápida y la hemostasia en múltiples pacientes. Los torniquetes también pueden ser auto aplicados por los policías, bomberos o profesionales del rescate, lo que les permite continuar su tarea, si fuera necesario, hasta su evacuación segura y su tratamiento.
Las complicaciones sistémicas se pueden evitar mediante un uso racional y con protocolos de los torniquetes, con su colocación inicial rápida y con el traslado de la víctima hasta el punto de asistencia defi nitiva, manteniendo el torniquete durante el mínimo período posible. Cuando las condiciones lo permiten, el torniquete se puede revaluar y sustituir por un vendaje compresivo.
Recibido el 18 de abril de 2007, de la Division of Emergency Medicine, Department of Medicine (GSD, PPT) y la Division of Emergency Medicine, Department of Surgery, University of Utah, Salt Lake City, Utah (PPT). Revisión recibida el 22 de agosto de 2007; aceptado para publicación el 4 de septiembre de 2007.
El Dr. Gerard S. Doyle y el Dr. Peter P. Taillac han desarrollado los conceptos teóricos de este artículo. Ambos pertenecen a la Utah Division of Emergency Medicine. Cada uno de estos autores ha realizado la revisión de la bibliografía relevante. El Dr. Doyle elaboró el primer boceto del artículo que, después, fue revisado de manera independiente por el Dr. Taillac. Finalmente, los dos autores modifi caron y revisaron en conjunto el artículo.
Los autores quieren dar las gracias al Dr. David Fosnocht, MD por su ayuda en la revisión y corrección del original.
Ninguno de los autores ha recibido ningún tipo de ayuda económica para la elaboración del original ni tampoco mantiene ninguna forma de relación económica que se pudiera considerar un confl icto de intereses. El Dr. Taillac es director médico del departamento de bomberos de West Valley City, Utah.
El Dr. Doyle comenzó a ejercer en la University of Wisconsin Division of Emergency Medicine el 1 de agosto de 2007.
Dirección para correspondencia y solicitud de separatas: Gerard S. Doyle, MD, MPH, Division of Emergency Medicine, Department of Medicine, University of Wisconsin Hospital F2/204CSC, 600 Highland Avenue, Madison, WI53792. Correo electrónico: gsdoyle@ medicine.wisc.edu.
doi:10.1080/10903120801907570