INTRODUCCIÓN
Hasta hace pocos años, ni en los manuales ni en los cursos había recomendaciones o pautas de cómo utilizar los elementos de diagnóstico por imagen en los primeros momentos de atención del paciente politraumatizado en extrahospitalaria. Actualmente los cursos, jornadas o congresos de urgencias y emergencias han incluido una modalidad en la que se enseña la posibilidad de actuar con uno de esos elementos de diagnóstico por imagen: el ecógrafo. Este aparato es, por el momento, el único que puede utilizarse en la calle por su tamaño y coste económico. El objetivo real de este artículo es poder introducir dentro de los elementos y bases de la asistencia al paciente politraumatizado la utilización de este instrumento sin que por ello se vean retardados o abandonados la valoración, el posible diagnóstico, la estabilización y el tratamiento. Es decir, disminuir la morbilidad y mortalidad a través de una asistencia rápida, sistemática, con tratamiento efectivo en el paciente politraumático.
BREVE HISTORIA DE LA ECOGRAFÍA EN EMERGENCIAS
La utilización de la ecografía en el paciente traumático aparece en la literatura médica en 1971. Entre 1991 y 1992 se inicia la utilización de la ecografía por cirujanos en los Estados Unidos. El acrónimo FAST (focused abdominal sonography for trauma) aparece en 1996, focalizando esta técnica a la presencia o ausencia de líquido libre en el abdomen. Dicha técnica se implementa en los cursos del ATLS (Advanced Trauma Life Support). En 1999 se realizó la conferencia de consenso para definir la ecografía en el paciente traumático. En el 2001, el American College of Emergency Physicians publica las guías para la aplicación de la ecografía de emergencias (emergency ultrasound), resaltando la técnica en el entrenamiento básico en los médicos de emergencia.
PROGRAMAS DE SOPORTE VITAL AVANZADO
En muchos países, la asistencia del paciente politraumatizado en prehospitalaria está regida por los principios del PreHospital Trauma Life Suport (PHTLS). El desarrollo del programa PHTLS se inicia en 1981, siguiendo de inmediato a la concepción del programa de soporte vital avanzado en el paciente traumático para médicos, el ATLS. El PHTLS se basa en principios, no en preferencias. Se adopta el enfoque de la asistencia "basada en la evidencia", que comprende referencias de la bibliografía médica como apoyo de los principales principios. No hay una única forma de hacer la asistencia al paciente traumatizado. Se enseña el principio que hay en cada habilidad y después se presenta un método aceptable para poder aplicarlo. Se entiende que no siempre el mismo método se puede emplear en cada una de las situaciones que uno en prehospitalaria se puede encontrar.
El PHTLS establece un método de prioridades en el paciente politraumatizado a través de 3 premisas. En primer lugar, tratar lo que amenaza la vida del paciente; en segundo lugar, indicar el tratamiento que se debe seguir mientras se busca el diagnóstico definitivo, y en tercer lugar, nos da a conocer que no es necesario una detallada historia clínica para comenzar la evaluación y posterior tratamiento. Así pues, la asistencia al paciente politraumático la dividiremos en valoración primaria y valoración secundaria. En la valoración primaria, la regla nemotécnica del ABCDE es la utilizada para ordenar la atención teniendo en cuenta que trataremos primero lo que primero mata. La obstrucción de la vía aérea mata más rápido que la dificultad respiratoria y ésta, a su vez, es más letal que el sangrado o una posible hemorragia cerebral. Las lesiones y diagnósticos se tratan de acuerdo con la secuencia del ABCDE. En caso de deterioro del paciente se vuelve a revaluar la asistencia comenzando otra vez por la A.
Iremos repasando las distintas letras de la secuencia ABCDE y comentando la posibilidad de introducir el ecógrafo para que pudiera ayudarnos en la valoración de dicha letra.
VALORACIÓN PRIMARIA
A: vía aérea
La vía área es la primera prioridad en la valoración del paciente politraumático. La vía área no está comprometida cuando un paciente habla. Escuchar la respiración o una voz ronca nos ha de hacer sospechar una posible obstrucción de la vía aérea. La presencia de fracturas faciales o lesiones en el cuello también pueden comprometer la vía aérea. La intubación endotraqueal es el método definitivo para asegurar la vía aérea. En A también se ha de realizar la estabilización de la columna cervical en el caso del enfermo traumático asegurando la mínima movilización. En este momento la ecografía nos permitiría saber si el tubo está en la tráquea o no, la presencia de cuerpos extraños, o el conocer una intubación selectiva hacia uno de los bronquios1.
B: respiración
El neumotórax a tensión, el hemotórax, la contusión torácica o el neumotórax abierto, entre otros, que condicionen un estado crítico en el paciente se pueden diagnosticar a través de un examen físico y tratarse inmediatamente. La correcta evaluación de la eficiencia de la respiración la hacemos a través de la pulsioximetría. En nuestro medio extrahospitalario la mayoría de estos problemas se tratan con una intubación endotraqueal, ventilación mecánica y, en ciertos casos, uso de toracocentesis. La carencia de un diagnóstico definitivo no debe retrasar el tratamiento correcto. Si a través de la auscultación no hemos podido obtener algún signo o síntoma que nos pudiera orientar acerca de la causa de la patología, utilizar el ecógrafo nos podría ayudar.
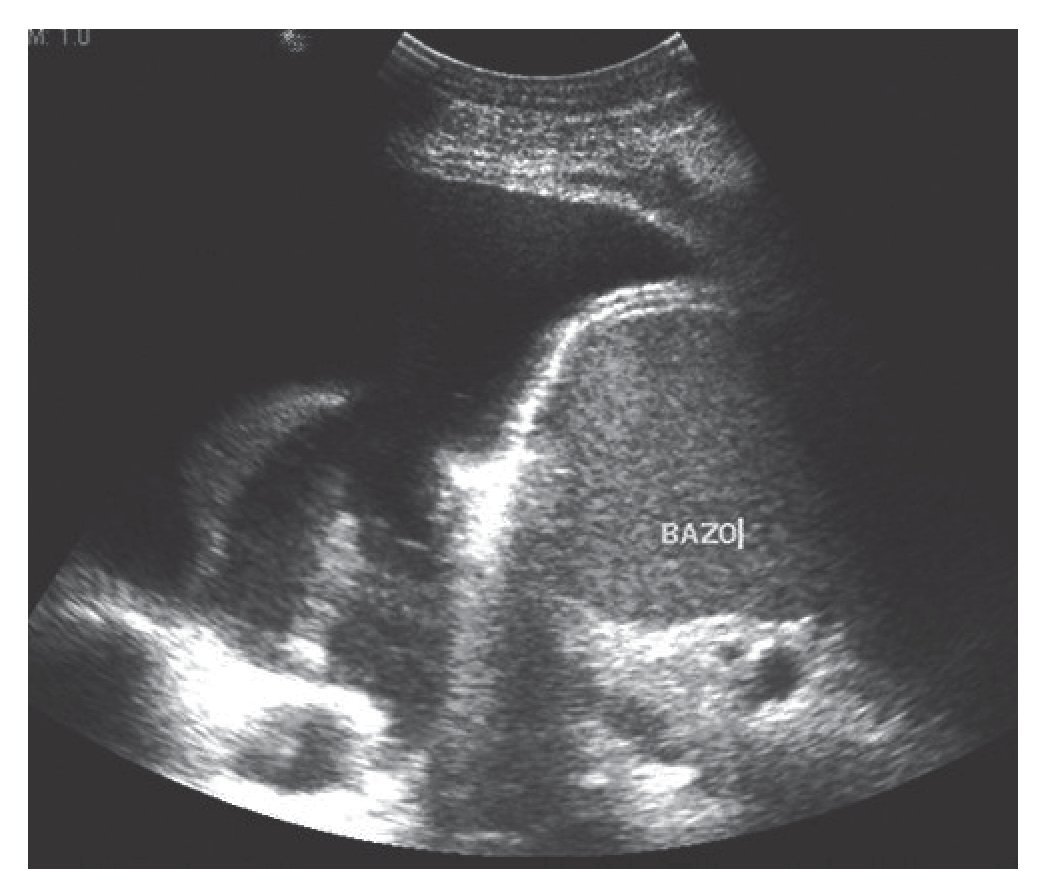
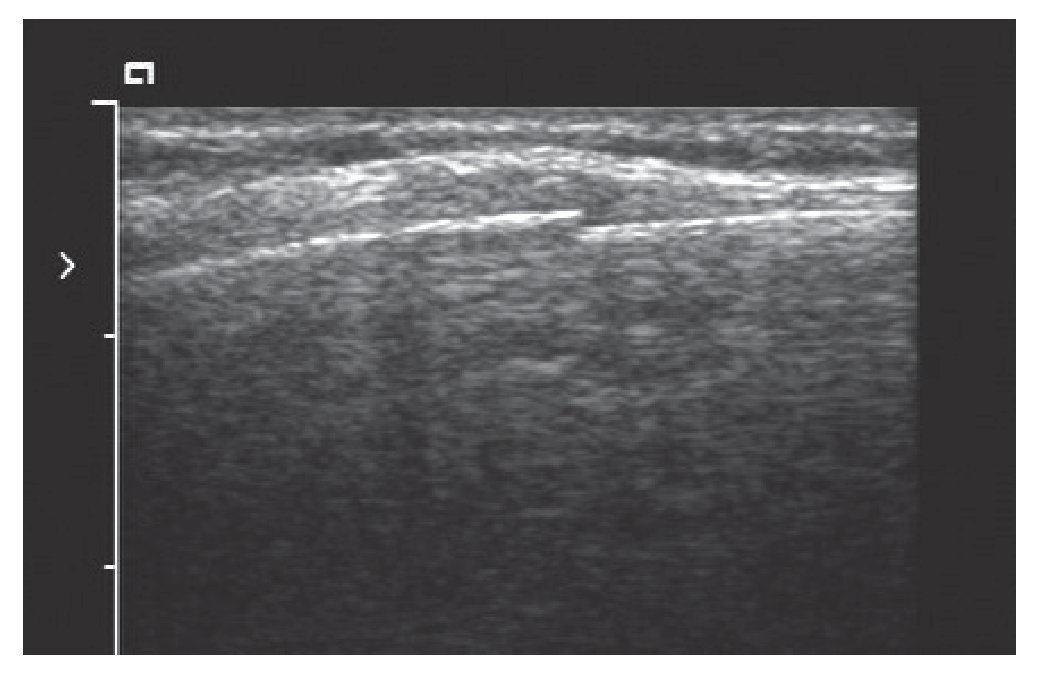
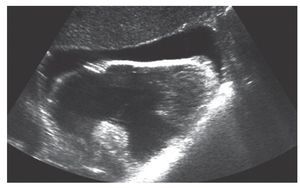
En la técnica FAST, al valorar el hipocondrio derecho o izquierdo podríamos ver la presencia de hemotórax en espacio pleural2,3 (fig. 1).
FIGURA 1. Derrame pleural izquierdo.
Se sabe que la técnica estándar para el neumotórax es la radiografía simple, pero al carecer de ella en el medio extrahospitalario se podría utilizar el ecógrafo para diagnosticarlo tanto en modo B4 como en modo M a través del signo del código de barras5. En la mayoría de artículos revisados la sensibilidad y especificidad supera el 94%2-6. De todas formas, somos conscientes que la valoración de la patología del pulmón por medios ecográficos no es la más sencilla y de difícil interpretación, por lo que se necesita un entrenamiento superior al de otras zonas. La ecografía también nos puede ayudar a ver fracturas costales o contusiones pulmonares que pueden pasar desapercibidas, pudiendo ser detectadas en la valoración secundaria.
C: circulación
Normalmente, en su mayoría, los problemas circulatorios en los pacientes politraumáticos son causados por hemorragias.
Lo primero que hay que hacer es mantener al paciente hemodinámicamente estable y detener el sangrado.
La hemorragia puede ser externa, de una extremidad o facial, pero también puede ser no visible, interna, en el tórax, el abdomen o la pelvis. La toma de pulso, frecuencia cardíaca, presión arterial y poner 2 catéteres para perfusión de líquidos es lo primero que se debe hacer.
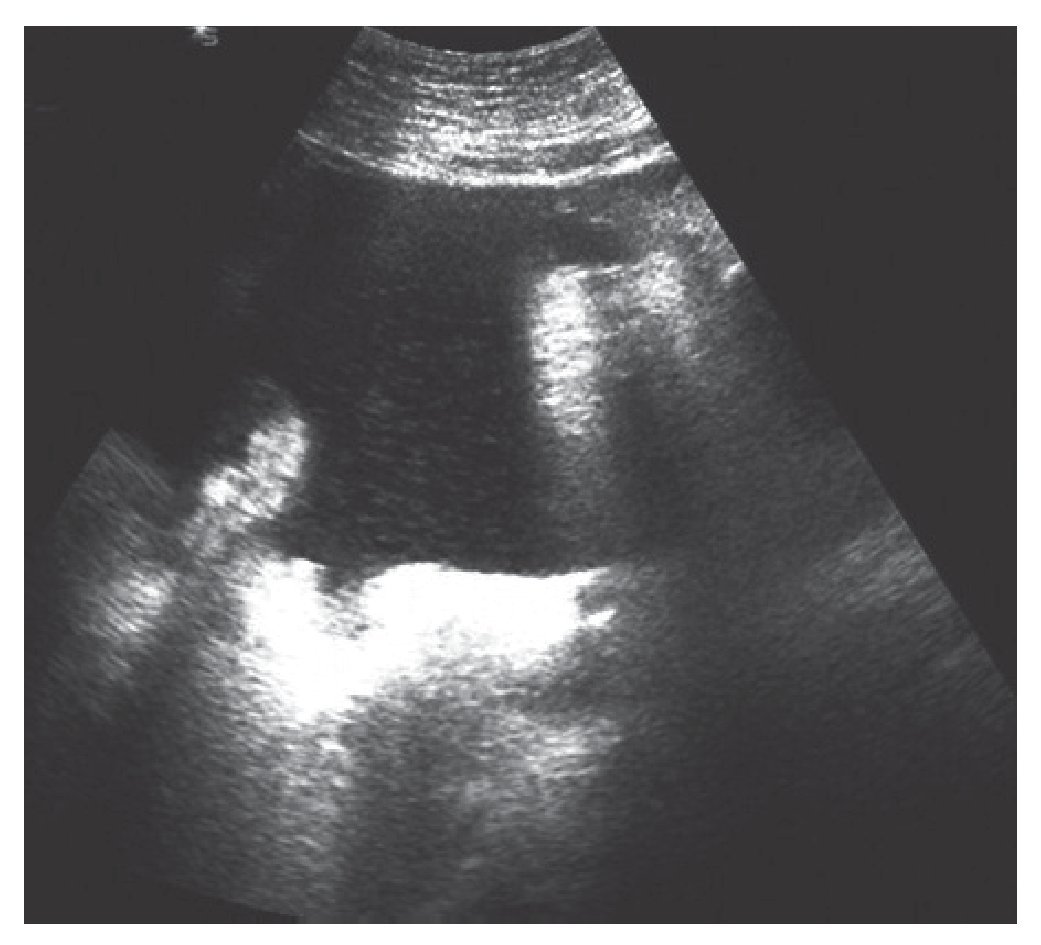
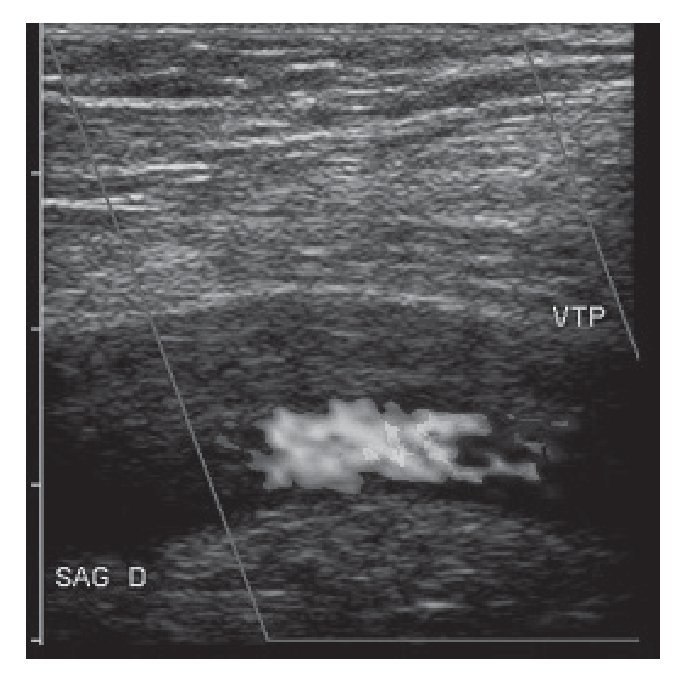
Para la localización de esa hemorragia interna, la utilización del ecógrafo en abdomen mediante la técnica FAST nos ayuda a conocer si ésta existe y poder estimar la cantidad que hay en ella. Hanh et al presentan cuadros comparativos de tomografía computarizada (TC) y FAST con los hallazgos en cirugía para relacionar la sensibilidad ante el líquido libre en las zonas clásicas (hígado, bazo, riñón y pelvis), concluyendo que el 70% de los pacientes con trauma abdominal presenta líquido libre (fig. 2). El mayor porcentaje se encuentra en el espacio de Morison y el FAST es un medio adecuado para el diagnóstico y su posterior tratamiento7.
FIGURA 2. Líquido libre en abdomen.
Para la valoración de una hipotensión hay varias imágenes ecográficas que pueden ayudar a estimar la cantidad de volumen circulatorio8-10. Por ejemplo, la presión venosa central se puede estimar a través de los cambios de diámetro de la vena cava inferior en los movimientos respiratorios, incluso se establece una tabla donde se relaciona el diámetro de la vena cava inferior y la presión venosa central, pudiendo predecir la posibilidad de un cuadro de shock en los pacientes11,12.
Pero no sólo hay problemas circulatorios por problemas de sangrado. Un neumotórax a presión podría darnos una inestabilidad hemodinámica y, aunque se debería haber diagnosticado cuando se valoró B, podría haberse pasado por alto. En el medio extrahospitalario, y ante la ausencia de otro medio diagnóstico portátil, el ecógrafo podría ayudarnos. Las consideraciones realizadas por Lichtenstein5, que nos ayudan a dividir el tórax en sectores y diferenciar los signos ecográficos normales de los anormales, consiguen que podamos diagnosticar el neumotórax.
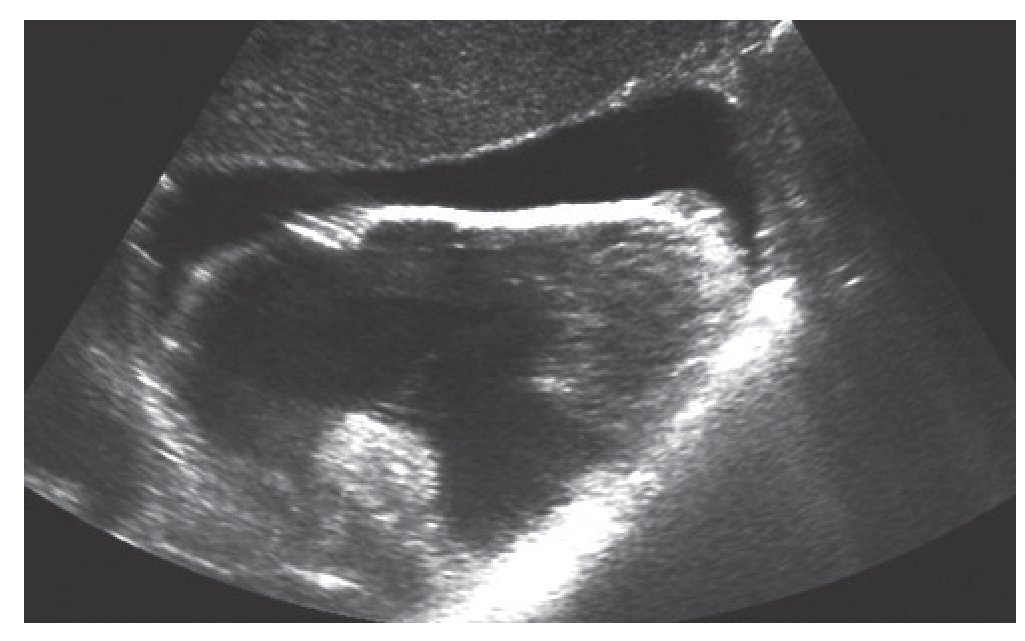
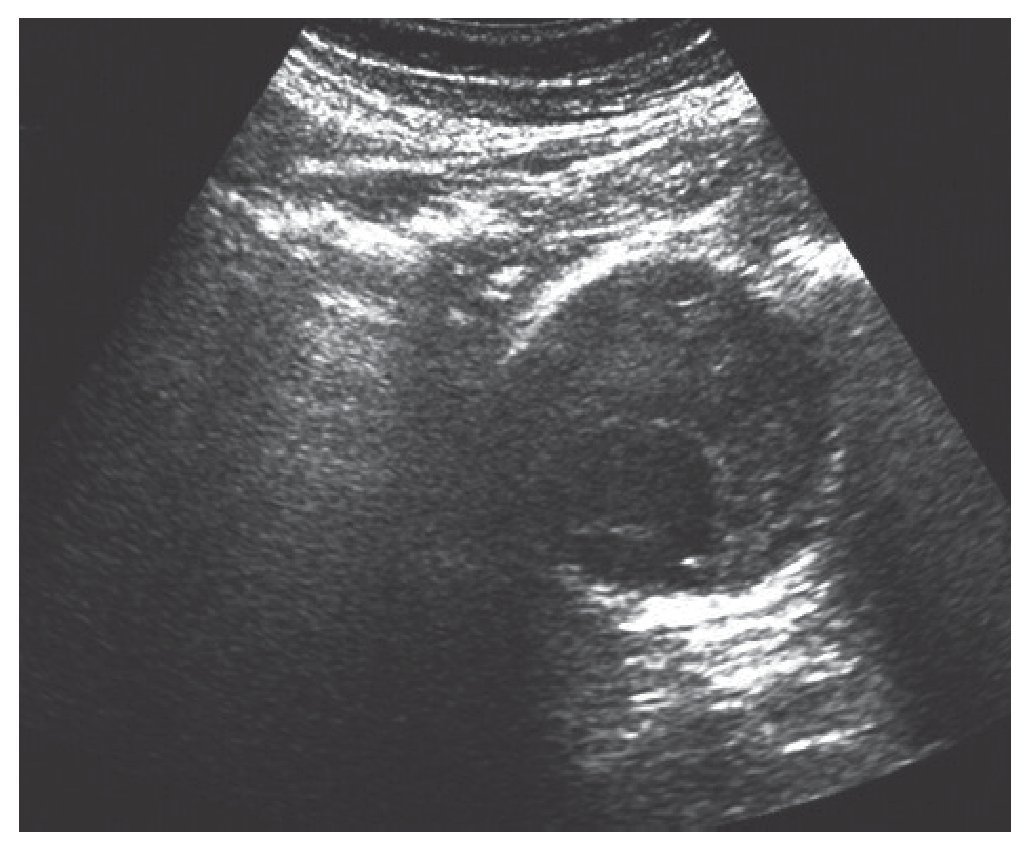
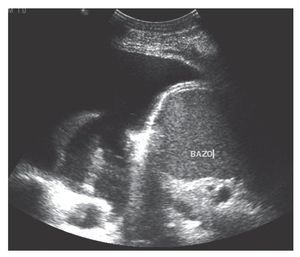
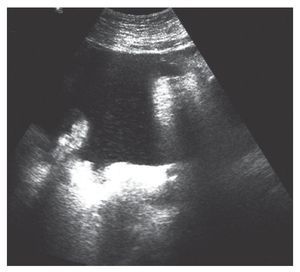
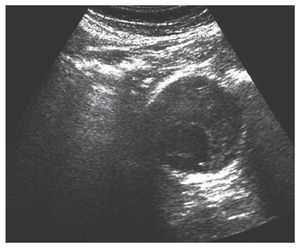
Un taponamiento o derrame pericárdico (fig. 3) o un aneurisma de aorta abdominal (AAA) (fig. 4) podría darnos problemas circulatorios. Ambos, con la técnica FAST en su ventana subxifoidea, podrían identificarse de forma sencilla. Para el AAA habría que preguntarse si su diámetro es superior a 3 cm, si la respuesta es no, entonces no es un AAA. Si la respuesta es sí, la posibilidad de ruptura es hasta del 2% si el AAA es menor de 4 cm, del 3 al 12% si el AAA es de entre 4 y 5 cm, y del 25 al 41% si el AAA es mayor de 5 cm13.
FIGURA 3. Derrame pericárdico.
FIGURA 4. Corte transversal de aneurisma de aorta abdominal.
D: déficit neurológico
Es la cuarta prioridad de la valoración primaria y en la que se incluye la evaluación del nivel de conciencia a través del Glasgow coma scale (GCS), donde la normalidad tiene una puntuación de 15 y la peor de 3. Es importante prevenir lesiones secundarias, por lo que una buena oxigenación y circulación son importantes, la hipoxia o hipotensión podrían ser perjudiciales.
El diagnóstico por la imagen en este punto juega un papel relevante en la valoración secundaria. En este caso la TC es la principal arma. La ecografía-Doppler podría darnos pistas de lo que ocurre en el cerebro.
E: exposición y ambiente
Es el último escalón de la valoración primaria. Representa la posible exposición a sustancias, químicas, radioactivas, quemados o hipotermias.
Cuando llegamos al final de la valoración primaria, antes de seguir con la valoración secundaria, debemos revaluar y confirmar el ABCDE realizado.
VALORACIÓN SECUNDARIA
Durante la valoración secundaria el paciente es examinado de pies a cabeza, se realiza una exploración física dirigida.
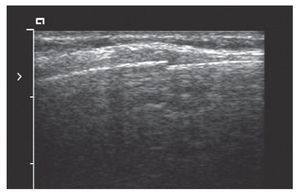
En este apartado la localización de fracturas podría tener un papel importante. En primer lugar, porque en el medio extrahospitalario actualmente no se dispone de aparatos de rayos-X; en segundo lugar, la localización de fracturas en esternón y costillas puede ser superior a los rayos-X14,15; además de minimizar la exposición de radiación en el caso de niños. El signo ecográfico que deberíamos obtener es la solución de continuidad de la cortical ósea (fig. 5). El trabajo de Marshburn et al16 con 58 pacientes determinaba que la ecografía era más eficaz que el examen físico a la hora de evaluar una fractura, con una sensibilidad del 92% y una especificidad del 83%.
FIGURA 5. Fractura costal. Obsérvese la solución de continuidad que presenta la cortical ósea.
La presencia de cuerpos extraños también se podría detectar por el ecógrafo en determinadas situaciones (impacto de metralla, metales, etc.).
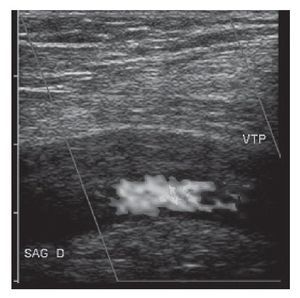
Otra situación que se podría evaluar es la posibilidad de conocer si hay alteración hemodinámica arterial en el traumatismo de las extremidades. La localización mediante Doppler-color de la presencia de flujo para ver si hay, y en dicho caso, hacer su valoración hemodinámica a través del reconocimiento de la onda espectral por medio del Doppler-pulsado, que nos da suficiente información para conocer qué nivel de perfusión tisular tienen los tejidos afectados. La forma de diagnosticar la trombosis venosa profunda es a través del eco-Doppler (fig. 6). La compresibilidad de la vena afectada, así como la presencia de material ecogénico en la luz vascular, hacen posible el diagnóstico.
FIGURA 6. Trombosis venosa. Obsérvese el material ecogénico dentro de la luz vascular.
Otras situaciones, como los traumatismos oculares, la aparición de masas y/o los síndromes compartimentales, entre otros, se pueden valorar por medio de sus características ecográficas y contexto clínico. Hemos de tener en cuenta que la ecografía nos da el poder de ver por debajo de la piel e intentar ver lo que ocurre debajo de ella. Un auténtico "estetoscopio visual".
PROCEDIMIENTOS GUIADOS
Acceso vascular
Mención aparte merecen los procedimientos guiados por ecografía. En este sentido, el ecógrafo debería considerarse un elemento más del arsenal que tiene cualquier asistencial que se enfrente a un paciente politraumatizado. Ejemplos de la ayuda que nos puede ofrecer la ecografía son: visualizar una vena yugular sin necesidad de buscar los puntos anatómicos guía, poder diferenciar un absceso de un hematoma para ser evacuado si la situación lo requiere, preguntas como ¿dónde está la aguja? o ¿es profundo este hematoma? Así pues, la localización de una vena o arteria, hematomas o masa y una visualización en tiempo real de la aguja son aspectos en que la ecografía nos puede ayudar. Esta visualización directa reduce las posibles complicaciones, situación que se puede agradecer cuando el paciente está hemodinámicamente inestable. Miling et al17 comparan poner una vía venosa central guiándose sólo anatómicamente o con ecografía, y obtienen mejores resultados en esta última práctica. Incluso McGee y Gould18 recomiendan, siempre que sea posible, la canalización de vías centrales a través de la ecografía porque se observa una ratio de complicaciones excesivamente alta en la actuación convencional. La ecografía es una solución para prevenir dichas complicaciones. También el apoyo del ecógrafo podría ayudar, si se precisase, por ejemplo, en la canalización de venas periféricas que se resisten al procedimiento habitual por tamaño, fragilidad o inestabilidad hemodinámica.
Toracocentesis
El líquido pleural es una imagen típica que podemos encontrar, al realizar la técnica FAST, en cualquiera de las 2 bases pulmonares. Como todo líquido, éste tiene muy buena transmisión acústica y, por lo tanto, es ideal para el ecógrafo. Una imagen homogénea, anecoica, iría a favor de un líquido trasudado y una imagen más heterogénea nos invitaría más a pensar en un proceso exudativo. Inicialmente, la ecografía se utilizaba en toracocentesis difíciles. La visualización de la aguja en tiempo real facilita que no se lleven a cabo toracocentesis fallidas. Se ha observado que en toracocentesis fallidas, en el 58% de los casos la aguja acaba en hígado, bazo o riñones19. Estudios más recientes demuestran una disminución de hasta el 2,5% de neumotórax usando ecógrafo, frente a un 4-30% comparando series históricas20. Incluso un trabajo retrospectivo demostraba una disminución significativa (el 4,9 frente al 10,3%) en los procedimientos guiados por ecografía de los que no21.
Paracentesis
Éste es el objetivo principal para el que está diseñada la técnica FAST, el encuentro de líquido libre en cavidad abdominal en el paciente traumático. Cuando el líquido libre se encuentra de forma clara y no hay dudas de que está, el procedimiento habitual de la paracentesis es bueno y seguro. El problema está cuando no hay demasiado líquido o está en lugares de difícil acceso y queremos conocer la etiología de dicho líquido. En este caso se ha conseguido hasta un 95% de éxito de obtener líquido si se hace de forma ecoguiada, frente a un 65% por la forma habitual22.
Pericardiocentesis
La pericardiocentesis tradicionalmente se hacía a través de la región subxifoidea intercostal izquierda, entrando aspirando con la aguja hasta que se obtuviera líquido en la jeringa, momento en el que se infería que se estaba en pericardio. Es decir, se entraba a ciegas. Al utilizar el ecógrafo, se puede buscar la vía de entrada más idónea, apical, paraesternal o subxifoidea, además de prevenir complicaciones como laceraciones cardíacas, neumotórax, neumoperitoneo o laceraciones hepáticas23,24.
DISCUSIÓN
El objetivo de esta revisión no es utilizar a partir de ahora el ecógrafo para todas y cada una de las intervenciones que se hagan. La propuesta es que la gente conozca un elemento más al alcance del clínico y que lo pueda utilizar en primer lugar cuando conozca la técnica, y luego la pueda introducir en su práctica habitual sin que los principios que rigen la atención del paciente se vean mermados o distraídos por el ecógrafo.
Hemos intentado sugerir la técnica ecográfica a través de las valoraciones primaria y secundaria que se rigen en el PHTLS, para buscar un elemento común, un punto de partida de todos los que practicamos la medicina extrahospitalaria. El PHTLS es un método sistemático, sencillo, basado en principios, no en preferencias, en definitiva, un mismo lenguaje a la hora de atender al paciente crítico. Nos pareció interesante analizar cada punto de la secuencia de las valoraciones primaria y secundaria e introducir esta técnica como una posibilidad más para ayudarnos a nosotros y, por lo tanto, al paciente. También hemos de pensar que no todo el mundo trabaja en centros hospitalarios o atención sanitaria donde se disponen de los medios y/o los especialistas para atender esos medios. Del conocimiento de estas técnicas pueden derivarse directamente tratamientos y decisiones quirúrgicas que condicionan la vida del paciente25.
Actualmente, en casi todos los congresos o jornadas de urgencias se incluye un taller de ECO-FAST, no podemos pensar que con esa pequeña introducción a lo que es la técnica podemos esperar conseguir resultados. Se trata del primer paso para que la gente conozca y pueda probar la fuerza de una sonda en la mano. Hay varios modelos de enseñanza del método FAST que se basan en horas y/o números de exploraciones que se han de realizar para poder acreditarse en esta técnica, cada uno ellos presenta su estadística y mejora según el modelo de enseñanza. Creo que, independiente del método de aprendizaje, uno mismo ha de saber encontrar el equilibrio entre lo que sabe hacer y lo que le gustaría hacer. Cuando se aprende, se dice que hay 3 situaciones en la ecografía: la primera es que no ves nada, la segunda lo ves todo y, por fin, pasas a la tercera en la que se asientan los conceptos y comprendes que ves lo que puedes ver y lo que no se ve, o no se puede ver o no lo ves. Aquí se han puesto de manifiesto las ventajas de la ecografía por su accesibilidad, rapidez y por ser no invasiva, pero sería bueno saber las limitaciones que comienzan por el explorador y los inconvenientes como son los falsos negativos, sensibilidad baja —entre un 40-60%, según los estudios— para detectar lesiones parenquimatosas, o que puede no detectarse las lesiones que no se asocian a hemoperitoneo.
En definitiva, la ecografía es un arma más de diagnóstico que hay que tener en cuenta y cada uno, basándose en su conocimiento, formación y experiencia, es el que debe ir aplicando esta técnica para una mejor asistencia del paciente, sin olvidar cuáles son las prioridades a la hora de atender a un paciente crítico.
Correspondencia y solicitud de separatas:
dfecabo@emergencyultrasound.es, fdecabo@cetir.es