Recoger la práctica clínica habitual de los ginecólogos españoles en el diagnóstico y tratamiento de los síntomas vasomotores.
Material y métodosEstudio observacional y transversal que forma parte del estudio LADIES (estudio epidemiológico de Los síntomas vasomotores Asociados a la menopausia: abordaje, DIagnósticos y Enfoques terapéuticoS). Un total de 454 ginecólogos a lo largo de la geografía española rellenaron un cuestionario específico realizado a 2.113 mujeres climatéricas con síntomas vasomotores.
ResultadosDentro de los ginecólogos, el 15,9% sigue alguna escala de valoración de la sintomatología vasomotora y el 24% utiliza las guías terapéuticas. El 8,2% de las mujeres sintomáticas recibe terapia hormonal sustitutiva y un 81,4% toma isoflavonas de soja; la dosis más frecuente es de 80mg/día.
ConclusionesPocos ginecólogos siguen escalas de valoración y guías terapéuticas para la sintomatología vasomotora. La terapia más prescrita para los síntomas climatéricos son las isoflavonas de soja.
To evaluate the clinical practice of Spanish gynecologists in the diagnosis and treatment of vasomotor symptoms.
Material and methodsWe performed an observational, cross-sectional study forming part of the LADIES study (epidemiological study of vasomotor symptoms associated with menopause: diagnostic and therapeutic approach). A total of 454 gynecologists throughout Spain completed a specific questionnaire conducted in 2,113 climacteric women with vasomotor symptoms.
ResultsAmong the gynecologists, 15.9% used some rating scales for vasomotor symptoms and 24% used therapeutic guidelines. A total of 8.2% of symptomatic women were receiving hormone replacement therapy and 81.4% were taking soy isoflavones, the most common dose being 80mg/day.
ConclusionsFew gynecologists use rating scales and therapeutic guidelines for vasomotor symptoms. The most widely prescribed therapy for climacteric symptoms are soy isoflavones.
La menopausia es un proceso fisiológico que caracteriza la transición de la vida reproductiva a la no reproductiva de la mujer. La pérdida de la actividad folicular del ovario, y por ende la disminución en los valores de hormonas gonadales durante este período, provoca un amplio rango de cambios fisiológicos y psicológicos que potencialmente pueden afectar significativamente a la salud y la calidad de vida de las mujeres1. Se estima que alrededor del 85% de las mujeres de los países desarrollados, cuando completan su transición a la menopausia, presentan uno o más síntomas, llegando a un 50% las que se quejan de sofocos2.
La decisión de comenzar un tratamiento farmacológico debe basarse en la intensidad de los síntomas, en la valoración de los riesgos asociados al tratamiento y en la opinión de la mujer sobre la menopausia y la medicación3. En este sentido, la terapia hormonal sustitutiva (THS) ha sido ampliamente utilizada para paliar los síntomas vasomotores de la menopausia4. Sin embargo, la publicación de los resultados del estudio WHI (Women's Health Initiative)5, en el que se pone de manifiesto que la administración a largo plazo de estrógenos, solos o con progestágenos, puede aumentar el riesgo relativo de presentar eventos cardiovasculares y cáncer de mama, ha propiciado un cambio en el abordaje terapéutico de esta sintomatología, desplazándolo hacia otras alternativas como son los productos fitoterápicos6,7.
El motivo de este estudio ha sido recoger la práctica clínica habitual de los ginecólogos españoles en el diagnóstico y tratamiento de los síntomas vasomotores. De tal manera, vamos a tener información importante y novedosa sobre los aspectos esenciales en los que se apoya el ginecólogo antes de instaurar un tratamiento para el alivio de los síntomas vasomotores, la relevancia del uso de guías de práctica clínica, así como el manejo de las posibilidades terapéuticas.
Material y métodosEstudio epidemiológico, observacional y transversal con ginecólogos entre 25-65 años de edad, procedentes de las ciudades españolas más importantes. A todos ellos se les invitó a seleccionar a las primeras 5 pacientes que cumplieran los siguientes criterios: mujeres con síntomas o signos vasomotores asociados a la menopausia y pacientes que hayan otorgado su consentimiento informado para que sus datos puedan utilizarse en este estudio.
El tamaño de la muestra y la precisión de la estimación, al carecer de información bibliográfica sobre la práctica médica habitual en España en cuanto al diagnóstico y tratamiento de los síntomas relacionados con el climaterio, se planteó la hipótesis en el peor de los casos de que el 10% de los facultativos utilizan escalas de evaluación validadas y usan guías terapéuticas para el seguimiento de la sintomatología menopáusica.
Para la estimación de proporciones, con una muestra de 400 ginecólogos se obtendrían errores inferiores al 5%, con un intervalo de confianza (IC) del 95%, teniendo en cuenta un porcentaje máximo de casos no evaluables en el estudio del 5% (no evaluable=no cumplen criterios de inclusión).
Los ginecólogos fueron seleccionados de forma aleatoria de una lista de 3.400, provenientes de un censo de una compañía farmacéutica obtenido de diferentes listas de organismos oficiales de salud. Después de la aleatorización, el proceso de selección se realizó mediante entrevista personal. Aquellos que tenían dificultades para llevar a cabo el estudio, o que no desearon realizarlo, fueron excluidos. Al final, el número de ginecólogos que participó fue de 454.
A cada médico se le administró un formulario para rellenar con sus datos y 5 cuestionarios para las primeras 5 pacientes consecutivas que llegaran a su consulta y cumplieran los criterios de selección.
En el formulario para el médico se incluyeron datos de afiliación, edad, lugar y centro de trabajo y si utilizaba alguna escala validada para evaluar los síntomas asociados a la menopausia (si la contestación era afirmativa, se solicitaba que especificaran el nombre de la escala). También se preguntaba si aplicaba alguna guía de práctica clínica para el manejo de la mujer menopáusica y, en caso afirmativo, indicar cuál.
Los datos del paciente que se solicitaron fueron: fecha de nacimiento, talla, peso, índice de masa corporal (IMC), edad de la menarquia, número de hijos, número de embarazos, historia familiar de menopausia precoz, fecha de la última menstruación, tipo de menopausia, patologías concomitantes, determinaciones analíticas u otras pruebas complementarias disponibles en esta visita o solicitadas durante esta. Asimismo, se preguntó sobre la sintomatología vasomotora, psicológica y genitourinaria.
Finalmente, la última parte de la encuesta se refería a las medidas que el médico había adoptado ante la sintomatología vasomotora de la paciente. Para ello se pedía que el médico rellenara si había recomendado a la paciente seguir alguna medida no farmacológica; si se le había prescrito alguna medida farmacológica; qué tratamiento y su duración, así como tratamientos concomitantes que siguiera la paciente.
Análisis estadísticoSe realizó un estudio descriptivo de todas las variables del estudio, tanto cualitativo como cuantitativo. Las variables categóricas se describieron mediante tablas de frecuencia absoluta y porcentajes, mientras que las variables cuantitativas se estudiaron a través de la media, desviación típica e IC (si siguieron una distribución normal) o mediante la mediana, mínimo, máximo y rango intercuartílico (si no siguieron una distribución gaussiana).
Para el análisis de la utilización de escalas de evaluación validadas para el diagnóstico, o el uso de guías terapéuticas para el seguimiento de la sintomatología menopáusica, se han realizado los porcentajes e IC para la estimación de una proporción.
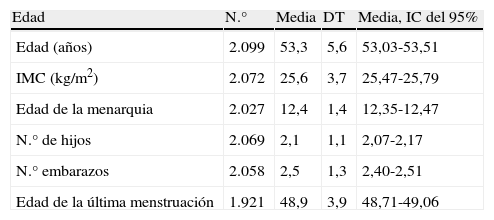
ResultadosEl número final de ginecólogos que participaron fue de 454, que incluyeron a 2.114 pacientes, de las que 2.113 mujeres cumplían los criterios de inclusión y sólo una de ellas no cumplió los criterios de selección, por lo que sus datos se excluyeron del análisis estadístico. Las características sociodemográficas de las pacientes están reflejadas en la tabla 1.
Características sociodemográficas de la muestra (n=2.113)
| Edad | N.° | Media | DT | Media, IC del 95% |
| Edad (años) | 2.099 | 53,3 | 5,6 | 53,03-53,51 |
| IMC (kg/m2) | 2.072 | 25,6 | 3,7 | 25,47-25,79 |
| Edad de la menarquia | 2.027 | 12,4 | 1,4 | 12,35-12,47 |
| N.° de hijos | 2.069 | 2,1 | 1,1 | 2,07-2,17 |
| N.° embarazos | 2.058 | 2,5 | 1,3 | 2,40-2,51 |
| Edad de la última menstruación | 1.921 | 48,9 | 3,9 | 48,71-49,06 |
DT: desviación típica; IC: intervalo de confianza.
En 205 casos, que representan un 9,7% del total, existió historia familiar de menopausia precoz. El 68% de las pacientes fueron posmenopáusicas y un 32% perimenopáusicas. El tipo de menopausia fue natural en el 87,8% de los casos e inducida en el 12,2%. De los 218 casos de menopausia inducida, el 83% fue a causa de cirugía, el 10,1% debido a quimioterapia y el 5% a causa de radioterapia.
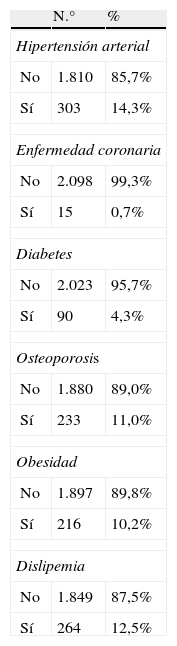
En la tabla 2 se señalan las patologías concomitantes; la hipertensión arterial, la dislipemia y la osteoporosis son las tres más frecuentes en la población estudiada (en el 14,3, el 12,5 y el 11% de los casos, respectivamente).
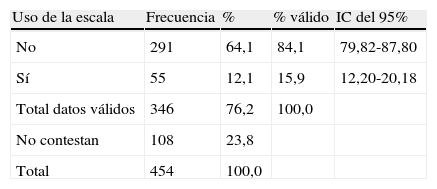
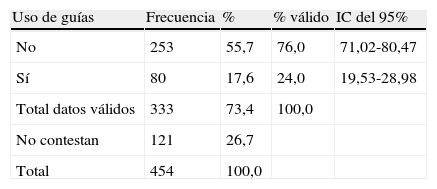
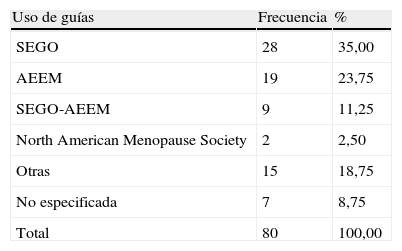
El uso de escalas de valoración de la sintomatología climatérica se realiza sólo por el 15,9% (IC del 95%, 12,20-20,18) de los ginecólogos que respondieron a la pregunta (tabla 3), siendo la más utilizada la escala Cervantes, seguida del índice de Kupperman (en un 47,3 y un 36,4% de los casos, respectivamente). En cuanto al uso de guías terapéuticas para el tratamiento, también son poco utilizadas: sólo el 24% (IC del 95%, 19,53-28,98) de los ginecólogos que contestaron afirmaron que siguen algún tipo de guía para el manejo de las pacientes con sintomatología vasomotora (tabla 4). Las guías más utilizadas fueron la guía de la Sociedad Española de Ginecología y Obstetricia (SEGO) y la de la Asociación Española para el Estudio de la Menopausia (AEEM), en un 35 y un 23,75% de los casos, respectivamente (tabla 5).
Uso de escalas de valoración de la sintomatología climatérica por los facultativos (n=454)
| Uso de la escala | Frecuencia | % | % válido | IC del 95% |
| No | 291 | 64,1 | 84,1 | 79,82-87,80 |
| Sí | 55 | 12,1 | 15,9 | 12,20-20,18 |
| Total datos válidos | 346 | 76,2 | 100,0 | |
| No contestan | 108 | 23,8 | ||
| Total | 454 | 100,0 |
IC: intervalo de confianza.
Guías terapéuticas utilizadas
| Uso de guías | Frecuencia | % |
| SEGO | 28 | 35,00 |
| AEEM | 19 | 23,75 |
| SEGO-AEEM | 9 | 11,25 |
| North American Menopause Society | 2 | 2,50 |
| Otras | 15 | 18,75 |
| No especificada | 7 | 8,75 |
| Total | 80 | 100,00 |
AEEM: Asociación Española para el Estudio de la Menopausia; SEGO: Sociedad Española de Ginecología y Obstetricia.
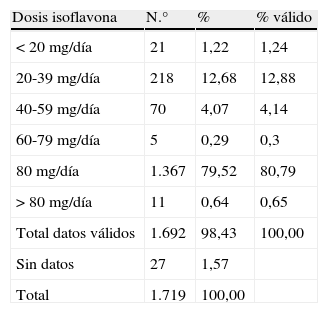
Las medidas no farmacológicas que se indicaron a las pacientes con síntomas vasomotores fueron: en un 88%, el seguimiento de una dieta saludable; a un 80,8% se les aconsejó realizar ejercicios físicos; al 53,3% se les solicitó controlar el peso y a un 22% que moderaran el consumo de alcohol. A las mujeres fumadoras (28,6%) se les pidió que abandonaran el hábito del tabaquismo. A la mayoría de las pacientes incluidas (95,7%) se le prescribió una medida farmacológica. A un 8,2%, THS y al 83,05% fitoterapia (2,2% cimicifuga racemosa; 0,05% trébol rojo, 81,4% isoflavonas de soja). Dentro de las isoflavonas de soja, la dosis más recomendada por los ginecólogos en un 80,8% de los casos fue de 80mg/día, seguida en mucha menor proporción (12,9%) por dosis inferiores que se encontraban entre 20-39mg/día. En la tabla 6 se señalan las distintas dosis de isoflavonas que se recomendaron.
Dosis de isoflavonas recomendada a las pacientes (n=1.719)
| Dosis isoflavona | N.° | % | % válido |
| < 20mg/día | 21 | 1,22 | 1,24 |
| 20-39mg/día | 218 | 12,68 | 12,88 |
| 40-59mg/día | 70 | 4,07 | 4,14 |
| 60-79mg/día | 5 | 0,29 | 0,3 |
| 80mg/día | 1.367 | 79,52 | 80,79 |
| > 80mg/día | 11 | 0,64 | 0,65 |
| Total datos válidos | 1.692 | 98,43 | 100,00 |
| Sin datos | 27 | 1,57 | |
| Total | 1.719 | 100,00 |
El 38,4% de las pacientes tomaban suplementos de calcio o calcio y vitamina D, un 11,2% otros tratamientos para la osteoporosis, un 6,7% antihipertensivos, un 4,8% antidepresivos y un 4,7% hipolipemiantes.
DiscusiónEl origen de los síntomas asociados a la menopausia es complejo y, aunque el déficit estrogénico desempeña un papel importante, otros factores hormonales (descenso en la producción de andrógenos) y no hormonales (envejecimiento, dieta, estilo de vida) influyen también en las manifestaciones clínicas de este período de la vida de las mujeres3. Diversos factores sociales y otros relacionados con el estilo de vida se han correlacionado con la frecuencia de los sofocos, tales como la temperatura ambiente cálida, el consumo de tabaco, la baja actividad física o el estatus socioeconómico bajo8. Los síntomas de inestabilidad vasomotora asociada a la menopausia, popularmente conocidos como “sofocos”, generalmente incluyen episodios recurrentes y transitorios de rubor facial, sudoración y sensación de calor en el tronco superior y la cara, a veces acompañados de escalofríos9. Los síntomas vasomotores son, junto con las alteraciones menstruales, el motivo de consulta más frecuente de las mujeres perimenopáusicas. Afectan a un 60-80% de las mujeres posmenopáusicas y a un 40% de las perimenopáusicas que aún tienen ciclos menstruales10. La incidencia de síntomas vasomotores aumenta durante la perimenopausia, alcanza su tasa más elevada durante los 2 primeros años de la posmenopausia y después declina en el tiempo8; datos que coinciden en nuestro estudio, ya que el 68% de las mujeres que tenían sofocos eran posmenopáusicas y el 32% perimenopáusicas.
Junto con los síntomas vasomotores, las mujeres presentan con frecuencia cambios de humor, insomnio, disminución de la libido y atrofia vaginal11. Diversas escalas validadas se han empleado para valorar estos parámetros, es decir, los síntomas vasomotores, el estado de ánimo, la sexualidad y la calidad de vida. El primer intento más ampliamente aceptado de medir la severidad de los síntomas menopáusicos fue el índice de Kupperman12 y otras versiones posteriores, como la desarrollada por Neugarten y Kraines13. Sin embargo, estas escalas no se consideran un instrumento apropiado para la evaluación de los síntomas menopáusicos, ya que no reflejan cómo se perciben los síntomas ni las respuestas al tratamiento. Por ello, han ido adquiriendo una mayor importancia las escalas para medir la calidad de vida a través de cuestionarios estandarizados que contemplen todas las áreas que integran el concepto de calidad de vida de la mujer y que pueden cumplimentarse por la misma paciente, como el Women's Health Questionnaire (WHQ)14, la escala de Greene15, la Menopause Rating Scale (MRS)16 o la escala Cervantes17, especialmente diseñada para la población española. Los resultados de este estudio muestran que sólo el 15,9% de los ginecólogos españoles afirma usar escalas validadas para evaluar los síntomas asociados a la menopausia. Posiblemente, refleje la sencillez de usar preguntas directas para conocer la repercusión de los síntomas vasomotores sobre la calidad de vida. Sin embargo, deja vacíos de conocimiento sobre otros síntomas y efectos secundarios de estos, donde la actuación terapéutica nos podría dar información sobre su eficacia. Como es lógico, la escala más utilizada es la escala Cervantes, por su diseño específico en la mujer menopáusica española, y el índice de Kupperman, ya que es el más conocido a nivel internacional.
Sólo el 24% de los facultativos confirma utilizar guías de práctica clínica para el tratamiento de la sintomatología menopáusica, principalmente las de la SEGO y la AEEM. No tenemos estudios comparativos en España, ni fuera de España, relacionados con el uso habitual de guías terapéuticas en menopausia; sin embargo, nos parece un porcentaje pequeño. Estos resultados pueden señalar, por una parte, la necesidad de informar y facilitar a los facultativos que existen unas guías de práctica clínica realizadas por las sociedades involucradas y, por otra, el hecho de que las sociedades científicas deberían actualizar cada 2-4 años sus guías, a razón de los datos de medicina basada en la evidencia aparecidos durante ese tiempo.
Las conclusiones de este estudio señalan que el 8% de las pacientes con sintomatología vasomotora en España está recibiendo THS, cifra que coincide con otros estudios17 y que está relacionada con el temor evidente a la THS suscitado por el estudio WHI18. Por otra parte, el 81,4% de las mujeres son tratadas con isoflavonas de soja. La dosis de isoflavonas de soja más utilizada (80,8%) fue la de 80mg/día, que coincide con las recomendaciones de la North American Menopause Society (NAMS) y la AEEM19,20.
Podemos concluir que en estos momentos la mayoría de los ginecólogos españoles no utilizan las escalas validadas para evaluar los síntomas climatéricos ni las guías de práctica clínica para su tratamiento. Los fármacos que más se prescriben para aliviar los síntomas vasomotores son las isoflavonas de soja a la dosis de 80mg/día.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
A los 454 ginecólogos que han participado y han hecho posible el estudio y a los Laboratorios Farmacéuticos Rovi por el soporte y ayuda en su realización.
Este estudio ha podido llevarse a cabo gracias a una beca de los Laboratorios Farmacéuticos Rovi.