Comparar la efectividad de la conización uterina en lesiones cervicales intraepiteliales de alto grado (LIEAG) mediante electroescisión quirúrgica con Asa de Trucone o Asa de Leep.
Sujetos y métodosInvestigación comparativa, que incluyo 150 mujeres con diagnóstico de LIEAG entre los 20 y 45 años, a las cuales se les practicó conización diatérmicas, separándolas en 2 grupos de acuerdo al tipo de asa utilizada.
Resultadosambas asas fueron efectivas para el manejo de las LIEAG, aunque se encontraron diferencias significativas a favor del asa de Trucone, en cuanto a menor tiempo quirúrgico (X: 3,7±0.52, p<0,01), menor compromiso de los bordes (100% bordes libres; p<0,05) y menor frecuencia de recidivas (94,7%, p>0,01).
Conclusionesaunque ambas asas diatermias resultaron ser efectivas para el tratamiento de las LIEAG, con baja frecuencia de complicaciones y recidivas, el Asa de Trucone mostro presentar mejores ventajas que el Asa de Leep.
To compare the effectiveness of uterine conization in high-grade cervical squamous intraepithelial lesions (HSIL) by means of surgical electrical excision with Trucone loop or Leep loop.
Subjects and methodsWe performed a comparative study that included 150 patients, aged between 20 and 45 years, with a diagnosis of HSIL. All patients underwent uterine conization with diathermy loop. The patients were separated into two groups according to the type of loop used.
ResultsBoth loops were effective in the management of HSIL but significant differences were found in favor of the Trucone loop in surgical time (X: 3.7±0.52, p<0.01), lesser margin involvement (100% free margins, p<0.05) and a lower frequency of residual lesions (94.7%, p>0.01).
ConclusionsBoth diathermy loops were effective in the treatment of HSIL but the frequency of complications and residual lesions was lower with the Trucone loop.
En la actualidad el cáncer de cuello uterino es el tercer cáncer ginecológico más frecuente en el mundo, con una frecuencia de 9,8% y se estima que anualmente en el mundo se diagnostican alrededor de 500.000 nuevos casos de cáncer cervical invasor, de los cuales la mitad son mortales; en países subdesarrollados es el segundo cáncer más frecuente y la neoplasia ginecológica más frecuente1,2. Las regiones con mayor riesgo de cáncer cérvico-uterino incluyen el sur y este de África, el Caribe, Centroamérica y algunos países de Latinoamérica, donde la incidencia anual excede los 30 por 100.000 mujeres. Cada año se estima que 273.000 mujeres fallecen de cáncer cérvico-uterino, sobre tres cuartas partes de ellos en países en vías de desarrollo3.
Es bien conocida la historia natural del Cáncer de cuello uterino, que evoluciona desde las lesiones intraepiteliales (LIE), hasta el cáncer invasor propiamente dicho. Hoy en día es claro que los subtipos de alto riesgo del virus papiloma son los responsables de las lesiones precancerosas y del cáncer cérvico-uterino; la infección persistente por VPH es considerada casi un estado intermedio en la vía hacia el carcinoma cérvico-uterino invasor3. En general, se constata que en una población cribada de mujeres sexualmente activas de países desarrollados, la incidencia acumulada de cáncer de cuello uterino se halla entre 0,2% y 0,5%; siendo a tasa de prevalencia de LIE de alto grado es del 0,5% al 1%, y la de LIE de bajo grado del 3-5%4. La prevalencia de LIE de alto grado ha aumentado en los países subdesarrollados, provocando un gran impacto social, ya que las mujeres afectadas se encuentran en edad reproductiva, y muchas no han completado sus familias5. Respecto de estas lesiones, en Chile alcanzan su máxima prevalencia entre los 25 y 29 años de edad, por lo que la población en riesgo debe estar incluida en los programas de pesquisa6.
En Venezuela el cáncer de cuello uterino es una de las causas de muerte más frecuente en la población femenina, al igual que en América Latina y el Caribe, encontrándose que cada año una de cada mil mujeres entre los treinta y los cincuenta y cinco años aproximadamente desarrollan esta patología. La edad media para el cáncer cervical es de 52.2 años y la distribución de los casos es bimodal, con niveles máximos entre los 35 y 39 años y los 60 y 64 años4.
A lo largo del tiempo se han probado distintos tratamientos y protocolos con el objeto de obtener los mejores resultados en el control de esta patología; entre estos están los métodos ablativos que destruyen la lesión in situ y los escisionales que la extirpan1. Actualmente, se ha difundido el uso de las asas diatermias para el tratamiento de estas lesiones, la cual fue introducida en Norteamérica a comienzos de la década de 1990; se convirtiéndose rápidamente, tal como sucedió en Europa, en el método de elección para el tratamiento de las neoplasias intraepiteliales7,8. Este método radioquirúrgico utiliza corriente alterna de alta frecuencia, que al contacto con la célula, aumenta de calor, la destruye y se convierte en vapor; esto produce un corte limpio de los tejidos con una mínima zona carbonizada9. (fig. 1)
Desde su entrada a la práctica clínica, la cirugía de radiofrecuencia (Loop Electrosurgical Escisión Procedure) o conización LEEP, se ha ubicado como procedimiento de elección para dicha intervención, por su simplicidad de ejecución, el carácter de ambulatoria, su bajo costo, las escasas complicaciones y los buenos resultados del corto y largo plazo para el control de estas lesiones1,9. Con el conocimiento de estas técnicas para el manejo de las lesiones preinvasivas de cuello uterino, se propuso aplicarlas en la consulta ginecológica de la Maternidad «Dr. Armando Castillo Plaza», dependencia del Hospital Universitario de Maracaibo, Venezuela; de modo que se pudiesen comparar los resultados obtenidos con las aplicación tanto del asa de Leep como de Trucone para tratar a las pacientes con lesiones cervicales de alto grado.
Sujetos y metodosSe procedió a practicar una investigación básicamente de tipo comparativa y aplicada, con un diseño cuasi experimental, longitudinal prospectivo y de campo. La selección de las unidades de la muestra se realizo de manera intencionada, tomándose 150 pacientes con diagnóstico de Neoplasia Intracervical (NIC) grado II o grado III y separándolas en dos grupos mediante una aleatorización simple al azar, para realizar la conización cervical, bien sea con el asa de Leep o el asa de Trucone; para ello se fijaron algunos criterios de inclusión y exclusión para su inclusión o no en el estudio; estos fueron:
- (a)
Criterios de inclusión:
- 1.
Pacientes con diagnóstico histopatológico de LIE alto grado (NIC II y III).
- 2.
Edad mayor de 20 años y menor de 45 años.
- 3.
Ausencia de contraindicaciones para la realización del procedimiento.
- 4.
Consentimiento informado de la paciente.
- 1.
- (b)
Criterios de exclusión:
- 1.
No cumplir con el rango etario establecido.
- 2.
Presencia de patologías concomitantes que impidan la realización del procedimiento: enfermedad pélvica inflamatoria (EPI), DIU, alteración de la coagulación, alteraciones cardíacas (arritmias, marcapaso).
- 3.
Embarazo.
- 4.
Diagnóstico histopatológico de cáncer in situ de cervix, o un estadio más avanzado.
- 5.
Desaprobación para la realización del procedimiento.
- 1.
Para la ejecución de esta investigación, se procedió a seleccionar en la consulta ginecológica a las pacientes con LIE de alto grado de acuerdo con los criterios previamente establecidos. Se les realizo historia clínica detallada, citología de cuello uterino, colposcopia y biopsia dirigida por colposcopia. A las pacientes con diagnóstico de LIE alto grado por biopsia cervical, se les practico la conización con la previa aceptación de las pacientes.
Se utilizó un equipo de asa radioquirúrgico Cooper Surgical Leep System 1.000® y las asas (Leep y Trucone) utilizadas fueron de 20mm de ancho por 10mm de alto y de 10mm de ancho por 10mm de alto, mientras que las esferas de coagulación fueron de 5 milímetros. La escisión se realizó en modo Blend o cut con selección de potencia a 48 watts, efectuándose tres resecciones de labio anterior, posterior y canal endocervical para los casos donde se utilizaron el asa de Leep; mientras que para los casos donde se utilizó el asa de Trucone, se realizó un único corte a manera de un compás, con el mismo modo y potencia. La muestra recogida fue procesada en el Servicio de Anatomía Patológica del Servicio Autónomo Hospital Universitario de Maracaibo, sede del postgrado en esa especialidad de la Universidad del Zulia.
La técnica de operación fue la siguiente:
- (a)
Paciente en posición de litotomía.
- (b)
Pincelado de genitales externos con povidona yodada y colocación de campos estériles
- (c)
Limpieza de vagina con torunda de gasa
- (d)
Pincelado del cuello uterino con solución de lugol para demarcación de las zonas alteradas
- (e)
Anestesia cervical con cifarcaína al 2%, radiada en cuatro cuadrantes, a las 12, 3, 6 y 9 del reloj respectivamente.
- (f)
Resección cervical con asa de Leep o Trucone.
- (g)
Cauterización del lecho estromal con esferas de coagulación con voltaje de 60 watts hasta cubrir completamente la zona resecada y aplicación de subsulfato férrico (solución de Monsell) sobre la escara para control del sangrado local.
A cada paciente se le aplico el instrumento en los próximos controles ginecológicos, en los cuales se registraron los siguientes datos: edad, procedencia, hábitos sexuales, hábitos tabáquicos, menarquia, sexaquía, número de parejas sexuales, reporte de citología, colposcopia y biopsia, procedimiento realizado: cono biopsia con Leep o con Trucone, complicaciones como sangrado, lesión vaginal, infecciones, anestésicas, resultados definitivos del cono biopsia y evolución de la paciente determinada por los controles citológicos a los 4, 8, y 12 meses siguientes a la realización del cono biopsia.
Los datos obtenidos fueron organizados, recopilados e introducidos en una base de datos; empleándose el Paquete Estadístico para Ciencias Sociales (SPSS), versión 11.0.1 para el análisis estadístico de los mismos; se calcularon medidas de tendencia central como promedios, medias y medidas de dispersión como la desviación estándar (DE). Para realizar la comparación de los resultados obtenidos entre los dos grupos de pacientes a evaluar, se utilizará la T de Student para la significación estadística de los datos obtenidos. Finalmente, los resultados obtenidos fueron expresados en tablas con distribución de frecuencias absolutas y relativas.
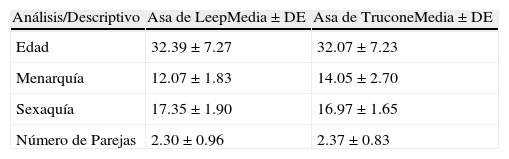
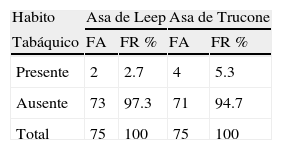
ResultadosEn cuanto a algunas de las características de los grupos evaluados, se evidencio que el promedio en la edad de las pacientes del estudio en ambos grupos fue de 32 años, con edades entre 25 y 39 años; la menarquía del grupo tratado con asa de Leep tuvo una media de 12 años mientras que el grupo del asa de Trucone la menarquía se presento en promedio a los 14 años. Por otra parte, se pudo conocer que la sexaquía en promedio en ambos grupos fue a los 17 años, con edades entre 15 y 19 años; en tanto que el análisis descriptivo del número de parejas de las pacientes evaluadas reporto que en ambos grupos el promedio de parejas fue de 2 con una variación entre 1 y 3 parejas en toda la muestra (Ver tabla 1). La presencia de habito tabáquico, considerado un factor de riesgo en la población estudiada evidencio que solo el 2.7% de las pacientes del grupo tratado con el asa de Leep eran fumadoras y el grupo tratado con el asa de Trucone se observo que el 5.3% eran fumadoras (Ver tabla 2).
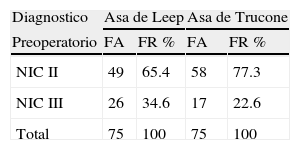
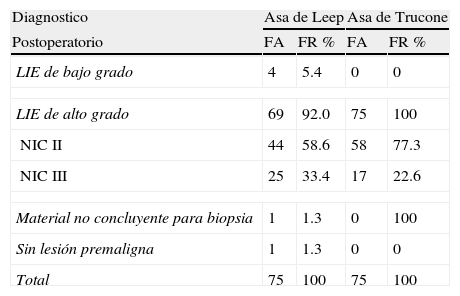
El diagnostico histológico previo a la realización de la conización con las asa diatérmica evidencio que en ambos grupos la indicación para la realización del procedimiento era la presencia de LIEAG. En el grupo que sería tratado con el asa de Leep, el 65.4% y 34.6% de las muestras evidenciaban la presencia de NIC II o NIC III, respectivamente; mientras que el grupo que sería tratado con el asa de Trucone el 77.3% presentaba diagnostico de NIC II y el 22.6% NIC III (Ver tabla 3). Posterior a la realización del procedimiento, la histología de las biopsias tomadas demostró que en el grupo de pacientes donde se utilizo el asa de leep, el resultado de la biopsia en el 92% de los casos reportó un LIE de alto grado, en el 5.4% fueron de bajo grado y solo en el 1.3% el material obtenido no fue concluyente y no se observo lesión premaligna en la muestra; mientras que la biopsia del material obtenido con el asa de trucone mostró que en el 100% de los casos el reporte histológico confirmo LIE de alto grado (Ver tabla 4).
Diagnostico Histológico Postoperatorio de las pacientes con Lesiones Cervicales
| Diagnostico | Asa de Leep | Asa de Trucone | ||
| Postoperatorio | FA | FR % | FA | FR % |
| LIE de bajo grado | 4 | 5.4 | 0 | 0 |
| LIE de alto grado | 69 | 92.0 | 75 | 100 |
| NIC II | 44 | 58.6 | 58 | 77.3 |
| NIC III | 25 | 33.4 | 17 | 22.6 |
| Material no concluyente para biopsia | 1 | 1.3 | 0 | 100 |
| Sin lesión premaligna | 1 | 1.3 | 0 | 0 |
| Total | 75 | 100 | 75 | 100 |
Fuente: Elaboración Propia.
El tiempo quirúrgico de la conización, específicamente el uso de las asas diatérmicas se midió para evaluar el tiempo requerido en cada una, evidenciándose que al grupo de pacientes donde se utilizo el asa de Leep el tiempo promedio del procedimiento fue de 4.54 minutos con un rango entre 4.02 y 5.06 minutos y en el grupo donde se utilizo el asa de trucone el tiempo promedio fue menor 3.7 minutos con un rango entre 3.18 y 4.22 minutos (Ver tabla 5).
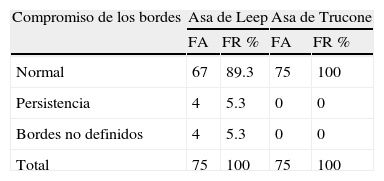
Como puede observarse en la Tabla 6, fueron evaluados los bordes de la muestras obtenidas después de la Conización con el asa de leep o con el asa de trucone, evidenciándose que en el grupo de pacientes donde se utilizo el asa de leep el 89.3% los bordes quedaron normales, libres de lesión comparado con el grupo donde se utilizo el trucone donde la cantidad de pacientes con bordes normales fue del 100%, en el grupo tratado con leep solo el 4% de la muestra mostro persistencia de lesión y también hubo un 4% al cual no se pudo precisar las características del borde, no se pudo definir por erosión del epitelio, por la cauterización.
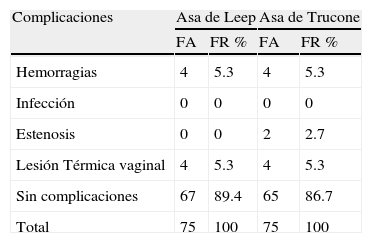
De igual forma, en la tabla 7 se muestra el análisis de la presencia de complicaciones en las pacientes a las cuales se les realizó el procedimiento, evidenciándose que la conización con el asa de Leep presentó solo en el 5.3% de la muestra hemorragias y lesión térmica vaginal, mientras que el 89.4% no mostro complicación alguna. Sin embargo en las pacientes que se utilizo el asa de Trucone además de la presencia de hemorragia y lesión térmica vaginal ambas en el 5.3%, también se presento en el 2.7% estenosis cervical, quedando de la muestra el 86.7%, el cual no presento complicaciones.
Presencia de Complicaciones debidas a la Conización en las pacientes con Lesiones Cervicales
| Complicaciones | Asa de Leep | Asa de Trucone | ||
| FA | FR % | FA | FR % | |
| Hemorragias | 4 | 5.3 | 4 | 5.3 |
| Infección | 0 | 0 | 0 | 0 |
| Estenosis | 0 | 0 | 2 | 2.7 |
| Lesión Térmica vaginal | 4 | 5.3 | 4 | 5.3 |
| Sin complicaciones | 67 | 89.4 | 65 | 86.7 |
| Total | 75 | 100 | 75 | 100 |
Fuente: Elaboración Propia.
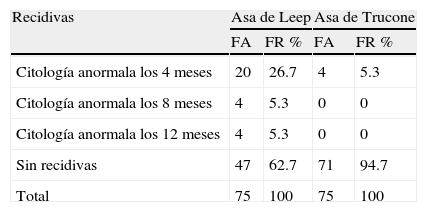
Las recidivas de lesión cervical intraepitelial fueron evaluadas con citologías a los 4, 8 y 12 meses respectivamente, en ambos grupos de pacientes observándose que en el grupo que utilizo el asa de trucone solo el 5.3% presento citologías anormales a los 4 meses del procedimiento y el 94.7% de las pacientes no hubo recidivas; mientras que en el grupo donde se utilizo el asa de leep, el 26.7% de la muestra presento recidivas en la citología al 4to mes, el 5.3% presento recidivas en el 8vo y 12avo mes, y solo el 62.7% no presento recidivas (Ver tabla 8).
Presencia de Recidivas de posterior a la Conización en las pacientes con Lesiones Cervicales
| Recidivas | Asa de Leep | Asa de Trucone | ||
| FA | FR % | FA | FR % | |
| Citología anormala los 4 meses | 20 | 26.7 | 4 | 5.3 |
| Citología anormala los 8 meses | 4 | 5.3 | 0 | 0 |
| Citología anormala los 12 meses | 4 | 5.3 | 0 | 0 |
| Sin recidivas | 47 | 62.7 | 71 | 94.7 |
| Total | 75 | 100 | 75 | 100 |
Fuente: Elaboración Propia.
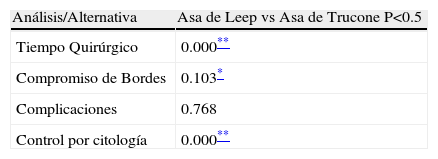
Como se observa en la tabla 9, la comparación del uso de asa de leep y el asa de trucone en la conización de pacientes con lesiones cervicales, evidencio que existen diferencias altamente significativas entre los resultados del tiempo quirúrgico, donde el promedio de tiempo fue menor en el grupo donde se utilizo el asa de trucone, y el control posterior por citología a los 4, 8 y 12 meses, donde se observo que en el grupo donde se uso el asa de trucone hubo menos recidivas. El compromiso de los bordes después de la conización, también mostro que hay diferencias significativas en entre los grupos donde el tratado con el asa de trucone evidencio bordes normales libres de lesión después del procedimiento.
Comparación de la Conización con Asa de Leep vs Asa de Trucone en las pacientes con Lesiones Cervicales
| Análisis/Alternativa | Asa de Leep vs Asa de Trucone P<0.5 |
| Tiempo Quirúrgico | 0.000** |
| Compromiso de Bordes | 0.103* |
| Complicaciones | 0.768 |
| Control por citología | 0.000** |
Fuente: Elaboración Propia.
La conización uterina con asas diatermas es una alternativa en la mayoría de los casos al cono frío con bisturí, la cual ha permitido una reducción del sangrado intraoperatorio y de la hemorragia post quirúrgica; con la consiguiente reducción del tiempo de hospitalización. La mayor dificultad atribuida a la conización con asa de LEEP se refiere a la evaluación histológica de los bordes quirúrgicos por el daño térmico que produce6; sin embargo, con su uso se pueden diagnosticar entre un 84 a 97% de los casos de NIC II o superiores, teniendo una efectividad de aproximadamente el 90% sin anestesia local, pero con anestésico, la tasa de fracaso disminuye a 3%, debido a que se alcanza una mayor profundidad10.
El advenimiento del asa electroquirúrgica, ha sido un aporte trascendente en el manejo de las lesiones preclínicas; su utilización ha producido un aumento notable en el número de procedimientos debido a que pueden realizarse de manera ambulatoria, con buena aceptación de las mujeres, escasas complicaciones y bajo costo1,3,4,9,11,12. En esta investigación el uso de asa diatermias demostró ser útil tanto para el diagnóstico como tratamiento de las lesiones premalignas, permitiendo identificar casi la totalidad de las lesiones de alto grado y con un bajo porcentaje de casos con lesión residual, indiferentemente del tipo de asa utilizada.
Estos resultados son similares a los encontrados por Cabrera12, quienes demostraron en Chile un 67% de lesiones premalignas mediante la escisión de la zona de transformación con asas diatermias; sin embargo difieren de los reportados por Alonso y Col.13, quienes usando el asa de Leep identificaron cerca de un 22% de lesiones de alto grado; con lesión residual el 23,5% de éstas pacientes y 28% para todas las lesiones premalignas. De igual forma, los resultados obtenidos en este estudio, demuestran que el compromiso de los márgenes de la muestra cervical tomada, sinónimo de lesión residual, era bajo indiferentemente del tipo de asa utilizada; sin embargo, el empleo del asa de Trucone mostró una ventaja altamente significativa respecto al asa de Leep, al presentar bordes libres de lesión la totalidad de las pacientes tratadas con este tipo de asa. Resultados que concuerdan con lo planteado por Ghaem y Col.14, quienes expresan que las mujeres tratadas con asas diatermias presentan una baja prevalencia de enfermedad de alto o bajo grado posterior al tratamiento.
Por su parte, se ha demostrado que la presencia de compromiso de los márgenes del cono estaba asociada significativamente con el riesgo de enfermedad residual o recurrente; con una especificad del 77% y valor predictivo positivo del 50%14. Asimismo, se ha establecido que el riesgo de recurrencia de una lesión de cualquier grado después de un tratamiento excisional incompleto es 5,47 veces más frecuente si este es incompleto, mientras que el riesgo de una lesión de alto grado es de veces más14.
Al respecto, para Borchert y Col.15 la lesión residual mucho más frecuente en el cono con compromiso de margen endocervical positivo que en el compromiso de borde exocervical; la importancia del estudio de canal se ve refrendada por los casos en que se encuentra lesión endocervical sin compromiso exocervical. Sin embargo, otros estudios han concluido que tanto los márgenes ecto y endocervicales positivos para patología cervical, así como la severidad de la misma, son factores predictivos de persistencia y recurrencia de enfermedad16. De igual forma, González y Col.17 al comparar el porcentaje de compromiso cervical por lesión de alto grado postcono con la persistencia de enfermedad en las piezas de histerectomía se encontró una elevada significancia estadística cuando el porcentaje de compromiso en el cono era sobre un 75% (p=0,0016).
No obstante, se debe ser cuidadoso en el análisis de esta positividad, puesto que recientemente se ha propuesto que más que la positividad de márgenes, lo que importa como predictor de neoplasia residual es la edad y la extensión de la enfermedad medida en el porcentaje de fragmentos comprometidos, siendo significativo sobre un 40%12 o sobre el 50%9. Por otro lado hay que destacar que la práctica rutinaria de electrocoagulación de puntos hemorrágicos o de la totalidad del lecho cruento, incluido el borde de sección de la mucosa, debería ser interpretada como un verdadero segundo tratamiento, lo que indicaría una menor recidiva a pesar de que en el estudio histológico se informe compromiso de los bordes7.
A pesar de las múltiples ventajas conocidas del uso de asas diatermias, este método no escapa de la presencia de complicaciones, principalmente hemorragias y lesiones térmicas hasta en un 33% de los casos18; asimismo, su utilización está contraindicado cuando se sospecha la presencia de cáncer invasivo. Esta investigación demostró que tanto la asa de Leep como la de Trucone, mostraron ser seguras para el tratamiento de las lesiones premalignas del cuello uterino; siendo muy baja la frecuencia de complicaciones, presentándose principalmente lesiones térmicas, hemorragias y sólo dos casos de estenosis en pacientes tratadas con el asa de Trucone; resultados similares a los presentados en otras investigaciones, donde se ha expuesto que las hemorragias y más raramente las lesiones térmicas son las principales secuelas adversas que pueden presentarse con el uso de asas diatermias1,4,9,12,13,17,18.
El uso de asas diatermias conllevan tasas de fracaso de hasta 10–15%, según las características de la lesión, por lo que se recomienda un seguimiento mínimo de un año19; si bien se realizo un seguimiento por 12 meses, es aconsejable seguir a estas pacientes durante un periodo mayor. Al respecto existen divergencias en la literatura consultada, algunos investigadores sugieren un seguimiento cuidadoso por 10 años mientras que otros autores señalan que la recurrencia de la lesión podría presentarse muchos años después por lo que debiera ser indefinido el seguimiento15. No obstante, este seguimiento de un año posterior al tratamiento excisional permitió establecer que el uso del asa de Trucone era significativamente mejor para el tratamiento de las lesiones premalignas, puesto que al término de doce meses la totalidad de las pacientes no mostraron compromiso citológico; estableciendo un 5,3% de enfermedad recurrente, lo cual correspondía con la frecuencia detectada de conos con bordes comprometidos.
El tratamiento de la neoplasia intraepitelial cervical tiene un buen pronostico y es curable en el 100% de los casos, como concepto básico el tratamiento se debe basar en un diagnostico preciso en cuanto a su profundidad, grado y severidad20; en este sentido, una limitación del estudió fue no considerar la profundidad del cono, algunas casuísticas publican conos con profundidad de cerca de 2 milímetros, otras de 5 a 8 milímetros15. Asimismo, no se tiene información precisa de las condiciones socioeconómicas de las pacientes, estado marital o estilos de vida; los cuales se reconocen como factores asociados al riesgo de presentar lesiones premalignas de cuello uterino4.
Otra limitación de esta investigación fue no haber confirmado la presencia de infección por VPH, puesto que se ha demostrado su asociación con la génesis de las lesiones precursoras del cáncer cérvico-uterino; en este sentido la presencia de esta infección tanto antes del cono como posterior al mismo, incrementaba casi al doble el riesgo de enfermedad recurrente o lesión residual, por lo que sería aconsejable recomendar el seguimiento de éstas pacientes con procedimiento de hibridación para el diagnóstico y tipificación de la infección por VPH13.
Finalmente, se pudo concluir que si bien ambas asas diatermias resultaron ser efectivas para el tratamiento de las LIEAG, con baja frecuencia de complicaciones y recidivas, el Asa de Trucone mostró presentar mejores ventajas que el Asa de Leep. De igual forma ésta asa demostró presentar mejores ventajas en cuanto a un menor tiempo quirúrgico y menos pacientes con recidivas al término de un año de seguimiento citológico, diferencia altamente significativa (p<0,01); permitiendo obtener una mayor cantidad de muestras sin compromisos de sus bordes; diferencia estadísticamente significativa (p>0,05). Por otra parte, sería interesante ampliar tanto el tiempo de seguimiento de las pacientes incluidas en esta investigación como los métodos de diagnóstico, de modo que se puedan analizar las características colposcópicas y determinar la presencia de infección por VPH.