Casos clínicos
Coriocarcinoma primario de cuello uterino
Primary choriocarcinoma of the uterine cervix
S. Villaverde1
E. Rodríguez-Vega1
A. Escudero1
F. Pañeda1
M. Seco2
1 Servicio de Obstetricia y Ginecología. Hospital Central de Asturias. Centro Universitario. Oviedo.
2 Servicio de Anatomía Patológica, Hospital Central de Asturias. Centro Universitario. Oviedo
Correspondencia:
Secundino Villaverde Fernández
Miguel Traviesas, 3
33005 Oviedo
E-mail: svillaverdef@medynet.com.
Fecha de recepción: 31/8/98
Aceptado para publicación: 23/3/99
INTRODUCCIÓN
El coriocarcinoma es uno de los tumores malignos ginecológicos menos frecuentes pero potencialmente más curables(1). La incidencia del coriocarcinoma es alta en Asia y Africa, de 1:250 a 1:6.000 embarazos sobre todo en Indonesia, Taiwan, China, Filipinas, Japón, Hong-Kong y Singapur(2,3), pero se estima una frecuencia de 1:10.000 a 1:70.000 embarazos en países occidentales. La mayoría de las veces asienta en el cuerpo uterino, siendo el carcinoma ectópico primario muy raro(4) y más aún la localización en el cérvix(5,6), de la que solamente se han publicado en el mundo unos 60 ó 70 casos(7). Por este motivo puede confundirse fácilmente con un aborto, con lesiones benignas o malignas de cérvix o incluso con un embarazo cervical(5,7). En 1965 Saito, et al.(8) definieron los criterios para el diagnóstico del coriocarcinoma ectópico (tabla 1).
Tabla 1 Criterios diagnósticos del coriocarcinoma ectópico (Saito et al., 1965) | |
| 1. | No existencia de foco primario en el cuerpo uterino. |
| 2. | Diagnóstico histopatológico confirmado de coriocarcinoma. |
| 3. | No existencia de mola hidatiforme o embarazo intrauterino normal. |
| 4. | El coriocarcinoma intramural de cuerpo uterino no debe considerarse como carcinoma ectópico. |
Presentamos un caso de coriocarcinoma cervical primario, que por los datos clínicos y los hallazgos ecográficos encontrados, en un principio había sido diagnosticado de embarazo cervical.
DESCRIPCION DEL CASO
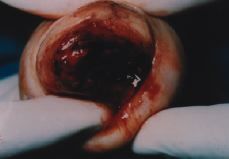
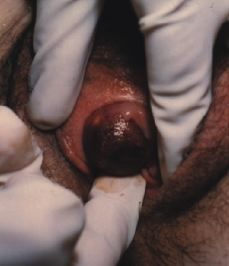
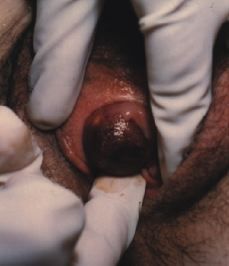
Paciente de cuarenta y un años, sin antecedentes personales ni familiares de interés, que ingresó de urgencia, refiriendo hemorragia vaginal muy abundante, que se inició 15 días antes coincidiendo con la última regla y sin referir historia de amenorrea previa. Los ciclos menstruales eran normales, del tipo 3/28 y la menarquia fue a los trece años. En su historia obstétrica refería dos embarazos y partos normales hacía 22 y 19 años. En la exploración tenía un cérvix muy hipertrófico, apreciándose a su través restos de aspecto placentario íntimamente adheridos al endocérvix. Se realizó un test de embarazo que fue positivo, la Hb era de 8,6 g/dl y el Hct del 25%. Ecográficamente se vio un útero vacío y una masa endocervical de 28 x 17 mm compatible con embarazo cervical. Ese mismo día se realizó laparotomía de urgencia, apreciándose un útero aumentado de tamaño como ocho semanas de gestación, de consistencia blanda y una tumoración en el cérvix de unos 4 cm de diámetro sobresaliendo por el orificio cervical externo (Fig. 1). Se realizó histerectomía total conservando ambos ovarios y el postoperatorio cursó sin incidencias.
Figura 1. Aspecto macroscópico de la tumoración cervical extirpada.
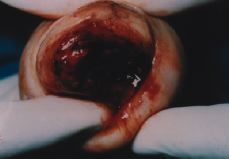
En el estudio anatomopatológico se describe macroscópicamente un cuerpo uterino aumentado de tamaño, de forma globulosa y color violáceo, con unas dimensiones de 11 x 8 x 3,5 cm. El cérvix uterino presenta un orificio cervical externo de 4 cm. A la apertura del útero, se observa una pared cervical friable, invadida por una masa tumoral necróticohemorrágica de color negruzco, que ocupa la luz y afecta circunferencialmente a todo el espesor de la pared cervical. La cavidad del cuerpo uterino ligeramente dilatada, no presenta contenido en su luz, siendo el espesor del miometrio de 2 cm y aspecto esponjoso.
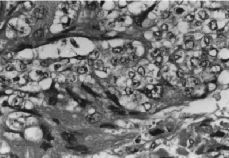
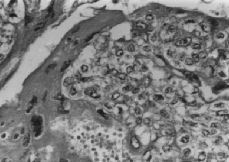
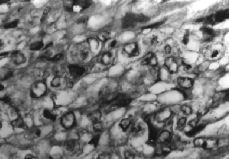
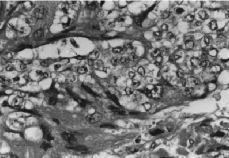
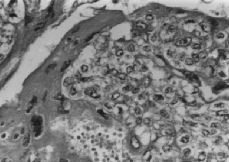
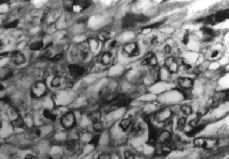
En el estudio histológico, se describe a nivel cervical, una proliferación celular neoplásica de células trofoblásticas (Fig. 2), que invaden el espesor de la pared en forma de gruesos cordones y masas celulares irregulares, que necrosan la pared muscular, produciendo áreas de hemorragia y signos de invasión vascular. Las células neoplásicas, constituidas por elementos mononucleares de tipo citotrofoblástico predominantemente, se entremezclan con elementos multinucleares de aspecto sincitial, presentando ambos tipos celulares signos de atipia nuclear, pleomorfismo y actividad mitótica (Fig. 3), siendo las células multinucleadas inmunohistoquímicamente positivas para la HGC (Fig. 4). En las múltiples muestras realizadas no se objetivaron vellosidades coriales, destacando, las áreas de hemorragia y de necrosis tanto intratumorales como intraparietales. El espesor del cuerpo uterino presentaba focos de adenomiosis, quedando la tumoración limitada al cérvix.
Figura 2. Proliferación de células citotrofoblásticas con atipia nuclear y actividad mitótica (M.E.; 400 x).
Figura 3.Células sincitiotrofoblásticas multinucleadas con nœcleos irregulares en íntima relación con células citotrofoblásticas (M.E. 400 x).
Figura 4. Proliferación celular mixta sincitio y citotrofoblástica cuyas células sincitiales multinucleadas muestran vacuolización y nœcleos hipercromáticos. (Tinción utilizada: gonadotropina coriónica.)
Se realizó una determinación de ß-HCG en sangre, cuyo resultado fue de 15.910 mU/ml. La radiografía de tórax, el hemograma, las pruebas de coagulación y la bioquímica estaban dentro de límites normales. El TAC abdominopélvico, así como el torácico y el craneal, fueron negativos. A la espera de los estudios de extensión presentó una nueva hemorragia vaginal y se apreció en la exploración una tumoración metastásica en cara anterior de vagina de 1 x 2 cm (Fig. 5). Se inició tratamiento quimioterápico con metotrexate y factor citrovorum (MTX/FC), según el esquema Bagshawe. Al finalizar el primer ciclo la ß-HCG descendió a 5.850 mU/ml. El tratamiento se repitió cada 14 días, con descenso progresivo de la ß-HCG a un ritmo exponencial, siendo negativa al finalizar el séptimo ciclo. Se completó el tratamiento con otros siete ciclos de MTX/FC y a los doce meses, los controles hormonales, analíticos y radiográficos siguen siendo negativos.
Figura 5. Metástasis en cara anterior de vagina de 2 x 1 cm.
DISCUSION
El cuello uterino es un lugar extremadamente raro para el asentamiento de un coriocarcinoma primario o ectópico. Fue descrito por primera vez por Alfieri en 1915(9), y está totalmente establecido que para hacer el diagnóstico deben seguirse los criterios de Saito, et al.(8) y se excluye cualquier caso que afecte al cuerpo uterino. El coriocarcinoma gestacional deriva de cualquier tipo de embarazo (eutópico o ectópico) y puede aparecer en cualquier momento después de la concepcion: postmola, postparto, postmenopausia o posthisterectomía(10).
En 1980 Tsukamoto, et al.(5) describieron tres posibles mecanismos para el desarrollo del coriocarcinoma cervical uterino: a) La primera posibilidad es que la paciente inicialmente tuviese un embarazo cervical uterino seguido de transformación maligna(6). b) La segunda posibilidad es que el coriocarcinoma cervical fuese una metástasis de un tumor primario de cuerpo uterino que hubiese desaparecido(11). c) La tercera posibilidad sería que el desarrollo del coriocarcinoma cervical se debiese a una embolización en el cérvix de células coriónicas de un embarazo previo que primero estuviesen en fase de reposo y posteriormente se activasen sufriendo una transformación maligna(12).
El coriocarcinoma también puede ser heterocrónico. Park lo define como tal cuando el período de latencia, después del embarazo precedente, es mayor de dos años. La más extensa revisión sobre el coriocarcinoma ectópico fue realizada en 1965 por Saito, et al.(8), encontrando la localización en el cérvix sólo en el 15,1% de los casos y con un período de latencia menor de un año en la mitad de los mismos y de más de dos años en el resto.
El diagnóstico clínico del coriocarcinoma primario cervical es muy dificultoso. En muchas ocasiones no se hace hasta después de realizar un legrado o una histerectomía(14). El signo más común es el sangrado vaginal anormal en edad reproductiva y en ocasiones puede ser una hemorragia masiva. En el caso presentado el diagnóstico al ingreso fue de embarazo cervical, descubriéndose el coriocarcinoma en el estudio anatomopatológico tras la histerectomía. Por tanto, es importante incluir este tipo de patología en el diagnóstico diferencial de las lesiones cervicales.
La determinación de la ß-HCG puede formar parte de la investigación preoperatoria en esas pacientes. Sin embargo, es necesario el examen anatomopatológico para establecer el diagnóstico definitivo. En la exploración ecográfica hay que tener en cuenta que el hallazgo de una masa cervical hiperecogénica heterogénea puede plantear múltiples diagnósticos diferenciales (tabla 2), pero la presencia de una ß-HCG positiva y elevada nos llevaría a la posibilidad de un coriocarcinoma ectópico cervical.
Tabla 2 Diagnósticos diferenciales ecográficos del coriocarcinoma de cuello uterino | ||
| Los más comunes: | ||
| * | Carcinoma cervical | |
| * | Mioma cervical | |
| * | Mioma parido en cérvix | |
| * | Hematoma de varias causas | |
| * | Gestación ectópica cervical | |
| Más raros: | ||
| * | Enfermedad trofoblástica ectópica cervical | |
| * | Linfoma primario de cérvix no Hodgkin | |
| * | Carcinoma vaginal invadiendo cérvix | |
| * | Sarcoma botrioides de cérvix o de vagina invadiendo cérvix. | |
La histerectomía seguida de quimioterapia es el tratamiento de elección, aunque en carcinomas primarios no metastásicos en mujeres jóvenes que desean preservar la fertilidad puede hacerse resección local más quimioterapia(7). Se ha descrito que el coriocarcinoma cervical tiene una baja incidencia de metástasis, un pronóstico mejor que los otros coriocarcinomas ectópicos(15) y una buena respuesta a la quimioterapia. Pero, incluso con metástasis diseminadas, los tumores trofoblásticos son especialmente sensibles al metotrexate, pudiendo conseguirse una remisión completa, tal como ocurrió en el caso presentado.
El control de la respuesta se realiza con la determinación de ß-HCG semanal. Si la cifra de la misma no desciende al menos en un 25% después de un ciclo de quimioterapia, hay que cambiar de preparado(1). La remisión completa se define como tres determinaciones de ß-HCG semanales consecutivas negativas, pero la quimioterapia debe continuarse como mínimo tres ciclos después del título negativo de la ß-HCG, o bien aplicar de nuevo el mismo número de ciclos recibidos hasta la negativización. La radioterapia coadyuvante se recomienda para el tratamiento de las metástasis cerebrales y hepáticas.
BIBLIOGRAFÍA
1 Calero F. Tumores trofoblásticos gestacionales. En: Celorio JA, Calero F, Armas A (Eds). Fundamentos de oncología oncológica. Madrid: Díaz Santos; 1987. p. 435-63.
2 Wei PY, Ouyang PC. Trophoblastic diseases in Taiwan: a review of 157 cases in a 10 year period. Am J Obstet Gynaecol 1963;85:844-9.
3 Tsai YS, Su SC, Wang TT, Hsu CT, Lin YN. Primary choriocarcinoma in the uterine cervix. Asia-Oceanía J Obstet Gynecol 1988;14:285-92.
4 Herts BR, Yee JM, Porges RF. Primary cervical choriocarcinoma: Case report and review of the literatura. J Ultrasound Med l993;12:59-62.
5 Tsukamoto N, Nakamura M, Kashimura M, Saito T. Primary cervical achoriocarcinoma. Gynecol Oncol 1980;9:99-107.
6 Rashbaum M, Daub WW, Lisa Jr. Primary cervical choriocarcinoma. Am J Obstet Gynecol 1952;64:451-5.
7 Ben-Chetrit A, Yagel S, Ariel I, Zacut D, Shimonovitz S, Gelnikier-Hochner D. Successful conservative management of primary nonmetastatic cervical choriocarcinoma. Am J Obstet Gynecol 1990;163:1161-3.
8 Saito M, Azuma T, Nakamura K. On ectopic choriocarcinoma. World Obstet Gynecol 1965;17:455-84.
9 Alfieri E. Contributo allo studio del corioepitelioma cervicale con pungo periodo di latenza. Folia Gynaec 1915;10:371.
10 Dyke PC, Fink LM. Latent choriocarcinoma. Cancer l967;20: 150-4.
11. Novak E, Koff AK. Chorioepithelioma with especial reference to disappearance of the primary uterine tumor. Am J Obstet Gynecol 1930;20:153-64.
12 Acosta-Sison H. Apparent metastatic chorioepithelioma without demonstrable primary chorionic malignancy in the uterus. Report of 3 cases: A new possible explanation of its occurrence. Obstet Gynecol 1957;10:165-68.
13 Park WW. Choriocarcinoma: A study of its pathology. Philadelphia: F. A. Davis; 1971.
14 Jiny-Der L, Ting-Chang C, Ying-Ming L, Swei H, Yung-Kuei S. Choriocarcinoma of the cervix. Acta Obstet Gynecol Scand 1992;71;479-81.
15 Ooguchi Z. Clinical study of 120 cases of choriocarcinoma and invesive mole. J. Japan Obstet Gynaecol Soc 1966;18:1083-92.