INTRODUCCIÓN
La presentación más común de ausencia congénita de vagina se conoce como síndrome de Mayer-Rokitansky-Küster-Hauser (MRKH), una alteración poco frecuente cuya incidencia se estima en 1:4.000-1:20.000 mujeres1. Se caracteriza por la ausencia de vagina y útero con total normalidad de los ovarios y la presencia de un cariotipo 46 XX; puede encontrarse además asociada a otras malformaciones (renales, óseas, auditivas) aunque de forma poco frecuente.
Se ha estudiado un posible origen genético. Algunos autores2 proponen una herencia autosómica dominante, que ha sido rebatida en otros estudios, y finalmente no se ha podido demostrar ninguna relación genética.
La creación de una neovagina se ha intentado por diferentes métodos, tanto no invasivos como invasivos. Las técnicas no invasivas están basadas en la creación del nuevo espacio vaginal de forma pasiva, por medio de la utilización de dilatadores vaginales. El primero en desarrollar esta idea fue Frank3 siguiendo los principios descritos por Amussat4. Hay numerosos estudios, como los de Broadbent et al5, Roberts et al6 o Edmonds7, con buenos resultados; consiguen una longitud vaginal satisfactoria en un 85% de los casos.
Las técnicas invasivas pretenden la creación de un espacio nuevo de diferentes maneras.
Para la creación quirúrgica de la neovagina, se utilizan diferentes materiales de revestimiento a modo de injerto. La piel, utilizada ya desde 1955 por McIndoe8, el amnios9 o el peritoneo10 son los elementos usados con más frecuencia.
La vulvovaginoplastia emplea intestino. Desde que Sneguireff11 en 1892 comenzó utilizando recto, se han utilizado diferentes partes. Baldwin12 en 1907 utilizó íleon. Ruge13 en 1914 comenzó a utilizar colon sigmoide que, tras varias modificaciones de la técnica, ha demostrado ser la porción intestinal más útil en este tipo de intervención. De cualquier manera, todas ellas desarrollaban, en demasiadas ocasiones, complicaciones severas como estenosis, escasa lubricación, contracturas y dispareunia. En la actualidad, diferentes autores14,15 siguen utilizando la colocolpopoyesis con resultados satisfactorios en mas del 90% de los casos.
El peritoneo fue utilizado por primera vez por Davydov et al10 por medio de laparotomía, y desde entonces la técnica recibe su nombre. En la actualidad hay autores que aplican estas técnicas por medio de laparoscopia16-18.
A finales de los años sesenta, Vecchietti19 desarrolló una técnica, utilizando de nuevo la idea dilatadora de la técnica de Frank, en la cual se realiza una presión continua y progresiva con una oliva acrílica colocada en la vagina rudimentaria. Dos cabos van ligados a la oliva, atraviesan el espacio entre la vejiga y el recto y la pared abdominal y, finalmente, van conectados a un mecanismo tractor que tira de la oliva hacia arriba. Esta intervención ha tenido muy buenos resultados, tanto en la función sexual como anatómicos. Sin embargo, tiene las desventajas asociadas a la laparotomía y a la estancia hospitalaria postoperatoria. Al final de la década, Fedele et al20 aplicaron los principios de la técnica de Vecchietti por laparoscopia, y obtuvieron muy buenos resultados.
Varios autores aplican esta técnica en la actualidad con buenos resultados21,22. En España, estas técnicas se están aplicando por laparoscopia desde el año 1998, y el primero en realizarlas fue el Hospital Universitario de Getafe23,24. Posteriormente, también en España, se han introducido modificaciones significativas al utilizar un barotensor (sistema Remeex® para la cirugía de la incontinencia urinaria de esfuerzo) en la tracción de los hilos25,26.
En este artículo describimos nuestra experiencia con las primeras 15 pacientes, reforzando los pasos difíciles e introduciendo algunas modificaciones que han conseguido dejar tanto a nuestras pacientes como a nosotros mismos completamente satisfechos.
PACIENTES Y MÉTODO
Se incluye a 16 mujeres, de edades comprendidas entre 17 y 27 años, con ausencia completa de útero y de vagina, que fueron remitidas a nuestro hospital por amenorrea primaria. Todas nos llegaron por su familia, excepto una mujer de 27 años que tenía una pareja estable y quería comenzar a mantener relaciones sexuales (tabla 1).
El desarrollo de caracteres sexuales secundarios era normal, el cariotipo era XX y en la ecografía se demostraba ausencia de útero con ovarios normales, por lo que se diagnosticó síndrome de MRKH.
La urografía intravenosa puso de manifiesto la existencia de un solo riñón en 2 casos (en uno el derecho y en otro el izquierdo).
El procedimiento fue minuciosamente explicado a las pacientes, que firmaron la solicitud de intervención en todos los casos.
Técnica quirúrgica
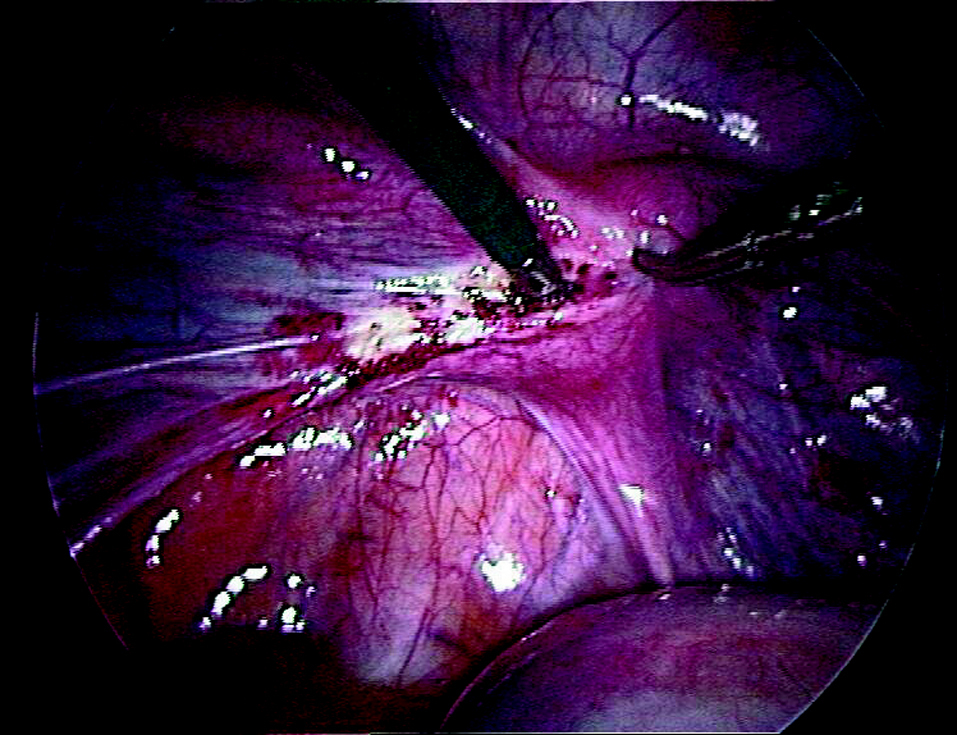
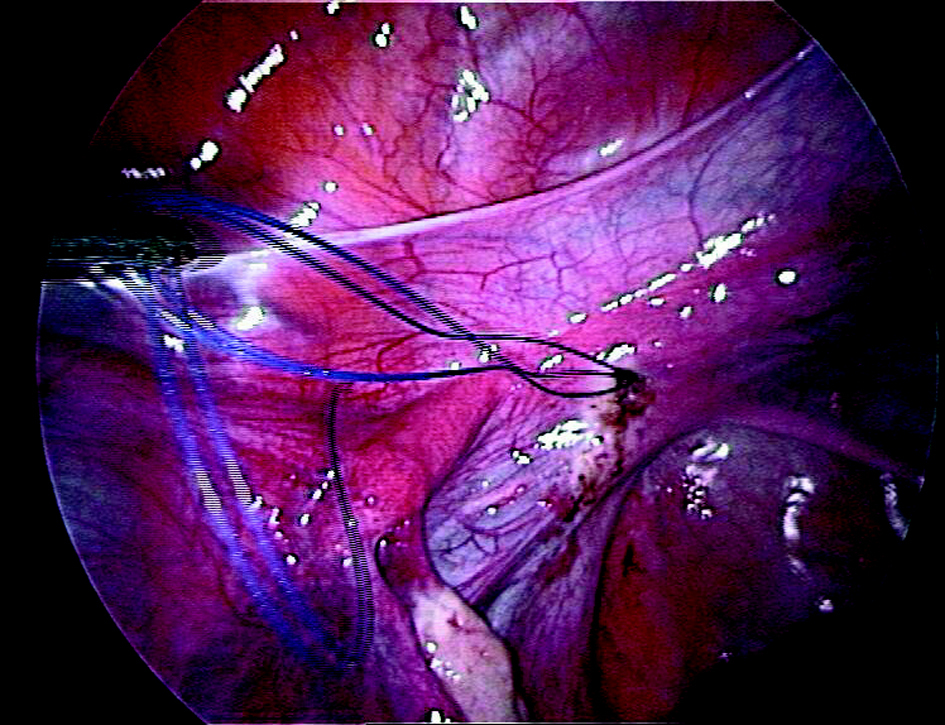
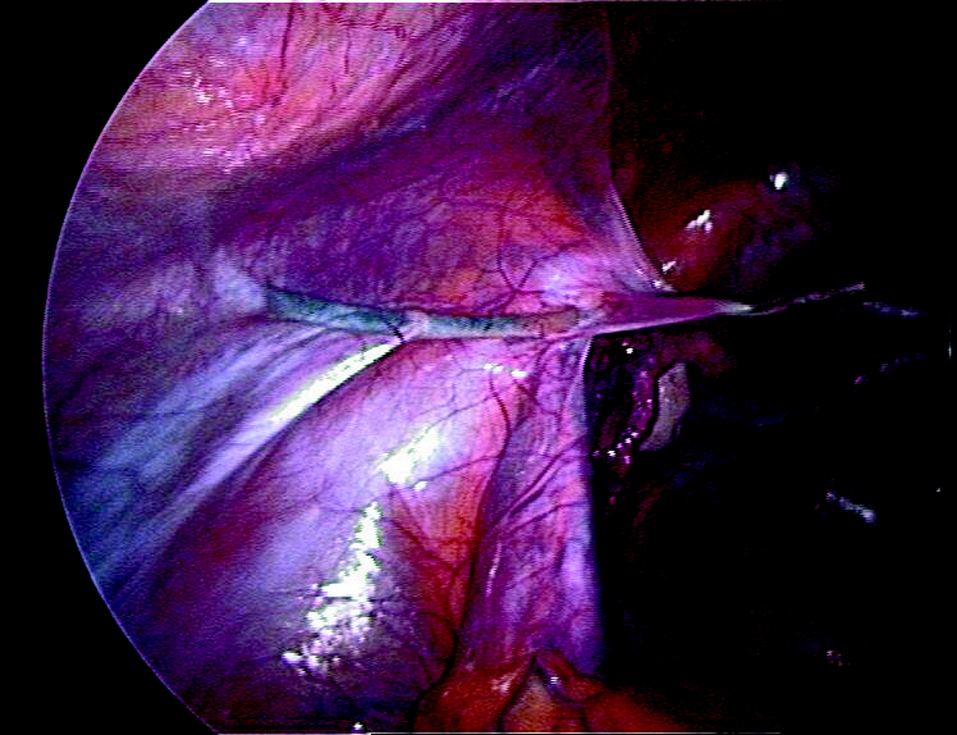
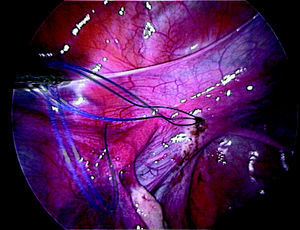
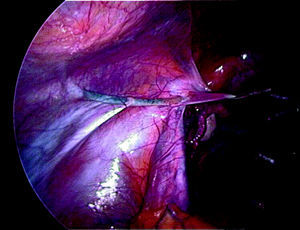
Una vez vaciada la vejiga mediante sondaje y por medio de laparoscopia abierta, se introduce el laparoscopio por vía transumbilical y se realiza una exploración minuciosa de la pelvis y los órganos abdominales. Se introducen 2 trocares auxiliares de 5 mm con los vasos epigástricos inferiores bajo control visual. El dispositivo de tracción de Vecchietti se coloca momentáneamente en la región que hay entre ambos trocares, y los puntos a través de los cuales se pasarán los cabos se marcan en la piel. Se introduce un pasador de hilos recto por uno de los trocares con la finalidad de alcanzar y perforar la pared seudohimeneal. Esta aguja pasa al interior de la cavidad y se pasa cuidadosamente a través del espacio vesicorrectal virtual, que se ha localizado llenando y vaciando la vejiga (fig. 1). El segundo ayudante, pieza básica en esta intervención, se sitúa entre las piernas de la paciente e introduce el dedo corazón de la mano derecha en el recto y el dedo índice de la mano izquierda sobre el área que la aguja se dispone a perforar. Antes de perforar la pared seudohimeneal, el dedo del ayudante tiene que guiar la punta de la aguja, paso más importante de la cirugía en este momento. Se perfora el seudohimen en la zona central y se enhebran los cabos de sutura permanente (polipropileno del n.o 2) que salen de la oliva. Cuando se retira la aguja, los cabos entran en la cavidad pelviana (fig. 2). Se retiran alternativamente los trocares auxiliares y en su lugar se pasan cuidadosamente unos portahilos en forma de gancho a través del espacio retroperitoneal, por delante de los uréteres y de las ilíacas para llegar al pliegue entre la vejiga y el útero rudimentario. Una vez allí, se insertan los cabos en el gancho y se extraen de la cavidad, recorriendo de forma inversa el trayecto retroperitoneal (fig. 3). Este procedimiento se lleva a cabo de igual manera en ambos lados. El último paso consiste en unir los cabos al mecanismo de tracción y comenzar gradualmente a poner tensión.
Figura 1.Pasador de hilos a través del espacio vesicorrectal.
Figura 2.Cabos de polipropileno libres dentro de la cavidad.
Figura 3. Extracción retroperitoneal de los hilos.
Desde la primera noche se comienzan a utilizar los dilatadores vaginales de calibre progresivamente mayor.
El alta hospitalaria se da a las 48 h, y se indica a las pacientes que acudan diariamente para tensar el mecanismo de tracción hasta su retirada cuando se ha conseguido la profundidad vaginal deseada. La oliva se extrae por vaginoscopia. A partir de este momento se indica la utilización domiciliaria de los dilatadores.
El alta definitiva se da cuando la vagina alcanza una longitud mínima de 10 cm y un grosor de 2 cm, y se recomienda a las pacientes la utilización continua de los dilatadores todas las noches hasta tener relaciones sexuales de forma habitual.
Seguimiento
Al alta, normalmente al tercer día del postoperatorio, las pacientes son citadas diariamente para tensar los mecanismos de tracción. Aproximadamente, se tracciona hasta el punto en que presionando con un dedo sobre el fondo vaginal todavía mantiene una elasticidad no dolorosa de 1 cm o hasta que la tracción resulta dolorosa a la paciente. El resultado es un crecimiento progresivo de la vagina que alcanza los 8-10 cm en 6-8 días. Se recomienda la deambulación precoz. Dependiendo del tamaño de la vagina que se quiera conseguir, las suturas se quitan a los 6-8 días de postoperatorio.
RESULTADOS
El tiempo medio de intervención fue de 45 (35-80) min.
Como complicaciones intraoperatorias hemos de reseñar un caso de perforación vesical, que se solucionó con sonda permanente, y posteriormente realizamos la cirugía sin complicaciones.
Como complicación postoperatoria, aunque no achacable a la técnica quirúrgica, tuvimos una perforación gástrica por estrés con peritonitis secundaria que se resolvió de forma conservadora. Igualmente, tuvimos una paresia de miembro inferior derecho, probablemente secundaria a lesión del nervio abdominogenital en el trayecto del trocar accesorio, que se resolvió con rehabilitación en 5 semanas.
El resultado se consideró satisfactorio en 15 mujeres al conseguirse una neovagina de al menos 10 cm. La decimoquinta, la paciente de 27 años, sólo llegó a 6 cm por no usar dilatadores vaginales tras el alta. Los datos quirúrgicos y evolutivos se muestran en la tabla 2.
Diez pacientes comenzaron a tener actividad sexual al mes de la operación, 4 al segundo mes y la decimoquinta continuó usando dilatadores vaginales hasta que estuvo casada.
La vaginoscopia realizada al mes de la cirugía mostraba la vagina intacta con una completa epitelización de novo, con la ausencia de pliegues como única diferencia con una vagina normal.
DISCUSIÓN
El método propuesto es similar al descrito originalmente por Vecchietti y modificado por Fedele. Hasta nuestro conocimiento, el equipo de ginecología del Hospital Universitario de Getafe fue el primero en desarrollar esta técnica en España.
Es muy importante un diagnóstico preciso del tracto genitourinario en su totalidad para saber con exactitud la situación de los uréteres y de los riñones. La alta incidencia de malformaciones a este nivel asociadas al síndrome de MRKH y la necesidad de su conocimiento para el buen desarrollo de la técnica quirúrgica nos han llevado ha considerar necesaria la realización de una urografía intravenosa o una resonancia magnética nuclear previa a la intervención.
El desarrollo de un espacio inexistente entre la vejiga y el recto es el paso más difícil de esta técnica, de aquí que la orientación de la punta de la aguja por el dedo del ayudante situado en el recto sea un punto muy importante. La técnica original de Vecchietti describe la introducción de la aguja por vía vaginal19. Nosotros hemos preferido hacerlo por vía laparoscópica, con la finalidad de tener totalmente controlada la punta de la aguja y evitar así los posibles contratiempos que la perforación de órganos pelvianos, como el recto o la vejiga, puede suponer27.
La extracción de la oliva es frecuentemente difícil, ya que suele quedar atrapada en el fondo de saco de la vagina por una especie de reloj de arena que se produce al sobrepasar la musculatura del suelo pélvico en el ascenso de la oliva, y su manipulación es dolorosa. Para ello, utilizamos un histeroscopio que nos facilita la apertura del canal vaginal y nos ayuda a extraer la oliva.
Las ventajas de la operación descrita son evidentes: tiempo de anestesia y de estancia hospitalaria menores; ausencia de cicatriz de laparotomía y disminución del riesgo de formación de fístulas por no realizarse disección cruenta del espacio vesicorrectal.
En el tratamiento de estas pacientes hay que tener en cuenta la importancia tanto de la corrección anatómica de la anormalidad como de un buen soporte psicológico. El conocimiento de la enfermedad provoca en estas pacientes diferentes respuestas, lo que justifica la necesidad de apoyo psicológico. Las pacientes tienen que estar fuertemente motivadas para realizar la dilatación vaginal después de la técnica quirúrgica. Por tanto, consideramos muy importante un buen apoyo psicológico para asegurar que las pacientes estén preparadas para este procedimiento y para asegurarles un buen postoperatorio.