La disección aórtica es una patología que se presenta raramente en mujeres jóvenes, pero cuando ocurre suele ocurrir con mayor frecuencia durante el embarazo, sobre todo en el tercer trimestre. El síndrome de Marfan, otras colagenopatías, la hipertensión crónica, el abuso de cocaína y la coartación de aorta son factores predisponentes a su aparición.
Presentamos un caso de una gestante afectada del síndrome de Marfan que debutó en la semana 33 con una disección aórtica aguda que requirió una cesárea urgente previa al reemplazo de la aorta ascendente. Ambos, madre y recién nacidos, fueron dados de alta sin incidencias.
Although aortic dissection is uncommon in young women, it occurs more frequently during pregnancy, especially in the last trimester. Predisposing factors for aortic dissection are Marfan syndrome and other collagen diseases, chronic hypertension, aortic coarctation and cocaine abuse.
We report a case of acute aortic dissection in a woman in the 33rd week of pregnancy with Marfan syndrome. After cesarean section, the ascendant aorta was replaced. Both mother and infant were discharged in good physical health.
La disección aórtica se produce por una rotura en la capa íntima de la aorta por donde la sangre penetra formando un hematoma que separa las capas íntima y media, dando lugar a una falsa luz entre estas1.
Se presenta de forma infrecuente en mujeres de edad joven, pero cuando ocurre, suele debutar con mayor frecuencia durante el embarazo2,3, sobre todo en el tercer trimestre debido a la situación de hiperdinamia e hipervolemia que este conlleva4. El 50% de las disecciones aórticas ocurridas en mujeres menores de 40 años se asocian al embarazo1,5,6. Diversas colagenopatías (Marfan, Ehler-Danlos tipo IV)2–4,7,8, hipertensión crónica2, aortitis, coartación de aorta y abuso de cocaína2,4,8 se han descrito como factores de riesgo de aparición.
El pronóstico del proceso es controvertido. En ausencia de intervención quirúrgica inmediata la supervivencia materno-fetal es crítica, es por ello que la rapidez del equipo multidisciplinar adquiere una gran importancia.
Presentamos a continuación un caso ocurrido en nuestro hospital y señalamos la importancia de un diagnóstico temprano y un tratamiento quirúrgico urgente de esta.
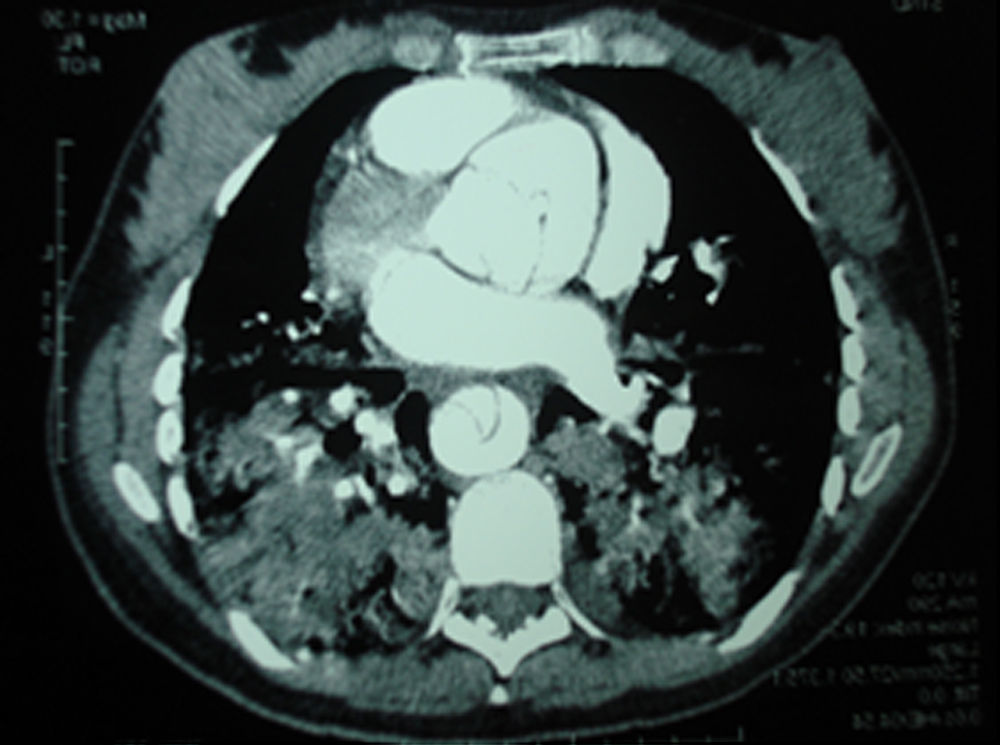
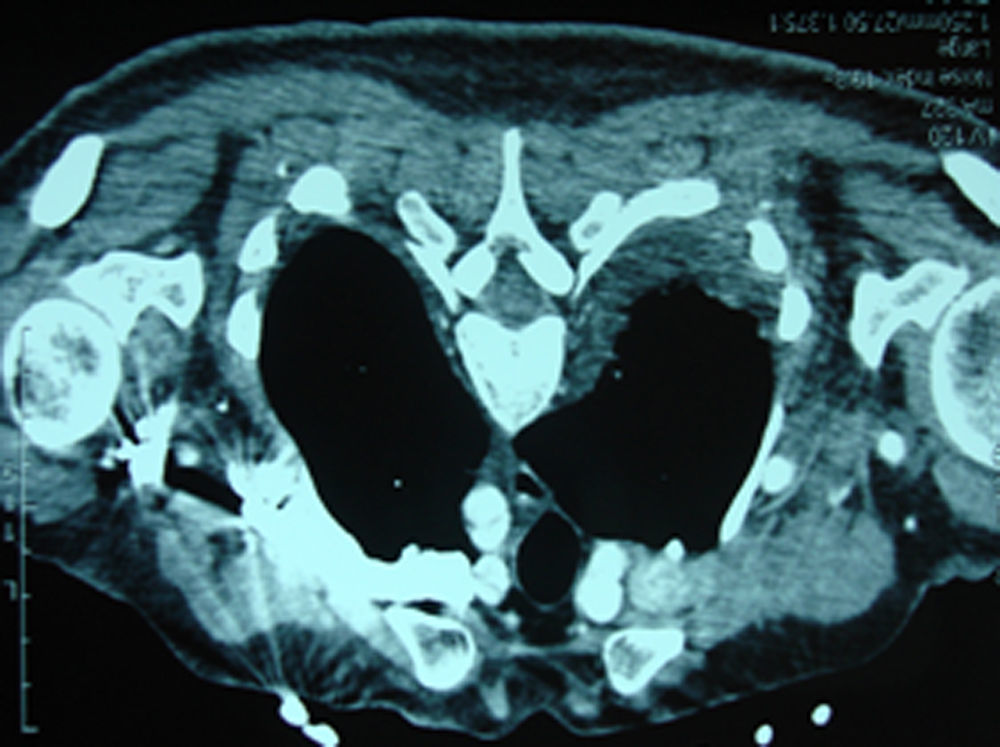
Caso clínicoGestante de 41 años en su 33.a semana de amenorrea, sin antecedentes médico-quirúrgicos de interés, que acudió al servicio de urgencias ginecoobstétricas de nuestro hospital con un súbito dolor interescapular, síncope en domicilio y visión borrosa posterior al episodio. Entre sus antecedentes obstétricos figuraban 3 abortos tempranos y una gestación con preeclampsia severa a las 29 semanas que finalizó en cesárea con recién nacido vivo. A la exploración presentaba hipotensión, sudoración y somnolencia. Tras comprobar el bienestar fetal y la ausencia de patología obstétrica concomitante, se ingresó a la paciente para observación. Se realizó una tomografía computarizada (TC) y una ecografía transesofágica que diagnosticaron una disección aórtica tipo A de Stanford que afectaba a los troncos supraaórticos y se acompañaba de una insuficiencia aórtica severa, por lo que se decidió realizar una intervención quirúrgica urgente en la que participó un equipo conjunto de anestesistas, cardiólogos, pediatras y obstetras (figs. 1 y 2).
En un primer momento se procedió a canalizar ambas arterias femorales e inmediatamente después se realizó la extracción fetal mediante cesárea seguida de histerectomía. Nació un feto vivo mujer de 1.530g que, dada su prematuridad, precisó reanimación e intubación previa a la derivación a unidad de neonatología. Posteriormente, se instauró circulación extracorpórea y se realizó una esternotomía media con visualización de la lesión y reparación de esta mediante técnica de Bentall, con sustitución de la válvula aórtica mixomatosa y aorta ascendente disecada por prótesis de Dacron valvulada de n.° 23 con implante de arterias coronarias. Ambas, madre y recién nacido, evolucionaron favorablemente y fueron dadas de alta hospitalaria sin otras complicaciones a los 25 y 41 días, respectivamente. Finalmente, se realizó el diagnóstico definitivo de síndrome de Marfan que no era previamente conocido por la paciente.
DiscusiónLa disección aórtica es una afección extremadamente infrecuente en mujeres de edad joven pero cuando ocurre suele debutar con mayor frecuencia durante el embarazo2, sobre todo en el tercer trimestre, favorecida por los cambios cardiovasculares y hormonales acontecidos durante la gestación7. El 50% de las disecciones aórticas ocurridas en mujeres menores de 40 años se asocian al embarazo1,6.
El síndrome de Marfan, al igual que otras colagenopatías, predispone a la aparición de este proceso2,4,7,8. Otros factores de riesgo descritos son la hipertensión crónica2, aortitis, coartación de aorta y abuso de cocaína2,4,8.
Los escasos casos recogidos en la bibliografía científica actual dificultan el desarrollo de guías de tratamiento médico-quirúrgicas4. La primera medida necesaria es una asistencia integral para favorecer el pronóstico de la madre y el feto. Es por ello que el trabajo multidisciplinar entre pediatras, anestesistas, obstetras y cirujanos cardiovasculares es clave para el éxito del proceso9.
El pronóstico del proceso es diferente para el feto y la madre. En el caso materno es indudable la necesidad de una intervención quirúrgica urgente, ya que sin ella la mortalidad asciende al 50% en las primeras 48h9. El pronóstico de la gestante depende del grado de afectación de la válvula, dilatación de la aorta y el tiempo transcurrido hasta la intervención quirúrgica2. Sin embargo, la morbimortalidad del feto está influida por la edad gestacional y la permanencia intrauterina o no durante la intervención7.
El proceso quirúrgico, cuando puede realizarse, generalmente consta de la extracción fetal mediante cesárea, seguido de la cirugía cardiovascular reparadora mediante circulación extracorpórea, que requiere la heparinización masiva de la paciente y la inducción de hipotermia severa.
La extracción fetal previa a la circulación extracorpórea viene condicionada principalmente por la edad gestacional, es decir, el límite de viabilidad fetal. La permanencia intraútero del feto durante la hipotermia conlleva una reducción del flujo útero-placentario que frecuentemente desemboca en una hipoxia fetal con la posibilidad de muerte fetal1 o secuelas neurológicas fetales graves10. Algunos autores han propuesto la utilización de normotermia o de hipotermia moderada como medida preventiva, aunque no existe experiencia actual en esta2,6,11,12.
En general, se practicará una cesárea previa a partir de las 32 semanas de edad gestacional y se acepta la permanencia intrauterina durante la cirugía en fetos de menos de 28 semanas; el período comprendido entre las 28 y 32 semanas obliga a una decisión individualizada en cada caso2,4.
Los casos descritos en la bibliografía científica en caso de intervención quirúrgica con feto in situ aportan unos resultados dispares. Mientras que diversos autores obtuvieron resultados nefastos, no sólo para el feto (mortalidad del 20%) sino igualmente para la madre1, otros reportan casos exitosos con la permanencia intrauterina del feto6,11.
Existe controversia sobre la conveniencia de la realización de histerectomía tras la cesárea. Su fundamento es la profilaxis de la hemorragia causada por la heparina13, sobre todo en pacientes que evolucionan con coagulopatías14. En nuestro caso, la decisión se tomó sobre la base de la experiencia previa del equipo quirúrgico, de los antecedentes de la paciente previamente descritos y de sus deseos genésicos cumplidos.
Finalmente, las recomendaciones para prevenir estos procesos se orientan a un diagnóstico temprano en gestantes de riesgo alto (hipertensión crónica de larga evolución, sospecha fenotípica de síndrome de Marfan) y el consejo preconcepcional en gestantes con diagnóstico previo. En la actualidad, mientras que diversos autores consideran contraindicación absoluta para la gestación la existencia de patología aórtica4,5, otros no lo hacen en caso de síndromes de Marfan3. El factor limitante para desaconsejarlo sería un diámetro de la raíz aórtica > 40mm3,15. Un control mediante ecocardiografía trimestral y mensual en el último trimestre, además del tratamiento con bloqueadores betaadrenérgicos, puede favorecer el desenlace del proceso.
Por otro lado, en los casos no complicados, la vía del parto tampoco está consensuada. Mientras que algunos autores optan por la realización de cesárea sistemáticamente, otros permiten la vía vaginal siempre que se cumplan una serie de condiciones; la no existencia de un reemplazo valvular previo a gestación y un diámetro raíz aórtica < 40mm3.
En conclusión, a pesar de ser una patología infrecuente debe tenerse en cuenta en caso de gestante con factores de riesgo (hipertensión arterial crónica, colagenopatías, etc.), ya que su diagnóstico temprano y tratamiento urgente mejoran la supervivencia materno-fetal. Con respecto a la gestación, se recomendará la extracción fetal en caso de madurez fetal o edad gestacional > 32 semanas. La realización de un histerectomía posterior profiláctica no está consensuada y aunque no existe suficiente evidencia científica para su consecución, se procederá a su realización cuando el equipo multidisciplinar que atienda a la paciente considere que los beneficios superan a los riesgos y que, por tanto, es lo más conveniente en ese caso concreto.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.