La endometriosis vesical aislada es muy infrecuente y la aparición secundaria de hidronefrosis es un hecho escasamente descrito. La manifestación clínica más frecuente es el síndrome miccional cíclico y, en menor medida, la menuria. El método más sensible para su diagnóstico es la cistoscopia. Actualmente, el tratamiento que más se aplica es la resección transuretral con el uso posterior de análogos de la hormona liberadora de la hormona luteinizante.
Isolated bladder endometriosis is very uncommon. A finding of secondary hydronephrosis has barely been described in the literature. The most common symptom is urethral syndrome and, to a lesser extent, menouria. The most sensitive diagnostic test for bladder endometriosis is cystoscopy. Currently, the most widely used treatment is transurethral resection, with subsequent ovarian suppression with luteinizing hormone-releasing hormone analogues.
La localización de endometriosis en el aparato urinario es muy infrecuente, estimándose su afectación en tan solo el 1% de las pacientes con esta afección1. El diagnóstico precoz es muy importante, ya que puede conllevar graves consecuencias como la pérdida renal. Su tratamiento combina recursos médicos y quirúrgicos y siempre ha de ser individualizado.
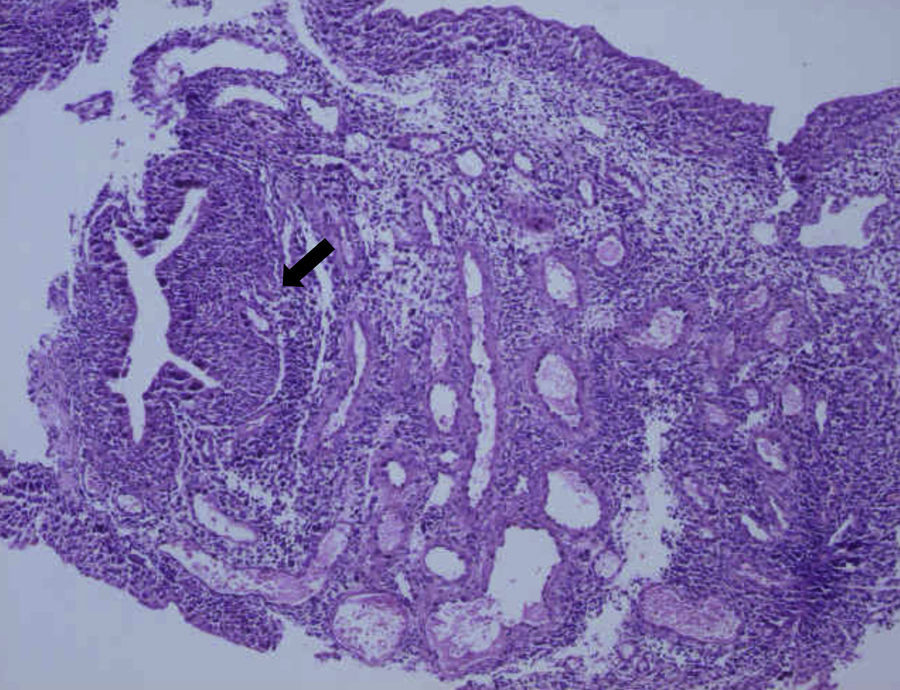
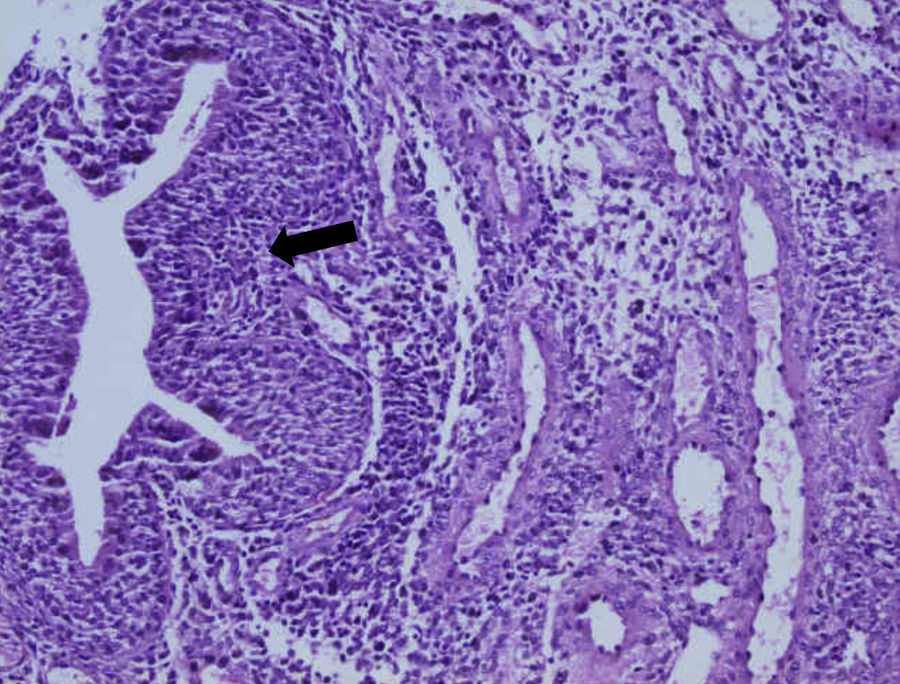
Caso clínicoMujer de 28 años que acude a consulta de ginecología en 1989 por gran dismenorrea. No presenta antecedentes personales de interés y es nuligesta. La exploración ginecológica es normal y en la ecografía transvaginal se aprecia a nivel vesical una formación polipoide de 21×15mm. El aparato genital interno es ecográficamente normal y el Ca125 es de 52,86 U/ml. Se realiza una cistoscopia, objetivándose una neoformación de 2×1,5cm en la cara vesical derecha que afecta al trígono. La valoración urológica demuestra una hidronefrosis derecha moderada y asintomática de etiología obstructiva. Se realiza una resección transuretral (RTU) de la neoformación vesical, obteniéndose el diagnóstico anatomopatológico de endometriosis vesical (figs. 1 y 2). El tratamiento quirúrgico es seguido de supresión ovárica con análogos de LH-RH durante 2 ciclos de 6 meses. Posteriormente, se inserta un catéter doble J en el uréter derecho, por uropatía obstructiva importante, con gran adelgazamiento del córtex renal, que se retira 3 meses después tras confirmar la anulación renal derecha. Tras el tratamiento quirúrgico y el primer ciclo de análogos, el nivel de Ca125 es de 1,1 U/ml. La paciente continúa revisiones periódicas uroginecológicas con ecografía, cistoscopia y determinación de Ca125. En 1991, presenta hematuria y dismenorrea, detectándose en la cistoscopia una nueva formación ampollosa, de 3,9cm de diámetro. Se realizan una RTU y una laparoscopia (LPS) diagnóstica, confirmándose una recidiva endometriósica vesical y ausencia de focos endometriósicos en el aparato genital interno. En este momento se propone la castración definitiva que, finalmente, se desestima por la edad de la paciente, 31 años, y la posibilidad de emplear otras alternativas terapéuticas.
En los 3 años siguientes se pautan 3 ciclos de análogos LH-RH, de 6 meses de duración cada uno, permaneciendo asintomática. En 1994 presenta un cuadro de pionefrosis que obliga a nefroureterectomía derecha. Meses después, se detecta en la cistoscopia de control una nueva recidiva, en ausencia de clínica y con Ca125 de 45,97 U/ml, y se procede a su resección. Tras la RTU se pautan análogos durante 3 meses. En los años posteriores, la paciente está bajo control uroginecológico, asintomática, con pruebas complementarias normales y en tratamiento con anticonceptivos orales. En 1997 se realiza nueva RTU de recidiva endometriósica, siendo el Ca125 de 24,4 U/ml y la clínica poco llamativa. Un año después presenta dolor rectal y hematuria catameniales junto con Ca125 de 65,5U/ml, realizándose de nuevo una RTU de 2 lesiones que se informan de endometriosis y adenoma nefrogénico. Durante estas 2 últimas recidivas, la paciente está en tratamiento con anticonceptivos orales, que se mantienen hasta el 2005. En 2004 comienza con polaquiuria y urgencia miccional, detectándose recidiva cistoscópica y Ca125 de 65,8 U/ml. Se realiza una RTU de la misma y una nueva laparoscopia ginecológica que no detecta ningún foco endometriósico. Desde 2005 la paciente recibe tratamiento con análogos más terapia sustitutiva coadyuvante con tibolona, mostrando buena respuesta, permaneciendo asintomática y manteniendo una monitorización ósea con densitometrías periódicas normales. Actualmente, la paciente, de 49 años, permanece asintomática y presenta una amenorrea de más de un año de evolución tras suspender el tratamiento con análogos.
DiscusiónLa endometriosis es una afección ginecológica frecuente que solo en el 1% de los casos afecta al aparato urinario y conlleva una demora media en el diagnóstico de 4,5 años1. Dentro de este se afecta la vejiga en el 84%, el uréter en el 7-15%, el riñón en el 4% y la uretra en el 2%2-4. La endometriosis vesical se divide en endometriosis primaria, en la que no existe cirugía previa y no procede de otro foco endometriósico, como es nuestro caso, y secundaria, en mujeres con cirugía pélvica previa. En el 50% de los casos existe el antecedente de cirugía pélvica, en su mayoría cesáreas. Las manifestaciones clínicas son cíclicas, premenstruales o catameniales, en forma de síndrome miccional y a veces hematuria (6-50% de los casos)5. En primer lugar, se usa como método diagnóstico la ecografía, aunque detecta endometriosis vesical en el 38% de los casos. El método diagnóstico más efectivo para detectar endometriosis vesical es la cistoscopia, ya que determina lesiones en el 93% de los casos5. En nuestro caso, detecta recidivas antes de comenzar la clínica, por lo que es un buen método de diagnóstico precoz. El marcador tumoral Ca125 puede estar elevado en pacientes con esta afección y, aunque no es específico, puede utilizarse para el control de la eficacia del tratamiento. En el estudio realizado por Socolov et al. el Ca125 obtiene como método diagnóstico una sensibilidad del 54%, que aumenta cuando se trata de endometriosis avanzada6. El control del Ca125 nos ha servido como un indicador más de recidiva, ya que prácticamente se ha elevado en todos los casos. No obstante, y como era esperable, nos ha sido más útil como indicador de la eficacia del tratamiento, dado que tras la cirugía y el uso de análogos disminuye siempre muy notablemente. El diagnóstico definitivo lo establece el estudio histológico. El tratamiento es médico, quirúrgico o una combinación de ambos. Generalmente, las lesiones profundas y severas requieren cirugía y tratamiento hormonal, ya que el último por sí solo tiene un 56% de recidivas y combinados obtienen el mejor pronóstico. La RTU asociada a bloqueo hormonal con análogos de LH-RH supone el tratamiento de inicio más utilizado en los últimos años, aunque su porcentaje de recidivas se estima entre el 25 y el 35%2. Se realiza RTU en las formas intrínsecas que afectan a la mucosa y como máximo infiltran el detrusor, existiendo alto riesgo de perforación si la resección es completa y alto riesgo de recidiva si es incompleta3. La cistectomía parcial a veces es necesaria cuando la afectación es transmural o afecta solo a la serosa y al peritoneo, pudiéndose realizar por vía laparotómica o laparoscópica (cirugía combinada: cistoscopia más laparoscopia)2,3. En pacientes en las que no se desea conservar la fertilidad, la castración quirúrgica o la inducción de la menopausia, como en nuestro caso, es el tratamiento definitivo. Dado que la endometriosis es una afección hormonodependiente, se aplica tratamiento hormonal tras tratamiento quirúrgico, siendo en la actualidad de elección los análogos de LH-RH2. Estos producen un hipogonadismo hipogonadotropo, disminuyendo la concentración sérica de estrógenos a niveles de castración, consiguiendo la regresión del tejido endometrial ectópico. Es importante pautar terapia sustitutiva coadyuvante ante el uso prolongado de análogos de LH-RH, ya que a largo plazo el hipoestrogenismo desencadena una pérdida considerable de masa ósea. La terapia sustitutiva coadyuvante permite utilizar los análogos durante periodos prolongados (2 años o incluso más), mejorando el dolor, retrasando la aparición de recidivas y protegiendo la densidad mineral ósea7.
La endometriosis vesical ha de ser considerada en mujeres en edad reproductiva que presentan clínica urinaria cíclica que no responde al tratamiento médico habitual. La demora puede ser elevada y conllevar, por tanto, complicaciones en el aparato urinario.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.