Analizar la incidencia, el manejo obstétrico y médico de la patología revisada, y los resultados maternos y perinatales en gestantes afectadas de tumores hematológicos malignos.
Sujetos y métodosSe analizaron, mediante revisión de historias clínicas, todos los casos de mujeres con tumores hematológicos diagnosticados durante la gestación, comprendidos entre los años 2000 y 2005.
ResultadosSe hallaron 5 casos (2 leucemias agudas y 3 linfomas, 2 de ellos enfermedad de Hodgkin), en diferentes trimestres de la gestación, que consultaron principalmente por síntomas B, con datos analíticos y anatomopatológicos muy variables. En todos los casos, tras una adecuada estadificación y tratamiento, se obtuvo una remisión completa de la afección.
ConclusionesEl curso de la enfermedad no se altera con el embarazo. La supervivencia libre de enfermedad a largo plazo es equiparable a la de mujeres no gestantes con la misma patología.
To analyze the incidence of hematological malignancies, their obstetric and medical management, and maternal and perinatal outcomes in pregnant women.
Subjects and methodsMedical histories were reviewed, and all cases of women diagnosed with hematologic malignancies during pregnancy from 2000 to 2005 were analyzed.
ResultsWe found five cases (two leukemias and three lymphomas, two of which were Hodgkin's disease), in distinct trimesters of pregnancy. The women consulted mainly because of B symptoms. Blood tests and histological data were highly variable. In all patients, complete remission was achieved after proper staging and treatment.
ConclusionsPregnancy does not alter the development of hematological malignancies. Long-term disease-free survival is similar in both pregnant and non-pregnant women with the same disease.
El cáncer es la segunda causa más común de muerte en las mujeres en edad reproductiva y complica a un 0,02-0,1% de todas las gestaciones. Se espera que esta incidencia aumente con el incremento de la media de edad de las embarazadas. Los tumores malignos más comunes asociados al embarazo son el cáncer de mama y de cérvix, el melanoma y el linfoma1. Ante el diagnóstico de un cáncer en una mujer gestante, es imprescindible valorar cuidadosamente el riesgo y el beneficio del tratamiento, quirúrgico, quimioterápico o radioterápico, conciliando los intereses tanto maternos como fetales.
No se conoce bien la incidencia real de la leucemia en el embarazo. Se estima que oscila entre 1:75.000-100.000 embarazos. Las leucemias agudas son más frecuentes. De ellas, la leucemia mieloide aguda se diagnostica el doble de veces que la leucemia linfática. Respecto a las leucemias crónicas, la leucemia mieloide crónica representa menos del 10% de los casos y la leucemia linfocítica crónica es muy infrecuente, pues se diagnostica en edades más avanzadas2.
La incidencia de la enfermedad de Hodgkin está entre 1:1.000-6.000 embarazadas. De 775 mujeres con enfermedad de Hodgkin en estadio IA y IIA tratadas con radioterapia, el 3,2% estaban embarazadas. Los linfomas no Hodgkin durante el embarazo son más infrecuentes2.
Respecto al tratamiento de estas enfermedades, aunque frecuentemente se considera la interrupción legal del embarazo (ILE) como una opción, principalmente por debajo de las 22 semanas, el tratamiento con radioterapia y quimioterapia puede valorarse durante el segundo y el tercer trimestres. Aunque la decisión de realizar la ILE no siempre es fácil, se convierte en una opción de peso cuando el diagnóstico de cáncer se realiza durante el primer trimestre de la gestación. En este trimestre los parámetros más importantes que se deben tener en cuenta son: el estadio de la enfermedad, la necesidad de administrar quimioterapia y la potencial curabilidad de la enfermedad. Respecto a la patología revisada en este trabajo, aunque no hay guías clínicas, la ILE puede recomendarse en el primer trimestre en casos de estadios III-IV de linfoma no-Hodgkin agresivo, en enfermedad de Hodgkin o en leucemias agudas2.
Los motivos que hemos expuesto, indican la complejidad médica y las situaciones delicadas que, desde el punto de vista humano, plantean estas patologías en la gestación. Por estas razones, hemos decidido realizar el presente estudio, para valorar la conducta médica y los resultados materno-fetales en nuestro hospital.
Sujetos y métodosSe trata de un estudio observacional, descriptivo y retrospectivo. Se realizó una búsqueda de casos mediante la codificación de las historias clínicas por diagnósticos, que incluyó a gestantes con leucemia, linfoma o enfermedad de Hodgkin, entre los años 2000 y 2005, en el Hospital Universitario Marqués de Valdecilla, de Santander. Se seleccionaron los casos en los que el diagnóstico de la enfermedad se había realizado durante la gestación y se obtuvieron los siguientes parámetros en cada caso: datos de filiación, profesión y exposición a agentes tóxicos en el medio laboral, antecedentes personales de interés, antecedentes ginecoobstétricos, paridad posterior a la enfermedad, edad gestacional al diagnóstico, signos y síntomas en el momento del diagnóstico, pruebas complementarias, evolución del embarazo, resultados perinatales, estadio de la enfermedad en el momento del diagnóstico, diagnóstico anatomopatológico, tratamiento, evolución, supervivencia y estado actual de la paciente.
ResultadosEn el período comprendido entre los años 2000 y 2005 se han asistido 19.845 partos en nuestro hospital. Nuestra casuística incluye a 5 gestantes afectadas de una hemopatía maligna (2 con leucemia aguda, 1 con linfoma no Hodgkin y 2 con enfermedad de Hodgkin), lo que supone una incidencia del 0,2%. La edad media de estas mujeres fue de 29,6 años. Ninguna de ellas había experimentado una exposición laboral a agentes carcinógenos, ni tenía antecedentes personales de interés que se pudieran relacionar con este tipo de patología. De las 5 gestantes, 2 eran primigestas y el resto eran secundigestas. La edad gestacional en el momento del diagnóstico de la enfermedad fue variable; se diagnosticó 1 caso en el primer trimestre (9 semanas), 3 casos en el segundo (16, 17 y 25 semanas, respectivamente) y el otro caso en el tercero (37 semanas). En los casos diagnosticados antes de la semana 22 (3 casos), límite legal para la interrupción voluntaria del embarazo, las gestantes optaron por esta medida. De las 2 gestaciones restantes, una finalizó en la semana 25+4, mediante un parto vaginal espontáneo tras una rotura prematura de membranas (el estudio anatomopatológico de la placenta demostró la existencia de una corioamnionitis); nació una mujer de 850g, con una puntuación en la prueba de Apgar de 3/6 y un pH de 7,37. En la otra paciente, se decidió realizar una cesárea programada en la semana 38; nació un varón de 2.800g y una puntuación en la prueba de Apgar de 9/9.
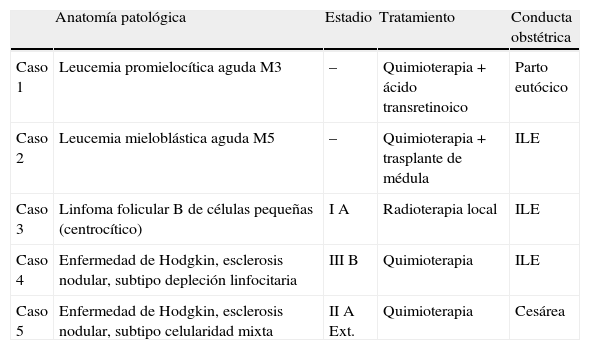
Los síntomas más frecuentes por los que consultaron las gestantes fueron los síntomas B (pérdida de peso, fiebre y sudoración), astenia, disnea, dolores osteomusculares y adenopatías (en un caso de localización supraclavicular e inguinal, en otro caso de ubicación cervical y en un tercer caso sólo inguinal). En las pruebas complementarias se encontró una discreta anemia prácticamente en todos los casos; en 2 de las pacientes se observó una leucocitosis por encima de 20.000/μl; el resto de los parámetros fueron muy variables de unas gestantes a otras y, por lo tanto, no significativos. En todas las embarazadas se realizaron una biopsia de médula ósea y un estudio de extensión; de esta forma se obtuvo el diagnóstico anatomopatológico definitivo y la estadificación de cada paciente, en función de los cuales se programó el tratamiento más adecuado para cada gestante (tabla 1).
Correlación entre anatomía patológica, estadio, tratamiento y conducta obstétrica.
| Anatomía patológica | Estadio | Tratamiento | Conducta obstétrica | |
| Caso 1 | Leucemia promielocítica aguda M3 | – | Quimioterapia+ácido transretinoico | Parto eutócico |
| Caso 2 | Leucemia mieloblástica aguda M5 | – | Quimioterapia+trasplante de médula | ILE |
| Caso 3 | Linfoma folicular B de células pequeñas (centrocítico) | I A | Radioterapia local | ILE |
| Caso 4 | Enfermedad de Hodgkin, esclerosis nodular, subtipo depleción linfocitaria | III B | Quimioterapia | ILE |
| Caso 5 | Enfermedad de Hodgkin, esclerosis nodular, subtipo celularidad mixta | II A Ext. | Quimioterapia | Cesárea |
ILE: interrupción legal del embarazo.
La evolución fue favorable en el 100% de los casos; después del tratamiento se consiguió una remisión completa de la enfermedad. En la actualidad, todas las pacientes están asintomáticas y una de ellas ha conseguido un embarazo, con resultado perinatal satisfactorio.
DiscusiónLas leucemias se dividen en dos categorías principales: agudas y crónicas. Las leucemias agudas están entre las neoplasias malignas más comunes entre las mujeres jóvenes; representan más frecuentemente con síntomas no específicos, como fatiga, astenia, anorexia, fiebre e infecciones recurrentes. Las leucemias crónicas pueden cursar con esplenomegalia palpable. En el hemograma podemos encontrar pancitopenia y células blásticas en sangre periférica3.
En nuestro estudio, tuvimos 2 gestantes con leucemias agudas. Las leucemias agudas progresan rápidamente; la supervivencia media sin tratamiento es de 2 meses tras el diagnóstico4. Con terapias agresivas se pueden lograr remisiones de hasta el 65-75%5 y supervivencias libres de enfermedad a largo plazo del 25-50%. Algunos estudios han demostrado que el curso de la enfermedad no se altera por el embarazo6–8. De hecho, se puede conseguir una tasa de remisión y curación similar a la de las mujeres no gestantes con una terapia agresiva6,9–14. Dada la naturaleza agresiva de esta afección, es prudente instaurar la terapia apropiada inmediatamente después de establecer el diagnóstico, independientemente de la edad gestacional. En nuestro estudio, a 1 de las 2 gestantes se le realizó una ILE en la semana 10 y la otra tuvo un parto espontáneo tras una rotura prematura de membranas en la semana 25+4; ambas recibieron quimioterapia y evolucionaron favorablemente; su situación actual es de remisión completa de la enfermedad (tabla 1).
Tuvimos 2 gestantes con enfermedad de Hodgkin. El curso del embarazo y el resultado perinatal de las gestantes con enfermedad de Hodgkin son similares a los de las mujeres sanas, incluso en casos en los que las mujeres con la enfermedad activa reciben quimioterapia durante el embarazo. Esta información puede ser de utilidad para aconsejar a estas mujeres15. La inducción del parto puede llevarse a cabo cuando el feto sea viable y el recuento hematológico de la madre no esté comprometido por un tratamiento citotóxico reciente. La lactancia materna está contraindicada mientras la madre esté sometida a un tratamiento activo. No hay casos de metástasis a la placenta o al feto1. De las 2 gestantes con enfermedad de Hodgkin de nuestro estudio, a una se le realizó una cesárea electiva en la semana 37+2, y a la otra una ILE en la semana 16; ambas recibieron quimioterapia y actualmente están libres de enfermedad.
Los tratamientos empleados para este tipo de procesos malignos, tanto la quimioterapia como radioterapia, son potencialmente teratogénicos. El riesgo de malformación fetal o muerte depende de la edad gestacional, la susceptibilidad fetal, el agente utilizado y la dosis que reciba el feto16,17. El primer trimestre es el período más crítico para la exposición a fármacos quimioterápicos; esta toxicidad se manifiesta en abortos espontáneos y malformaciones mayores. Durante el segundo y el tercer trimestres, entre los posibles efectos tóxicos están el bajo peso al nacimiento, el crecimiento intrauterino restringido, el parto prematuro, la muerte fetal intraútero, el desarrollo funcional alterado, el retraso mental y la disminución de la capacidad de aprendizaje. Respecto a la radioterapia, se deben tener en cuenta 3 aspectos fundamentales: se debe intentar postergar hasta el segundo o tercer trimestre, la dosis fetal total no debe superar los 0,10 Gy y el objetivo debe ser un tratamiento parcial, no total, hasta después del parto18.
En resumen, el manejo de cada gestante con un proceso hematológico maligno debe llevarse a cabo por un equipo multidisciplinar de profesionales e individualizarse, teniendo en cuenta aspectos clave, como la edad gestacional, el estadio de la enfermedad y el tipo histológico. Se debe informar a la gestante sobre las diferentes opciones terapéuticas y sus posibles efectos en el feto, y decidir de forma conjunta cuándo finalizar la gestación y cómo hacerlo.