El concepto de pólipo placentario hace referencia a la existencia de restos placentarios, deciduales o fetales retenidos a nivel intrauterino tras haber presentado un aborto, una interrupción del embarazo, un parto o una cesárea. Se estima que la aparición de tejido retenido se produce en alrededor de un 1% de los partos a término y probablemente tengan una incidencia mayor en los partos pretérmino y en abortos.
Entre los síntomas clínicos de presentación destacan el sangrado genital, más abundante o prolongado de lo habitual, y el dolor abdominal acompañado o no de fiebre, debido a que los restos retenidos tienen predisposición a infectarse por la flora cérvico vaginal.
El diagnóstico de esta afección se basa en la historia clínica y la exploración ginecológica, los hallazgos ecográficos y la confirmación de restos placentarios en el estudio anatomopatológico una vez evacuada la cavidad.
Entre las distintas opciones de tratamiento, la más utilizada continúa siendo el legrado uterino, otras opciones incluyen el tratamiento médico con misoprostol por vía oral o vaginal, la resección ecoguiada del tejido trofoblástico, la extracción con control histeroscópico y la evacuación de restos con resectoscopio bajo visión directa.
Presentamos una serie de 7 casos de persistencia de restos uterinos tras un aborto en los que se utilizó el resectoscopio como método de evacuación bajo visión directa de dichos restos, realizando igualmente una revisión bibliográfica de la técnica.
Placental polyp is a polypoid mass due to retention of decidual or fetal placental tissue in the uterine cavity after miscarriage or parturition. The estimated incidence of retained placental tissue is approximately 1% after term delivery and is probably higher after miscarriage and preterm delivery. Clinical symptoms include heavier and longer than usual uterine bleeding and pelvic pain with or without fever, since retained products are prone to infection from the cervicovaginal flora.
Diagnosis is based on clinical history and gynecological examination, ultrasound findings and confirmation of trophoblastic tissue after evacuation of the uterine cavity.
The most widely used treatment option continues to be dilatation and curettage. Other options include medical treatment with oral or vaginal misoprostol, ultrasound-guided resection of retained products, hysteroscopy-controlled evacuation, and resection using a rectoscope under direct vision.
We present a case series of seven patients with retained products of conception after miscarriage. The method chosen to remove these products was evacuation using a rectoscope under direct vision of the cavity. We also provide a literature review of this entity.
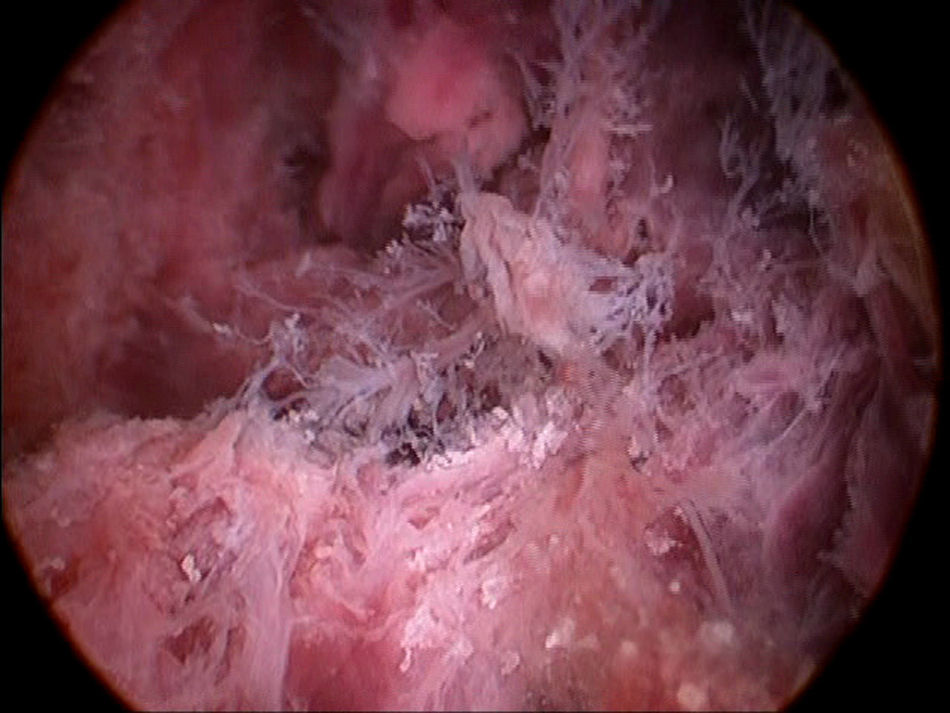
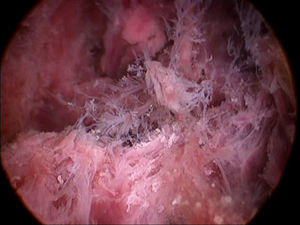
El concepto de pólipo placentario (fig. 1) hace referencia a la existencia de restos placentarios, deciduales o fetales, retenidos a nivel intrauterino tras haber presentado un aborto, una interrupción del embarazo, un parto o una cesárea1. Se estima que la aparición de tejido retenido se produce en alrededor de un 1% de los partos a término y probablemente tengan una incidencia mayor en los partos pretérmino y en abortos2,3.
Se han propuesto 2 teorías para explicar la patogénesis de los pólipos placentarios; en la primera de ellas, Eastman y Hellman proponen que la existencia de los pólipos placentarios probablemente obedezca a cierto grado de acretismo placentario. Una segunda teoría propuesta por Ranney atribuye la formación de pólipos placentarios a diferencias en el grosor y el tono del miometrio subyacente a la lesión4.
Entre los síntomas clínicos de presentación de los pólipos placentarios hay que destacar el sangrado genital. No existen parámetros clínicos establecidos para diferenciar el sangrado considerado normal tras un parto o aborto del sangrado que acontece tras un caso de pólipo placentario, aunque sí es importante destacar que la existencia de un sangrado más abundante de cantidad o de más días de duración de lo habitual (generalmente, de más de 2 semanas de duración tras un aborto) debe hacernos sospechar la existencia de un pólipo placentario. También puede aparecer dolor abdominal con o sin fiebre acompañante en casos en los que se produzca infección del tejido retenido por parte de bacterias de origen cérvico-vaginal.
El diagnóstico suele establecerse sobre la base de la sospecha clínica e historia clínica, siendo la ecografía la prueba de imagen habitualmente utilizada de primera línea.
Los hallazgos ecográficos, como la presencia de una masa ecogénica intrauterina, generalmente hipervascularizada y con señal Doppler de baja resistencia, la existencia de engrosamiento endometrial, generalmente mayor de 10mm, y de una interfase irregular endometrio-miometrial deben hacernos sospechar la existencia de un pólipo placentario5.
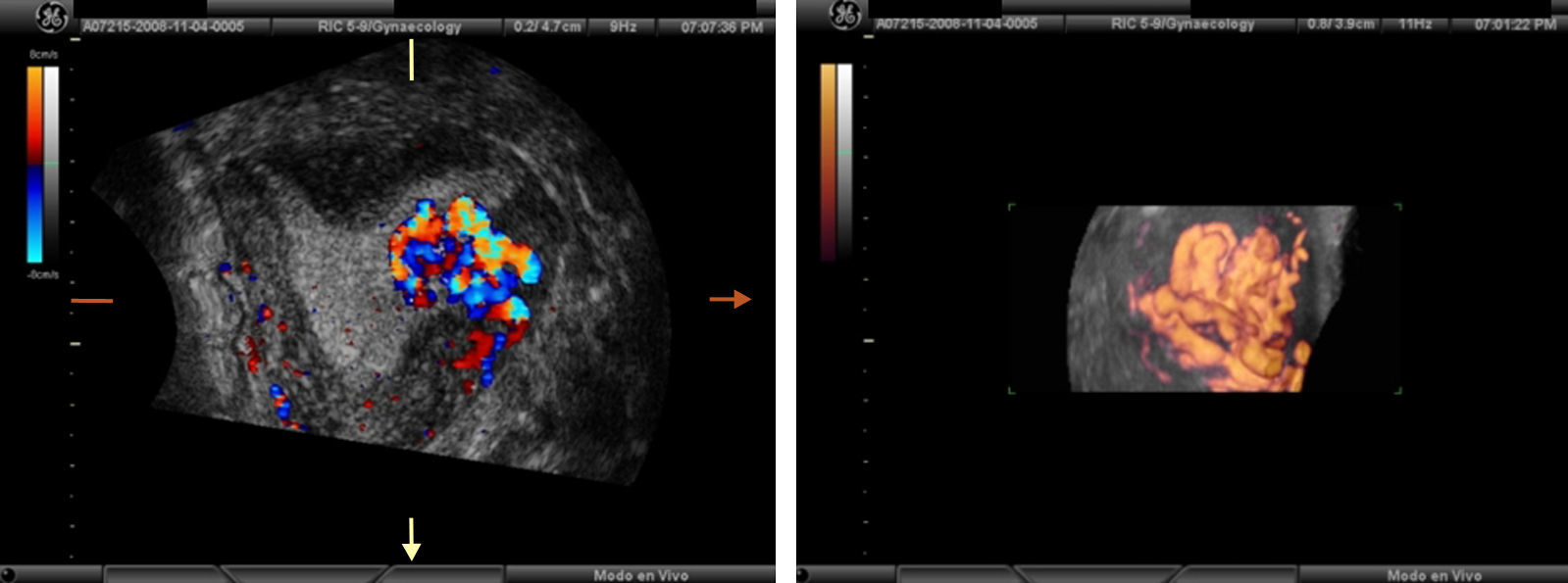
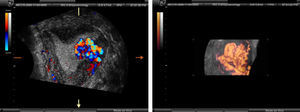
La ecografía tridimensional puede resultar de utilidad en el diagnóstico de esta afección y nos suele ofrecer la imagen de una masa hipervascularizada que invade superficialmente el miometrio subyacente (fig. 2).
La histeroscopia nos permite la visualización directa del tejido retenido intrauterino, así como la localización del mismo. Si no existe un sangrado abundante, puede ser realizada en consulta y nos permite la toma de biopsia.
Las opciones terapéuticas incluyen la actitud expectante, el tratamiento médico, siendo el misoprostol el medicamento más utilizado para favorecer la eliminación de restos retenidos, y la opción quirúrgica, siendo el legrado uterino con legras fenestradas o por aspiración las opciones más frecuentemente utilizadas. Otras alternativas incluyen la evacuación ecoguiada del tejido trofoblástico, la evacuación con control histeroscópico y la evacuación de restos con resectoscopio bajo visión directa. Esta última opción nos parece la más interesante, segura y adecuada, ya que permite la completa evacuación en prácticamente todos los casos con mínimos riesgos.
Material y métodosHemos revisado retrospectivamente los casos de 7 pacientes con restos retenidos a nivel intrauterino tras un aborto y que han sido intervenidas por histeroscopia durante los últimos 3 años en nuestra unidad.
Se recogieron datos como edad, paridad, tiempo transcurrido tras el aborto, existencia de malformaciones uterinas y resultado de la cirugía.
La media de edad fue de 35 años (33-38); en cuanto a la paridad, en 2 pacientes era su primera gestación, otra tenía un aborto previo, 3 de ellas tenían una cesárea anterior y la séptima paciente tenía cesárea y aborto previos. Cinco de las pacientes habían sido manejadas previamente con tratamiento por vía oral y 2 habían sido sometidas a un segundo legrado. El tiempo medio transcurrido desde el aborto hasta la realización de la histeroscopia fue de 39 días (16-60). En 2 de las pacientes se demostró la existencia de útero subsepto.
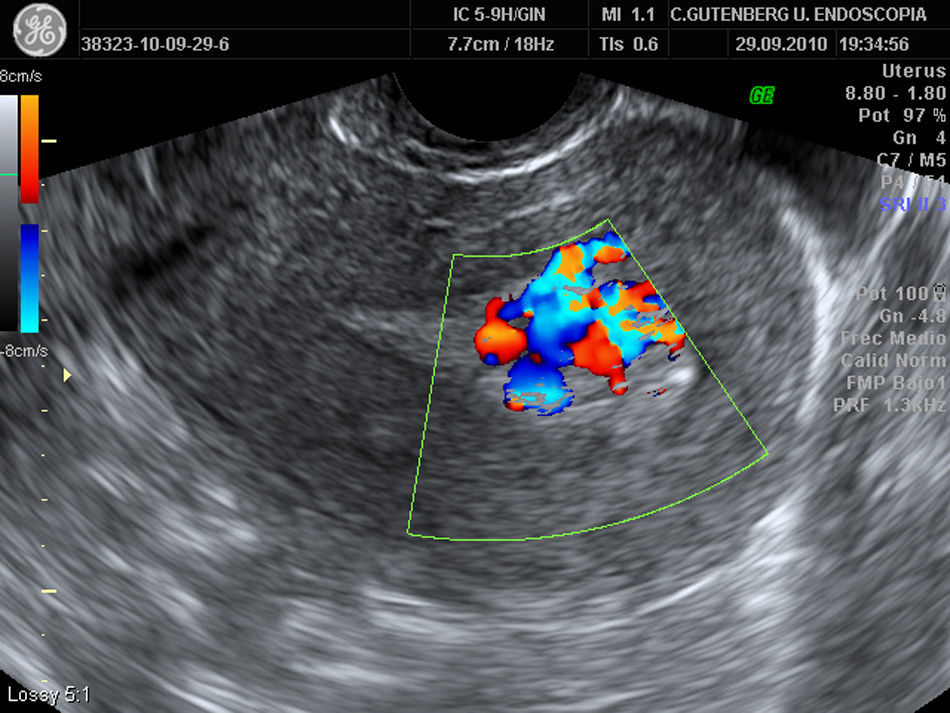
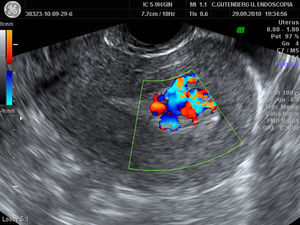
La presencia de un foco ecogénico junto a un engrosamiento endometrial de más de 10mm y con áreas hipervascularizadas (fig. 3) fue el hallazgo ecográfico común a todas las pacientes, llegando a alcanzar hasta 3,1mm de diámetro máximo.
Todas fueron sometidas a la intervención previamente descrita y se realizó un control ecográfico posterior a las 2 semanas de la intervención, demostrando el éxito del proceso.
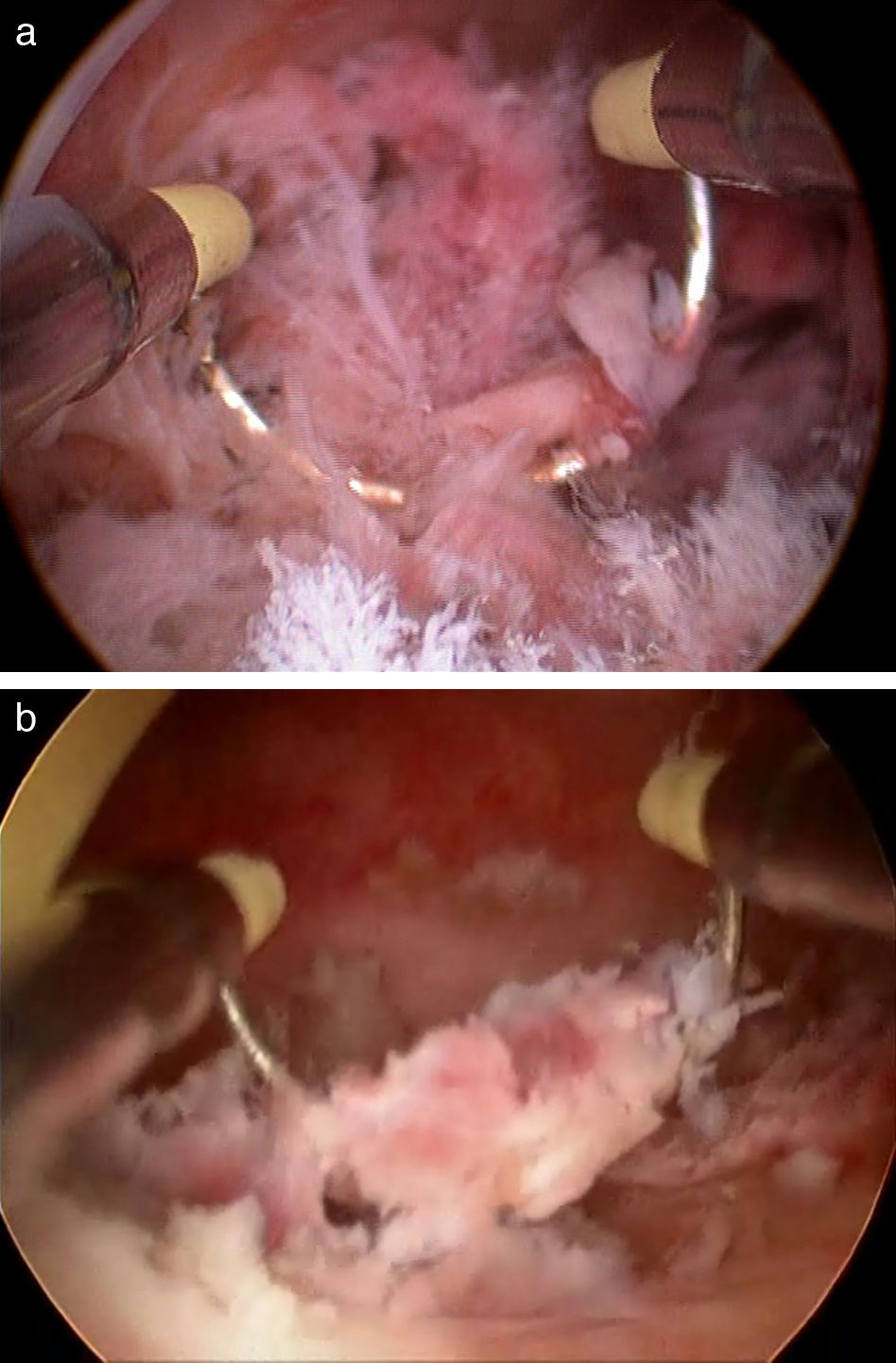
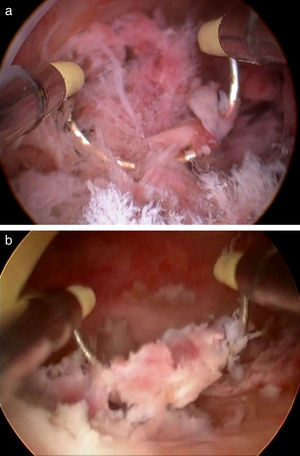
Técnica quirúrgicaLa histeroscopia se realizó bajo anestesia general en todos los casos. Se utilizó un resectoscopio de 9mm (Karl Storz, Tüttlingen, Alemania) con asa de corte y glicina como medio de distensión. En todos los casos se dispuso de preparación cervical previa con misoprostol 400 μg por vía oral y dilatación cervical usando dilatadores de Hegar hasta número 10. Tras la introducción del histeroscopio bajo visión directa, visualizamos los restos retenidos y su localización en la cavidad. Utilizamos el asa del resectoscopio a modo de legra, extrayendo los restos en fragmentos sin utilizar electrocirugía (fig. 4 a y b). Una vez completada la extracción de los restos, damos la intervención por finalizada. Utilizamos el histeroscopio de 9mm porque permite el uso de un asa de mayor diámetro, lo que disminuye los tiempos quirúrgicos, tan importantes en la cirugía actual. En aquellas situaciones en que encontramos dificultades para completar la evacuación debido a que el pólipo placentario estaba firmemente adherido a la pared uterina, usamos electrocirugía en un segundo tiempo para terminar de evacuar los restos adheridos. En todos los casos utilizamos ceftriaxona 2 g por vía intravenosa intraoperatoriamente. Tras la intervención, se realizó un control ecográfico a todas las pacientes días después de la primera menstruación tras la evacuación, confirmando así el éxito de la intervención.
DiscusiónLas distintas opciones terapéuticas que se utilizan en el manejo de los pólipos placentarios incluyen la actitud expectante, el tratamiento médico sobre la base de oxitócicos o bien de misoprostol y la opción quirúrgica. Dentro de los tratamientos médicos, el misoprostol es probablemente el medicamento más utilizado para favorecer la eliminación de restos retenidos y de las distintas opciones quirúrgicas; el legrado uterino bien con legras fenestradas o bien por aspiración constituye la opción más frecuentemente utilizada. Otras alternativas incluyen la evacuación ecoguiada del tejido trofoblástico, la evacuación con control histeroscópico y la evacuación de restos con resectoscopio bajo visión directa; esta última opción constituye el objeto de este artículo, tratándose de la técnica que consideramos más segura y eficaz.
Los problemas de la utilización del legrado uterino para la evacuación de los pólipos placentarios incluyen:
- -
Perforación uterina con posible afectación de estructuras intraabdominales y que generalmente precisa de la realización de una laparoscopia para evaluar las posibles lesiones producidas. Se estima que esta complicación se produce en aproximadamente un 3% de los legrados puerperales3.
- -
Desarrollo de adherencias intrauterinas, en más del 90% de los casos; las adherencias intrauterinas están causadas por legrados uterinos bien durante el posparto o bien por abortos. Los legrados realizados en estos periodos pueden lesionar la capa basal del endometrio, lo que permite que zonas del miometrio contacten entre sí, formando la adherencia.
- -
Posibilidad de infección, ya que el tejido retenido tiene tendencia a infectarse por bacterias de la flora vaginal.
- -
Evacuación incompleta con persistencia de restos, lo que conduce a la paciente a la misma situación anterior, precisando nuevamente de una solución.
Desde el primer trabajo publicado que propugnó la utilización del resectoscopio para la evacuación de tejido trofoblástico retenido bajo visión directa, varios artículos han sido publicados demostrando la seguridad, la fiabilidad y la mínima tasa de complicaciones de esta técnica1,6,7. El objetivo de esta técnica es evitar las principales complicaciones asociadas a la realización de un nuevo legrado a las pacientes con pólipos placentarios, constituyendo, a nuestro entender, la opción más segura y efectiva.
Pocos trabajos aportan datos sobre la tasa de perforación en legrados realizados para la extracción de pólipos placentarios tras un aborto. Sí tenemos datos de perforación en legrados puerperales, que se sitúan en alrededor del 3% de las mujeres3.
La existencia de tejido trofoblástico retenido generalmente tiene una localización focal, por lo que la realización de una evacuación «a ciegas», bien con legra fenestrada o bien por aspiración, lleva algunas veces a una evacuación incompleta, con la persistencia de restos intrauterinos y con la necesidad de completar el tratamiento. En un estudio retrospectivo, Cohen estudió a 70 mujeres con pólipos placentarios y las dividió en 2 grupos, uno de ellos fue sometido a legrado convencional y el otro a evacuación de los restos con resectoscopio. La persistencia de restos tras la evacuación se dio en un 20,8% de las pacientes sometidas a legrado convencional, mientras que esta complicación no se dio en el grupo sometido a histeroscopia7.
Pocos trabajos han evaluado la incidencia de adherencias intrauterinas tras un legrado; en un intento por determinarla, Friedler et al. realizaron un estudio prospectivo evaluando histeroscópicamente las adherencias intrauterinas desarrolladas tras la realización de un legrado uterino por un aborto retenido; este trabajo cifró la incidencia de esta afección en un 19% de las pacientes8.
ConclusiónDebido a que la persistencia de restos suele ser focal, la extracción de los mismos bajo visión directa y de manera dirigida nos parece una alternativa más segura y efectiva que la extracción «a ciegas» de los mismos, disminuyendo la posibilidad de complicaciones previamente descritas. Esta opinión es compartida ya en artículos recientemente publicados1,6.
Este trabajo nos muestra que la extracción bajo visión directa de pólipos placentarios es de una alternativa segura, sencilla y con baja tasa de complicaciones. Pensamos que son precisos estudios controlados aleatorizados para establecer claramente las ventajas de esta alternativa quirúrgica en la resolución de esta afección.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.