INTRODUCCION
La mayoría de los tumores de músculo liso del tracto genital femenino se localiza en el útero, donde hay unos criterios histológicos claros para diferenciar los leiomiomas, los leiomiosarcomas y un grupo intermedio con potencial maligno incierto.
Los tumores musculares de localización vulvar son lesiones raras1, y predomina la comunicación de casos aislados2-5. Clínicamente, pueden confundirse con lesiones más frecuentes, como los quistes de la glándula de Bartholino.
En estos tumores musculares vulvares, al igual que en los de localización uterina, podemos encontrar el espectro de leiomioma-leiomiosarcoma; sin embargo, los criterios histológicos diagnósticos difieren de los de localización uterina.
CASO CLINICO
Paciente de 87 años de edad que consulta por una tumoración vulvar de crecimiento rápido en los últimos meses. La paciente había sido apendicectomizada, amigdalectomizada y, a los 42 años de edad, histerectomizada a causa de un útero miomatoso. Entre sus antecedentes ginecológicos destaca la aparición de la menarquia a los 12 años y una menopausia quirúrgica.
En la exploración se apreció una tumoración no ulcerada, dependiente del labio mayor derecho, de unos 6 × 3 cm, rodadera y no adherida a planos profundos ni a la piel. No se palpó adenopatías inguinales. Inicialmente se realizó una punción-aspiración con aguja fina, mediante la que se obtuvo únicamente un material hemático no valorable para el diagnóstico anatomopatológico. Los marcadores tumorales fueron normales (CA 12.5, 14; CEA, 3,22; CA 19.9, 2; CA 15.3, 14,3).
Se procedió a la extirpación quirúrgica de la lesión, observándose unos límites nítidos, por lo que prácticamente se realizó una enucleación del tumor.
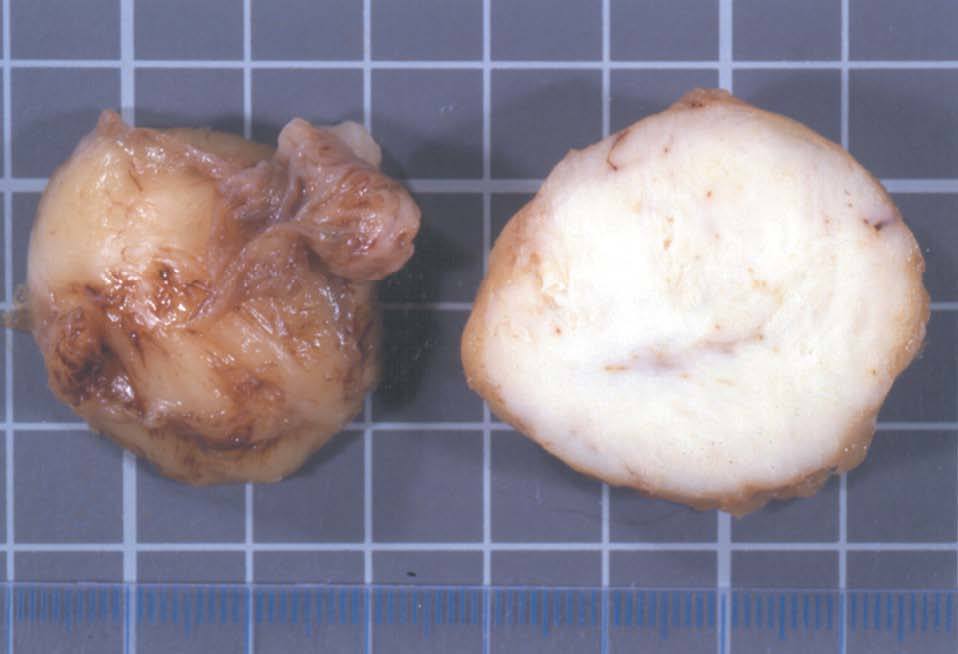
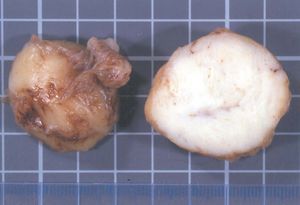
La pieza extraída medía 65 × 40 × 30 mm de ejes máximos, con una superficie abollonada y de consistencia firme, que presentaba al corte una coloración blanco-nacarada (fig. 1).
Figura 1. Superficie de la tumoración, fácilmente enucleable y bien delimitada; al corte, muestra una coloración blanquecina.
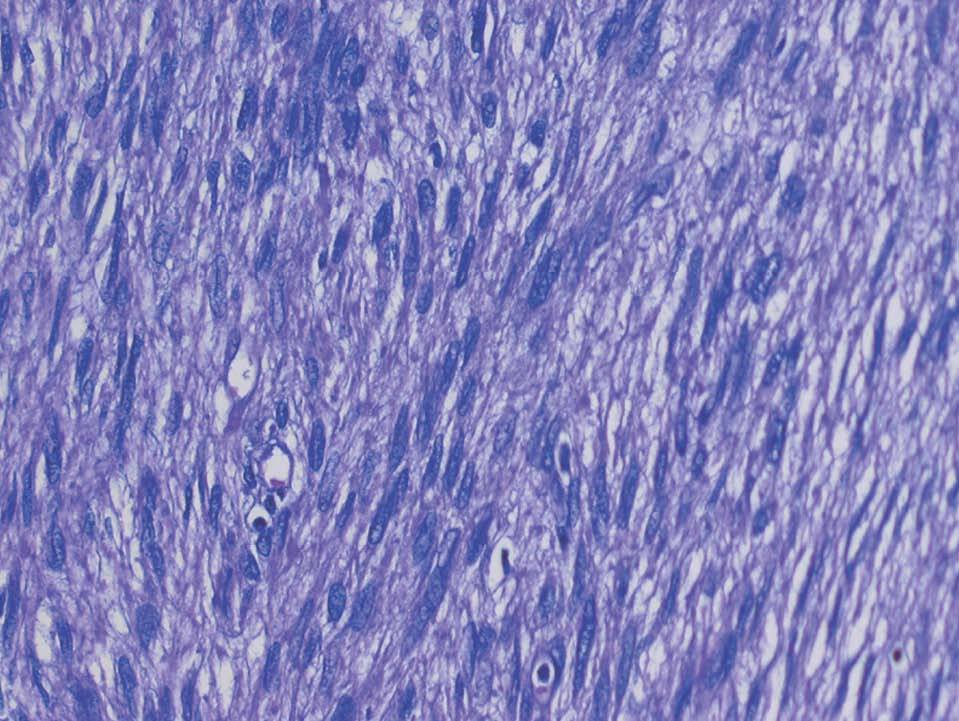
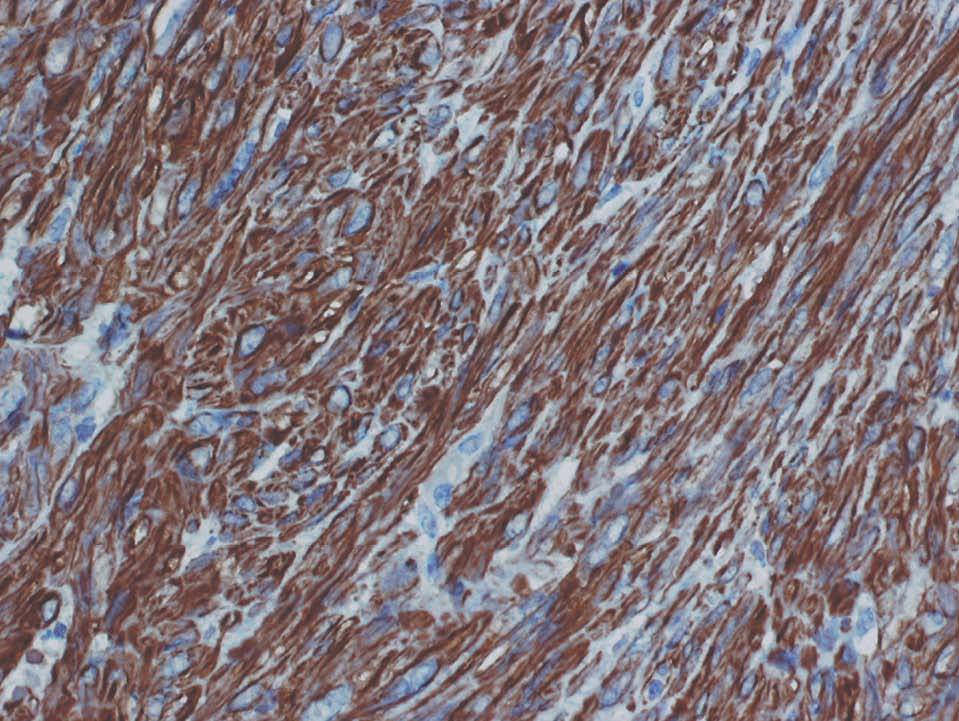
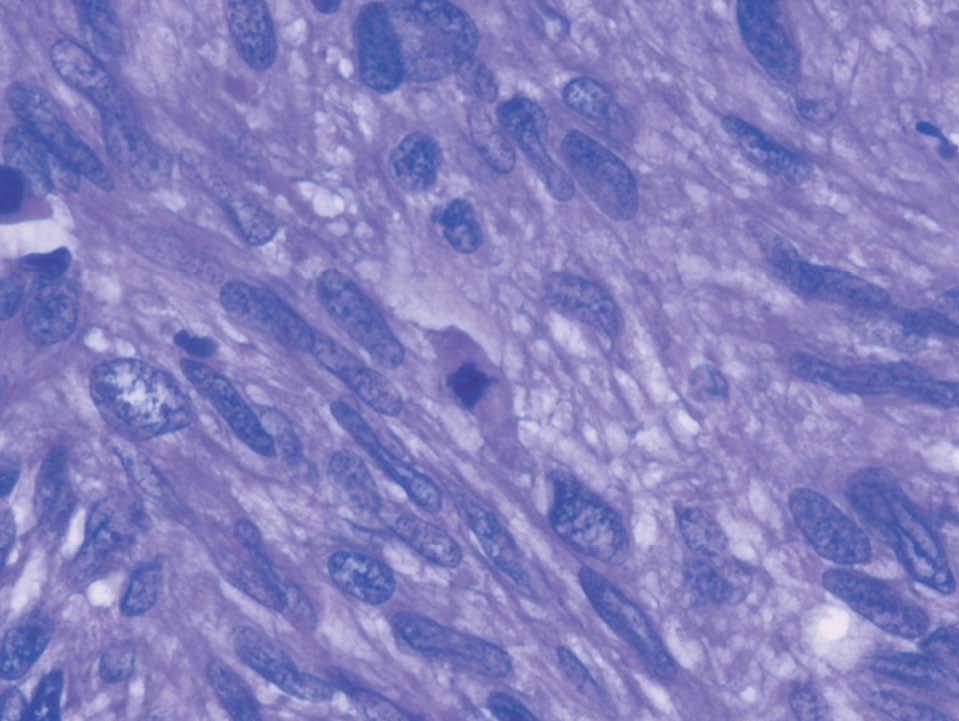
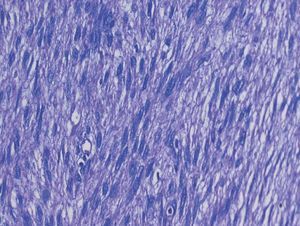
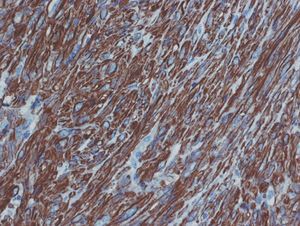
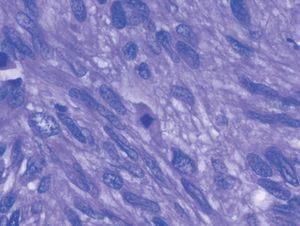
Histológicamente, la tumoración estaba constituida por células de morfología fusiforme, citoplasma eosinófilo, con un patrón fibrilar de límites imprecisos, y núcleos elongados con bordes romos y cromatina fina (fig. 2). No había necrosis tumoral ni patrón infiltrativo en los márgenes tumorales. Tampoco se observaban áreas mixoides, y la celularidad mostraba una atipia nuclear de forma focal en algunas áreas, aunque sin adquirir un grado pleomórfico (fig. 3). Según las áreas, había abundantes figuras mitóticas que oscilaban, en los distintos recuentos realizados, entre 5 y 7 mitosis por cada 10 campos de gran aumento. El estudio inmunohistoquímico realizado mostró una intensa positividad para vimentina, actina músculo liso (fig. 4) y desmina, así como para los receptores de estrógenos y la progesterona; las queratinas y la proteína S-100 fueron negativas.
Figura 2. Patrón fusocelular con núcleos de bordes romos y atipia (HE, ×20).
Figura 3. Núcleos alongados, irregulares con cromatina gruesa y figuras mitóticas (HE, ×40).
Figura 4.Intensa positividad para actina de músculo liso (tinción inmunohistoquímica para actina, ×20).
El diagnóstico final de la paciente fue de leiomioma vulvar de bajo grado de malignidad. Se decidió aplicar un tratamiento conservador, y no se realizó ningún tratamiento adicional a la paciente. Se hicieron revisiones periódicas y no se observaron recidivas tumorales.
DISCUSION
Los leiomiomas son los tumores más frecuentes, no sólo del útero, sino de todo el tracto genital. Incluso puede ser la neoplasia que aparece con mayor frecuencia en la especie humana6. La localización vulvar es muy rara, habiéndose descrito pocas series en la literatura médica.
En general, todos los leiomiomas vulvares aparecen como una masa sólida e indolora situada en los labios mayores, sin características clínicas o vulvoscópicas específicas. Su tamaño puede oscilar entre 1 y 15 cm. En algunos casos, poco frecuentes, el tumor puede ser ulcerativo. Son comúnmente mal diagnosticados como glándulas de Bartholino y, a veces, pueden presentarse como tumores de tamaño estable que repentinamente han crecido. Suelen presentarse en mujeres posmenopáusicas, aunque en la literatura médica se recogen casos diagnosticados entre los 16 y los 71 años, incluso en mujeres embarazadas.
Los leiomiosarcomas vulvares son unos tumores malignos de frecuencia excepcional; representan el 0,45% de los sarcomas del organismo y el 1,3% de todos los tumores malignos de la vulva. Se han publicado 47 casos en la bibliografía internacional7. Suelen aparecer, en orden decreciente de frecuencia, en los labios mayores, la glándula de Bartholino y el clítoris. El tamaño al diagnóstico es superior a 5 cm, y las manifestaciones clínicas incluyen dolor y crecimiento rápido. Estos tumores tienen tendencia a la recurrencia local y los patrones de crecimiento son muy variables, pueden aparecer precozmente a los pocos meses de la extirpación o incluso años después. Las metástasis se suelen encontrar principalmente en los pulmones, pero también pueden aparecer en el hígado; normalmente no metastatizan en los ganglios linfáticos regionales. Respecto al tratamiento primario parece haber un acuerdo generalizado en que éste debe ser quirúrgico, en uno o en dos tiempos, motivado el segundo por un inesperado informe histológico. La extensión del tratamiento quirúrgico es variada, hecho lógico dada la rareza del tumor, pero está claro que el pronóstico mejora si se consigue un margen suficiente de tejido sano libre. Dicho margen se establece por analogía con los sarcomas, en 2 cm para el cirujano y uno para el patólogo. La linfadenectomía inguinal no está indicada, dada la diseminación hematógena del tumor7.
Entre los tumores musculares de origen vulvar podemos encontrar todo el espectro de tumores de tipo leiomioma-leiomiosarcoma. En esta localización también podemos encontrar variables histológicas especiales, como tumores musculares de tipo epitelioide y de tipo mixoide, que algunos autores consideran más frecuentes en esta localización8.
Ante una tumoración muscular de tipo clásico, como en este caso, se ha aplicado una serie de criterios para discernir un comportamiento maligno9,10. Estos criterios se revisaron en un trabajo de Nielsen et al, en 199611, en el que se valoran 4 variables:
1. Tumoración mayor de 5 cm de eje máximo.
2. Márgenes infiltrantes.
3. Más de 5 mitosis por cada 10 campos de gran aumento.
4. Atipia citológica grave-moderada.
Según estos autores11, los tumores que reúnan 3 o más de estos criterios tendrán un comportamiento maligno, por lo que pueden denominarse leiomiosarcomas. Con sólo un criterio, el comportamiento será benigno, y pueden denominarse leiomiomas. El problema surge con los tumores que reúnen dos criterios, como en el presente caso, donde la evolución no es claramente maligna pero son frecuentes las recidivas locales. A estos tumores de «malignidad intermedia» los denominaremos leiomiomas atípicos.
Nucci y Fletcher12 señalan la posibilidad de infradiagnosticar las lesiones potencialmente malignas, por lo que incluyen en el grupo de leiomiomas atípicos las lesiones con un único criterio (márgenes infiltrantes, más de 5 mitosis por cada 10 campos de gran aumento o atipia citológica grave-moderada), y recomiendan un estrecho seguimiento de estas pacientes y un margen de seguridad en la cirugía de por lo menos 10 mm.
Debemos considerar que estas lesiones entran dentro de un mismo espectro tumoral, por lo que esta clasificación es meramente artificial con fines de establecer un pronóstico que no siempre es fácil, dada la rareza de estas lesiones y, por tanto, la existencia de series muy limitadas.
Correspondencia:
Dr. C. Fernández Fernández.
Servicio de Obstetricia y Ginecología Hospital de León. León. España.
Correo electrónico: camino_fernandez_fernandez@hotmail.com
Fecha de recepción: 20/9/05.
Aceptado para su publicación: 20/10/06.