Muchas usuarias del sistema público de salud español contratan además un seguro privado para mejorar los controles ginecológicos y exploraciones rutinarias como mamografía anual. Analizamos retrospectivamente el pronóstico de estas pacientes cuando son diagnosticadas de cáncer de mama y se tratan con cirugía de intención curativa.
Material y métodosSe analizan la supervivencia global y los factores pronósticos de pacientes diagnosticadas de cáncer de mama sin metástasis tratadas con cirugía curativa en el contexto de un tratamiento multidisciplinario, remitidas a una consulta de oncología médica dentro de un sistema sanitario privado extra.
ResultadosEntre 1994 y 2009 se analizaron 395 pacientes con cáncer de mama. Treinta y ocho tenían metástasis al diagnóstico y 357 pudieron tratarse con cirugía curativa: conservadora en 265 casos y mastectomía en 92. Con mediana de seguimiento de 64 meses, la tasa de supervivencia a 5 años era 91%: 97% para estadios I, 94% para estadios II, y 77% para estadios III. En las que se diagnosticaron por mamografía sistemática fue del 96 frente al 86% en las que acudieron al ginecólogo por autopalpación de tumor u otros síntomas (p=0,0159). En el 74% se realizó tratamiento conservador con mejor supervivencia frente al 26% que se realizó mastectomía (p=0,0024). Pacientes con receptores positivos tuvieron mejor supervivencia que con receptores negativos (p=0,0264) y este fue el único factor pronóstico independiente en el análisis multivariado de Cox.
ConclusionesLas pacientes con cáncer de mama tratadas con cirugía de intención curativa en un sistema sanitario privado tienen alta tasa de curación probablemente por tener un diagnóstico en fase precoz.
Many women enrolled in the Spanish National Health Service also take out private health insurance to improve gynecological follow-up and complementary examinations, such as annual mammograms. We analyzed the cure rate of these patients when diagnosed with breast cancer and treated with surgery with curative intent.
Material and methodsBoth overall survival and prognosis were analyzed in patients with breast cancer without metastases referred to a private oncology facility and treated with definitive surgery in the context of multidisciplinary treatment.
ResultsBetween 1994 and 2009, 395 patients with breast cancer were analyzed. Thirty-eight had metastases at diagnosis and 357 could be treated with definitive surgery: conservative in 265 patients and mastectomy in the remaining 92. The median follow-up was 64 months and the 5-year survival rate was 91%: 97% for stage I, 94% for stage II and 77% for stage III. In women diagnosed by mammography, the 5-year survival rate was 96% versus 86% for women consulting a gynecologist after self palpation or for other symptoms (p=0.0159). Treatment was conservative in 74%, with better survival than in the remaining 26% who were treated with mastectomy (p=0.0024). Survival was greater in patients with positive hormone receptors than in those with negative hormone receptors (p=0.0264). Hormone receptor status was the only independent prognostic factor in multivariate Cox analysis.
ConclusionsPatients with breast cancer treated with definitive surgery in a private health insurance system have high cure rate, possibly because they are diagnosed in an early stage.
La tasa de curación a los 5 años en España de pacientes con cáncer de mama se estima en un 70%, cifra muy similar al resto de Europa1.
La mayoría de estas pacientes se tratan bajo un sistema público de sanidad universal para todos los ciudadanos (estilo europeo). Muchos usuarios de la Sanidad Pública contratan además un seguro médico extra que les permite acceder con mayor rapidez a las pruebas diagnósticas y a las visitas médicas. Estas empresas ofrecen servicios sanitarios a cambio de una cuota mensual (estilo americano). En el caso del cáncer de mama, ofrecen la posibilidad de diagnóstico rápido mediante pruebas de imagen y biopsia con acceso de la cirugía curativa que en general se consigue en el plazo de una semana.
Sin embargo, no existen datos sobre el efecto que puede ofrecer este sistema privado en la supervivencia de pacientes diagnosticadas de cáncer de mama.
Por este motivo, realizamos un estudio retrospectivo de pacientes enviadas a una consulta de oncología para tratamiento de tumores de mama en un sistema privado extra de salud en las cuales estaba indicado el tratamiento quirúrgico con intención curativa. Se pretende analizar las características de estas pacientes, su estadio al diagnóstico, su tratamiento y su relación con la evolución clínica y supervivencia de las pacientes de tal manera que estos resultados sirvan de punto de partida para poder comparar en el futuro con los publicados por otros autores en grupos de pacientes similares.
Pacientes y métodosPacientesSe incluyen todas las pacientes consecutivas con diagnóstico histológico de carcinoma infiltrante de mama, remitidas a un especialista en oncología médica para tratamiento multidisciplinario. Se han seguido las guías clínicas de diagnóstico y tratamiento del cáncer de mama del National Comprehensive Cancer Network y las ESMO Clinical Recommendations2–4 teniendo en cuenta las actualizaciones anuales.
Pruebas diagnósticasLas pruebas diagnósticas se han considerado como a demanda del paciente cuando había algún síntoma y pruebas de cribado diagnóstico sistemático como la mamografía anual en mujeres mayores de 40 años solicitadas por su ginecólogo de referencia sin existir síntomas. La revisión rutinaria anual por el ginecólogo incluyó exploración física dirigida a descartar tumores mamarios y exploración ginecológica completa incluyendo ecografía ginecológica y citología vaginal.
Diferenciamos 2 grupos de pacientes: aquellas que notaron un tumor u otra alteración mamaria por autopalpación (sintomáticas) y las que lo detectó el médico mediante exploración rutinaria.
Al diagnóstico se determinó la histología del tumor, los receptores hormonales, y otros marcadores biológicos como el gen HER2 para saber si estaba sobreexpresado (positivos) o no sobreexpresado (negativos). Se consideró positivo HER2 3+/+ por inmunohistoquímica (IHQ). En caso de duda y en todos los casos 2+/3 se realizó otra determinación mediante la prueba FISH.
TratamientosEl tratamiento multidisciplinario se ha considerado como intención curativa dependiendo del estadio del tumor en el momento del diagnóstico.
La cirugía en estadios iniciales de cáncer se realizó de forma sistemática tumorectomía con vaciado axilar o análisis del ganglio centinela seguido de radioterapia excepto en casos de tumores multifocales o en tumores mayores de 3cm de diámetro que se realizó mastectomía radical modificada (MRM). La técnica de ganglio centinela se aplicó a todas las pacientes a partir de 2004 cuando no había evidencia clínica de afectación axilar tras la biopsia de carcinoma infiltrante. Cuando el ganglio centinela fue positivo para carcinoma se realizó linfadenectomía axilar5,6.
La MRM se completó con la reconstrucción mamaria completa inmediata cuando fue posible a partir de 1998.
La radioterapia adyuvante sobre áreas ganglionares locorregionales se realizó sobre pacientes con 4 o más ganglios afectados de tumor en el vaciado axilar y en cualquier T3, T4.
La quimioterapia adyuvante se administró sin antraciclinas en estadio I hasta 2002. A partir de esa fecha (y antes de esa fecha en estadios II y III) se utilizó quimioterapia adyuvante basada en antraciclinas7,8. En caso de adenopatías axilares afectadas, se añadió taxanos (paclitaxel o docetaxel) a partir de 20049–11.
La hormonoterapia adyuvante consistió en tamoxifeno 20mg/día por 5 años para premenopáusicas12. En posmenopáusicas se prefirió la asociación de 2 años de tamoxifeno seguido de 3 años más de exemestano13. En casos de intolerancia a exemestano se administró anastrozol o letrozol. Se añadió letrozol adyuvante entre el quinto y el décimo año tras 5 años de tamoxifeno adyuvante en todas las pacientes posmenopáusicas que no habían recibido otros inhibidores de aromatasa a partir de 200414.
Se añadió trastuzumab intravenoso adyuvante cada 3 semanas durante un año en pacientes con HER2 positivo por IHQ o por método FISH a partir de 200515.
En tratamiento neoadyuvante se utilizó quimioterapia basada en antraciclinas, taxanos o trastuzumab según indicadores biológicos.
EstadísticaSe utilizó la estadística descriptiva para definir las características de los pacientes. Se usaron pruebas paramétricas y no paramétricas como la t de Student y la ji cuadrado para establecer diferencias en las características de pacientes. Para el análisis univariado de la supervivencia y del intervalo libre de la enfermedad así como la duración de la respuesta o la supervivencia libre de progresión se utilizó las curvas de Kaplan y Meier comparadas con el log rank test. La supervivencia se analizó desde la primera biopsia de carcinoma hasta la fecha de fallecimiento. Para el análisis multivariado de factores pronósticos se utilizó el test de Cox. Todos los resultados se analizaron según la intención de tratamiento.
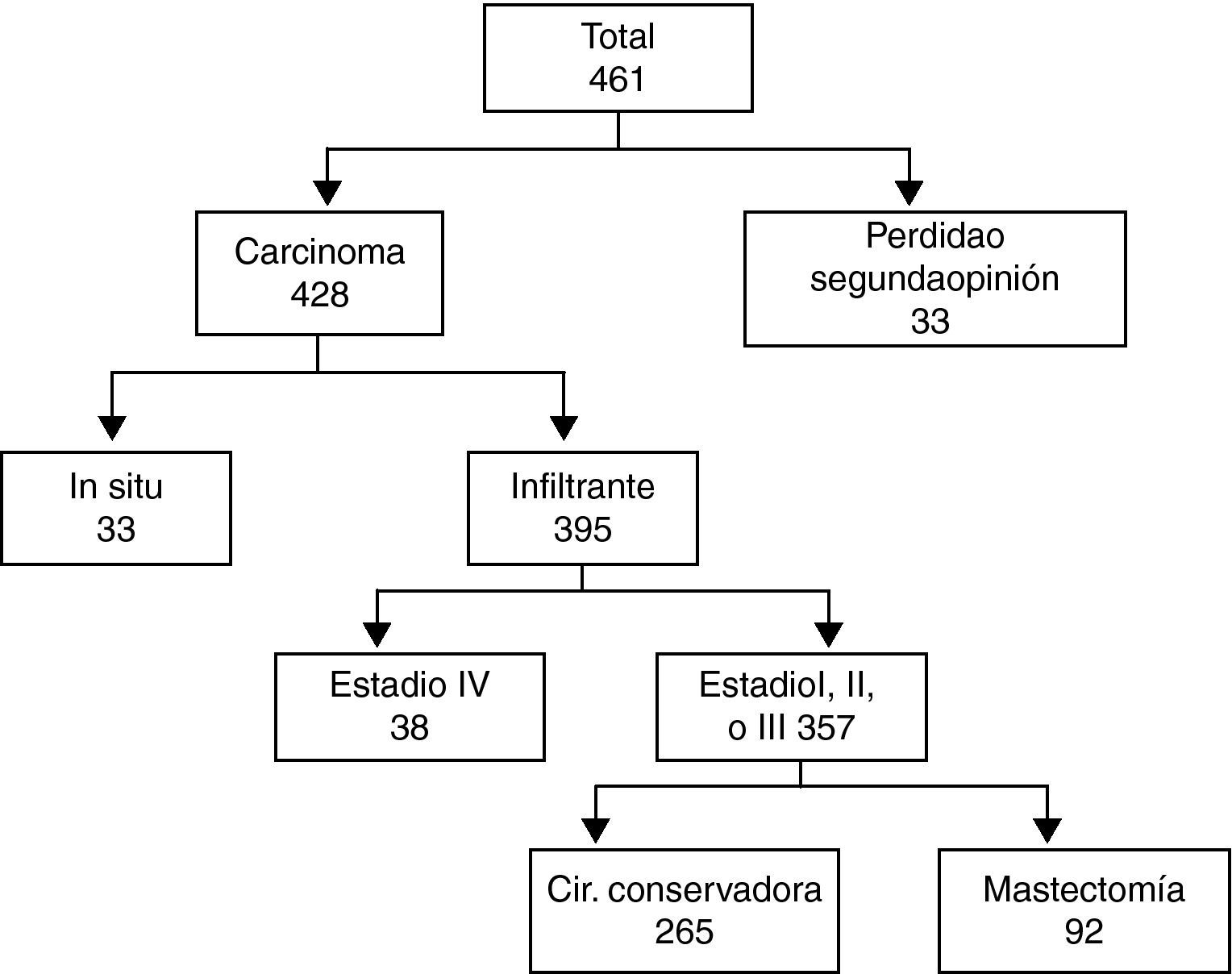
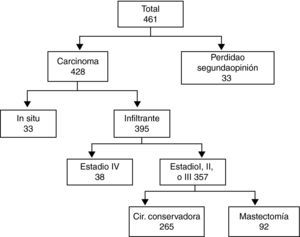
ResultadosCaracterísticas generalesEntre 1994 y 2009 fueron remitidos a oncología médica 916 pacientes consecutivos de los que 461 tenían un tumor mamario.
Pertenecían a distintos seguros privados principalmente DKV seguros, Asistencia Sanitaria Colegial y Aresa-Mutua Madrileña.
Todos tenían diagnóstico histológico o citológico de carcinoma infiltrante de mama y remitidos para valoración multidisciplinaria o seguir tratamiento complementario de radioterapia o quimioterapia con o sin hormonoterapia según indicación.
Características de los pacientesDe 461 pacientes con tumores mamarios, 33 acudieron solo a valorar una segunda opinión y no se han incluido en este análisis.
De los 428 pacientes restantes, otras 33 (8%) tenían carcinoma in situ y fueron eliminadas de este estudio. Las restantes 395 pacientes que fueron diagnosticadas de carcinoma invasivo, 38 estaban en estadio IV con metástasis a distancia por lo que se eliminaron también del estudio (fig. 1).
La mediana de edad de las 357 pacientes en estudio fue 55 años con extremos entre 29 y 88 años.
El tumor se diagnosticó en mama derecha en 172 (48%) en la mama izquierda 181 (51%) pacientes o bilateral en 4 pacientes (1%).
La histología más frecuente fue carcinoma ductal infiltrante en 312 (87%) pacientes, seguido de carcinoma lobulillar en 36 (10%) pacientes y otras histologías en 9 (3%) pacientes. De estas últimas, 3 fueron carcinoma tubular infiltrante, 2 carcinoma infiltrante de tipo coloide, 2 carcinoma papilar infiltrante, un carcinoma mucinoso y un carcinoma medular infiltrantes.
La mediana de todos los diámetros máximos de los tumores fue de 1,8cm con una variación entre 0,1 y 10cm.
En 288 (81%) pacientes los receptores hormonales fueron positivos. Fueron negativos en 61 (17%) pacientes y desconocidos en 8 (2%).
El oncogén HER2 se determinó en 251 pacientes (70%) a partir de 2000 además de en algunas pacientes previas de forma retrospectiva. De las 251 pacientes en que se determinó HER2, éste fue positivo en 54 (21%) y negativo en las restantes 197 (79%).
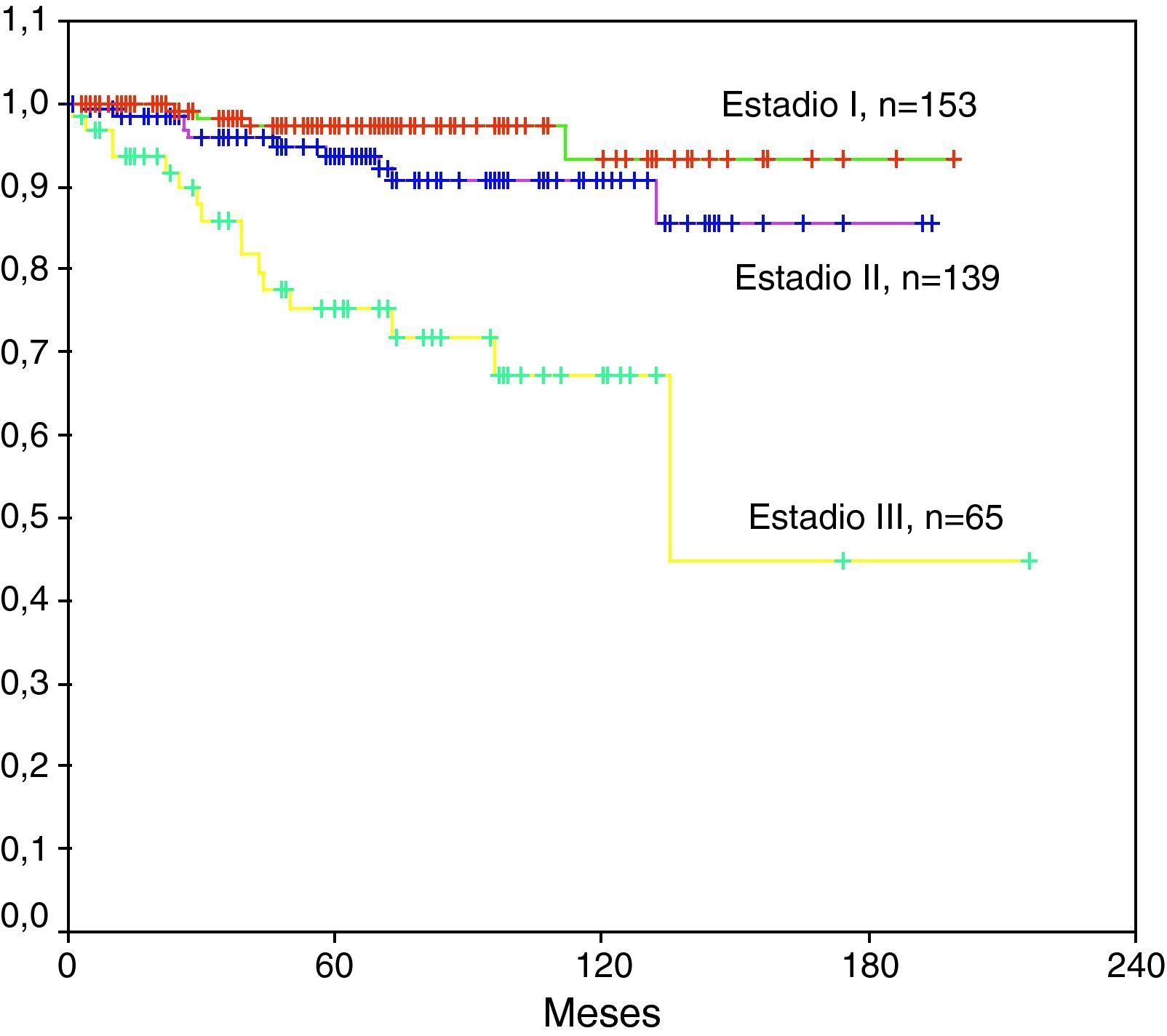
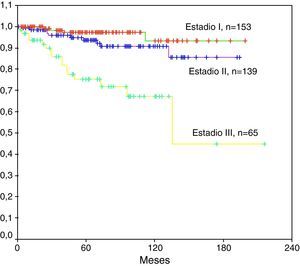
La mediana de seguimiento de las pacientes vivas fue de 64 meses. La tasa de pacientes vivas a los 5 años fue del 91%. Según el estadio la tasa de supervivencia libre de enfermedad a los 5 años era del 97% para estadios I, 94% para estadios II, y 77% para estadios III (fig. 2).
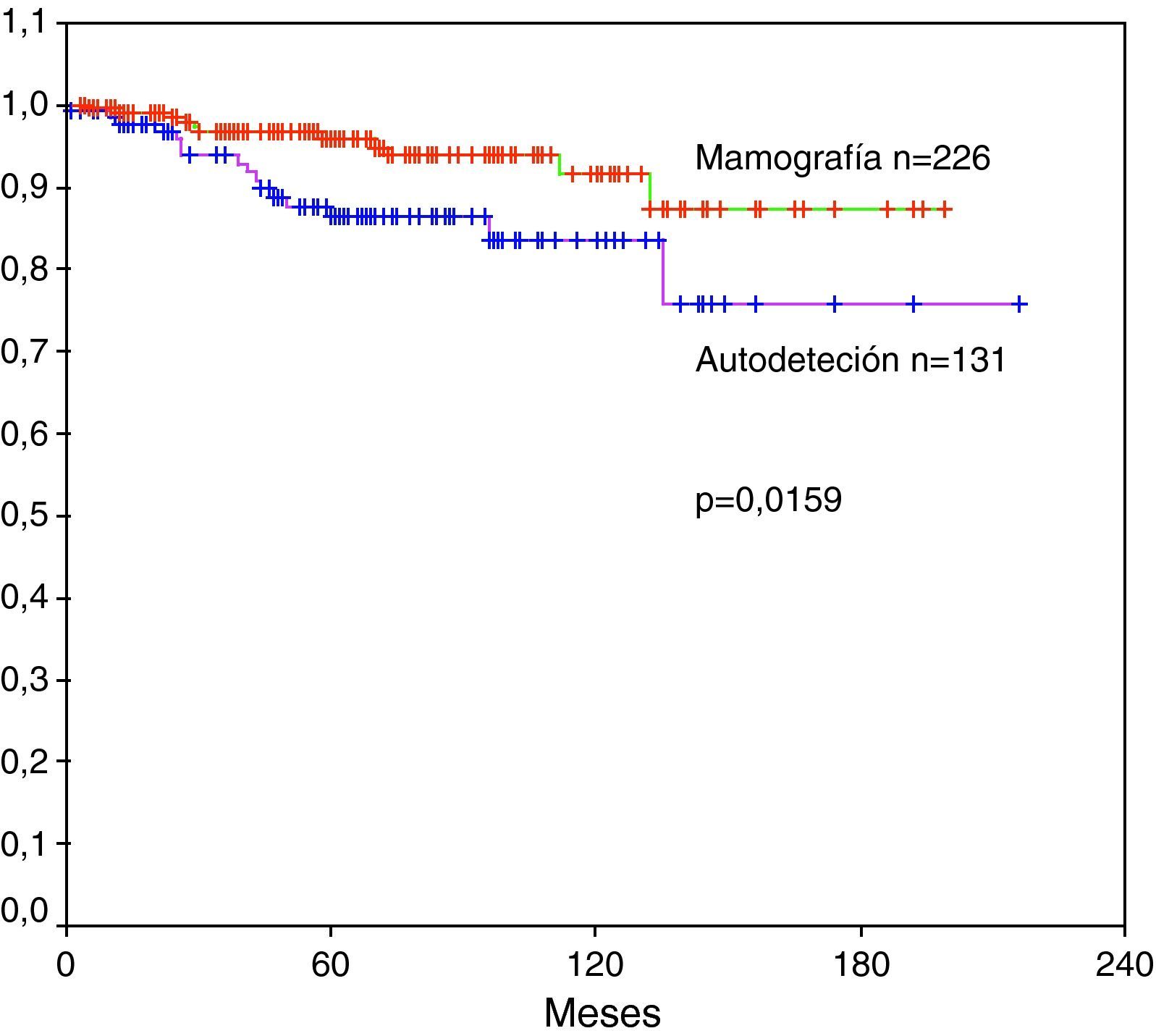
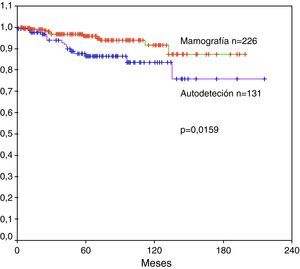
CirugíaDe 357 pacientes con carcinoma infiltrante no metastásico, 131 (37%) se detectó un bulto o tumoración mamaria por lo cual consultaron con su ginecólogo. En 226 (63%) pacientes, el diagnóstico lo hizo el ginecólogo mediante mamografía y otras pruebas de imagen como ecografía mamaria o resonancia magnética nuclear. En la tabla 1 se especifica el estadio al diagnóstico dependiendo de la existencia o no de síntomas previos. Sin síntomas las pacientes se diagnosticaron en estadio I (59%), II (37%) o III (4%), mientras que cuando acudieron a su ginecólogo por síntomas, los diagnósticos fueron estadio I (15%), II (43%) o III (42%), siendo las diferencias estadísticamente significativas, p<0,0001. En pacientes sin síntomas, la probabilidad de estar vivas a los 5 años fue del 96% y a los 10 años de seguimiento fue superior al 90%. Su supervivencia es significativamente mejor que en aquellas pacientes que acudieron a su ginecólogo tras autodetectarse una tumoración u otro síntoma de tumor mamario (cambios en el pezón, inflamación cutánea, etc.) en las cuales, la probabilidad de estar vivas a los 5 años fue del 86% y a 10 años fue superior al 80%, p=0,0159 (fig. 3).
Se encontraron diferencias estadísticamente significativas en la mejor supervivencia de las 295 (83%) pacientes diagnosticadas en estadio I o II frente a las 62 (17%) pacientes diagnosticadas en estadio III, p<0,0001.
Las pacientes en estadio I o II obtuvieron la mejor tasa de curación a 10 años ya que fue del 90%, frente a una tasa inferior al 50% de curaciones en las diagnosticadas en estadio III.
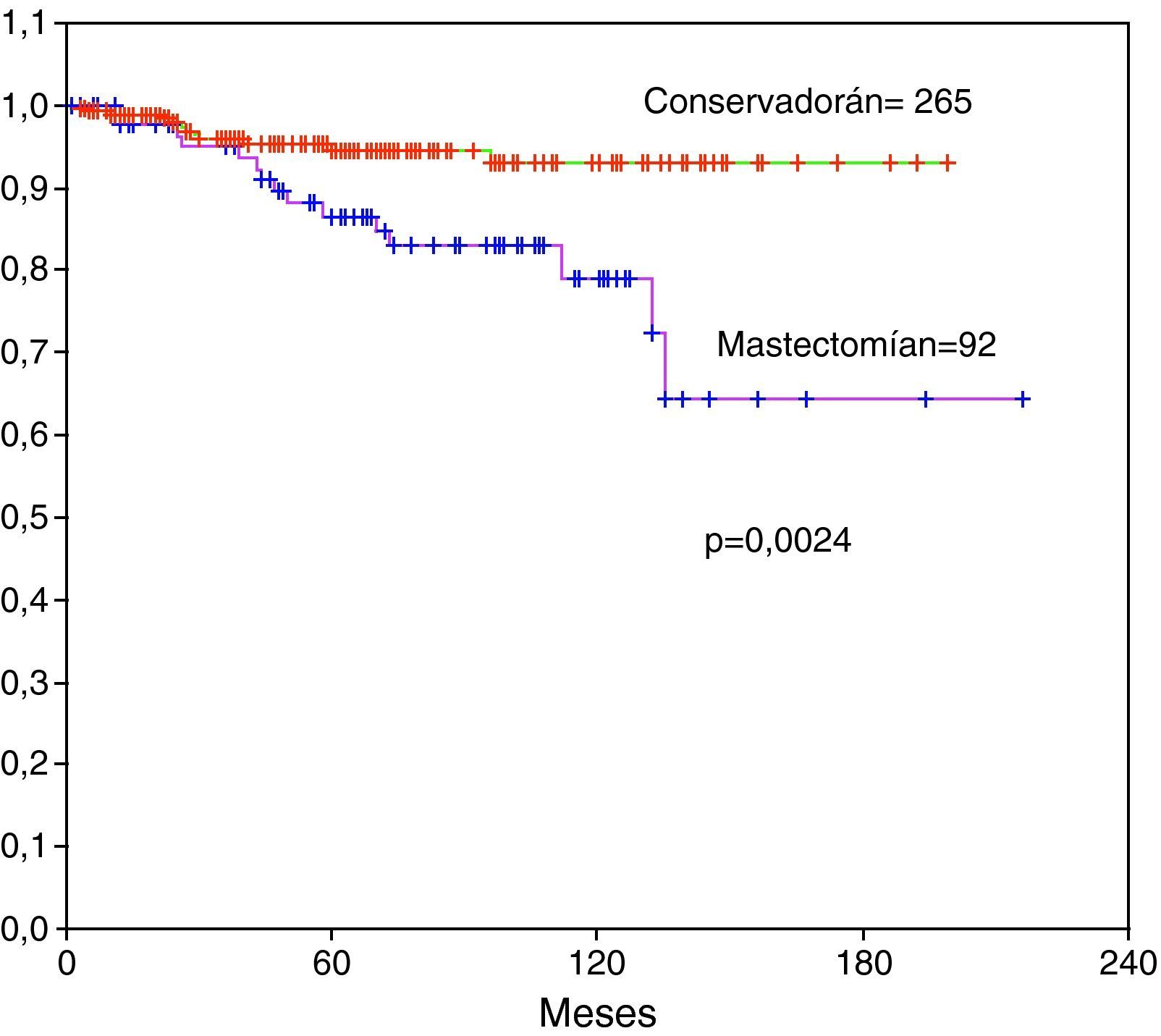
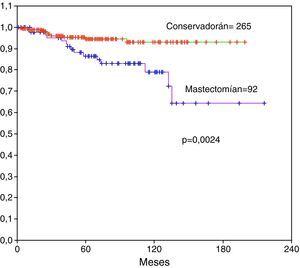
En las 265 pacientes de 357 (74%) en las que se realizó tratamiento conservador la expectativa de vida a los 10 años era superior al 95% y la supervivencia global significativamente mejor que en las 92 pacientes (26%) en las que ser realizó MRM (p=0,0024) (fig. 4). De las 92 pacientes en que se realizó mastectomía en 21 de ellas se complementó con reconstrucción inmediata con prótesis al momento de la cirugía radical. No se han observado diferencias significativas en la supervivencia de estas pacientes comparada con las que se realizó reconstrucción diferida o no se realizó reconstrucción.
Quimioterapia neoadyuvante y adyuvanteEn 34 de 264 (13%) pacientes que recibieron quimioterapia para el tumor primario se administró quimioterapia de inducción o neoadyuvante como estrategia en el tratamiento inicial debido a la extensión tumoral localmente avanzada. En todos los casos se utilizó quimioterapia basada en antraciclinas y a partir de 1999 se añadieron taxanos y trastuzumab (a partir de 2004) en caso de ser HER2 positivo. La tasa de supervivencia libre de enfermedad fue superior al 75% a los 5 años en pacientes tratadas con quimioterapia neoadyuvante, lo que sugiere el buen pronóstico alcanzado con esta estrategia de iniciar tratamiento con quimioterapia.
De 230 pacientes tratadas con quimioterapia adyuvante, 85 (37%) recibieron CMF, 101 (44%) antraciclinas de base, 26 (11%) antraciclinas más taxanos y 18 (8%) antraciclinas más taxanos más trastuzumab por un año por sobreexpresión de HER2 a partir de 2004. Las curvas de supervivencia según tratamiento fueron similares y no se detectaron diferencias significativas entre ellas, lo cual sugiere una adecuación excelente entre la valoración del pronóstico inicial y la selección del tratamiento adyuvante más adecuado.
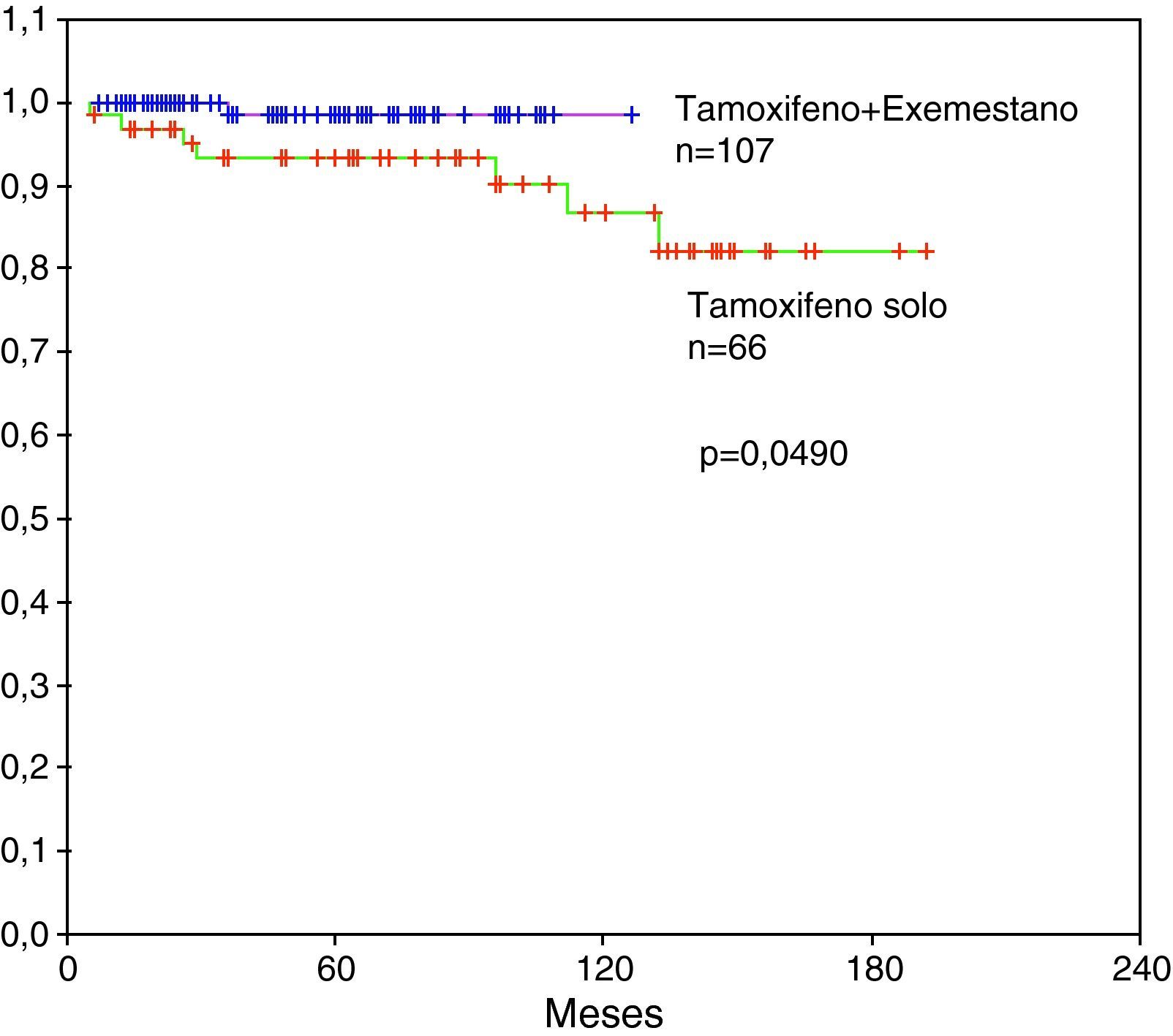
Hormonoterapia adyuvanteDe las 357 pacientes con carcinoma infiltrante, 271 (76%) eran posmenopáusicas. De éstas, 46 pacientes eran receptoras hormonales negativas y en 6 pacientes fueron receptoras hormonales desconocidas. La supervivencia global fue significativamente superior en las pacientes con receptores positivos frente a pacientes con receptores negativos, p=0,0264. La hormonoterapia adyuvante para posmenopáusicas consistió en tamoxifeno 20mg/día por 5 años en 66 (30% de posmenopáusicas con receptores positivos) pacientes, tamoxifeno durante 2 años seguido de exemestano durante 3 años más en 107 (50%) pacientes, combinación de tamoxifeno durante 5 años seguido de otros 5 años más de letrozol en 24 (11%) pacientes (si no habían recibido inhibidores de aromatasa previamente), y anastrozol en 18 (8%) pacientes. En 4 (1%) pacientes con receptores positivos no se administró hormonoterapia por negativa de la paciente.
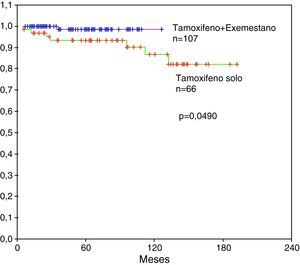
Al comparar la supervivencia de los 2 grupos más numerosos de pacientes tratadas con hormonoterapia adyuvante en posmenopáusicas observamos una significación estadística en la supervivencia global a favor de las pacientes que recibieron tamoxifeno más exemestano sobre las tratadas con tamoxifeno solo, p=0,0490 (fig. 5).
Expresión de HER2De 254 pacientes en las que se pudo determinar HER2, en 200 no se observó sobreexpresión (negativos) de las cuales se observaron 9 fallecimientos por recidiva tumoral. En otras 54 pacientes se determinó sobreexpresión (positivos) de las cuales 6 fallecieron. La comparación de supervivencia entre ambos grupos mostró una tendencia a la significación estadística a favor de las negativas sobre las positivas, p=0,0621. Las pacientes HER2 positivo obtuvieron una alta tasa de curación a 5 años (84%) probablemente por el efecto compensador del tratamiento con trastuzumab.
Análisis multivariado de CoxEn el análisis multivariado de Cox incluyendo todas las variables codificadas que habían mostrado significación estadística en el análisis univariado, autopalpación versus diagnóstico mamográfico, estadio I o II frente a estadio III, sobreexpresión de HER2 frente a no sobreexpresión o receptores hormonales positivos versus negativos, solo esta última variable continuó teniendo significación estadística (p=0,0019)
DiscusiónLo primero que llama la atención de este grupo de pacientes es que dos terceras partes fueron diagnosticadas en estadios I o II. En un estudio realizado en un sistema público de salud en Granada los estadios iniciales sumaban un 37% de pacientes frente a un 83% de nuestra serie, aunque la forma de expresar los datos no es idéntica, la gran diferencia de ambos porcentajes sugiere un claro predominio de estadios iniciales en nuestro estudio16. En el citado estudio realizado en un hospital público, se publica la supervivencia a los 5 años según la extensión de T1N0; T2-3N0; T1-3N+; o bien, T4 cualquier N, en todos los casos con M0. Las tasas de pacientes vivas son 98,6, 81,7, 65,8 y 62,7%, respectivamente, mientras que en nuestro estudio cuando analizamos los estadios por esa misma clasificación son 98,0, 95,8, 89,5 y 81,5 respectivamente. Aunque los estadios más avanzados parecen tener mejor pronóstico en nuestro estudio, los 2 grupos de pacientes no son estadísticamente comparables. El diagnóstico precoz se puede relacionar con el buen pronóstico que tienen estas pacientes con una tasa de curación superior al 90%. En el momento del estudio publicado en Granada y en la mayor parte de la duración del nuestro, no existía una campaña institucional de cribado de cáncer de mama por lo que no ha podido influir en los resultados de supervivencia. La detección de tumor de mama sin clínica durante la exploración mamográfica rutinaria muestra la eficacia del sistema privado de asistencia que ofrece la posibilidad de conseguir tasas altas de curación del cáncer de mama mediante la eficacia en el cribado de neoplasia y la aplicación del mejor tratamiento multidisciplinario considerado como estándar en cada momento. Esto sería especialmente útil en aquellos lugares donde la sanidad pública no ofrezca un programa de detección precoz del cáncer de mama.
Se puede considerar que es un cribado oportunista en un grupo de personas especialmente predispuestas a conseguir un diagnóstico precoz de cáncer de mama.
Los datos expuestos sugieren que este buen pronóstico puede atribuirse a una mayor motivación por parte de las pacientes, que las lleva a hacerse revisiones periódicas con alto grado de cumplimiento y de disciplina, pero también a una respuesta rápida y eficaz del sistema sanitario privado.
Por otro lado, estos buenos resultados en la supervivencia se consiguen aplicando los avances en terapia oncológica en general y en el tratamiento quirúrgico conservador menos traumático para las pacientes (aunque más laboriosa para el cirujano) y demuestra que la aplicación práctica de los conocimientos que obtenemos con los ensayos clínicos ofrecen los buenos resultados esperados en una población de pacientes no seleccionada17.
Por ejemplo, llama la atención que pacientes con un relativo mal pronóstico por tener cáncer localmente avanzado, cuando se aplica quimioterapia neoadyuvante consiguen tasas de curación superiores al 80% o que pacientes con sobreexpresión del gen HER2 tienen un relativo buen pronóstico tras la administración de trastuzumab adyuvante, o que pacientes posmenopáusicas tratadas con tamoxifeno seguido de exemestano adyuvante tienen un pronóstico superior al 95% de estar libres de enfermedad a los 5 años de la cirugía.
Como en todo estudio retrospectivo, quedan muchas incógnitas por aclarar y por analizar como la repercusión psicológica de los tratamientos eficaces y más conservadores o la comodidad que puede ofrecer un sistema privado de salud que podrían añadir ventajas complementarias a las que hemos expuesto.
Nuestros datos son novedosos porque por primera vez se aportan datos sobre tasa de curación del cáncer de mama utilizando recursos sanitarios privados en pacientes que también podrían usar los servicios de un sistema público y pone de manifiesto que en la práctica cotidiana la utilización de la información sobre diagnóstico precoz y tratamiento multidisciplinario que se ha obtenido de ensayos clínicos ofrece altas tasas de curación en cáncer de mama operable.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.