Analizar resultados clínicos en pacientes con sospecha de endometriosis sometidas a cirugía conservadora. Se estudia la disminución del dolor y el logro de gestación, así como las reintervenciones.
Material y métodosSe incluyó a las pacientes con sospecha de endometriosis con clínica de dolor o esterilidad en las que se llevó a cabo una cirugía conservadora por primera vez (n=128). Se excluyeron las historias incompletas y las intervenciones cuya indicación no fue dolor o esterilidad.
ResultadosEl 70,3% se interviene por dolor y 29,7%, por esterilidad. En la primera visita posquirúrgica presenta dolor el 32,5%; a los 6 meses, el 42,5%, y al año, el 58,3%. Se reinterviene al 11,29%. Entre las reintervenidas por dolor hay un mayor porcentaje de clínica intestinal previa a la cirugía (p=0,07), así como de episodios de dolor abdominal, que precisaron atención hospitalaria (p=0,08) y presentaron dolor en la primera visita (p=0,05) y al año (p=0,03) en un porcentaje mayor que las no reintervenidas; recibieron tratamiento médico posquirúrgico en un porcentaje menor (p=0,11). El 65,8% de las pacientes intervenidas por esterilidad consiguieron gestación.
ConclusionesEn la primera visita, se observó un menor porcentaje de pacientes con dolor que en las siguientes. Entre las pacientes reintervenidas por dolor existe un porcentaje mayor de clínica intestinal y de episodios de dolor abdominal previos a la intervención que requirieron atención hospitalaria. El hallazgo de dolor en la primera visita y al año son factores de mal pronóstico para ser reintervenidas. Las pacientes reintervenidas por dolor presentan un menor porcentaje de tratamiento médico posquirúrgico. Más de la mitad de las pacientes con esterilidad y endometriosis han quedado gestantes espontáneamente tras la cirugía.
To analyze clinical outcomes in patients with suspected endometriosis undergoing conservative surgery. Pain reduction, pregnancy rates, and reinterventions were analyzed.
Material and methodsPatients with suspected endometriosis and symptoms of pain or infertility undergoing conservative surgery for the first time were included (n=128). Exclusion criteria consisted of incomplete medical histories and interventions indicated for reasons other than pain or infertility.
ResultsSurgery was indicated for pain in 70.3% and for infertility in 29.7%. A total of 32.5% of the patients had pain at the first postsurgical visit, 42.5% at 6 months and 58.3% at 1 year. Reintervention was performed in 11.29%. Among reinterventions for pain, there was a higher percentage of intestinal symptoms before surgery (P=.07), as well as episodes of abdominal pain requiring hospital care (P=.08); a higher proportion of these patients had pain in the first visit (P=.05) and at 1 year (P=.03) than patients not undergoing reintervention. Postsurgical medical treatment was less frequent in patients undergoing reintervention (P=.11). Among patients undergoing surgery for infertility, pregnancy was achieved in 65.8%.
ConclusionsPain was less frequent in the first postsurgical visit than in subsequent visits. Among patients undergoing reintervention for pain, there was a higher percentage of intestinal symptoms and episodes of abdominal pain requiring hospital care prior to the intervention. Pain at the first visit and at 1 year are factors of poor prognosis for reintervention. Patients undergoing reintervention for pain less frequently required postsurgical medical treatment. More than half of patients with interfertility and endometriosis achieved spontaneous pregnancy after surgery.
La endometriosis es un trastorno frecuente, benigno, dependiente de estrógenos, asociado con dolor pélvico y esterilidad. Se caracteriza por la presencia de tejido endometrial fuera de su ubicación normal. Suele localizarse con frecuencia decreciente en: ovario, ligamentos uterosacros, fondo de saco de Douglas, trompas de Falopio, vejiga, intestino y, de forma infrecuente, en órganos extrapélvicos1–4.
Afecta a 1 de cada 10 mujeres en la Unión Europea. Predomina en mujeres de raza blanca, con un pico de incidencia entre los 35 y los 45 años1.
El interés en la investigación clínica y experimental va en aumento, dado que existen varios puntos todavía controvertidos como, por ejemplo, su enfoque terapéutico, que todavía no está protocolizado1.
Para clasificar la endometriosis (Sociedad Americana de Infertilidad 1985) se utiliza un sistema de puntuación según la afectación del peritoneo, los ovarios y las trompas de Falopio. La suma de los puntos clasifica entonces a la paciente en uno de los 4 estadios (I-IV): leve, moderado, grave y endometriosis extensa.
El diagnóstico de sospecha lo obtenemos mediante la exploración física y la anamnesis. El patrón de oro es la laparoscopia y el resultado anatomopatológico nos confirma el diagnóstico. La ecografía transvaginal es útil, sobre todo, para diagnosticar los endometriomas ováricos y la resonancia magnética está indicada para estudiar las localizaciones extraperitoneales. El antígeno carcinoembrionario (CEA) A-125 puede ser útil para el diagnóstico y para monitorizar los resultados del tratamiento.
El tratamiento de la endometriosis dependerá de su gravedad y localización, de la edad de la paciente, su sintomatología y sus deseos reproductivos.
El tratamiento inicial es habitualmente médico con antiinflamatorios no esteroideos (AINE) e inhibidores de la ovulación (gestágenos, progestágenos, danazol, análogos de hormona liberadora de gonadotropinas [GnRH]); éstos son igualmente eficaces para paliar el dolor4,5. La recidiva del dolor a la larga es constante.
Los tratamientos hormonales disminuyen la posibilidad de gestación durante la terapia; ni los análogos de la GnRH ni el danazol mejoran la fecundidad.
El dispositivo intrauterino (DIU) de levonorgestrel parece poder abrir nuevas expectativas en el tratamiento a largo plazo del dolor asociado a la endometriosis, incluida la del tabique rectovaginal5,6.
La cirugía se considera el mejor tratamiento para las mujeres con dolor que desean quedarse embarazadas a corto plazo2.
La extirpación quirúrgica de los implantes endometriósicos y la lisis de las adherencias reducen el dolor en un porcentaje considerable de mujeres, al menos durante el primer año de seguimiento. La cirugía se clasifica en conservadora y radical. La radical implica histerectomía y salpingooforectomía bilateral; normalmente se llama definitiva, pero la endometriosis puede recurrir en un 5-10% de estas pacientes2,7.
La cirugía conservadora consiste en la conservación de todos los órganos, coagulando los pequeños focos de endometriosis, resecando los quistes endometriales y liberando las adherencias. Varios estudios de cohorte históricos han comparado la laparotomía y la laparoscopia para el tratamiento de las endometriosis; se concluye que tienen resultados similares con una efectividad similar8, aunque la laparoscopia se asocia a menos adherencias, menos tiempo de hospitalización y de recuperación, y menos daño estético.
La cirugía conservadora, independientemente de la vía de abordaje, persigue la mejoría de los pacientes, considerando el dolor o la esterilidad.
DolorSe ha visto que existe poca correlación entre la extensión de la endometriosis y el dolor5.
La escisión laparoscópica de los implantes disminuye el dolor y mejora la calidad de vida en las mujeres con todos los estadios de endometriosis, hasta al menos a 5 años de seguimiento9.
La cirugía debe considerarse si la terapia médica inicial fracasa en el alivio del dolor. Lo ideal sería la realización de una laparoscopia diagnóstica en estos casos y, aprovechando este acto quirúrgico, proceder al tratamiento de las lesiones halladas1,5.
No existen datos que justifiquen el tratamiento hormonal previo a la cirugía para aumentar el éxito de ésta.
El tratamiento con danazol o análogos de GnRH durante 6 meses después de la cirugía reduce el dolor asociado a la endometriosis y retrasa la recurrencia 12 o 24 meses comparado con placebo y manejo expectante5,10. Sin embargo, el tratamiento poscirugía con anticonceptivos orales no ha mostrado efectividad1.
EsterilidadLa prevalencia de endometriosis entre pacientes estériles está entre el 5 y el 50%. Para pacientes con endometriosis con problemas de esterilidad, la terapia médica es muy limitada. Las dos opciones terapéuticas en este caso incluyen cirugía o fecundación in vitro (FIV)2.
Estadios I y II de endometriosis. El uso de la cirugía laparoscópica puede mejorar las tasas de éxito, aunque los estudios más importantes han tenido problemas metodológicos, por lo que es necesaria más investigación en esta área.
Estadios III y IV. Existe mucha controversia. Parece que la cirugía, al normalizar la anatomía y realizar adhesiólisis, aumenta las tasas en los tratamientos de esterilidad; en este caso son necesarios más estudios.
Endometrioma. Existe controversia, según algunos estudios, entre la realización de la quistectomía y después las técnicas de reproducción asistida o la realización de técnicas de reproducción asistida directamente, obviando el endometrioma11. Existía un consenso general sobre la cirugía en los casos de endometriomas, pero en los últimos años se ha puesto en duda la seguridad de la escisión laparoscópica en cuanto al daño a la reserva ovárica se refiere. Se ha visto tejido sano adyacente al quiste y se han observado cambios en el flujo arterial tras la escisión de los endometriomas, con disminución de la ovulación. La respuesta a los ciclos de hiperestimulación está disminuida en las gónadas intervenidas cuando se compara con los ovarios contralaterales intactos. Existe una frecuencia de fallo ovárico poscirugía del 2,4%12.
El tratamiento con danazol o análogos de la Gn-RH después de la cirugía no mejoran la fertilidad, comparados con el manejo expectante13. Es más, teniendo en cuenta que la mujer no puede quedar gestante mientras recibe el tratamiento hormonal durante varios meses, si el cálculo en aquellos estudios se realiza desde el momento del diagnóstico y no desde el final del tratamiento, resulta que la terapéutica hormonal es significativamente peor que la abstención terapéutica. Además, las mayores posibilidades para conseguir un embarazo existen en los primeros 6 meses después de la cirugía.
Nos planteamos la realización de este estudio para conocer el pronóstico de las pacientes a las que sometemos a cirugía conservadora en nuestro servicio. De este modo, cuando ofrezcamos la cirugía a nuestras pacientes, podremos informarlas de la probabilidad de disminución del dolor, consecución de gestación o reintervención que existen basándonos en nuestros propios resultados.
El objetivo principal de nuestro estudio fue analizar los resultados clínicos en nuestras pacientes sometidas a cirugía conservadora (por primera vez) por sospecha de endometriosis, que posteriormente confirmó la anatomía patológica entre 1992 y 2004.
Para su consecución, nos marcamos los siguientes objetivos secundarios:
- 1.
Analizar la disminución del dolor en las pacientes que se sometieron a cirugía por tal causa.
- 2.
El logro de gestación, si la causa fue la esterilidad.
- 3.
Las reintervenciones que fue preciso realizar en ambos grupos.
El presente es un estudio descriptivo de cohortes históricas sobre los resultados clínicos en pacientes con endometriosis a las que se ha realizado por primera vez cirugía conservadora, entre los años 1992 y 2004, en el Complejo Hospitalario Universitario de Albacete.
En nuestro hospital, los datos de las pacientes intervenidas son archivados en un registro por el servicio de documentación. De este registro se obtuvieron las historias clínicas de las pacientes intervenidas entre los años 1992 y 2004 cuyo diagnóstico era endometriosis (al menos uno de los diagnósticos). El número de historias obtenidas fue de 568, 128 de las cuales han cumplido los criterios de inclusión.
Para incluirlas en nuestro estudio hemos fijado los siguientes criterios: pacientes en las que existía sospecha de endometriosis con clínica de dolor (en todas sus manifestaciones, expuestas a continuación) o esterilidad, o ambas, en las que se llevó a cabo cirugía conservadora, con confirmación por anatomía patológica, y que fueron intervenidas por primera vez.
Los criterios de exclusión fueron: pacientes de las que no se encontraron datos en la historia, lo que ocurrió en 6 casos y pacientes en que la indicación principal no fue esterilidad o dolor (4 pacientes).
Se considera cirugía conservadora la fulguración de implantes, la quistectomía o la adhesiólisis. Por tanto, no incluimos las salpingectomías, las anexectomías, las ooforectomías ni las histerectomías, ni tampoco a las pacientes sometidas únicamente a laparoscopia diagnóstica (39 pacientes; principalmente desde el año 1992 hasta el 2000). La cirugía conservadora se ha podido realizar mediante abordaje laparoscópico o mediante laparotomía.
En cuanto a la cirugía, se realizó tras la preparación intestinal protocolaria y la cobertura antibiótica profiláctica previa a la intervención. En el caso de la laparoscopia, se utilizó un trócar umbilical de 10 mm para el laparoscopio y 2 trócares de 5 mm para el abordaje con los instrumentos quirúrgicos utilizados. Si el abordaje era laparotómico, se realizó una incisión de Pfannenstiel en la mayoría de los casos.
En nuestro servicio se realizó diagnóstico clínico de la endometriosis mediante la anamnesis, la exploración y la ecografía principalmente; también suele realizarse determinación del CEA Ca 125. Si la paciente había consultado por dolor, en un primer momento recibía tratamiento médico; si tras un tiempo no cedía la clínica, ofrecimos la posibilidad de cirugía. Las pacientes sometidas a cirugía, en este caso conservadora, fueron citadas de nuevo en la consulta de ginecología para su seguimiento. Este seguimiento se realizó sobre todo mediante anamnesis, exploración y ecografía. Hicimos una primera visita dentro de los tres primeros meses poscirugía y después, dependiendo de la clínica de las pacientes, se continuaron citando a los 6 meses y al año. Por otro lado, si la paciente consultaba por esterilidad, se remitía a la consulta especializada donde, ante el diagnóstico de sospecha de endometriosis (anamnesis, exploración física, ecografía, Ca125), se optó bien por cirugía conservadora, bien por realización de FIV directamente (esta segunda actitud es la que se viene tomando en el último año tras los estudios que la apoyan)11.
Los resultados clínicos que hemos analizado son los siguientes: disminución del dolor, pacientes que consiguen gestación y reintervención por dolor o esterilidad.
El dolor se ha estudiado según sus diferentes manifestaciones clínicas: dismenorrea, dispareunia, dolor pélvico crónico, episodios dolor abdominal por los que la paciente ha consultado en los servicios de urgencias o ha ingresado en un centro hospitalario. También se tuvieron en cuenta las manifestaciones intestinales (tenesmo, disquecia, hematoquecia, diarrea) y las urológicas (disuria, polaquiuria, hematuria); además de la hemorragia uterina disfuncional que acompañaba en algunos casos a la sintomatología anterior (hipermenorrea, spotting intermenstrual, metrorragia).
Para saber si tras la cirugía existió mejoría en alguno de estos aspectos, se estudió si las pacientes habían sido reintervenidas por este mismo motivo y si habían referido dolor en la anamnesis realizada en su seguimiento. Los datos se han extraído de la anamnesis; se ha tenido en cuenta si las pacientes presentaban o no la necesidad de tomar analgesia, consideramos que el dolor no ha disminuido si su intensidad es igual o mayor que antes de la intervención, mediante la valoración subjetiva de la paciente recogida en la historia clínica.
El otro resultado clínico principal en este estudio fue la consecución de gestación en las pacientes que se intervienen por esterilidad, bien primaria o secundaria. Se han analizado las gestaciones obtenidas mediante técnicas de reproducción asistida llevadas a cabo en nuestro servicio y las conseguidas espontáneamente, tras la cirugía. De estas gestaciones se diferencian las que llegan a término de los abortos. También se ha tenido en cuenta si se ha llevado a cabo una reintervención por este motivo en la paciente.
Se han recogido una serie de variables:
- –
Edad en años.
- –
Antecedente de apendicectomía, sin el diagnóstico anatomopatológico de apendicitis aguda.
- –
Número de gestaciones a término y abortos de la paciente.
- –
Menarquia en años.
- –
Fórmula menstrual, pudiendo existir 3 posibilidades: regular, polimenorrea y opsomenorrea.
- –
Hallazgo ecográfico previo a la cirugía, que podía ser: normal, endometrioma unilateral, endometrioma bilateral u otra tumoración.
- –
Hallazgo quirúrgico en cuanto a tumoraciones: ninguna tumoración, endometrioma unilateral, endometrioma bilateral u otra tumoración.
- –
Hallazgo quirúrgico en cuanto a implantes endometriósicos: presencia o no de éstos.
- –
Hallazgo quirúrgico en cuanto a adherencias: presencia a no de ellas y hallazgo de pelvis congelada.
- –
Grado de endometriosis: grado I-II o grado III-IV.
- –
Antígeno carcinoembrionario 125: si está o no elevado respecto de sus rangos normales.
- –
Tratamiento llevado a cabo por la paciente previo a la cirugía: ningún tratamiento, análogos de la GnRH o anticonceptivos orales.
- –
Abordaje laparoscópico o mediante laparotomía.
- –
Técnica quirúrgica empleada: fulguración de implantes únicamente, quistectomía unilateral, quistectomía bilateral, fulguración de implantes junto con quistectomía unilateral, fulguración de implantes junto con quistectomía bilateral.
- –
Si ha existido adhesiólisis o no.
- –
Complicaciones de la cirugía.
- –
Tratamiento posquirúrgico: sin tratamiento, análogos de la GnRH, anticonceptivos orales, DIU de levonorgestrel, danazol.
El análisis de datos se realizó con el programa Statistics Package for Social Sciences (SPSS 12.0, Chicago, IL). Hemos utilizado la prueba de la X2 para comparar datos cualitativos y la prueba exacta de Fisher; el coeficiente kappa para estudiar la concordancia de la prueba diagnóstica con los hallazgos quirúrgicos y la prueba de la t de Student para datos independientes para los datos cuantitativos. Consideramos significación estadística una valor de p < 0,05.
RESULTADOSDescripción de nuestra poblaciónHemos dividido a las pacientes en grupo I (intervenidas por dolor) y grupo II (intervenidas por esterilidad); el grupo I supone 90 (70,3%) pacientes y el grupo II, 38 (29,7%).
Las características de ambos grupos previas a la cirugía se muestran en la tabla 1.
Características previas a la cirugía
| Intervenidas por dolor, n/Na | Intervenidas por esterilidad, n/Na | p | |
| Edad media ± DE (anos)b | 28,6 ± 5,6 | 31,24 ± 3,1 | 0,01 |
| FM | |||
| Regular | 82/90 (91,1%) | 35/35 (92,1%) | 0,47 |
| Polimenorrea | 3/90 (3,3%) | 0/38 (0%) | |
| Opsomenorrea | 5/90 (5,6%) | 3/38 (7,9%) | |
| Dismenorrea | 79/90 (88%) | 24/38 (63,2%) | 0,001 |
| Dispaurenia | 12/87 (13,8%) | 4/38 (10,5%) | 0,61 |
| Dolor pélvico crónico | 48/90 (53,3%) | 7/38 (18,4%)0,001 | |
| Episodios de dolor abdominal, atención hospitalaria | 19/89 (21,2%) | 5/38 (13,2%) | 0,28 |
| Elevación Ca 125 | 15/38 (39,5%) | 6/9 (66,7%) | 0,140 |
| Gestaciones a término | |||
| 0 | 62/90 (68,9%) | 32/38 (89,2%) | 0,13 |
| 1 | 17/90 (18,9%) | 6/38 (15,8%) | |
| 2 | 10/90 (11,1%) | 0/38 (0%) | |
| 3 | 1/90 (1,1%) | 0/38 (0%) | |
| Abortos | |||
| 0 | 79/90 (87,8%) | 31/38 (81,6%) | 0,63 |
| 1 | 9/90 (10%) | 6/38 (15,8%) | |
| 2 | 2/90 (2,2%) | 1/38 (2,6%) |
DE: desviación estándar.
Vemos que en el grupo I (intervenidas por dolor) la edad media ± desviación estándar es de 28,6 ± 5,9 y en el grupo II (intervenidas por esterilidad) es de 31,24 ± 3,1, con una diferencia significativa.
La dismenorrea y el dolor pélvico crónico son significativamente mayores en las pacientes intervenidas por dolor; sin embargo, no existen diferencias en cuanto a la dispareunia y los episodios previos de dolor abdominal que consultaron en urgencias o requirieron ingreso hospitalario.
En el grupo II presentaron esterilidad primaria 31 (81,6%) pacientes y secundaria 7 (18,4%) pacientes.
Hallazgo ecográfico-hallazgo quirúrgicoEn la tabla 2 vemos la correlación entre el diagnóstico ecográfico de endometriosis (endometriomas) y el hallazgo quirúrgico posterior. El coeficiente kappa es de 0,67, lo cual nos muestra que existe buen grado de concordancia (no aleatoria) entre la prueba diagnóstica y el hallazgo quirúrgico.
Concordancia de hallazgo ecográfico-hallazgo quirúrgico
| Diagnóstico ecográfico | Hallazgo quirúrgico | |||
| Sin tumoración | Endomiometrioma unilateral | Endomiometrioma bilateral | Otra tumoración | |
| Sin tumoración | 6(110%) | 0 | 0 | 0 |
| Endometrioma unilateral | 2 | 63 (85,1%) | 6 | 3 |
| Endometrioma bilateral | 0 | 6 | 29 (82,9%) | 0 |
| Otra tumoración | 0 | 4 | 1 | 2(28,6%) |
| Total | 8 | 73 | 36 | 5 |
La vía de abordaje utilizada fue la laparoscopia en 74 (57,81%) pacientes y la laparotomía en 54 (42,18%) pacientes; de los primeros se realizó reconversión a laparotomía en 15 casos (20,27% del total de laparoscopias).
En la tabla 3 se muestran los hallazgos quirúrgicos en ambos grupos en cuanto a tumoraciones (ninguna, endometrioma unilateral, endometrioma bilateral u otra tumoración), existencia de implantes endometriósicos, adherencias y grado de endometriosis según la Sociedad Americana de Fertilidad.
Hallazgos quirúrgicos
| Intervenidas por dolor, n/Na | Intervenidas por esterilidad, n/Na | p | |
| Tumoraciones, n | 5/90 (5,6%) | 4/38 (10,5%) | 0,75 |
| Endomiometrioma unilateral | 55/90 (61,1%) | 22/38 (57,9%) | |
| Endomiometrioma bilateral | 26/90 (28,9%) | 11/38 (28,9%) | |
| Otra | 4/90 (4,4%) | 1/38 (2,6%) | |
| Hallazgos de implantes | 44/90 (48,9%) | 22/38 (59,5%) | 0,33 |
| Hallazgos de adherencias | 57/90 (64%) | 26/38 (68,4%) | 0,24 |
| Grado | |||
| I-II | 21/90 (23,3%) | 12/38 (31,6%) | 0,33 |
| III-IV | 69/90 (76,7%) | 26/38 (68,4%) |
La intervención quirúrgica consistió en: fulguración de implantes, quistectomía unilateral, quistectomía bilateral, fulguración de implantes junto a quistectomía unilateral y fulguración de implantes junto a quistectomía bilateral; vemos los procedimientos quirúrgicos en la tabla 4. De 83 (63,8% del total) pacientes que presentaron adherencias, se realizó adhesiólisis en 35 de ellas (42,2% de los casos que presentaron adherencias).
Procedimientos quirúrgicos
| Intervenidas por dolor, n/90 | Intervenidas por esterilidad, n/38 | p | |
| Técnica | |||
| Fulguración | 6(6,6%) | 4(10,5%) | 0,77 |
| Quistectomía unilateral | 44(48,8%) | 19(50%) | |
| Quistectomía bilateral | 21(23,3%) | 6(15,5%) | |
| Fulguración más quistectomía unilateral | 13(14,4%) | 5(13,1%) | |
| Fulguración más quistectomía bilateral | 6(6,6%) | 4(10,5%) | |
| Liberación de adherencias* | 25(27,5%) | 10(26,3%) | 0,86 |
De las pacientes intervenidas, hubo 5 (3,9%) casos (todos en el grupo I) de complicación de la cirugía, que consistieron en: 2 casos de hematoma en el saco de Douglas que precisó drenaje, 1 caso de hematoma subaponeurótico, 1 oclusión intestinal por una brida que se reintervino pasado un mes y 1 caso de fiebre posquirúrgica que cedió con tratamiento antibiótico.
Tratamiento pre y posquirúrgicoEn la tabla 5 vemos los tratamientos médicos previos y posteriores a la cirugía. La mayoría de las pacientes intervenidas por dolor recibieron anticonceptivos orales antes de la cirugía, mientras que las intervenidas por esterilidad recibieron sobre todo análogos de la GnRh.
Tratamiento pre y posquirúrgico
| Intervenidas por dolor, n/N* | Intervenidas por esterilidad, n/N* | p | |
| Tratamiento prequirúrgico | 0,42 | ||
| No | 10/41 (24,3%) | 1/8 (12,5%) | |
| Análogos GnRH | 8/41 (19,5%) | 5/8 (62,5%) | |
| ACO | 23/41 (56%) | 2/8 (25%) | |
| Tratamiento posquirúrgico | 0,24 | ||
| No | 5/60 (8,3%) | 2/15 (13,3%) | |
| Análogos GnRH | 33/60 (55%) | 9/15 (60%) | |
| ACO | 21/60 (35%) | 3/15 (20%) |
ACO: anticonceptivo hormonal oral; GnRH: hormona liberadora de gonadotropinas.
En ambos grupos el tratamiento posquirúrgico fue principalmente análogos de la GnRh.
ReintervencionesDe nuestras pacientes, en 4 casos no hubo seguimiento posterior completo. De las 124 restantes hubo 14 (11,29%) casos de reintervenciones; 10 de ellos fueron por dolor y 4 por esterilidad. En la tabla 6 se muestra a qué grupo pertenecían.
Comparación entre pacientes reintervenidas por dolor y no reintervenidas
| No, n/N* | Sí, n/N* | p | OR (IC del 95%) | |
| Amenorrea | 89/113 (78,8%) | 10/10 (100%) | 0,10 | 1,1 (1,04-1,18) |
| Dispaurenia | 13/111 (11,7%) | 3/10 (30%) | 0,10 | 3,23 (0,74-14,06) |
| Dolor pélvico crónico | 47/114 (41,2%) | 6/10 (60%) | 0,25 | 2,13 (0,57-7,99) |
| Episodios dolor, atención hospitalaria | 20/113 (17,7%) | 4/10 (40%) | 0,08 | 3,10 (0,80-12,00) |
| Clínica intestinal | 3/114 (2,6%) | 2/10 (20%) | 0,07 | 9,25 (1,34-63,58) |
| Hallazgo tumoral | ||||
| Endomiometrioma unilateral | 69/114 (60,5%) | 6/10 (60%) | 0,72 | |
| Endomiometrioma bilateral | 33/114 (28,9%) | 2/10 (20%) | ||
| Implantes endometrio | 59/113 (52,2%) | 5/10 (50%) | 0,89 | |
| Adherencias | 71/114 (62%) | 8/10 (80%) | 0,40 | |
| Elevación Ca 125 | 20/39 (51,3%) | 0/6 (0%) | 0,19 | 0,76 (0,61-0,94) |
| Grado III-IV | 84/114 (73,7%) | 7/10 (70%) | 0,80 | 0,83 (0,20-3,43) |
| Liberación adherencias | 30/114 (26%) | 4/10 (40%) | 0,35 | 1,86 (0,49-7,07) |
| Complicaciones | 5/114 (4,4%) | 0/10 (0%) | 0,49 | 0,91 (0,86-0,96%) |
| Dolor primera visita | 19/73 (26%) | 7/10 (70%) | 0,05 | 6,63 (1,55-28,27) |
| Dolor segunda visita | 13/35 (37,1%) | 5/6 (83,3%) | 0,35 | 8,46 (0,88-80,54) |
| Dolor tras 1 año | 14/31 (45,2%) | 9/9 (100%) | 0,03 | 1,64 (1,18-2,28) |
| Tratamiento posquirúrgico | ||||
| No | 4/65 (6,2%) | 3/9 (33,3%) | 0,11 | |
| Análogos | 39/65 (60%) | 3/9 (33,3%) | ||
| ACO | 20/65 (30,8%) | 3/9 (33,3%) |
ACO: anticonceptivo hormonal oral; IC: intervalo de confianza; OR: odds ratio.
Entre las pacientes reintervenidas por dolor (tabla 6) había un mayor porcentaje de clínica intestinal previa a la cirugía (p = 0,07; odds ratio [OR] = 9,25; intervalo de confianza [IC] del 95%, 1,34-63,58), al igual que de episodios de dolor abdominal por el que se acudió a urgencias o que precisó ingreso hospitalario (p = 0,08; OR = 3,10; IC del 95%, 0,80-12,00). El resto de las manifestaciones clínicas por dolor también están presentes en un porcentaje algo mayor en estas pacientes.
Las complicaciones ocurrieron todas en el grupo de pacientes intervenidas por dolor sin significación estadística (hemos de tener en cuenta que suponen el 70,3% de las pacientes estudiadas).
Estas pacientes presentaron dolor en la primera visita (p = 0,05; OR = 6,63; IC del 95%, 1,55-28,27%) y al año (p = 0,03; OR = 1,64; IC del 95%, 1,18-2,28) en un porcentaje mayor de forma estadísticamente significativa.
De manera estadísticamente no significativa (p = 0,11), las pacientes reintervenidas tienen un menor porcentaje de tratamiento tras la cirugía. Frente a un 60% de las no reintervenidas que fueron tratadas con análogos, sólo un 33,3% de las reintervenidas lo fueron.
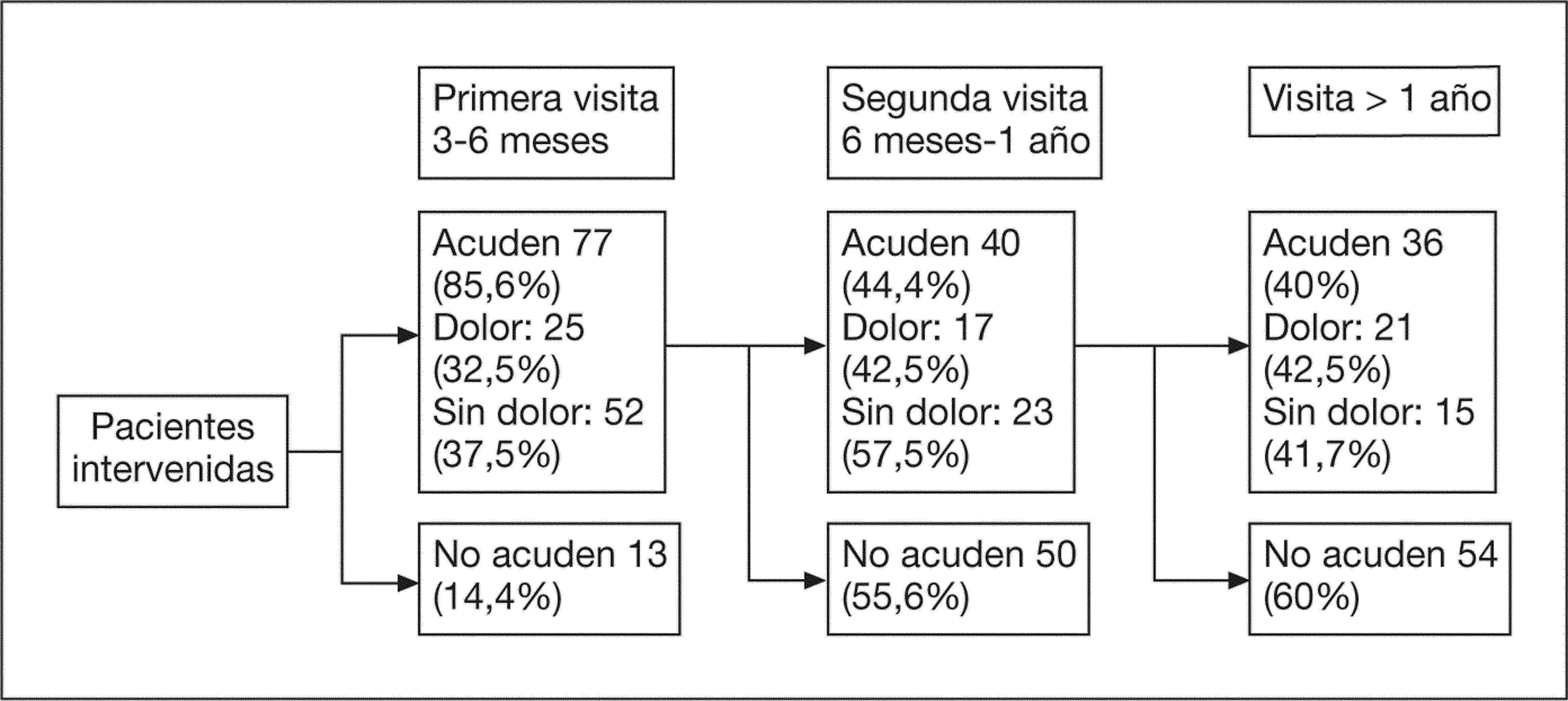
Disminución del dolor (en las intervenidas por dolor)En la figura 1 vemos las pacientes que realizaron el seguimiento tras la cirugía y la presencia de dolor en ellas, así como el porcentaje de pacientes que no acudió a las visitas.
Consecución de gestación (en las intervenidas por esterilidad)De las 38 pacientes intervenidas por esterilidad, consiguen gestación 25 (65,8%), de las cuales 15 (60%) son espontáneas y 10 (40%) son mediante técnicas de reproducción asistida. En la tabla 7 se muestran las pacientes que llegan a término y los abortos.
DISCUSIÓNAntes de entrar en la discusión de los hallazgos de este estudio, han de considerarse las limitaciones. Se trata de un estudio descriptivo. La recogida de los datos se ha realizado de las historias clínicas realizadas por diferentes facultativos, algunas de ellas más completas y otras con más deficiencia de datos. No se han utilizado escalas para el dolor. Se utilizaron historias de un período muy amplio en el cual han existido cambios, por ejemplo, la realización al principio del período de menos cirugía conservadora y menos laparoscopia. Se podría estudiar mejor unos procedimientos quirúrgicos más homogéneos en el tiempo. La población del estudio es bastante pequeña y no permite una evaluación detallada de los numerosos y diferentes factores que pueden contribuir a la recurrencia de los síntomas. La técnica quirúrgica no ha seguido unos criterios estrictos, pero fue adaptada a cada caso individual;en cualquier caso, nuestro estudio no pretende evaluar la eficacia de una técnica específica, sino ver los resultados de un tratamiento quirúrgico conservador. Para poder afirmar que la cirugía conservadora disminuye más el dolor o mejora la fertilidad más que el no realizar tratamiento o administrar tratamiento médico, se debería hacer un estudio en el que se sometieses a un grupo a laparoscopia diagnóstica únicamente y al otro a diagnóstica-terapéutica, y entonces compararlos.
Podemos ver en el estudio 2 grupos claramente diferenciados (pacientes intervenidas por dolor y pacientes intervenidas por esterilidad). La mayoría de las pacientes pertenecen al primer grupo (70,3%) y es posible que con el tiempo se acentúe más esta diferencia, puesto que ahora mismo existe discrepancia en cuanto a la cirugía en las pacientes estériles, sobre todo las que presentan endometriomas.
El grupo I (pacientes intervenidas por dolor) presenta una edad media menor, aunque no estadísticamente significativa.
Se encuentran dismenorrea y dolor pélvico crónico en mayor medida en el primer grupo, lo cual es lógico puesto que la causa de la intervención es el dolor.
Las pacientes estériles presentan en un 81,6% de los casos esterilidad primaria.
Hemos observado la alta concordancia entre el diagnóstico ecográfico de endometrioma y el hallazgo quirúrgico correspondiente.
Hemos utilizado en un 57,8% la laparoscopia, aunque un 20,2% de estos casos se han reconvertido a laparotomía.
En nuestro estudio encontramos endometriomas bilaterales (28,9%), con la misma frecuencia que en la literatura científica. Según Busacca et al12, en un estudio descriptivo reciente la frecuencia de fallo ovárico poscirugía tras la quistectomía bilateral por vía laparoscópica es del 2,4%. En este mismo estudio observan una disminución del dolor tras la escisión.
Aproximadamente el 60% de las pacientes presentan un endometrioma unilateral y el 5-10% no presentan tumoraciones.
No han existido diferencias en ambos grupos en los hallazgos ni en los procedimientos quirúrgicos realizados.
Las últimas investigaciones apuntan a no realizar quistectomía de los endometriomas previa a la FIV. En un ensayo clínico de 2004 realizado por García-Velasco et al11 se ha visto que se obtienen los mismos resultados en cuanto a tasas de fertilización, embriones obtenidos por ciclo, embriones transferidos, implantación, embarazo y tasas de aborto en pacientes estériles que se someten directamente a FIV que en aquellas en las que se realiza primero cirugía conservadora y luego FIV. Si se lleva a cabo directamente una FIV en pacientes asintomáticas, podrían disminuir el tiempo hasta conseguir la gestación, el coste y las complicaciones quirúrgicas11. En los casos de nuestro estudio, se ha realizado cirugía conservadora siempre antes de la FIV, pero desde los últimos ensayos clínicos ya no se realiza cirugía conservadora previa en las pacientes asintomáticas en nuestro servicio.
El porcentaje de grado III-IV que encontramos en ambos grupos es similar al que consta en la literatura científica (63,2%) en pacientes similares a las nuestras14.
Las 5 complicaciones (3,9% del total) se han dado en pacientes intervenidas por dolor (no es estadísticamente significativo); es probable que esto se deba a la poca cantidad muestral del grupo de intervención por esterilidad o a otros factores que con este estudio no podemos dilucidar. Vignali et al15, en el estudio que se comenta más adelante, presentan un 5% de complicaciones.
Sólo a una de nuestras pacientes intervenidas por dolor se le puso un DIU de levonorgestrel. Vercellini et al6, en un ensayo clínico aleatorizado, demuestran que este DIU insertado tras una cirugía conservadora de endometriosis (por clínica de dolor, en este caso dismenorrea moderada-severa) previene la recurrencia de la clínica en una de cada 3 pacientes comparado con no proporcionar tratamiento posquirúrgico. También muestra una disminución mayor en metrorragias y en dispareunia que la opción de no tratarlas. Son necesarios más estudios en este campo; además el estudio no compara el DIU de levonorgestrel con los análogos de la GnRH ni con los anticonceptivos orales5,6.
El tratamiento prequirúrgico se realiza en menos pacientes que el tratamiento posquirúrgico, concuerda con el hecho de que el tratamiento posquirúrgico es el que ha demostrado eficacia con análogos de la GnRh o con danazol1. Vemos cómo se han utilizado los anticonceptivos orales en un 35% de los casos en el grupo I y en el 20% de los casos en el grupo II, a pesar de no haber demostrado disminución del dolor añadidos a la cirugía.
Kwan Wong y Tang10, en un ensayo clínico aleatorizado, comparan el danazol y la triptorelina durante 6 meses tras cirugía conservadora de endometriosis en estadio III-IV y realizan, pasados los 6 meses, una laparoscopia de second-look. En cuanto al control del dolor son similares, pero se observan menos sangrados intermenstruales en las pacientes tratadas con el análogo de la GnRH y más cantidad de abandonos en el grupo de danazol por los efectos secundarios de éste, la laparoscopia second-look no muestra diferencias. Hubo menos quejas en las pacientes tratadas con triptorelina.
Vemos que en las pacientes intervenidas por dolor la dismenorrea es la queja más frecuente; lo mismo ocurre en la bibliografía consultada6.
En cuanto a las reintervenciones del grupo I, 9 han tenido como causa el dolor y 3 la esterilidad; en el grupo II, 1 se ha reintervenido por dolor y otra por esterilidad. Entre las pacientes intervenidas por dolor hay un 9% de reintervenciones. Abbot et al9, en un estudio descriptivo de pacientes con dolor pélvico crónico sometidas a cirugía conservadora, encuentran que se reintervienen un 36%, y en sólo el 68% de ellas se confirma la endometriosis, con lo que no siempre el dolor tras una primera intervención laparoscópica conservadora se asocia a evidencia clínica de recurrencia. Exacoustos et al16 estudian a pacientes en las que existe recurrencia de endometriomas diagnosticados con ecografía transvaginal en mujeres intervenidas mediante laparoscopia por este mismo motivo previamente. De estas pacientes, reintervienen a un 24% por la sintomatología y el tamaño de los endometriomas. Vignali et al15 presentan un 10,4% de reintervenciones en pacientes intervenidas por dolor con endometriosis que infiltra el peritoneo más de 5 mm.
Los únicos hallazgos significativos fueron la presencia de dolor en la primera visita y al cabo de un año en un porcentaje mayor en las pacientes reintervenidas por dolor comparadas con las mujeres no reintervenidas. También ha de destacarse el mayor porcentaje dentro de las reintervenidas por dolor de clínica intestinal previa a la cirugía, así como de episodios previos de dolor abdominal que consultaron en urgencias o requirieron ingreso hospitalario.
En cuanto al seguimiento posquirúrgico del dolor, se ve cómo lo va abandonando una importante cantidad de pacientes. Es de suponer que no lo continúan porque ha cesado su sintomatología, pero como esto no está comprobado no puede afirmarse, de modo que nos basamos sólo en las pacientes que continúan, con lo que probablemente exista sesgo, ya que lógicamente van a continuar más las pacientes con más dolor.
En la primera visita presentaron dolor un 32,5%, en la segunda, un 42,5%, y en la tercera, un 58,3%. Dado que no analizamos a las pacientes que no acudieron a consulta, no podemos sacar conclusiones, no podemos saber si la cirugía conservadora disminuye el dolor en el primer momento, aunque con el tiempo recidiva la sintomatología, o bien no existe tal recidiva sino que solamente están llevando a cabo el seguimiento las pacientes que han presentado dolor desde el principio. Jones et al17 presentan unas cifras similares a las nuestras, tanto en alivio de los síntomas como en abandono del seguimiento.
Según Bussaca et al18, las tasas de recurrencia aumentaron con el tiempo transcurrido desde el diagnóstico y el tratamiento con cirugía conservadora o radical en un estudio de cohortes históricas, lo cual coincidiría con nuestros datos en cuanto al dolor en el seguimiento. Se ve también que las tasas de recurrencia son mayores en los casos de endometriosis profunda y que los factores de riesgo para la recurrencia son los mismos, independientemente del lugar de la endometriosis. Estos factores de riesgo son: edad joven, no haber llevado a cabo cirugía radical, grado III-IV (no hemos encontrado ninguna relación con esto, tampoco en las reintervenidas) y no consecución de gestación tras la cirugía en las pacientes que lo buscaban. En el estudio de Fedele et al19 se muestra una recurrencia sintomática de la enfermedad en un 25% de pacientes sometidas a cirugía conservadora que presentaban endometriosis rectovaginal; se asocia el riesgo de recurrencia a la edad joven de las pacientes.
Un estudio descriptivo de Garry et al14 recoge los datos de unas pacientes intervenidas de forma conservadora (con escisión completa de todos los implantes que visualizan) por endometriosis mediante unos cuestionarios antes y 4 meses después de la cirugía; encuentran una mejoría estadísticamente significativa en la calidad de vida: mejoría física, mejoría sexual y disminución del dolor; en esto último coincide con nuestro estudio, en el que observamos en la primera visita, realizada entre los 3 y 6 primeros meses tras la cirugía, una disminución del dolor en toda su amplitud de sintomatología. En otros estudios descriptivos también se muestra una importante mejoría y un alivio en los síntomas con la cirugía laparoscópica conservadora9,20; al igual que el ensayo clínico de Abbot et al21, que muestra que la escisión laparoscópica de la endometriosis es más efectiva que placebo en la disminución del dolor y en la mejoría de la calidad de vida.
Tras la cirugía se consigue un 65,8% de gestaciones, de las cuales el 5,2% acaba en abortos. En la literatura científica aparece una tasa de gestación tras la cirugía del 50%7.
CONCLUSIONESEn la primera visita de seguimiento posquirúrgico se observa un porcentaje de pacientes con menor dolor que en las siguientes, pero no se puede demostrar que se deba a recidiva del dolor a largo plazo, puesto que no analizamos a las pacientes que dejan de acudir a la consulta.
Más de la mitad de las mujeres con esterilidad y endometriosis quedan gestantes espontáneamente después de realizar cirugía conservadora.
En las pacientes reintervenidas por dolor existe un porcentaje mayor de clínica intestinal y de episodios previos de dolor abdominal que consultan en urgencias o precisan ingreso hospitalario que en las no reintervenidas.
El hallazgo de dolor en primera visita y al año son factores de mal pronóstico para ser reintervenidas.
Las pacientes reintervenidas por dolor presentan menor porcentaje de tratamiento posquirúrgico que las no reintervenidas, aunque no es estadísticamente significativo; se trata de una observación, pero sería interesante comprobar con un ensayo clínico si el tratamiento posquirúrgico presenta efecto protector en cuanto a la tasa de reintervenciones.