INTRODUCCIÓN
La hidatidosis es una antropozoonosis producida por las larvas de Echinococcus granulosus, cuyo hábitat es el yeyuno de los perros. Los huevos de este gusano se eliminan por las heces y son ingeridos por los hombres y otros animales (bovinos, cerdos y perros). Desde la mucosa intestinal las larvas, a través de la vena porta, llegan al hígado donde forman los quistes hidatídicos. Está ampliamente distribuida en el mundo y su frecuencia en el humano depende de la incidencia en huéspedes intermediarios (ovejas, cerdos y bovinos), y en algunas áreas ganaderas es endémica.
Entre el 60 y el 70% de los casos se afecta el hígado y en un 15% el pulmón. Una cuarta parte de los pacientes presentan una afección múltiple. La afección pélvica es muy rara (menos del 1% de los casos), y la localización pélvica primaria es aún más infrecuente. La hidatidosis pélvica suele ser secundaria, debida en general a la extensión de un quiste hepático a través de la cavidad peritoneal. En la mujer, lo más frecuente es que la enfermedad asiente en el ovario y excepcionalmente en el útero1.
El diagnóstico se basa en las pruebas de imagen, y la prueba con más rendimiento es la ecografía pélvica. La tomografía computarizada (TC) proporciona una información útil y se correlaciona bien con los hallazgos operatorios2.
CASO CLÍNICO
Paciente de 56 años, con domicilio en área rural y antecedentes personales de alergia al yodo, hipertensión arterial, nefrectomía izquierda por pielonefritis crónica, poliposis gástrica, hernia de hiato e hidatidosis hepática múltiple.
Los quistes hepáticos fueron diagnosticados mediante una TC (realizada en otro hospital) que describe 3 imágenes sugestivas de quistes hidatídicos de 30 a 60 mm de diámetro, localizados en diferentes segmentos hepáticos. Como hallazgo adicional, la TC identificó una tumoración tubular hipodensa adyacente a una formación multiquística de 52 x 30 mm, que se etiquetó de probable enfermedad inflamatoria pélvica. La paciente se sometió a tratamiento quirúrgico mediante quistoperiquistectomía total cerrada 7 años antes. En el primer control ecográfico posquirúrgico se observó incidentalmente la formación quística, descrita previamente en la TC, que parece depender del anejo derecho.
Acudió a las consultas externas de ginecología para revisiones rutinarias. La paciente refirió la menopausia a los 53 años y, en el momento actual se encuentra asintomática y sin tratamiento. En la exploración física se observó un útero de tamaño normal y la formación anexial derecha de consistencia quística. En ecografías seriadas se encontró un útero normal, un anejo izquierdo no visible y una formación quística compleja de 70 x 50 mm de diámetro, de morfología que no variaba con el tiempo y que parecía depender del ovario derecho o corresponder a un quiste intraligamentario. La determinación de marcadores tumorales (CA125) resultó dentro de la normalidad.
Se indicó tratamiento quirúrgico mediante anexectomía, por formación anexial persistente en una mujer posmenopáusica. El estudio preoperatorio no encontró contraindicaciones para la intervención quirúrgica. Durante ésta se identificaron ambos ovarios atróficos. Se observó un útero irregular, de cuya cara posterior dependía una masa de unos 7 cm de diámetro, que estaba adherida a asas intestinales, compatible con un mioma intramural degenerado. Se realizó histerectomía simple más doble anexectomía.
El estudio anatomopatológico informó de un nódulo intramural quístico de 7 cm de diámetro, con luz repleta de líquido seroso y vesículas de hasta 2 cm. Al microscopio se observó un material laminar anhisto, eosinófilo y acelular que se rodeaba externamente por tejido de granulación fibroso. El diagnóstico fue de quiste hidatídico intramural, sin otros hallazgos histológicos significativos en la pieza operatoria.
DISCUSIÓN
Las lesiones más frecuentes causadas por la infección hidatídica son los quistes hepáticos. Éstos crecen de forma muy lenta y permanecen asintomáticos hasta que su tamaño o el efecto ocupante de espacio dan lugar a manifestaciones clínicas. Por ello, muchas veces se diagnostican de forma casual en el curso de exploraciones por imagen indicadas por otros motivos. Pueden afectar a personas de cualquier edad, aunque la infestación por el parásito ocurre habitualmente en la infancia3.
Es una enfermedad más frecuente en países pobres y en vías de desarrollo, y en áreas rurales y ganaderas, en las que hay contacto del hombre con los huéspedes intermedios.
Según los datos del registro de enfermedades de declaración obligatoria, en Castilla y León se diagnosticaron en el año 1995 un total de 115 casos nuevos de hidatidosis, con una incidencia en la provincia de Burgos de 5,16/100.000 habitantes ese mismo año. El riesgo de infestación va descendiendo progresivamente, y se cree que la evolución en nuestra comunidad es favorable, aunque se sigue considerando un problema de salud4.
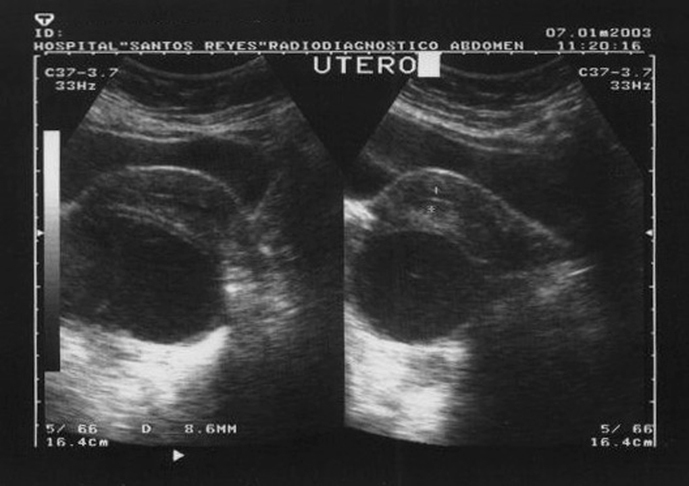
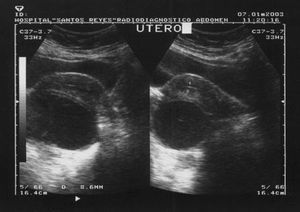
Figura 1. Ecografía abdominal. Formación quística bien delimitada en íntimo contacto con la cara posterior del útero.
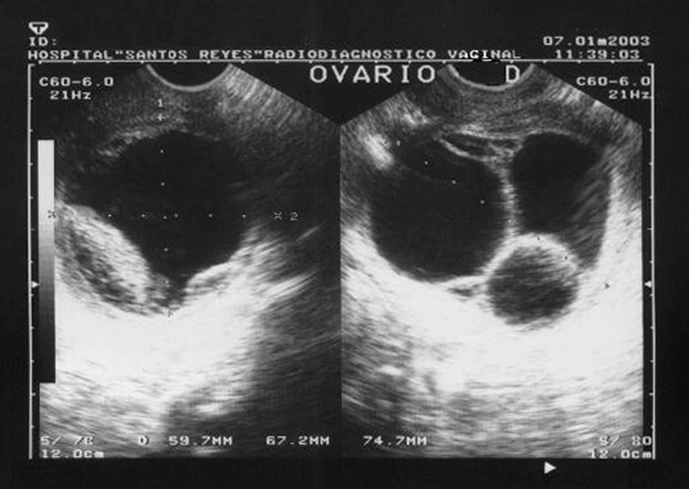
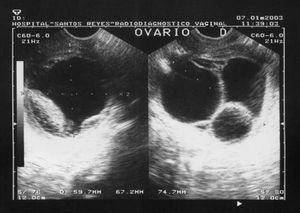
Figura 2. Ecografía vaginal. Estudio detallado de la formación quística, con tabiques gruesos de disposición irregular. Compatible con quiste intraligamentario.
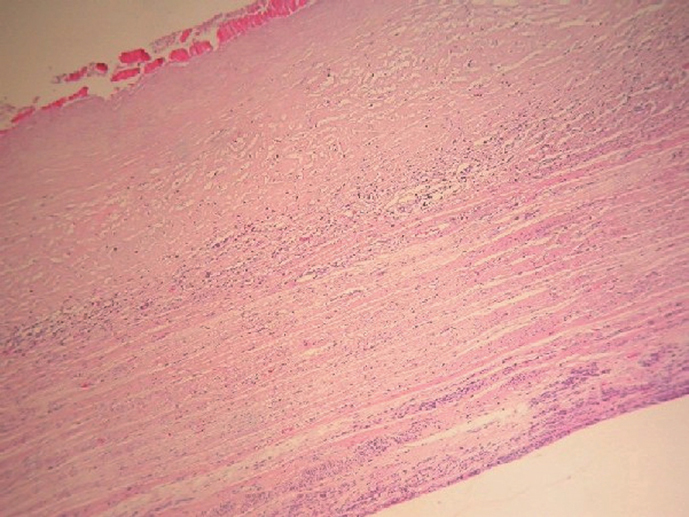
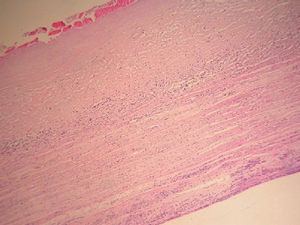
Figura 3.Corte histológico en el que se visualiza, en la porción inferior de la imagen, tejido miometrial normal, en la parte superior, la cápsula del quiste e infiltrado linfoplasmocitario con predominio de eosinófilos limitando ambas.
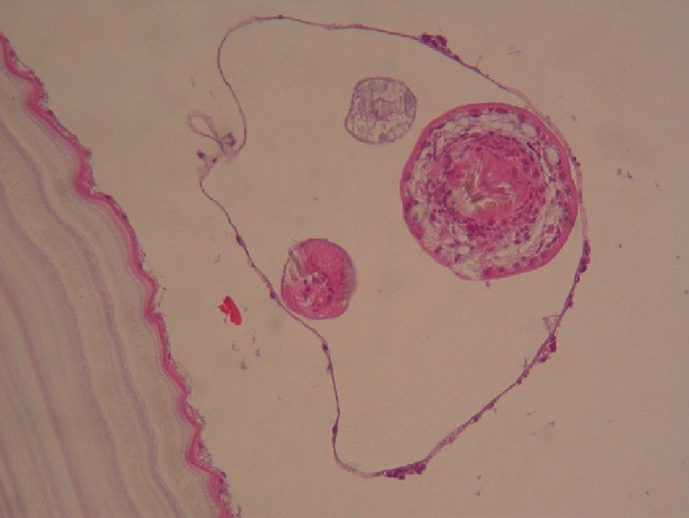
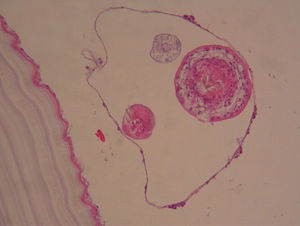
Figura 4.Corte histológico en el que se visualiza Echinoccoccus granulosus.
Las complicaciones que pueden ocasionar están en relación fundamentalmente con la rotura del quiste al árbol biliar, al vascular o al peritoneo, con el consiguiente cuadro de irritación peritoneal transitoria y la posibilidad de aparición de nuevos quistes en otras localizaciones2.
El diagnóstico se basa en pruebas de imagen, y la ecografía es la prueba con mayor rendimiento. Garbhi et al propusieron, en 1981, una clasificación ecográfica que diferenciaba los quistes hidatídicos en 5 tipos, en función de la presencia de membranas, tabiques y calcificaciones intraquísticas. El tipo I corresponde a los quistes anecoicos puros y el tipo V al quiste calcificado con engrosamiento de la pared5. Esta clasificación ha sido recientemente revisada por el Grupo de Trabajo sobre Hidatidosis de la Organización Mundial de la Salud6.
La incidencia de hidatidosis pélvica es baja y se estima entre 1 y 8 de cada 1.000 intervenciones ginecológicas abdominales7,8.
En general es asintomática9 y se sospecha por la presencia de una masa quística pélvica7. Puede asociarse con dolor abdominal1, infertilidad por distorsión anatómica o compresión. En Arabia Saudita se recogen 3 casos de pacientes con esterilidad primaria en los que, tras la realización de una laparoscopia diagnóstica, sólo se encuentra un quiste hidatídico de Morgagni, que se extirpaba en el mismo acto quirúrgico. En 2 casos se siguió de gestaciones espontáneas. Los autores concluyen que un quiste hidatídico pélvico, como patología única, puede ser causa de esterilidad, y el tratamiento adecuado y suficiente en algunos casos es su extirpación10. La expulsión de vesículas hijas a través de la vagina es otra de las manifestaciones de una hidatidosis uterina descritas en la bibliografía11 en una paciente procedente de Túnez.
La distocia por un quiste hidatídico previo sólo ha sido referida de forma excepcional. La incidencia estimada en la gestante es de 1/20.000-30.000 embarazos, recogida en casos clínicos aislados y en países poco desarrollados12-15. La rotura del quiste en el curso del parto, al evolucionar la distocia, puede dar lugar a un choque anafiláctico. Si se realizara una cesárea es conveniente proceder a la exéresis del quiste previa esterilización con formol al 2%.
Lo más frecuente es que los quistes hidatídicos de la pelvis aparezcan en mujeres con antecedente de hidatidosis hepática1,12,13. La hidatidosis genital primaria, sin presencia de lesiones hepáticas previas, es excepcional, y en la bibliografía sólo se comunican casos clínicos aislados16,17. Terek et al recogen un caso de una mujer de 36 años que presentaba una masa anexial y una hepática de similares características ecográficas. Tras la extirpación de la primera, se diagnosticó de hidatidosis paraovárica. El estudio mediante resonancia magnética de la segunda, destinado a confirmar su naturaleza hidatídica, concluyó con el diagnóstico inesperado de un hemangioma hepático18.
En el caso que presentamos, la paciente presentaba antecedentes de quistes hidatídicos hepáticos que fueron diagnosticados mediante la TC. Este mismo examen describía una masa quística anexial, que correspondía al tipo II-III de la clasificación de Gharbi. Podemos suponer que esta masa corresponde al quiste hidatídico encontrado en el útero posteriormente, lo que hablaría a favor de una hidatidosis pélvica secundaria de evolución sincrónica con las lesiones hepáticas. El quiste hidatídico era asintomático, pues la paciente acudía a revisiones ginecológicas habituales y en su curso clínico no presentó síntomas que hicieran sospechar en ningún momento la presencia de una lesión uterina. Las exploraciones ecográficas seriadas determinan la presencia de una masa quística anexial compleja, que justificó el abordaje quirúrgico del caso. Los diagnósticos preoperatorios de sospecha no incluyeron la hidatidosis uterina, en virtud de la excepcionalidad de esta entidad.
CONCLUSIONES
Aunque la hidatidosis genital es muy poco frecuente, debe incluirse en el diagnóstico diferencial de la masa pélvica, sobre todo si ésta tiene características ecográficas complejas, la paciente tiene antecedentes de quistes hidatídicos en otra localización o procede de áreas endémicas19.
Si bien la incidencia de la hidatidosis va disminuyendo progresivamente, en los próximos años podemos asistir a un incremento de la tasa por el aumento de la población inmigrante que acude a las consultas, procedentes en algunos casos de zonas con una elevada prevalencia de esta enfermedad19.
AGRADECIMIENTOS
Queremos expresar nuestro agradecimiento a la Dra. Serrano, del Servicio de Anatomía Patológica, y a los Dres. Folgueral, De las Heras y Merino, del Servicio de Radiodiagnóstico del Hospital Comarcal Santos Reyes, de Aranda de Duero.