La rotura hepática espontánea asociada a síndrome de HELLP (hemólisis, elevación de enzimas hepáticas y plaquetopenia) es extremadamente rara y se acompaña de una elevada tasa de complicaciones y mortalidad maternofetal. Es necesario un tratamiento urgente basado en la finalización del embarazo, reposición de hemoderivados y hemostasia hepática.
Presentamos el caso de una paciente con síndrome HELLP y rotura hepática espontánea tratada mediante cesárea urgente y packing hepático.
Spontaneous hepatic rupture associated with HELLP syndrome (hemolysis, elevated liver enzyme levels and low platelet count) is a very rare phenomenon that is frequently associated with a substantial rate of complications and mortality. In these cases, urgent management based on prompt delivery, blood transfusion and hepatic hemostasis is required.
We report the case of a patient with spontaneous hepatic rupture caused by HELLP syndrome, which was treated with urgent cesarean section and hepatic packing.
Bajo el acrónimo HELLP encontramos una asociación de hemólisis, elevación de enzimas hepáticas y plaquetopenia (hemolysis, elevated liver enzyme levels and low platelet count)1. Es una complicación infrecuente, que aparece en el 0.2 al 0.6% de todos los embarazos y del 4 al 12% de las pacientes con preeclampsia1,2. Probablemente este síndrome representa una forma severa de preeclampsia, a pesar de que en aproximadamente un 15-20% de las pacientes afectadas no existen antecedentes de hipertensión arterial y proteinuria3. El síndrome de HELLP se asocia con manifestaciones a nivel hepático, entre las que se encuentran la hemorragia, el hematoma subcapsular, infarto o rotura hepática. Esta última es una situación extremadamente rara que se presenta en el 0.015% de los embarazos4 y que se asocia con un alto riesgo vital tanto para la madre como para el feto. El tratamiento requiere un abordaje multidisciplinar que aborde la finalización urgente del embarazo, la reposición adecuada de hemoderivados y la hemostasia del hígado.
Se presenta el caso de una paciente con rotura hepática espontánea asociada a síndrome de HELLP tratada mediante cesárea urgente y packing hepático.
Caso clínicoPaciente de 45 años, alérgica a la penicilina, hábito tabáquico, con antecedentes de hipertensión arterial crónica en tratamiento con enalapril y posteriormente con alfametildopa 250mg/12h vía oral y diabetes gestacional controlada con dieta. Tercigesta con dos partos eutócicos anteriores de 35 semanas y 1 día de edad gestacional (gestación actual de diferente progenitor) que acude a nuestro servicio de urgencias por cuadro clínico de 12 horas de evolución de náuseas, vómitos y cefalea, que no mejoraron con paracetamol oral y al que se asoció con posterioridad dolor abdominal intenso.
A la exploración física se objetiva TA 90/50mmHg, FC 84ppm, Ta 35.8°C y dolor abdominal difuso sin signos de hipertono. Tacto vaginal con cérvix permeable un dedo justo, formado, cefálica libre. Se realiza ecografía abdominal observándose un feto único vivo, en presentación cefálica, bradicardia fetal persistente, oligoamnios absoluto, placenta anterior grado II-III y biometría adecuada a 31 semanas. En el registro cardiotocográfico se confirma la existencia de bradicardia fetal mantenida a 70ppm, por lo que ante la sospecha de pérdida de bienestar fetal se realiza cesárea urgente. Entre los hallazgos intraoperatorios destaca la presencia de hemoperitoneo de 500 cc, desprendimiento parcial de placenta (con coágulos retroplacentarios), recién nacido de sexo femenino, de 1675g, índice de Apgar 6/8/9 y pH 6.85.
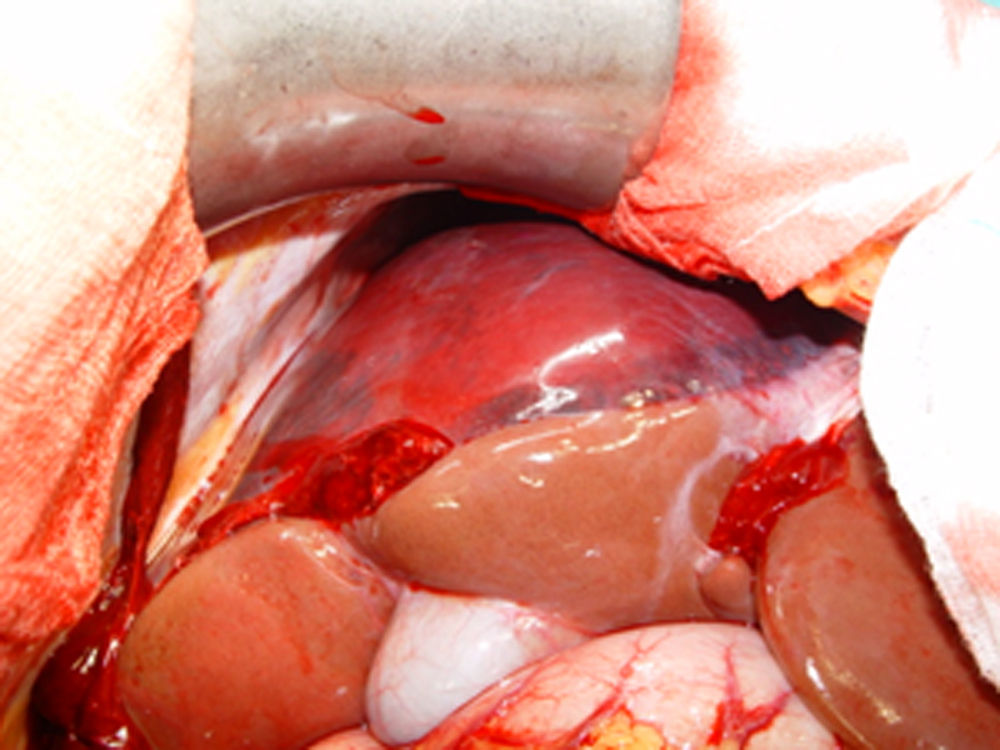
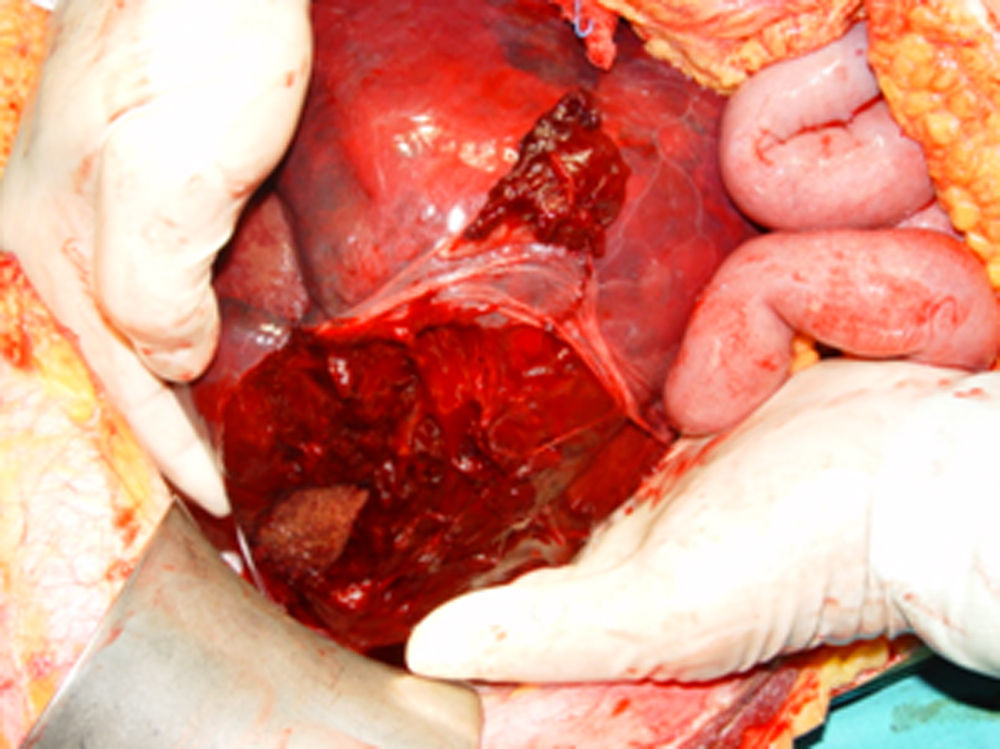
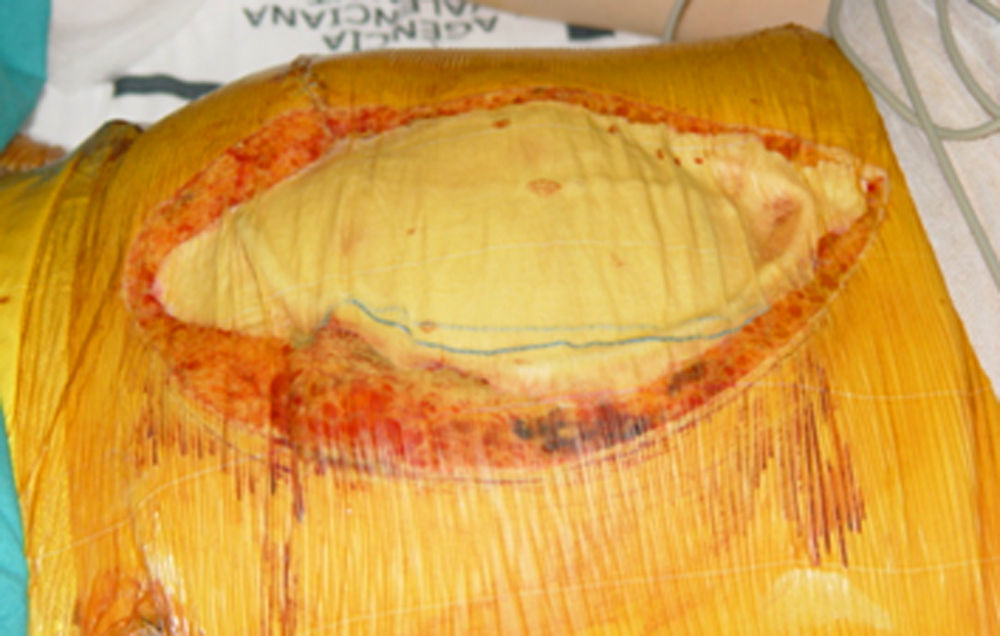
Una vez terminada la cesárea se realizó laparotomía exploradora que confirma la presencia de hemoperitoneo con coágulos organizados perihepáticos, rotura hepática y capsular a nivel de los segmentos V,VI,VII y coágulo subcapsular de 15cm (Figuras 1 y 2). Una vez identificado el problema a nivel hepático se amplía la incisión en J y para controlar la hemorragia y evaluar las lesiones se instaura isquemia hepática mediante maniobra de Pringle y liberación del hígado de sus elementos de fijación. La hemostasia se realizó con bisturí de Argón, así como aplicación de esponjas de trombina y fibrinógeno humano. Ante la persistencia del sangrado se decide finalmente disponer packing hepático y cierre temporal del abdomen mediante open vacumm (Figura 3). Durante la intervención, los resultados de laboratorio confirmaron el diagnóstico de síndrome de HELLP (hemoglobina 10.8g/dL, hematocrito 30%, LDH 849UI/L, GOT/AST 628 UI/L, GPT/ALT 437 UI/L y plaquetas 101000mm3).
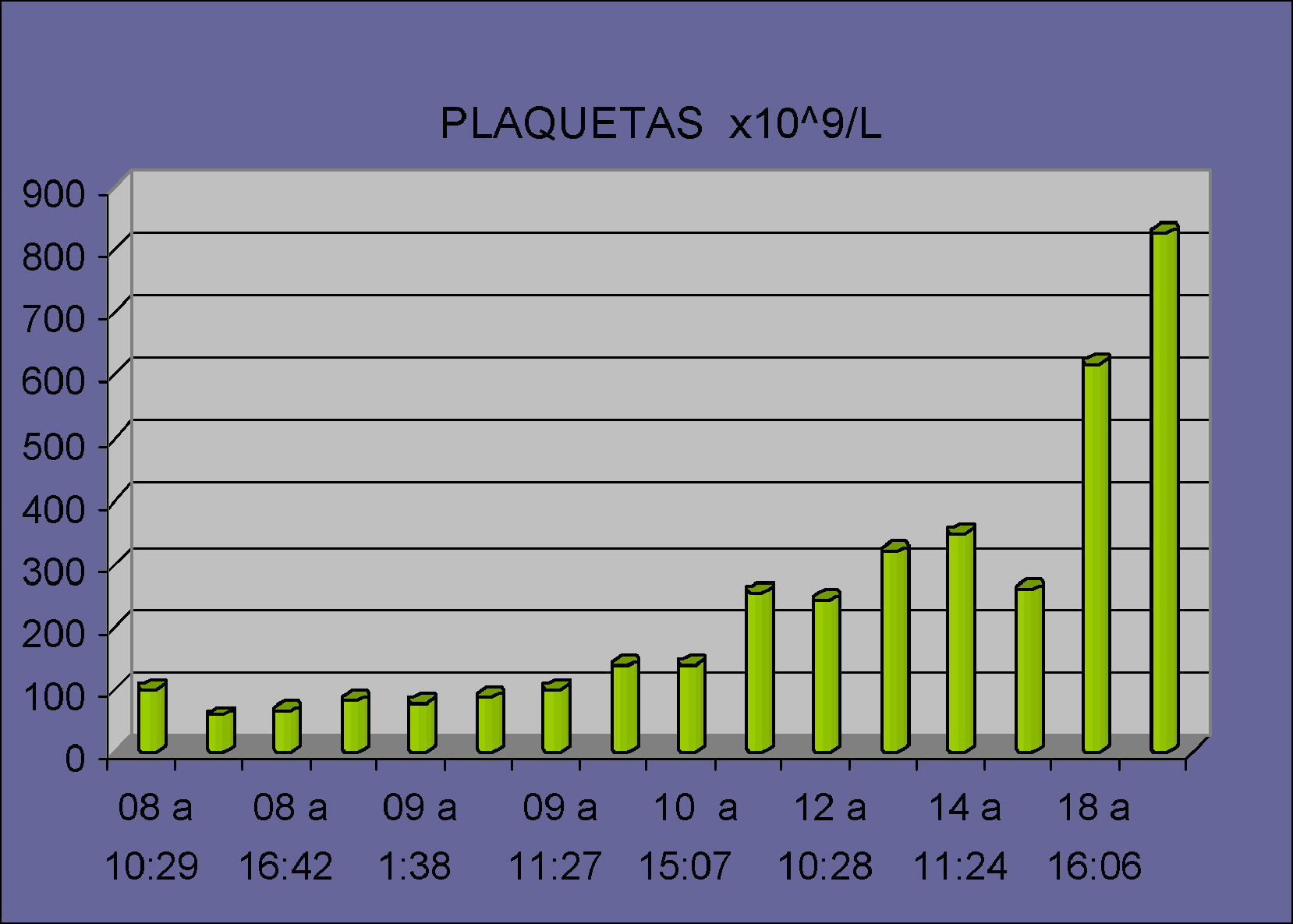
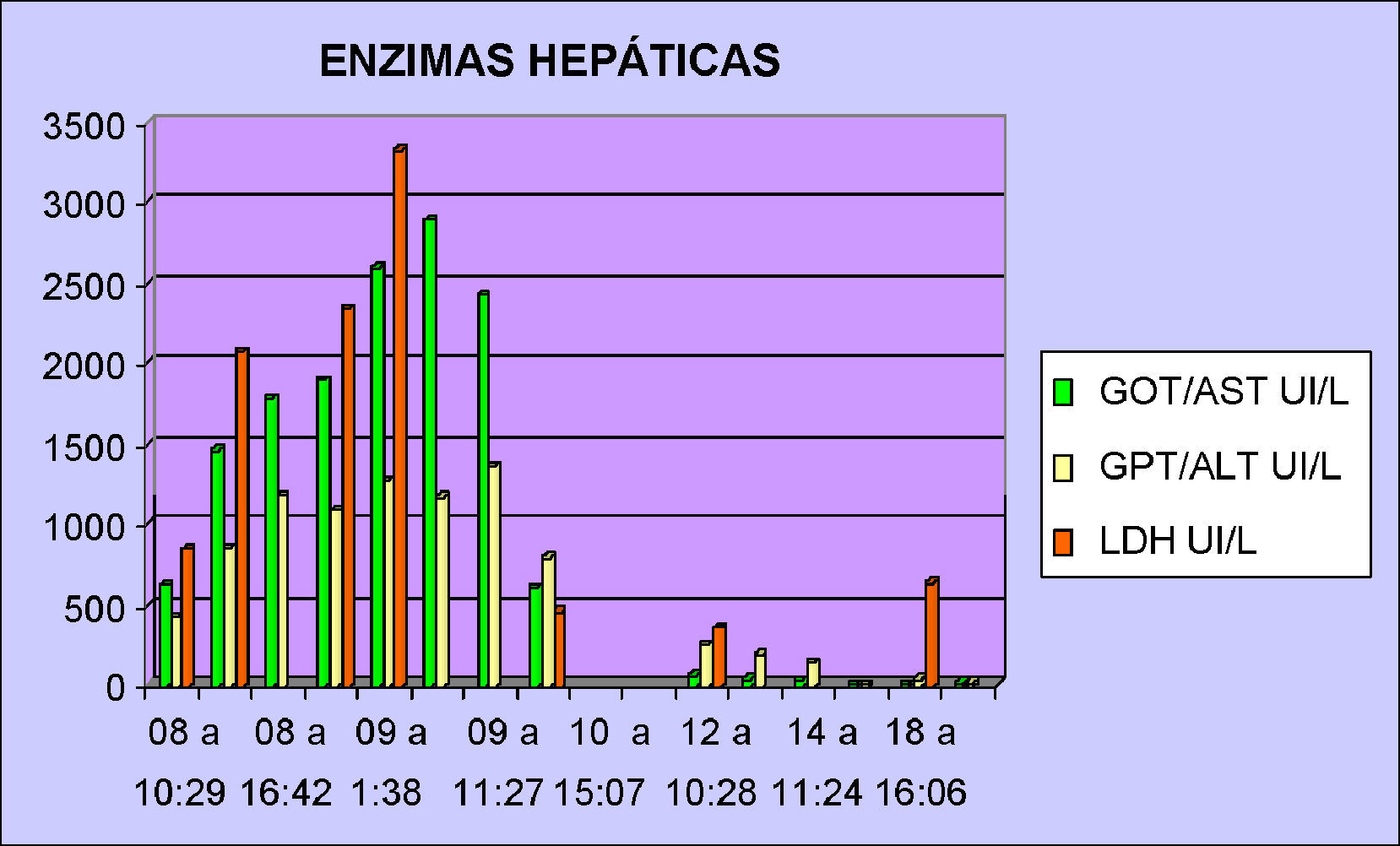
La paciente se mantuvo estable durante las siguientes horas en la unidad de cuidados intensivos transfundiéndose desde el inicio de la intervención un total de 6 concentrados de hematíes, 1 de plaquetas y 1 unidad de plasma fresco congelado. La evolución de los parámetros analíticos correspondientes a las enzimas hepáticas y plaquetas se muestran en las Tablas 1 y 2 respectivamente.
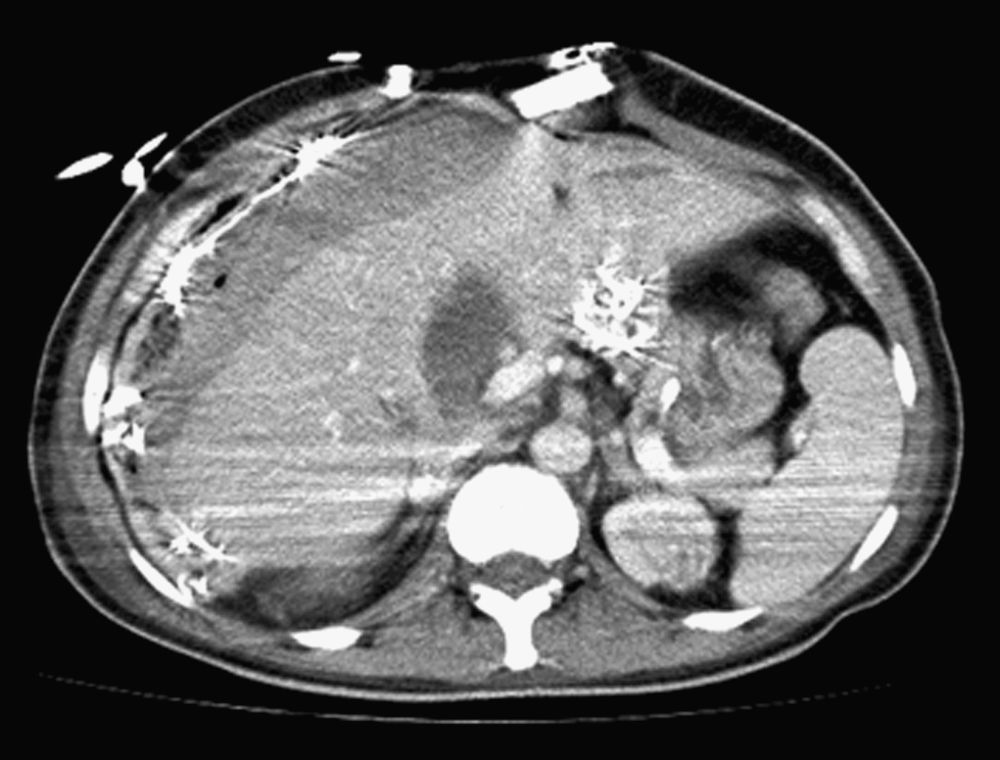
Tras 48 horas y previamente a la retirada del packing hepático se realiza TAC para comprobar la extensión de la lesión hepática (Figura 4). Se reinterviene procediendo a la retirada del packing, ausencia de sangrado activo y se colocan en los defectos hepáticos esponjas de trombina y fibrinógeno.
La paciente presenta una evolución postoperatoria satisfactoria, manteniendo estabilidad hemodinámica, siendo extubada tras 24 horas y dada de alta de UCI a las 72 horas de la retirada del packing. La paciente y su hija fueron dadas de alta tras 17 días con una adecuada recuperación clínica y analítica (hematocrito 31%, LDH 644 UI/L, plaquetas 619000mm3, GOT/AST 19 UI/L y GPT/ALT 23 UI/L).
DiscusiónEl síndrome de HELLP fue descrito por primera vez en 1982 por Weinstein como acrónimo de hemólisis, elevación de enzimas hepáticas y plaquetopenia1. Su etiología y fisiopatología no se conocen con certeza, aunque la disfunción múltiple a nivel del tono vascular, vasoespasmo y defectos en la coagulación se ha relacionado con una vasculopatía mediada por concentraciones anormales de factores de crecimiento vascular5.
Se han descrito múltiples factores predisponentes como la edad mayor de 35 años, obesidad con índice de masa corporal mayor o igual a 30, diabetes mellitus, diabetes gestacional, tabaquismo, historia familiar, donación de gametos o cambio de pareja, primíparas, embarazo múltiple, hidrops fetal, mola hidatiforme, hipertensión arterial crónica e inducida por el embarazo, enfermedad renal y trombofilias inherentes al embarazo como el síndrome de anticuerpos antifosfolípidos6.
La presentación clásica es durante el tercer trimestre del embarazo, con una edad gestacional entre 27 y 36 semanas, siendo más frecuente antes del parto en un 70% y en un 30% posterior al parto, en las primeras 48h asociado a preeclampsia6.
La presentación clínica del síndrome de HELLP es variada, encontrándose entre sus manifestaciones náuseas, vómitos, dolor epigástrico y en cuadrante superior derecho, HTA, cefalea, alteraciones visuales e ictericia4.
Se consideran criterios diagnósticos, la hemólisis con anormalidades en frotis de sangre periférica, bilirrubina total >1.2mg/dL y LDH >600UI/L, elevación de enzimas hepáticas 2 veces superior al valor normal y plaquetopenia <100 000/mm33.
Actualmente contamos con 2 sistemas de clasificación en el síndrome de HELLP. Una, descrita por Sibai3, que establece un síndrome de HELLP parcial cuando existen una o dos de los criterios diagnósticos y síndrome de HELLP completo ante la presencia de los tres. La relevancia de esta clasificación radica en que las pacientes con HELLP completo, presentan un alto riesgo de complicaciones graves especialmente coagulación intravascular diseminada (CID)7. La segunda clasificación, debida a Martín8, considera HELLP clase 1 con plaquetas por debajo de 50000/mm3, HELLP clase 2 entre 50000 y 100000/mm3 y HELLP clase 3 que aunque mantiene cifras de plaquetas entre 100000 y 150000/mm3, asocia muerte hepatocitaria representada por la elevación de las transaminasas.
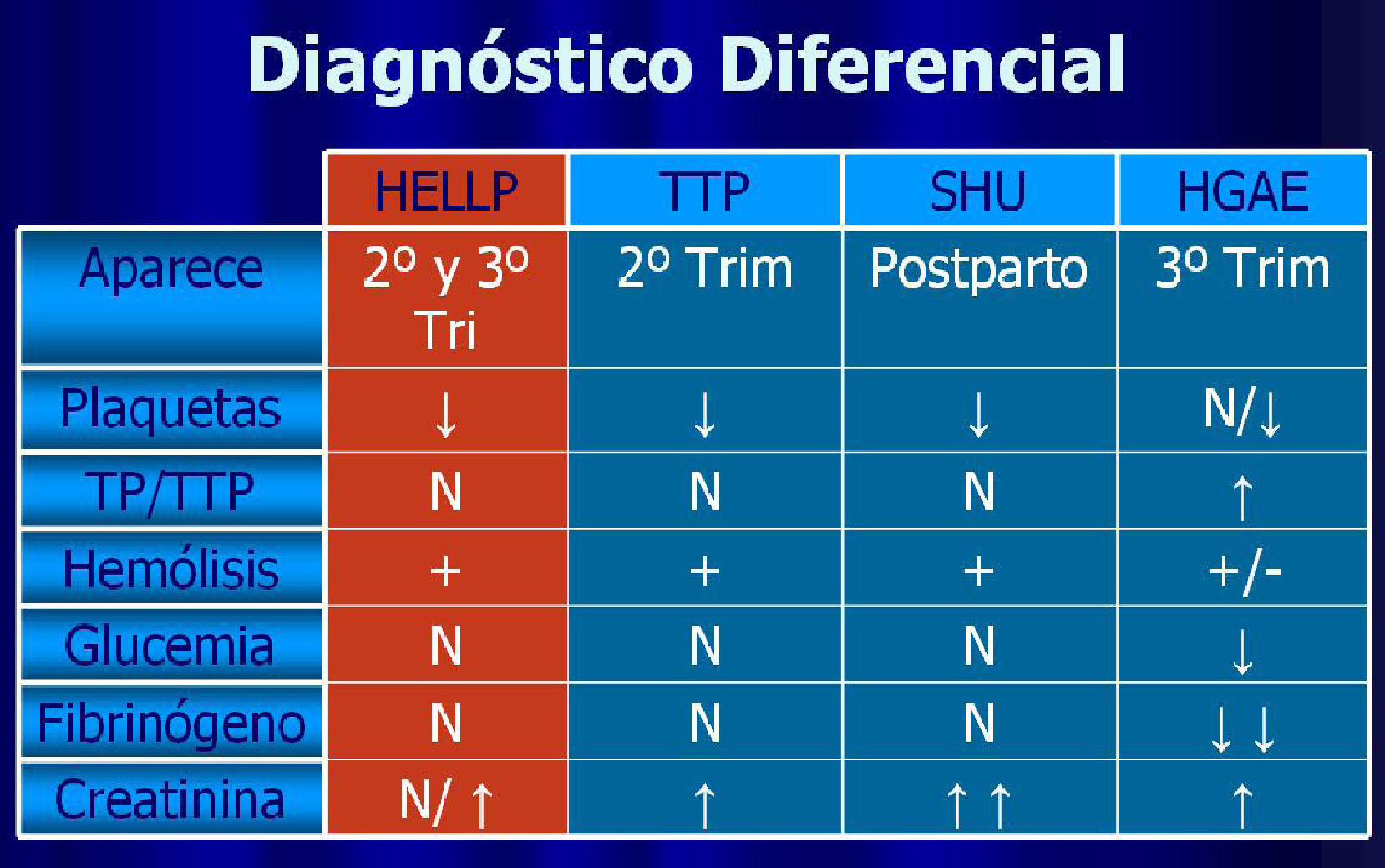
Por la transcendencia e importancia del síndrome de HELLP se tiene que realizar un diagnóstico precoz, descartando otras entidades que se pueden presentar durante el embarazo, algunas de difícil diagnóstico diferencial como púrpura trombocítica trombocitopénica (TTP), síndrome hemolítico-urémico (SHU) y el hígado graso agudo del embarazo (HGAE) (Tabla 3) y otras de más fácil diferenciación como la colestasis intrahepática del embarazo (CIE), hepatitis virales, hepatitis autoinmunes o el síndrome de anticuerpos antifosfolípidos (SAAF)9.
Las complicaciones en el síndrome de HELLP son múltiples, siendo la más frecuente la CID en un 21%, desprendimiento placentario 16%, fallo renal 8%, ascitis severa 8%, edema pulmonar 6%, derrame pulmonar 6%, edema cerebral 1% y hematoma subcapsular 1%2. La rotura hepática es una complicación muy infrecuente y cuyo pronóstico es ominoso, con una mortalidad materna de hasta el 50% a pesar de un manejo adecuado. El manejo quirúrgico actual se basa en conseguir una hemostasia correcta del hígado, una vez finalizado el embarazo de forma urgente, y reposición de los factores sanguíneos deficitarios como plaquetas, sangre o plasma necesarios para mantener la estabilidad y unos niveles que permitan su función fisiológica. La cirugía hepática aplicable en estas circunstancias es similar a la empleada en la de control de daños, por lo que deben hacerse gestos rápidos y resolutivos: incisión que permita la exposición adecuada del hígado, control vascular con maniobra de Pringle y movilización hepática con liberación de los medios de fijación para la correcta colocación de compresas que permitan una compresión uniforme del parénquima hepático. También pueden ser de utilidad las esponjas de fibrinógeno y trombina o mallas de celulosa oxidada sobre las que se pueden apoyar las compresas en el packing. No es conveniente realizar lobectomías, ligaduras de arteria hepática, ni hepatorrafias, debido al importante aumento de la mortalidad con estas técnicas10.
El resultado final dependerá de la rapidez a la hora de realizar el diagnóstico y de una intervención adecuada y precoz por parte de un equipo multidisciplinar.
En conclusión, la rotura hepática en el síndrome de HELLP es una grave complicación que requiere un manejo médico-quirúrgico precoz, que puede implicar la participación de diferentes servicios del centro, pero en el que una adecuada actuación puede conseguir la supervivencia materno-fetal.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.
Resolución de la rotura hepática espontánea en un paciente con síndrome de HELLP mediante packing hepático.