INTRODUCCIÓN
Los miomas uterinos son los tumores sólidos pelvianos más frecuentemente detectados durante el embarazo. La incidencia varía entre el 0,3 y el 2,6% de mujeres embarazadas. Es más frecuente en algunas etnias, especialmente en mujeres de raza negra.
Las modificaciones fisiológicas hormonales y hemodinámicas del embarazo predisponen al crecimiento de los miomas debido a la hiperplasia del tejido conjuntivo y de las fibras musculares y al edema asociado con la hiperemia y la dilatación vascular (imbibición gravídica). Aunque la mayoría de miomas permanecen asintomáticos durante el embarazo, las complicaciones ocurren en un 10-40% de las gestantes portadoras de miomas y se relacionan con su tamaño, número y localización, y el riesgo de complicaciones es más elevado cuando la placenta se encuentra insertada en la zona del mioma1. La torsión es una complicación característica de los miomas subserosos pediculados y la complicación más frecuente (en un 25% de los casos) es la necrobiosis aséptica, que aparece fundamentalmente en el segundo y tercer trimestres.
Otras posibles complicaciones son el aborto, el retardo del crecimiento fetal intrauterino, la desproporción pelvianofetal, las presentaciones fetales anómalas, el desprendimiento placentario, el parto pretérmino, la hemorragia posparto y la sepsis puerperal. También pueden aumentar la incidencia de cesáreas y de histerectomías posparto.
El tratamiento de elección de los miomas durante el embarazo es expectante pero, en casos excepcionales, puede ser necesario el tratamiento quirúrgico.
Presentamos el caso de una nulípara de raza negra portadora de miomas uterinos, en la que se produjo rotura uterina espontánea en la semana 25 del embarazo y que a pesar del riesgo de nueva rotura, posterior a la intervención quirúrgica urgente, se decidió conducta conservadora hasta la madurez fetal, momento en que se practicó cesárea electiva e histerectomía.
CASO CLÍNICO
Primípara de 34 años de raza negra, portadora de útero polimiomatoso, que acude a urgencias por dolor abdominal agudo en la semana 16 de amenorrea. Entre los antecedentes familiares destaca que su madre había muerto por carcinoma uterino, y entre los personales esterilidad primaria de causa desconocida.
Se le diagnosticó de útero polimiomatoso en el año 2000 y en julio de 2001, las medidas uterinas totales eran de 139 x 75 x 100 mm, a expensas de miomas intramurales; el de mayor tamaño se encontraba en el cuerno uterino izquierdo. La paciente estaba asintomática y deseaba el embarazo. Se le recomendó miomectomía previa pero la rechazó.
A los 4 meses consiguió el embarazo espontáneamente, y en la semana 16 de amenorrea acudió a urgencias por dolor abdominal intenso de una semana de duración, en fosa ilíaca y vacío izquierdos, que no cedía con analgésicos. En ese momento la exploración era compatible con útero miomatoso y tamaño uterino mucho mayor que el tiempo de amenorrea, como correspondería a una gestación de unas 22 semanas. Ecográficamente se visualizó útero con mioma mayor de 15 cm en cuerno izquierdo, con zonas ecogénicas y áreas sugestivas de degeneración hialina. El feto era ecográficamente normal y la placenta estaba situada en la cara posterior del útero.
Tras observación y analgesia intravenosa remitieron los síntomas clínicos y se decidió el alta médica y posterior control en la consulta de alto riesgo.
En el curso de la semana 25 acudió de nuevo por dolor y distensión abdominal, vómitos, pirosis y síndrome miccional. En el registro cardiotocográfico se observó dinámica uterina, por lo que se pautó uteroinhibición cediendo las contracciones. A la inspección, el aumento de volumen abdominal parecía corresponder a una gestación de término pero a la palpación parte de ese incremento parecía deberse a la presencia de ascitis, lo que se confirmó ecográficamente. Con la intención de descartar la posibilidad de neoplasia ovárica concomitante, se practicó paracentesis en la que se obtuvieron 250 ml de líquido serohemático negativo para células malignas. Presentó anemia moderada (hemoglobina: 9,6 g/dl y hematocrito: 27,6%).
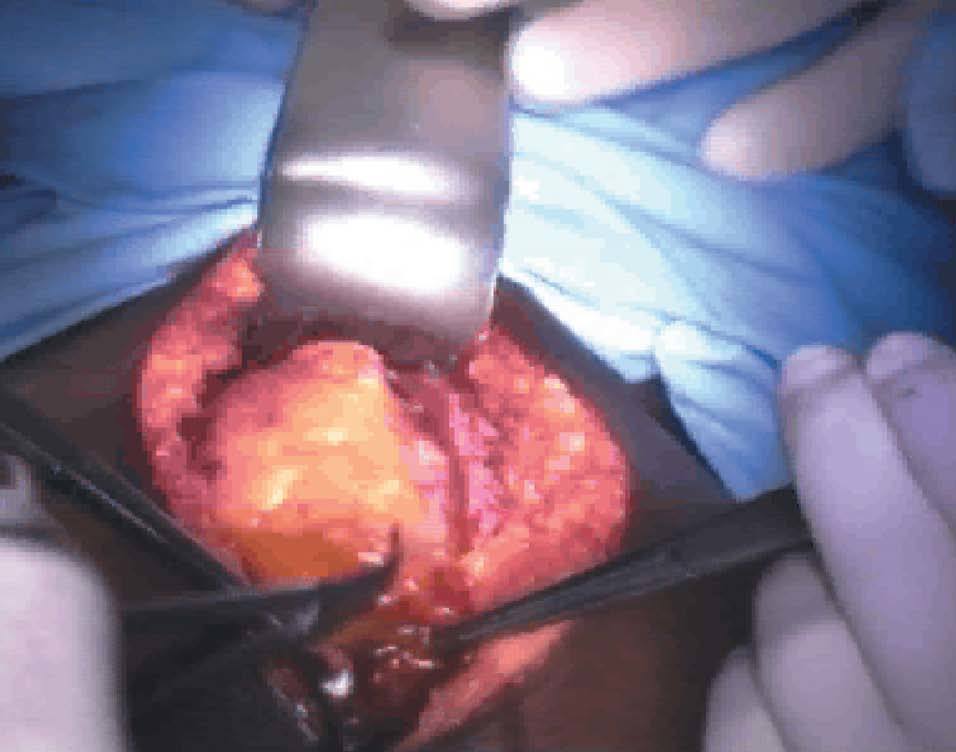
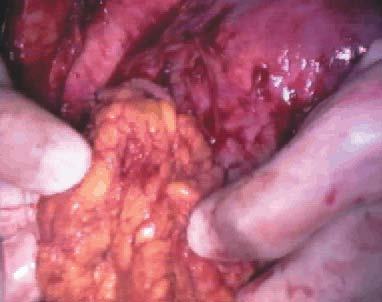
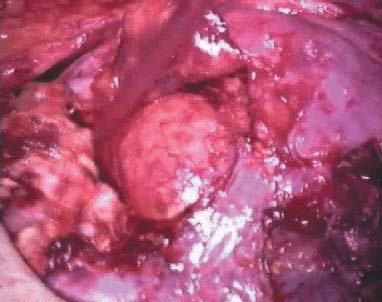
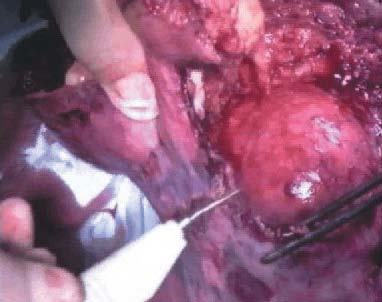
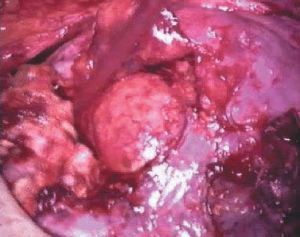
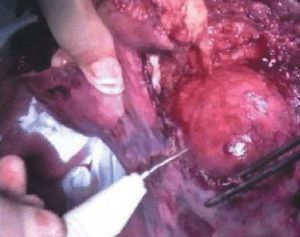
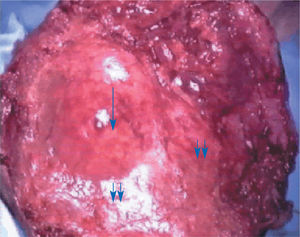
Se decidió laparotomía exploradora en la que se evidencia gran cantidad de líquido serohemático (fig. 1), el epiplón pegado a fondo uterino (fig. 2), donde existe una solución de continuidad que afecta al plano superficial del miometrio y serosa uterina, dejando al descubierto un mioma intramural (fig. 3). Dicha solución de continuidad estaba necrosada, sugiriendo que la rotura había ocurrido en fechas previas a la intervención. El tejido necrótico miometrial se resecó con bisturí eléctrico monopolar (fig. 4), quedando en la región correspondiente a la rotura, el mioma intramural y una delgada capa miometrial (fig. 5). Intraoperatoriamente, se informó a la familia de la posibilidad de rotura uterina en la zona adelgazada si proseguía el embarazo. Se decidió una conducta conservadora hasta poder informar a la paciente, que en el postoperatorio inmediato ratificó dicha conducta y asumió el compromiso de quedarse ingresada hasta la práctica de cesárea electiva en la fecha oportuna.
Figura 1.Salida de líquido serohemático tras apertura de la cavidad abdominal.
Figura 2. Epiplón adherido a fondo uterino.
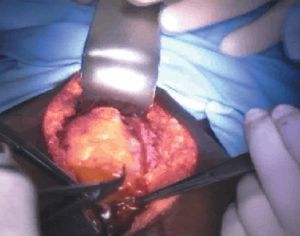
Figura 3. Solución de continuidad en el lecho de la rotura uterina que deja al descubierto un mioma intramural.
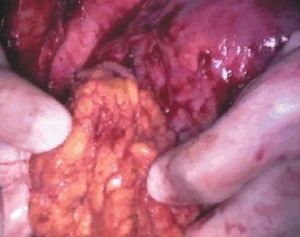
Figura 4. Resección de tejido necrótico miometrial con bisturí eléctrico.
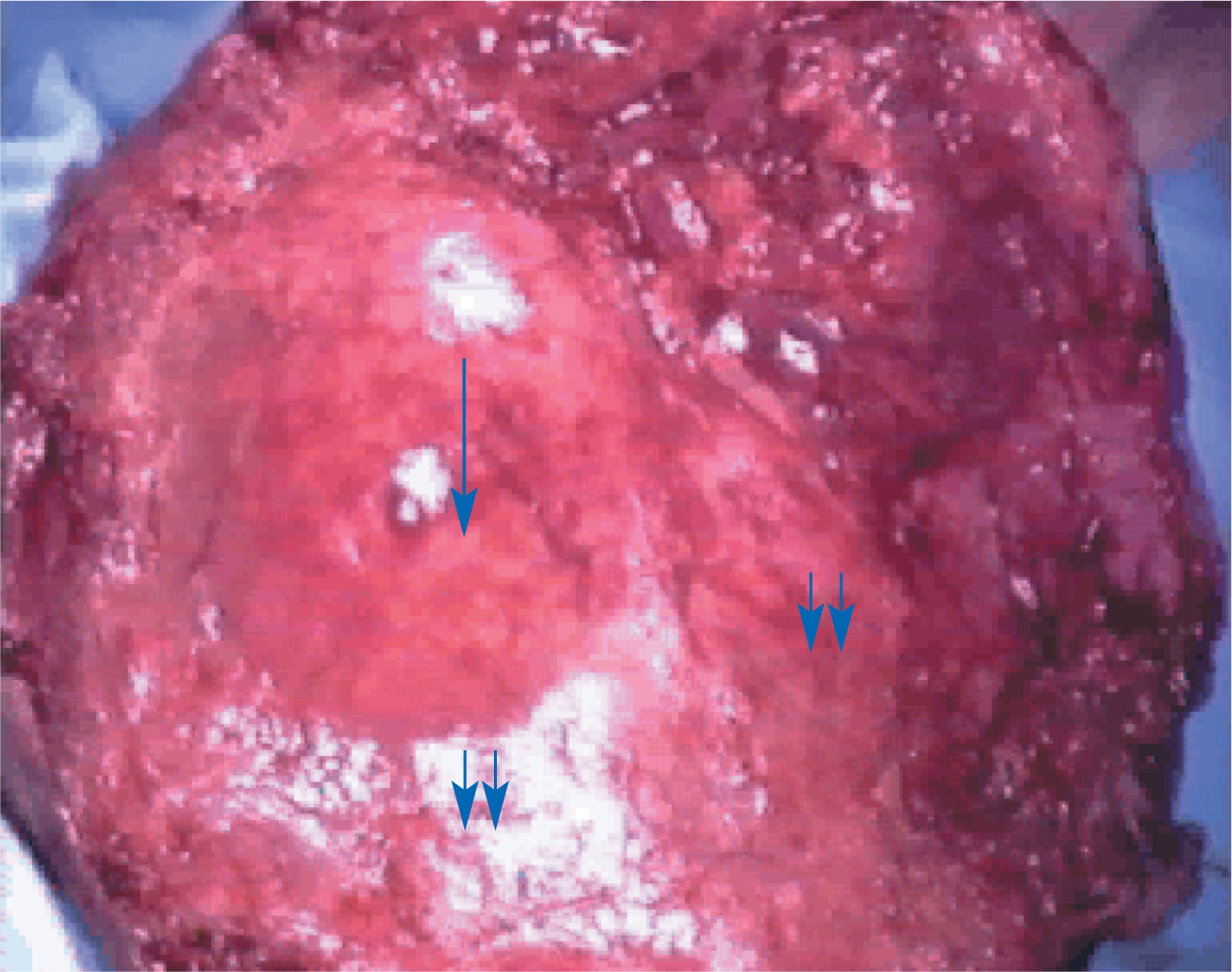
Figura 5.El mioma intramural (↓) y una delgada capa miometrial adyacente (↓↓) se visualiza tras la resección del tejido necrótico.
Histológicamente, se nos informó como tumoración de músculo liso de comportamiento biológico indeterminado o borderline y leiomiomatosis intraperitoneal difusa en los fragmentos del epiplón.
En el postoperatorio inmediato se pautó alimentación parenteral intravenosa durante 5 días y se reservaron 4 unidades de concentrado de hematíes, debido al riesgo de nueva rotura uterina. La paciente cursó favorablemente, salvo crisis ansiosodepresiva y anemia moderada (hemoglobina: 9,5 g/dl y hematocrito: 27,5%).
En la semana 27 se realizó maduración pulmonar con betametasona intramuscular.
Desde la semana 29 se realizó test basal cardiotocográfico diario y control ecográfico semanal hasta la semana 33, en la cual se practicó cesárea electiva e histerectomía total simple previa profilaxis antibiótica y con heparina de bajo peso molecular.
Durante la cesárea se evidenció útero con mioma intramural de unos 6-7 cm en cara anterior y fondo, faltando la capa externa muscular miometrial que lo cubría. Se practicó histerotomía corporal longitudinal. Durante la extracción del recién nacido en podálica, con mucha suavidad y sin ninguna dificultad, se desgarró el miometrio desvitalizado anejo al mioma con gran facilidad.
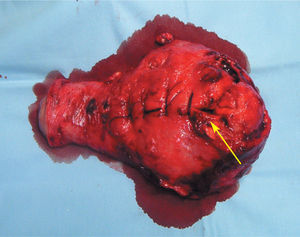
El recién nacido fue mujer de 1.881 g, con test de Apgar de 9 a los 5 min y pH en la arteria umbilical de 7,26; posteriormente, se trasladó a la unidad de prematuros. Una vez extraído el feto y hecha la hemostasia mediante sutura de la histerotomía corporal, se practicó histerectomía total simple que cursó sin incidencias (fig. 6). Se transfundieron 2 unidades de sangre intraoperatoriamente.
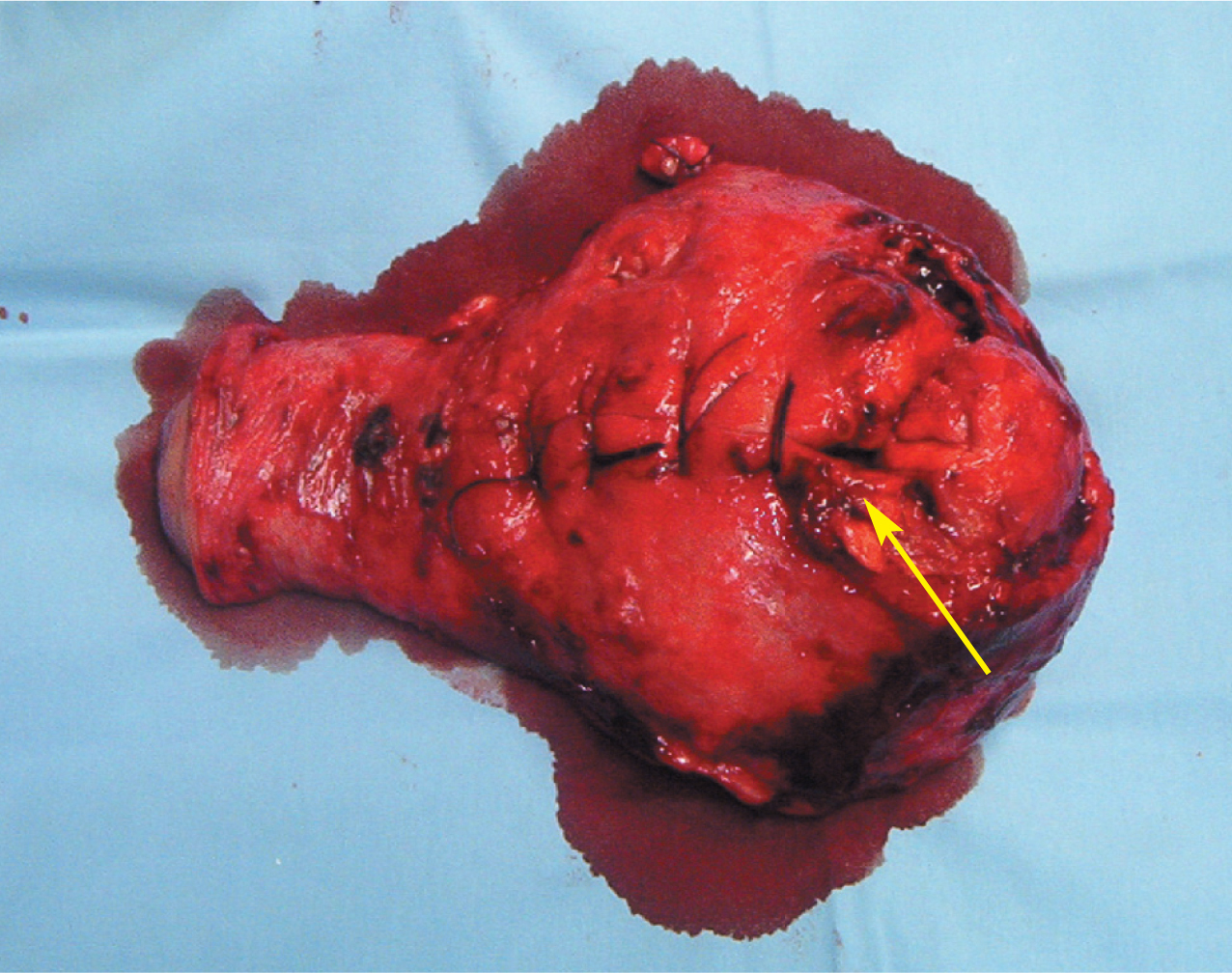
Figura 6.Pieza quirúrgica de histerectomía total simple poscesárea. La flecha indica la zona que se desgarró durante la extracción del feto.
El puerperio evolucionó satisfactoriamente, la madre decidió lactancia materna y en la pieza de la histerectomía no se evidenció malignidad.
DISCUSIÓN
Se acepta que la conducta de elección en los casos de mioma y embarazo debe ser expectante, y el tratamiento ha de ser conservador con analgésicos y terapia de apoyo si se produce degeneración tumoral. La miomectomía tiene gran riesgo de hemorragia cuando se realiza durante la gestación, y puede hacer necesaria la histerectomía.
La bibliografía respecto a la miomectomía durante el embarazo es controvertida. Así, Phelan afirma que una degeneración miomatosa resistente al tratamiento médico es una indicación para el tratamiento quirúrgico, pero lo limita a miomas pediculados con pedículo menor de 5 cm y contraindica la resección de miomas intramurales debido al riesgo de hemorragia e histerectomía2,3.
Por otra parte, Mollica et al se basan en 3 criterios para realizar tratamiento quirúrgico electivo: dolor recurrente, excesivo o rápido crecimiento de los miomas o miomas medianos o grandes en segmento uterino inferior o que deforman el lugar de implantación placentaria. Describen que en estos casos, la incidencia más baja de aborto ocurre después de miomectomía electiva (0%), mientras que la más elevada (13,6%), tiene lugar después de operaciones urgentes por complicaciones agudas. La cirugía electiva también mejoró los resultados fetales y neonatales. El grupo no sometido a cirugía electiva también tuvo una tasa más elevada de rotura prematura de membranas y parto pretérmino y un 4,5% requirió histerectomía poscesárea4.
En el estudio de De Carolis et al5, siguiendo los criterios de Mollica et al, se demostró que la miomectomía en pacientes seleccionadas es un procedimiento seguro que permite un buen resultado y evita complicaciones frecuentemente asociadas con la presencia de miomas. Por lo tanto, aunque en la mayoría de los casos la miomectomía está contraindicada durante el embarazo1,6,7 algunos investigadores sugieren que la miomectomía puede realizarse satisfactoriamente, si es necesario, en casos seleccionados6.
En nuestro caso, como la paciente ya estaba diagnosticada de útero polimiomatoso y de esterilidad primaria de causa desconocida antes del embarazo, lo ideal hubiese sido la realización de miomectomía previa al embarazo, pero a pesar de nuestras recomendaciones, la paciente rechazó esta opción. Una vez conseguido el embarazo, se adoptó conducta expectante, hasta que la rotura uterina nos obligó a una intervención quirúrgica urgente. Se decidió así debido a las controversias existentes respecto a la miomectomía de miomas intramurales durante el embarazo. La decisión de conducta conservadora hasta la madurez fetal, después de la rotura uterina, con consentimiento de la paciente y su compromiso de permanecer ingresada hasta la conclusión del proceso fue arriesgada y discutible, pero afortunadamente tuvo éxito. La fina capa de miometrio situada debajo del mioma (la de encima se había roto y necrosado) permaneció íntegra hasta la realización de la cesárea. Se decidió dejar el mioma en la primera intervención porque su extirpación habría provocado la apertura de la cavidad uterina.
El diagnóstico histológico de la biopsia realizada durante la resección parcial del miometrio roto es de tumoración de músculo liso de comportamiento biológico indeterminado o borderline, pues en zonas centrales de la tumoración se evidenciaron entre 5 y 10 mitosis por 10 campos de gran aumento, sin atipias celulares. Dado que el diagnóstico histológico no era de leiomiosarcoma y que los cambios observados podrían deberse al estado hormonal de la paciente, nuestra conducta se mantuvo conservadora. Se practicó la histerectomía total simple poscesárea, debido a la estimación de un elevadísimo riesgo de rotura uterina en embarazos subsiguientes.
La leiomiomatosis intraperitoneal diseminada son nódulos granulares múltiples pequeños en la superficie peritoneal del útero, estructuras anexiales y superficie del intestino y epiplón, que regresan habitualmente después del parto. En nuestro caso se evidenció su existencia en el epiplón pegado al miometrio roto y al fondo uterino. En la bibliografía existe controversia acerca de cuál puede ser la célula de origen. Willson y Peale sugieren un cambio metaplásico de células del tejido conectivo a células musculares lisas8,9. Otro posible origen sería desde elementos de músculo liso de la capa media de los vasos sanguíneos de los miomas9. Meyer está a favor del crecimiento de tales tumores desde células miometriales inmaduras9,10 y Parmley et al creen que se trata de una fibrosis de una reacción decidual a través de la cavidad peritoneal9,11. Lo que sí parece muy evidente es la influencia hormonal, pues todos los casos han ocurrido en mujeres en edad reproductiva y hubo reducción del tamaño en los nódulos no resecados después de la castración quirúrgica9.