Analizar las peculiaridades quirúrgicas asociadas al tratamiento por vía laparoscópica del quiste dermoide ovárico. Se estudian, igualmente, los factores asociados a la rotura intraoperatoria del quiste y su trascendencia clínica.
Material y métodosSe realizó un estudio retrospectivo de 131 quistes dermoides intervenidos por vía laparoscópica en el Hospital Universitario Virgen de las Nieves desde enero de 2000 hasta diciembre de 2008.
ResultadosLa edad media de las pacientes fue de 32,4 años. El tamaño medio del quiste fue de 63,8mm. En el 62,6% de los casos se pudo realizar cirugía conservadora (quistectomía). Sólo 2 pacientes precisaron reintervención por problemas hemorrágicos. La estancia media fue de 1,6 días. La rotura intraoperatoria del quiste ocurrió con más frecuencia cuando se practicó quistectomía. No hubo ningún caso de peritonitis.
ConclusionesLa laparoscopia es la técnica de elección en el tratamiento quirúrgico del quiste dermoide de ovario. Las complicaciones son mínimas y la recuperación rápida. Si se produce la rotura intraoperatoria del quiste no suele tener trascendencia clínica alguna.
To analyze the surgical characteristics of laparoscopic treatment of dermoid cyst and the factors associated with intraoperative spillage and its clinical importance.
Material and methodsA retrospective research was performed of 131 dermoid cysts treated by laparoscopy at the Virgen de las Nieves University Hospital from January 2000 to December 2008.
ResultsThe mean age of the patients was 32.4 years. The mean size of the cysts was 63.8mm. In 62.6% of the patients, conservative surgery (cystectomy) was feasible. Only two patients needed reintervention due to bleeding complications. The mean length of hospital stay was 1.6 days. Intraoperative spillage was more common when cystectomy was performed. There were no cases of peritonitis.
ConclusionsLaparoscopic surgery is the first treatment option in the management of ovarian dermoid cysts. There are few complications and healing is rapid. Spillage is usually clinically unimportant.
El teratoma quístico maduro o quiste dermoide representa el tumor ovárico benigno más frecuente, alcanzando una incidencia entre el 5-25%1,2. Aunque pueden aparecer en cualquier edad, durante los años reproductivos constituyen entre el 43 y el 70% de todas las formaciones ováricas benignas por lo que no es infrecuente su diagnóstico en la gestación. Tras la menopausia esta frecuencia disminuye hasta el 20%3–5.
Habitualmente los teratomas son asintomáticos (60-85%)6 aunque si se presenta clínica, el dolor abdominal es el síntoma más frecuente (78%) seguido por dismenorrea, hinchazón abdominal, dispareunia, infertilidad, hemorragia uterina anormal y alteraciones urinarias7. En algunos casos la primera manifestación puede ser dolor agudo por una rotura espontánea o torsión del quiste, aunque ambos casos son raros8,9. La bilateralidad está descrita hasta en el 10-15% de los casos por lo que anteriormente se aconsejaba la biopsia del ovario contralateral de forma rutinaria10; y la recidiva, en caso de tratamiento conservador, es del 0-4%11.
En el 1-2% de los casos se transforman en tumores malignos11–13, generalmente en carcinomas epidermoides, proceso que ocurre más frecuentemente a partir de la cuarta década de la vida13, y se caracteriza por un crecimiento rápido de la tumoración con invasión local; siendo infrecuente la diseminación hacia los ganglios linfáticos. No obstante, los teratomas malignos primarios pueden aparecer en cualquier momento de la vida.
El tratamiento del teratoma ovárico es quirúrgico. Clásicamente, la cirugía se realizaba mediante laparotomía. Los avances en el diagnóstico preoperatorio, el desarrollo de la técnica laparoscópica, la necesidad de realizar un tratamiento lo más conservador posible (puesto que la mayoría de las pacientes diagnosticadas están en edad reproductiva) y su bajo riesgo de malignización hacen posible que hoy día la laparoscopia se considere la técnica más adecuada14,15. Sin embargo, dicho procedimiento puede llegar a ser controvertido en caso de que el quiste alcance un tamaño superior a 10cm y/o si existe rotura del mismo hacia la cavidad1.
El objetivo de este estudio es analizar las características epidemiológicas de las pacientes, la forma de presentación y el diagnóstico del teratoma ovárico así como los resultados obtenidos en el tratamiento quirúrgico laparoscópico de estas pacientes.
Material y métodosDesde enero de 2000 hasta diciembre de 2008 se llevaron a cabo 131 intervenciones laparoscópicas en 119 pacientes con la indicación de quiste dermoide en el Servicio de Ginecología y Obstetricia del Hospital Universitario Virgen de las Nieves de Granada. Desde esa fecha inicial el tratamiento de elección del quiste dermoide (teratoma) en nuestro centro es el laparoscópico.
El diagnóstico se realizó básicamente en función de los hallazgos ecográficos aunque en algunos casos, y dependiendo fundamentalmente de si la forma de presentación fue aguda o en el contexto de una consulta ginecológica rutinaria, también se solicitaron radiografía simple de abdomen, marcadores tumorales (CA 125, antígeno carcinoembrionario, β-hCG y α-fetoproteína) y resonancia magnética nuclear (RMN) para precisar el diagnóstico.
La decisión sobre la técnica quirúrgica a practicar se tomó en función de la edad y los deseos reproductivos de la paciente. Obviamente también influyeron las dificultades en el manejo intraoperatorio.
La laparoscopia se realizó usando un trocar subumbilical de 10mm y 2 o 3 trocares accesorios (uno o 2 de 5 y otro de 11mm). Tras una visión general de la cavidad abdominal se valoró la apariencia y el tamaño del quiste procediéndose entonces con la quistectomía u ovariectomía. La pieza quirúrgica se introducía en bolsa de extracción donde se aspiraba su contenido en la mayor cantidad posible y se exteriorizaba por el trocar accesorio de mayor tamaño, aunque en algún caso fue preciso ampliar ligeramente la incisión.
Durante las maniobras, tanto de disección y exéresis del quiste como de extracción del mismo, se extremaron las medidas para evitar el derrame de líquido a la cavidad abdominal. En caso de producirse se lavó de forma profusa con suero salino y se extrajo con pinzas de agarre el material sólido. La hemostasia del lecho ovárico, tras la quistectomía, se realizaba mediante coagulación bipolar.
Se describe el grupo de estudio mediante el cálculo de la media, desviación estándar, máximo y mínimo para las variables cuantitativas, y mediante distribución de frecuencias para las variables cualitativas. Para la comparación de las variables cualitativas se aplicó el test estadístico chi cuadrado y para la comparación de medias en muestras no apareadas: el test de la t de Student.
ResultadosSe realizó cirugía laparoscópica con la indicación de quiste dermoide en un total de 119 pacientes. En 12 de estos casos la formación ovárica era bilateral, aunque en uno de ellos se decidió un tratamiento diferido de uno de los quistes dermoides, por lo que fueron 106 actos quirúrgicos laparoscópicos. Además, 6 pacientes tenían un diagnóstico previo de quiste dermoide, por lo que la tasa de bilateralidad total fue de un 15,12% (18/119).
La edad media de las pacientes fue de 32,4 años ± 9,5 años (rango 15-63 años). Hubo 6 casos (6,3%) en pacientes menores de 19 años, 76 casos (80%) en pacientes comprendidas entre los 19 y 40 años, y 14 (14,7%) en pacientes mayores de 40 años. En cuanto a la paridad, 67 pacientes (56,3%) eran nulíparas y 52 (43,7%), multíparas.
La forma de presentación fue asintomática en 60 casos (50,5%) en el contexto de una revisión ginecológica rutinaria. El dolor abdominal constituyó 45 casos (37,8%) de los cuales en 6 pacientes (7%) se diagnosticó torsión ovárica; trastornos menstruales en 13 casos (10,9%) y en uno de los casos (0,8%) la paciente había consultado por esterilidad.
El diagnóstico de la tumoración se realizó básicamente mediante ecografía. La descripción sonográfica fue de masa compleja en 120 casos (93,7%) y de masa simple en 8 casos. El tamaño medio del quiste diagnosticado por ecografía fue de 59,7±22,6mm (rango 15-180mm). Se realizó análisis de marcadores tumorales en 58 pacientes, estando aumentados en 15 casos (25,9%). No se asoció en ningún caso con malignidad.
Al considerar la técnica laparoscópica utilizada comprobamos que en 82 ocasiones (62,6%) se llevó a cabo una quistectomía y en 49 casos (37,4%) una ovariectomía o anexectomía. El tamaño quístico medio estimado durante el acto quirúrgico fue de 63,8±28,8mm (rango 10-200mm). En 53 pacientes (44,5%) se produjo derrame de contenido intraquístico, pero en ningún caso apareció sintomatología indicativa de peritonitis.
La tasa media de complicaciones fue de un 5,04%. Hubo 3 complicaciones vasculares: un sangrado de lecho ovárico que precisó ooforectomía por laparotomía, un sangrado del orifico del trocar que se solucionó por laparoscopia y un hemoperitoneo que se trató de manera expectante. Además, 2 pacientes presentaron edema vulvar.
La estancia media fue de 1,6±0,9 días (rango 0-6 días). El seguimiento medio de las pacientes es de 7 meses ± 9 meses, quedando gestantes 10 pacientes en este intervalo de tiempo.
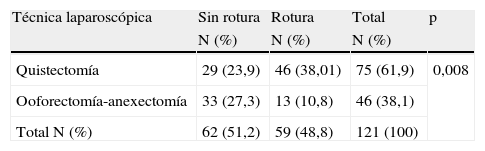
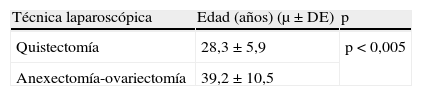
Además, se analizó la relación existente entre la rotura intraoperatoria del teratoma ovárico y factores como la edad de la paciente y la técnica quirúrgica llevada a cabo (tablas 1 y 2), alcanzando la significación estadística en ambos casos. Sin embargo, aunque el tamaño medio de los casos en que ocurrió rotura intraoperatoria es mayor que en los que no ocurrió, las diferencias no alcanzaron significación estadística (tabla 3).
La edad media de las pacientes a las que se realizó una quistectomía fue de 28,3±5,9 años, mientras que aquellas a las que se les practicó anexectomía u ooforectomía presentaban una media de 39,2±10,5 años (p<0,005) (tabla 4). Asimismo, al relacionar el tamaño del teratoma ovárico con el procedimiento laparoscópico, se observó que en los casos en los que se había practicado una ooforectomía o anexectomía el quiste presentaba unas dimensiones de 72,6±33,5mm y en los que se realizó una quistectomía era de 57,4±24,1mm (p<0,02).
DiscusiónLos quistes dermoides son tumores benignos ováricos relativamente frecuentes1–3, que suelen diagnosticarse en mujeres en edad reproductiva3. Al realizar un análisis de nuestros resultados en cuanto a la edad de las pacientes y la forma de presentación, comprobamos cómo al igual que los datos comunicados en la literatura médica, en nuestro estudio los quistes dermoides suelen presentarse con más frecuencia de forma asintomática6 y en pacientes jóvenes3, generalmente en el transcurso de una revisión ginecológica rutinaria. Con menos frecuencia aparece el dolor abdominal1–3, en cuyo caso se debe descartar la rotura espontánea o la torsión ovárica, dada la relevancia de las mismas. En el presente trabajo el índice de torsión es del 7%, encontrándose situado en las distintas series entre el 3,2-16%1.
El tamaño de los quistes dermoides varía de manera considerable, y en ocasiones pueden llegar a ser demasiado grandes. En nuestro estudio el tamaño medio es de 59,7mm, pero se puede observar el enorme rango existente: desde el tumor difícil de detectar de 15mm hasta aquel que sobrepasa los 180mm.
La gran mayoría de quistes dermoides de ovario pueden ser tratados por vía laparoscópica. Entre los potenciales beneficios inherentes a la técnica destacan la disminución del dolor post-operatorio, la reducción de la estancia hospitalaria, una menor cantidad de sangrado y mejores resultados estéticos1,4. Sin embargo, los límites para este abordaje vienen dados, fundamentalmente, por su tamaño y por la experiencia del cirujano.
Cuando se comparan los resultados de 2 procedimientos quirúrgicos, la práctica del cirujano es un factor de confusión significativo16. La importancia del mismo ha sido objeto de estudio en múltiples ocasiones, ya que parámetros como el tiempo del acto quirúrgico, la tasa de complicaciones y el índice de rotura intraoperatoria se ven influidos por la experiencia del laparoscopista16,17. A pesar de ello, las complicaciones asociadas al procedimiento son escasas y comunes a la laparoscopia en su globalidad. En nuestro trabajo, tuvimos 3 complicaciones vasculares, de las que sólo 2 precisaron tratamiento quirúrgico. Una se solucionó por laparoscopia y la otra por laparotomía (debido probablemente a que no había un laparoscopista de guardia).
Otro factor limitante, ya comentado con anterioridad, es el tamaño del quiste, pues ocasionalmente son tan grandes que la técnica laparoscópica llega a ser cuestionable. En las distintas series publicadas1,17 se ha sugerido que se debe evitar en tumoraciones ováricas mayores de 10cm dado el riesgo de rotura intraoperatoria. Mettler et al18 sitúan el límite superior en 15cm, mientras que otros autores19 proponen la vía vaginal como una opción válida y segura para el tratamiento quirúrgico de los teratomas ováricos, sobre todo aquellos de gran tamaño.
La rotura intraoperatoria del quiste es motivo de preocupación entre los cirujanos debido a la posibilidad de que el diagnóstico de presunción no sea cierto, y nos encontremos ante un teratoma inmaduro o un carcinoma de ovario, o que la paciente desarrolle una peritonitis química post-operatoria. Aunque las consecuencias del vertido intraabdominal del contenido de los quistes dermoides no están claramente definidas, la tendencia es evitar que esto ocurra11.
En el acto quirúrgico, la rotura del quiste dermoide se produce, sobre todo, durante la escisión y exéresis del tumor ovárico más que en el período de extracción de la pieza1. El derrame del material altamente inflamatorio hacia la cavidad puede producir en el post-operatorio inmediato una peritonitis química que requiera una segunda intervención2,20 y a largo plazo favorecer la aparición de granulomas, adherencias o fístulas20. En nuestro estudio este hecho ocurrió en 53 pacientes (44,5%), sin aparecer en ningún caso sintomatología de peritonitis. Este porcentaje es similar al publicado en otras series1,11,16. En este sentido, la experiencia del laparoscopista y la realización de ooforectomía/anexectomía han demostrado disminuir significativamente la tasa de rotura11.
En caso de derrame del contenido intraquístico se debe lavar copiosamente con suero salino y retirar las partículas sólidas (por ejemplo: pelo) para disminuir el riesgo de peritonitis, que sin embargo es bastante bajo (< 1%)1.
Uno de los objetivos del presente trabajo es analizar los factores asociados a la rotura del quiste dermoide durante el procedimiento laparoscópico. Teniendo en cuenta que el diagnóstico se hace frecuentemente en mujeres jóvenes, parece razonable afirmar que la quistectomía laparoscópica es la técnica quirúrgica más recomendada, reservando la realización de la anexectomía u ooforectomía para los casos en los que no sea técnicamente posible, se produzca una hemorragia incontrolable del lecho quirúrgico, no sea prioritario conservar el ovario o se tenga una sospecha fundada de malignidad3,4,21. Sin embargo, el tratamiento laparoscópico que incluye la preservación del órgano implica un mayor riesgo de rotura del quiste durante la cirugía debido tanto a la creación de un plano de clivaje entre el quiste y el ovario como a la maniobra de disección y tracción del mismo. Las cifras de rotura intraoperatoria aportadas por la bibliografía oscilan entre el 18 y el 90% de las quistectomías tratadas por laparoscopia, el 40-90% de las operadas por laparotomía, el 0-14% de las ooforectomías/anexectomías realizadas por laparoscopia y el 0-37% de las llevadas a cabo por laparotomía2,11,15. En nuestro estudio, el riesgo de rotura aparece con más frecuencia en pacientes jóvenes y disminuye significativamente cuando se realiza una ooforectomía/anexectomía (38 vs. 10%). Además, se ha observado que la edad media de las pacientes que han recibido cirugía conservadora es menor que en aquellas a las que se les practica anexectomía/ooforectomía (28,3±5,9 vs. 39,2±10,5 años; p<0,05). Por tanto, el vertido del contenido quístico hacia la cavidad tiene relación con la edad de la paciente, debido a la asociación existente entre ésta y la técnica quirúrgica llevada a cabo. En las pacientes más jóvenes se debe intentar respetar el órgano y ser lo menos agresivo posible para poder preservar sus deseos genésicos21.
Otro factor asociado a la rotura intraoperatoria es el tamaño del quiste. Cuanto más pequeña sea la tumoración ovárica, la técnica quirúrgica llevada a cabo será lo más conservadora posible15,21. Para Milingos et al1 los quistes mayores de 10cm presentan un riesgo significativamente más alto de rotura durante el procedimiento laparoscópico dadas las dificultades técnicas. En el presente trabajo la rotura quística no se ha asociado de forma significativa con el tamaño alcanzado, aunque en aquellos casos en los que ocurrió, el tumor ovárico era de mayores dimensiones.
Conflicto de interesesLos autores declaran no tener ningún conflicto de intereses.