INTRODUCCIÓN
El tumor trofoblástico del lecho placentario se describió en 1976 como seudotumor no neoplásico, aunque posteriormente se determinó su potencial maligno al observarse que algunas pacientes desarrollaban metástasis y fallecían por la enfermedad1. Se trata de un tumor excepcional, con menos de 100 casos referidos en la bibliografía1, que se origina en el lugar de implantación de la placenta y que recuerda a una forma exagerada de endometriosis sincitial. Crece en el interior del miometrio y hacia la cavidad endometrial de forma polipoide. Se trata de una enfermedad neoplásica del trofoblasto intermedio (láminas sólidas de una sola población de células trofoblásticas cuya histoquímica refleja una gran cantidad de lactógeno placentario humano (hPL))1-3. Presenta capacidad metastatizante en pocos casos y de forma tardía, aunque tiene una mortalidad de un 15-20%, lo que hace preciso el estudio de extensión. Su inicio suele ser tras un parto4, aunque menos frecuentemente tras un aborto o tras una mola1. El hPL seriado es un marcador útil para su seguimiento, aunque su mayor interés es servir de blanco para la tinción histológica1,2. Es parcialmente resistente a la quimioterapia5,6, aunque hay referido algún caso de respuesta completa7, por ello el tratamiento de elección es la histerectomía1,2,5,8.
CASO CLÍNICO
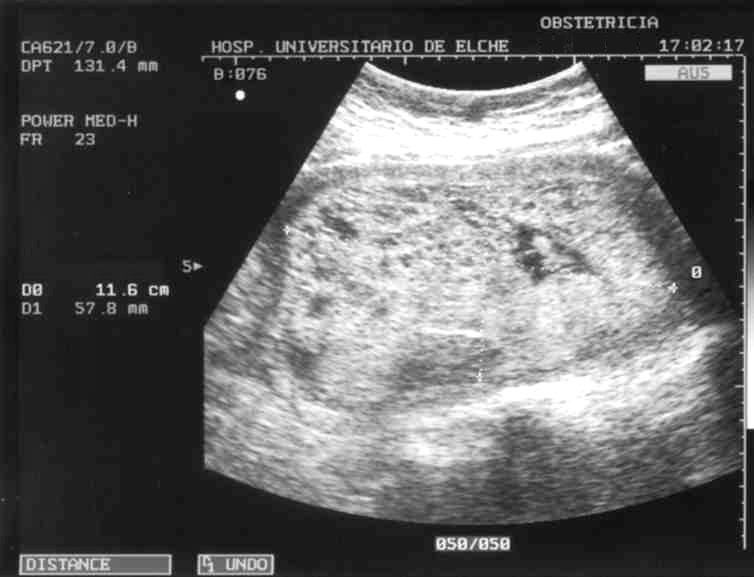
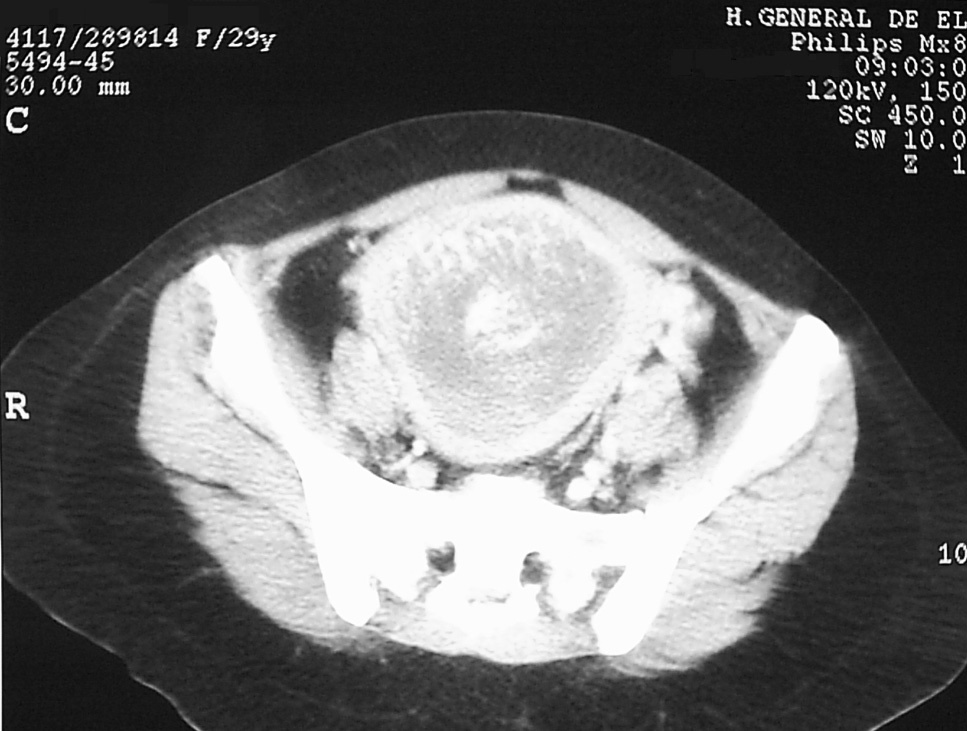
Paciente de 30 años, con una amenorrea de 10+4 semanas y que acudió a urgencias maternales aquejada de sangrado vaginal. Las exploraciones, bioquímica y ecografía fueron compatibles con el diagnóstico de enfermedad trofoblástica (escaso sangrado vaginal, útero aumentado en mayor medida que lo que le correspondería por amenorrea, más o menos como de 18 semanas [fig. 1], y βHCG de 668.000 mUI/ml). Posteriormente se realizaron 2 legrados por aspiración, y se obtuvo abundante material de aspecto vesicular, lo que implica una reducción del tamaño uterino más o menos como de 14 semanas. En ese momento se le practicó una tomografía computarizada (TC) (fig. 2), que informó de tumoración intrauterina compatible con enfermedad trofoblástica, aunque refirió que no se podía descartar invasión miometrial. Es en ese momento en el que se incluyó en el diagnóstico diferencial el tumor del lecho placentario y se solicitó una determinación de hPL, que resultó francamente elevada. Tras ello, se realizaron 2 legrados más por aspiración, y ante la imagen ecográfica de persistencia de restos se decide legrado por raspado. Los valores de βHCG fueron descendiendo hasta 2.500 mUI/ml. Quince días después se obtuvo el resultado anatomopatológico que confirmó el diagnóstico de tumor trofoblástico del lecho placentario, dada la inmunihistoquímica (figs. 3-6). La resonancia magnética (RM), la ecografía ginecológica con Doppler y la histeroscopia (fig. 7) muestran una masa exofítica en fondo y cara anterior uterina que en ciertas zonas sugiere infiltración miometrial, y βHCG de 10.720 mUI/ml. Se catalogó de enfermedad trofoblástica persistente y se decidió histerectomía simple previo estudio de extensión tumoral negativo (TC de cráneo y toracoabdominal) y tras tratamiento con metotrexato, 25 mg/día, durante 5 días. En la AP de la pieza se objetiva macroscópicamente una masa nodular, rojiza, bien delimitada, situada en el cuerno izquierdo que infiltra el miometrio y crece de forma polipoide hacia la cavidad endometrial y de 2,2 cm; microscópica e histoquímicamente se confirmó el diagnóstico de tumor trofoblástico del lecho placentario. El postoperatorio cursó sin incidencias y la paciente se dio de alta con control ambulatorio. Un año después la paciente sigue clínica y analíticamente libre de enfermedad.
DISCUSIÓN
Figura 1.Útero en corte longitudinal ocupado por imagen compatible con enfermedad trofoblástica.
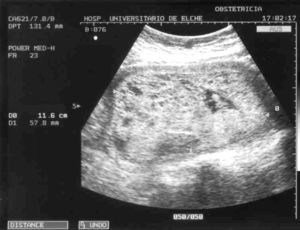
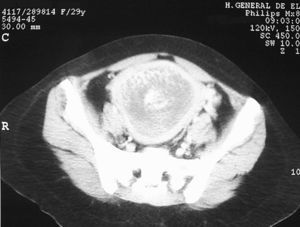
Figura 2.Imagen de tomografía computarizada que muestra cavidad uterina ocupada por masa compatible con enfermedad trofoblástica.
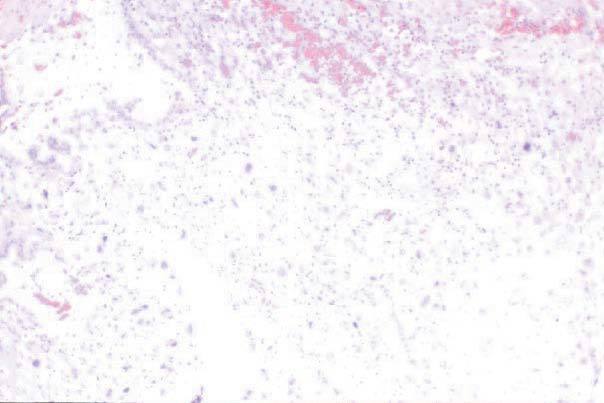
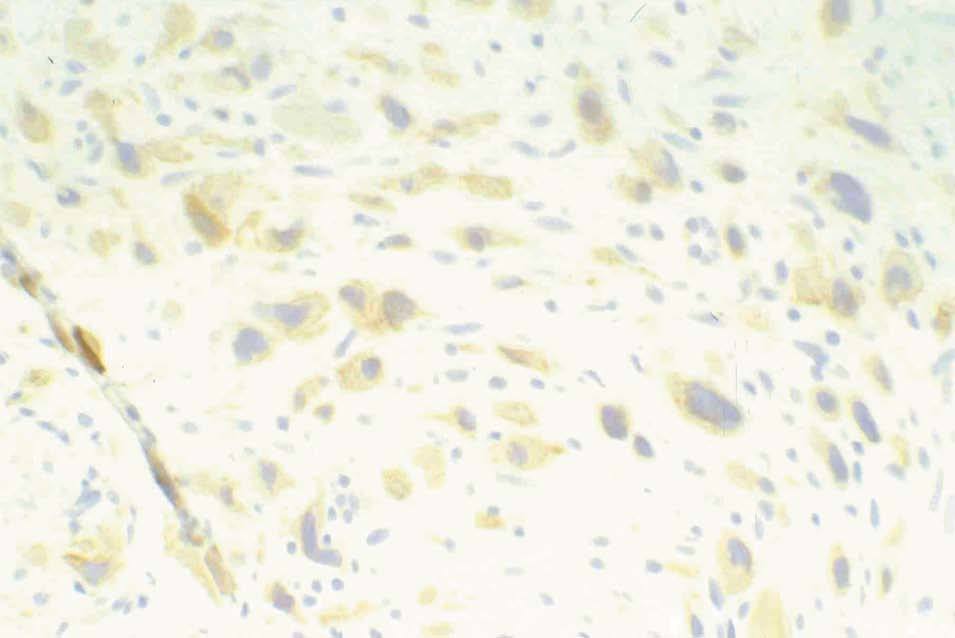
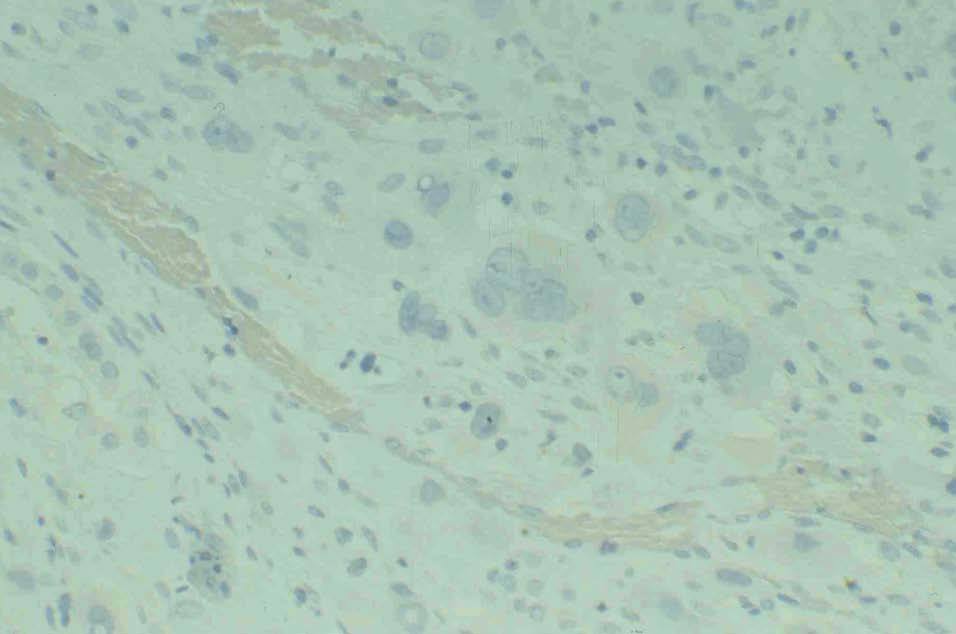
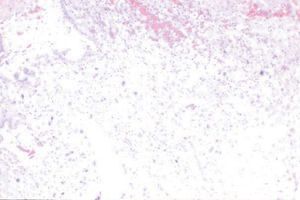
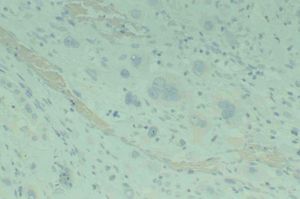
Figura 3. Visión general con elementos correspondientes a trofoblasto intermedio y ausencia de vellosidades coriales (HE, x4).
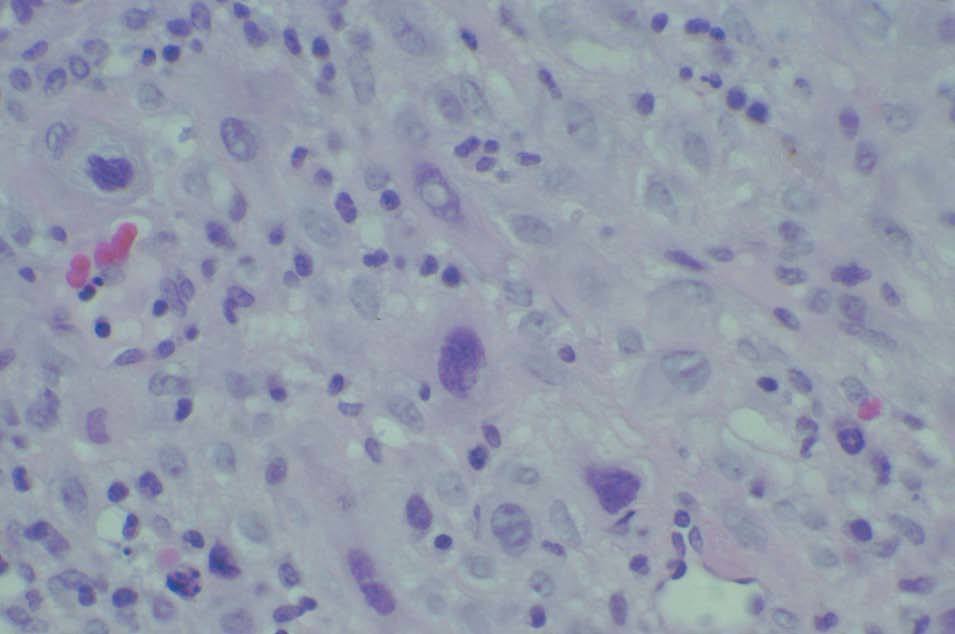
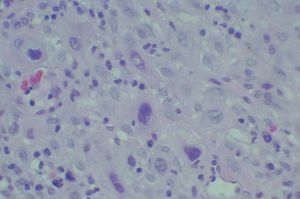
Figura 4.Detalle correspondiente a trofoblasto mononuclear intermedio constituido por células de núcleo hipercrómico y abundante citoplasma (HE, x40).
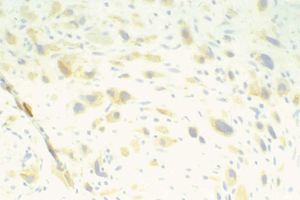
Figura 5.Positividad inmunohistoquímica específica para citoqueratinas 8 y 18 en células mononucleares trofoblásticas (citoqueratinas 8 y 18, x40).
Figura 6.Negatividad en células mononucleares trofoblásticas para expresión de gonadotropina coriónica (hCH, x40).
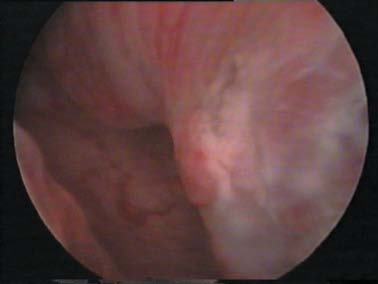
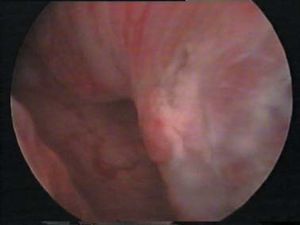
Figura 7.Imagen histeroscópica del tumor del lecho placentario.
En nuestro caso, el diagnóstico inicial fue de enfermedad trofoblástica, dada la imagen ecográfica y los altos valores de βHCG; sin embargo, en un primer tiempo no se realizó determinación de hPL, dado que inicialmente no se sospechó la posible presencia de este raro e infrecuente tumor (posteriormente, sí que se planteó su presencia, entre otros, como diagnóstico diferencial ante la persistencia de restos ovulares intrauterinos, pese a los repetidos legrados evacuantes, tanto por aspiración como por raspado). Nos preguntamos si realmente este tumor será tan infrecuente como se refiere en la bibliografía, o bien, su baja incidencia puede achacarse a un infradiagnóstico causado por la no realización habitual de una determinación del hPL en las enfermedades trofoblásticas. Aunque se considera que no sería operativa su realización tras la totalidad de los partos o abortos, sí que podría ser oportuna en los casos en que pese a un tratamiento evacuante uterino adecuado, repetido en varias ocasiones, exista evidencia de persistencia de restos ovulares intrauterinos.
Nos parece un dato importante y con un gran valor orientativo el hecho de que en la TC, la ecografía, la histeroscopia y la RM aparezca una imagen de persistencia de restos ovulares, con excrecencias polipoides hacia la cavidad intrauterina y con una difícil delimitación entre el tejido trofoblástico y el miometrio, lo que sugiere la posibilidad de infiltración miometrial.
Creemos que esta entidad debe incluirse en el diagnóstico diferencial de toda masa intrauterina cuya aparición coincida o sea inmediatamente posterior a una gestación.
CONCLUSIÓN
El tumor del lecho placentario, aunque extremadamente infrecuente, se debe tener en cuenta en el marco del diagnóstico de una enfermedad trofoblástica.